Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582
rev. colomb. cir. vol.28 no.2 Bogotá Apr./June 2013
1 Médico, cirujano general, Grupo de Soporte Nutricional, Clínica del Country, Clínica VIP; coordinador, Grupo de Soporte Nutricional, Clínica La Colina, Bogotá, D,C., Colombia
2 Médico, cirujano de Cabeza y Cuello, Unidad de Oncología, Hospital Pablo Tobón Uribe; profesor, Departamento de Cirugía, Universidad de Antioquia, Medellín, Colombia
3 Médico, cirujano; profesor, Área de Cirugía, Universidad de La Sabana, Chía, Colombia
Correspondencia: Charles Bermúdez, MD, MSc (C.) Correo electrónico: chebermud@yahoo.com
Fecha de recibido: 14 de febrero de 2013. Fecha de aprobación: 18 de marzo de 2013.
Introducción. El soporte nutricional es la única alternativa terapéutica para los pacientes que presentan dificultades en la ingestión de alimentos. Se pretende unificar los conceptos y desarrollar un documento de fácil acceso y consulta rápida en relación con la administración de nutrición para los pacientes adultos.
Materiales y métodos. Se escogió la metodología de consenso. La Asociación Colombiana de Nutrición Clínica seleccionó los expertos teniendo en cuenta su participación en grupos de soporte nutricional, la profesión y la ciudad donde trabajaban. Veinticinco personas respondieron los cuestionarios y se conformaron tres grupos: uno para decidir sobre la estructura de los grupos de soporte nutricional, otro sobre la manera de calcular las necesidades nutricionales, y otro sobre los accesos entéricos y parenterales. Se diseñaron preguntas específicas para cada tema. Se tabularon las respuestas enviadas por cada uno de los expertos. Se dio por finalizado el proceso de consenso después de la tercera ronda de evaluación.
Resultados. Entre los aspectos que obtuvieron consenso, se encuentran los siguientes: deben existir grupos de soporte nutricional para el manejo de pacientes adultos que requieren terapia nutricional entérica o parenteral; el grupo debe estar conformado por médico, nutricionista, enfermero y químico farmacéutico; la valoración de los pacientes debe hacerse diariamente; las funciones de cada integrante; la fórmula de Harris-Benedict debe utilizarse en todos los casos para el cálculo de las necesidades energéticas; los rangos de aporte proteico, graso y calórico; el material de la sonda de nutrición entérica debe ser poliuretano o silicona; indicación de uso oral de la sonda entérica; indicación de la sonda de tungsteno; indicación de una vía definitiva de nutrición entérica, la cual debe establecerse mediante gastrostomía endoscópica percutánea con sonda específicamente diseñada; tiempo de inicio de la nutrición entérica; manejo de la sonda entérica para administración de fórmulas y medicamentos; las indicaciones de nutrición parenteral; uso de catéteres centrales con vía exclusiva para la nutrición; uso de apósitos para el catéter central; vía de inserción, su localización y el tiempo de recambio.
Conclusión. Existen recomendaciones en el manejo del soporte nutricional que son ampliamente aceptadas y permiten estandarizar los procesos de nutrición clínica.
Palabras clave: conferencia de consenso; personal de nutrición; programas de nutrición; nutrición enteral; nutrición parenteral total.
Introduction: Nutritional support is the only therapeutic strategy for patients with difficulties in food ingestion. This document tries to unify concepts about nutrition in adults and to develop a simple and easy to consult tool.
Material and methods: A consensus development method was chosen. The Colombian Association for Clinical Nutrition selected experts based on their leadership in nutritional support groups, their profession and place of work. Twenty five people answered the surveys and three groups were assembled: one to define the structure of nutritional support groups, to calculate caloric requirements; and to discuss enteral and parenteral access methods. Question about each subject were previously defined and the answers were categorized. After three rounds, the consensus method was closed.
Results: It was possible to attain a consensus on the necessity to have nutritional support group to manage adults patients with enteral or parenteral nutrition|; the group should include a physician, a nutritionist, a nurse and pharmaceutical chemist with specific functions; patients should be assessed daily; the Harris-Benedict formula should be used to calculate energy requirements; protein, fat and caloric contribution doses; enteral tube should be made of silicone or polyurethane; indications of enteral tubes; indication of duodenal tubes; indication of percutaneous endoscopic gastrostomy as the definitive way of enteral nutrition; time to begin enteral nutrition; management of enteral tubes for medicine administration; indications of parenteral nutrition; use of central vein catheter and dressings; way and place of catheter insertion and time of change.
Conclusion: There are recommendations in nutritional support that are widely accepted and allow a standardization of processes.
Key words: consensus development conference; nutrition personnel; nutrition programs; enteral nutrition; parenteral nutrition, total.
El soporte nutricional es la única alternativa terapéutica para los pacientes que presentan dificultades en la ingestión de alimentos a causa de una situación clínica particular1,2. La nutrición clínica es la especialidad de las ciencias de la salud que ofrece alternativas para la nutrición de los pacientes que, por condiciones propias de su enfermedad o secundarias a complicaciones de procedimientos quirúrgicos, no pueden alimentarse por las vías naturales3. En las últimas décadas, el avance en los métodos y las fórmulas nutricionales ha convertido la administración de nutrición artificial en una técnica sencilla, útil y muy efectiva para mantener el paciente durante la etapa de recuperación e, incluso, ha demostrado ventajas en términos de costo-beneficio en la atención hospitalaria4-6. Existe en la actualidad una preocupación importante con respecto a cómo se administra el soporte nutricional en términos de competencias, recursos e insumos, y la disminución progresiva en el número de grupos de soporte nutricional existentes en el país.
Actualmente, sólo el 46 % de las instituciones hospitalarias que administran nutrición a los pacientes adultos cuenta con un grupo de soporte nutricional y metabólico específicamente organizado para tal fin, de las cuales sólo el 20 % son instituciones de carácter público7. El problema aumenta al observar que menos del 50 % de los grupos de soporte nutricional cuentan con todos los profesionales que se consideran necesarios para el adecuado desarrollo del grupo, lo cual compromete seriamente su idoneidad y operatividad. Existe gran cantidad de literatura científica disponible que establece cuál debe ser la estructura ideal de un grupo de soporte nutricional, sus funciones, sus características y demás actividades que debe cumplir8-10. Sin embargo, existe la percepción generalizada entre los encargados del soporte nutricional en Colombia, de que hay un pobre cumplimiento de estos requisitos mínimos esenciales. Por esta razón, es necesario un incremento en el número y la competencia de estos grupos de profesionales con funciones específicas en un ambiente hospitalario particular, así como la evaluación de su actividad, el impacto en la salud de los pacientes y la economía del sistema, aunada a un proceso de evaluación y mejoramiento continuo de los mismos.
A pesar de la gran cantidad de información existente sobre el manejo, indicaciones y alternativas en términos de dispositivos médicos y fórmulas nutricionales disponibles11-22, es claro que no hay uniformidad en el funcionamiento y el manejo de los pacientes intervenidos nutricionalmente en los diferentes centros hospitalarios dentro de una misma ciudad y entre las ciudades de un mismo país23-25. Colombia no es ajena a esta problemática. La única forma de disminuir este grado de heterogeneidad y garantizar un tratamiento homogéneo y efectivo, es mediante la elaboración de guías de atención clínica, lo que permite, además, medir el desempeño de los diferentes grupos y compararlos.
Sin embargo, la elaboración de estas guías es un proceso dispendioso que muchas veces es imposible en las condiciones particulares de ciertos países. Una alternativa al desarrollo de guías de práctica clínica, es la adaptación de las guías existentes al contexto local, lo que permite obtener conclusiones de forma más rápida, menos costosa y basadas en la información disponible ('evidencia'), con principios que ya han sido validados y aceptados internacionalmente. Esta estrategia de adaptación, sin embargo, ofrece desafíos en relación con la necesidad de poner de acuerdo a todos los actores que participan en un determinado procedimiento o en una enfermedad en particular26-28.
Es en este punto donde las asociaciones científicas, como la Asociación Colombiana de Nutrición Clínica, tienen una responsabilidad y un deber. Este trabajo es producto de un proyecto conjunto donde participaron médicos, nutricionistas, enfermeros y químicos farmacéuticos que tienen relación con la nutrición clínica, y recoge las múltiples experiencias de cada uno de estos profesionales, sus opiniones, las debilidades y fortalezas que cada uno de ellos observan en el proceso de la administración de nutrición a los pacientes adultos, y las perspectivas y desarrollos que son necesarios en el futuro para garantizar una adecuada administración de la nutrición en el país.
El objetivo de este proceso no fue solamente unificar los conceptos, sino desarrollar un documento propio que fuera de fácil acceso y consulta rápida para que esté al alcance de todas las personas involucradas en la administración de nutrición para los pacientes adultos y que, además, sirviera como un instrumento que permita disminuir el número de glosas que a diario se generan y hacer un análisis juicioso del tipo de insumos y medicamentos que están disponibles en el plan obligatorio de salud, así como los que no están y que son de urgente necesidad en ciertos tipos de pacientes. Por otro lado, un documento único puede ser útil para las instituciones hospitalarias en el sentido de ofrecer un instrumento claro para determinar cuáles son los elementos importantes que se deben discutir en las negociaciones con los financiadores del sistema.
Para este trabajo se escogió la metodología de consenso26-28. Los métodos de consenso son herramientas intensivas y participativas basadas en el diálogo. Estos métodos son especialmente útiles para la toma de decisiones que involucran múltiples partes, que son complejas, que necesitan convertirse en norma o acuerdo general y que deben satisfacer múltiples intereses sin dejar de preservar las diferencias naturales que pueden existir entre los participantes.
Entre los métodos de consenso el más conocido es el de panel, o método Delphi, que fue desarrollado en la década de los 50 por la Corporación Rand, en los Estados Unidos. Este método busca crear un consenso basado en la discusión con expertos y su funcionamiento se basa en la elaboración de unas preguntas específicas, las cuales son enviadas a cada uno de los expertos para que sean respondidas en forma anónima. Cada ronda de respuestas es sintetizada y vuelta a poner en consideración de los expertos, buscando disminuir progresivamente su heterogeneidad, hasta lograr un concepto lo más unánime posible.
Entre las ventajas que ofrece el método Delphi se encuentran: la eliminación de la influencia de uno de los expertos sobre el grupo, la disminución del efecto de la mayoría sobre la minoría, la posibilidad de eliminar sesgos al tener perspectivas diferentes, la facilidad pues no necesita la reunión física de los expertos en un lugar específico, la estructuración formal del proceso de toma de decisiones y la posibilidad de que los expertos se concentren en el problema y no en responder las inquietudes de alguno de los otros participantes.
No obstante, también tiene desventajas. Entre ellas, están: la mayoría puede opacar una opinión acertada de uno de los participantes, la forma en que se hacen las preguntas y se sintetizan las respuestas puede estar sesgada por quien realiza esta labor, y la falta de participación del número suficiente de expertos necesarios para obtener un consenso que lo haga aceptable en la realidad.
En el método Delphi se consideran tres etapas para su desarrollo:
1. la selección de un grupo de expertos,
2. la elaboración de un grupo de preguntas en el cual se delimiten claramente el contexto y el tiempo en el que se deben evaluar dichas preguntas, y
3. el sometimiento del instrumento a cada uno de expertos, la síntesis de las preguntas y la retroalimentación progresiva a cada uno de los expertos de la síntesis de cada una de las preguntas, con el fin de ir eliminando la heterogeneidad.
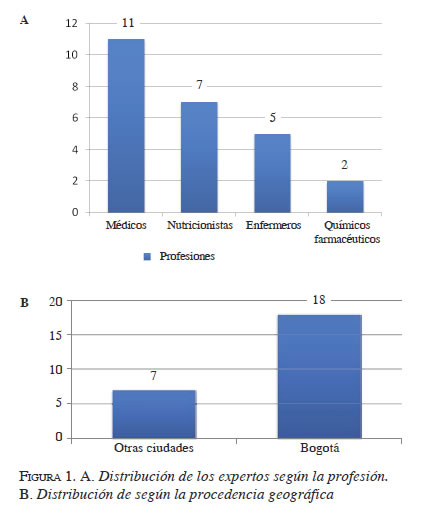
Los expertos fueron seleccionados por la Asociación Colombiana de Nutrición Clínica, teniendo en cuenta su participación en grupos de soporte nutricional, la profesión y la ciudad donde trabajaban. Esta información se obtuvo del trabajo realizado por la nutricionista Katherine Villa sobre la situación actual de los grupos de soporte nutricional en hospitales de tercer y cuarto nivel en Colombia7. Originalmente, se citaron 28 personas, que incluía enfermeras, nutricionistas, médicos y químicos farmacéuticos. A cada uno de ellos se le envió una comunicación escrita, explicando los objetivos del trabajo y la metodología que se debía a utilizar. Finalmente, 25 personas respondieron los cuestionarios enviados y participaron en todas las fases del proceso. Los expertos se dividieron en tres grupos, asegurando la participación de las cuatro profesiones en cada uno de ellos, para responder cada uno de los temas principales, así: 10 personas para discutir la estructura de los grupos de soporte nutricional y la manera de calcular las necesidades nutricionales, 9 expertos para discutir sobre los accesos entéricos y otros 9 para hacerlo sobre los accesos parenterales (tabla 1). En la figura 1 se presenta la distribución de los participantes, por profesión y por sitio geográfico.

La junta directiva de la Asociación Colombiana de Nutrición Clínica definió tres temas generales para abordar:
1. la estructura de los grupos de soporte nutricional y evaluación de las necesidades nutricionales generales,
2. los accesos entéricos, y
3. los accesos parenterales.
Para cada uno de estos temas, uno de los autores diseñó preguntas específicas. El cuestionario general fue sometido a la evaluación de los 13 miembros de la junta directiva de la Asociación, en una prueba piloto. En esta prueba se corrigieron, adicionaron y eliminaron algunas de las preguntas para dar origen a los cuestionarios finales (tabla 2).
Cada uno de estos cuestionarios fue enviado de manera electrónica a los expertos de acuerdo con la distribución por grupos establecida previamente. A cada experto se le permitió un tiempo de 10 días por cada una de las tres etapas. Si durante ese lapso no se obtenía respuesta, se les enviaba un nuevo mensaje para recordarles el diligenciamiento del respectivo instrumento. Se excluyeron los expertos que no respondieron para esta etapa del proceso.
Ronda de respuestas y síntesis
Las respuestas enviadas por cada uno de los expertos fueron tabuladas en una tabla de Excel® (Microsoft Corporation) por uno de los autores. Durante la primera ronda, este autor hizo una síntesis de las respuestas de forma no cuantitativa. Dicha síntesis fue enviada de nuevo a los expertos en una segunda ronda, para que ellos expusieran su acuerdo o desacuerdo con la misma. Las respuestas de esta segunda ronda fueron nuevamente sintetizadas y enviadas a los expertos para, en una tercera ronda, tratar de obtener el mayor consenso posible. Se dio por finalizado el proceso de consenso después de la tercera ronda de evaluación. Las preguntas para las cuales no se obtuvo consenso completo fueron reportadas específicamente, incluyendo las opiniones de aquellos expertos que no estuvieron de acuerdo con la síntesis final. Se consideró que había consenso cuando más del 80 % de los expertos estaba de acuerdo con la recomendación.
Los resultados de este consenso se presentan agrupados por temas definidos y por preguntas específicas dentro de cada tema.
1. Estructura de los grupos de soporte nutricional
1.1 Obligatoriedad de los grupos de soporte nutricional y razones que la soportan
Todos los expertos concuerdan en que deben existir grupos de soporte nutricional para el manejo de pacientes adultos que requieren terapia nutricional entérica o parenteral. La mayoría está de acuerdo en que estos grupos deberían ser de carácter obligatorio, aunque uno de los expertos considera que la definición de obligatoriedad depende de la normatividad vigente en salud. Estos grupos son especialmente necesarios en los hospitales de tercer y de cuarto nivel. No hubo consenso al respecto de si los grupos de soporte nutricional son necesarios y obligatorios en las instituciones de menor nivel. Fue claro dentro de la discusión que existen instituciones de segundo nivel de atención con servicios de cirugía general, donde se practican procedimientos gastrointestinales que pueden requerir de terapia nutricional especial, donde la necesidad de un grupo sería evidente, pero la decisión al respecto de la obligatoriedad depende del volumen y complejidad de los pacientes manejados en dichas instituciones. No se especificó si los pacientes que requieren soporte nutricional deben ser remitidos a un hospital de tercer o de cuarto nivel.
Entre las razones que se aducen para tener un grupo de soporte nutricional, se encuentran:
1. el cumplimiento de las metas de calidad definidas nacional e internacionalmente por las sociedades científicas y los entes gubernamentales,
2. la disminución de la aparición de eventos adversos,
3. la optimización del uso de recursos en terapia nutricional, y
4. la realidad evidente de que en las instituciones hospitalarias existe subdiagnóstico de la desnutrición, lo cual contribuye a aumentar la morbimortalidad, los costos de atención y la estancia hospitalaria.
Algunos expertos sugieren que, en situaciones específicas como las de las instituciones de cuidado crónico o en aquellos programas de cuidado en casa, es necesario que participe un grupo de soporte nutricional.
1.2 Conformación de los grupos de soporte nutricional
Hubo consenso respecto a que, al menos, cuatro profesionales deben conformar el grupo de soporte nutricional. Ellos son médico, nutricionista, enfermero y químico farmacéutico. Algunos sugieren que, además, debe contarse con el concurso de una auxiliar de enfermería. No hubo consenso en si es necesaria la participación de otros profesionales dentro del grupo. Algunos sugieren la inclusión de fonoaudióloga, terapista física, terapista ocupacional y otros profesionales de la medicina, como gastroenterólogos, radiólogos, psiquiatras o especialistas de la enfermería, como expertas en manejo de heridas y ostomías.
Entre las competencias de los miembros, se sugirió que el médico debería tener un entrenamiento específico en soporte nutricional. No hubo consenso respecto a qué especialidad debería tener el médico y se consideró que fuera cirujano general, internista, intensivista o gastroenterólogo. En relación con la enfermera, ella debe tener entrenamiento en el manejo de sondas de alimentación entérica y de catéteres de alimentación parenteral. Se espera del químico farmacéutico que tenga conocimiento específico sobre los productos y manejo de las soluciones de nutrición entérica y parenteral.
1.3 Frecuencia de seguimiento intrahospitalario de los pacientes por parte del grupo de soporte nutricional
Se logró consenso en relación con que la valoración de los pacientes que reciben alimentación entérica y parenteral debe hacerse de manera diaria. Esto es particularmente relevante para los que se encuentran en unidades de cuidados intensivos o que tienen condiciones clínicas complejas que hacen que la terapia deba ser ajustada de manera inmediata. Algunos expertos sugirieron la posibilidad de dilatar el seguimiento en pacientes con tratamiento ya instaurado y que se encuentran estables en su condición clínica y que, además, no requieren de ajustes rápidos de la terapia nutricional. Sin embargo, no se logró consenso en esta afirmación. Entre las razones aducidas para que la evaluación sea diaria, se encuentran:
1. Evaluación de tolerancia de la nutrición
2. Valoración de los exámenes paraclínicos de control
3. Modificación de la forma y la dosis de infusión
4. Cumplimiento con las normas establecidas por la legislación
5. Disminución del número de glosas
Específicamente desde la visión de química farmacéutica y en razón de que la nutrición se considera como un 'medicamento', la dispensación obliga a hacer un seguimiento diario del paciente. Algunos expertos también sugirieron que el seguimiento puede ser espaciado en casos específicos de nutrición entérica, cuando haya habido un entrenamiento adecuado y supervisado de los familiares o cuidadores. Sin embargo, tampoco se llegó a un consenso en este aspecto.
1.4 Indicadores de calidad
No se logró consenso respecto a cuáles son los indicadores específicos que se deben medir para valorar la función y actividad del grupo de soporte nutricional. Se mencionaron indicadores de carácter clínico (mediciones antropométricas, resultados de los exámenes bioquímicos, complicaciones, etc.), de volumen de pacientes (número total, número por tipo de nutrición, número en tamización), de objetivos alcanzados (tiempo para lograr metas calóricas y proteicas, tiempo de respuesta de interconsulta, tiempo de permanencia de las sondas o catéteres) y administrativas (pertinencia de las valoraciones, número de glosas). Se logró consenso al respecto de la necesidad de que cada institución tenga, al menos, un número básico de indicadores que permita medir la actividad del grupo de soporte nutricional.
1.5 Funciones del médico en el grupo de soporte nutricional
No hubo consenso respecto a si el médico debe ser el director administrativo del grupo de soporte nutricional o no. No obstante, hubo consenso en que él debe liderar las actividades diarias del grupo. Entre las funciones que debería cumplir el médico en el grupo, se encuentran:
1. Valorar al paciente y hacer el diagnóstico clínico
2. Definir las indicaciones de la terapia nutricional
3. Definir el tipo de nutrición
4. Determinar la vía de acceso
5. Prescribir la nutrición
6. Colocar los accesos vasculares y entéricos
7. Participar de la visita diaria
8. Interpretar los exámenes paraclínicos
9. Revisar la pertinencia de las interconsultas e interactuar con los médicos consultados
10. Revisar los indicadores y participar en la gestión del grupo
11. Promover la actualización de los miembros del grupo
12. Participar en la creación de protocolos de manejo
13. Manejar las complicaciones relacionadas con la terapia nutricional
14. Suspender o modificar el soporte nutricional de acuerdo con las condiciones propias del paciente
15. Interactuar con la familia
16. Coordinar la relación entre las necesidades clínicas del grupo y las administrativas del sistema de salud
1.6. Funciones del nutricionista en el grupo de soporte nutricional
Se logró consenso respecto a las funciones del nutricionista dentro del grupo de soporte nutricional. Entre las funciones establecidas, están:
1.. Hacer tamización nutricional hospitalaria
2. Valorar el estado nutricional, incluyendo todos sus aspectos (valoración subjetiva, antropométricos y bioquímicos)
3. Calcular las necesidades nutricionales
4. Determinar el producto y la formula nutricional empleados
5. Registrar el balance calórico y proteico
6. Evaluar la ingestión y la tolerancia a la terapia nutricional
7. Educar a los pacientes y sus familias
8. Participar de la visita diaria
9. Participar en la creación de protocolos de manejo
10. Participar en las decisiones de compra de dispositivos, sondas y soluciones de nutrición
11. Participar del proceso administrativo relacionado con la provisión de nutrición entérica o parenteral
12. Supervisar el funcionamiento de los equipos de administración de nutrientes
13. Emitir las recomendaciones alimentarias al alta
1.7 Funciones del enfermero en el grupo de soporte nutricional
Se logró consenso respecto a las funciones de enfermería dentro del grupo de soporte nutricional. Entre las funciones que debe cumplir, se encuentran:
1. Cuidar los catéteres y sondas de alimentación
2. Hacer vigilancia clínica y metabólica en relación con la administración y tolerancia de la nutrición
3. Supervisar los indicadores de calidad establecidos por el grupo
4. Participar de la visita diaria
5. Participar en la creación de protocolos de manejo
6. Interactuar con los médicos tratantes y de interconsulta, e informar sobre los avances y cambios en la terapia nutricional
7. Educar al paciente y a la familia
8. Educar al personal de enfermería en relación con los dispositivos, sondas, catéteres y soluciones de nutrición
9. Controlar el inventario de los dispositivos, sondas y soluciones que se administran a los pacientes
Fue evidente, en esta pregunta, la necesidad que tienen algunos grupos de tener un auxiliar de enfermería que cumpla funciones de carácter administrativo relacionados con el suministro de la nutrición, rotulado y distribución de las soluciones, y adecuación de las fórmulas.
1.8 Funciones del químico farmacéutico en el grupo de soporte nutricional
Se logró consenso respecto a las funciones del químico farmacéutico en el grupo de soporte nutricional. Entre las funciones que deben cumplir, se encuentran:
1. Hacer farmacovigilancia de los productos y soluciones de nutrición parenteral
2. Controlar y manejar las mezclas de nutrición parenteral
3. Revisar las interacciones medicamentosas entre la nutrición y los demás tratamientos del paciente
4. Participar en la visita diaria
5. Interactuar con los médicos tratantes en los casos en que se considere que pueda haber interacción medicamentosa
6. Participar en las decisiones de compra de soluciones de nutrición parenteral
7. Participar en la elaboración de protocolos
8. Garantizar la calidad de las soluciones de nutrición parenteral administradas
9. Supervisar las condiciones de almacenamiento de las mezclas de nutrición entérica y parenteral
2. Necesidades nutricionales
2.1 Frecuencia de pesaje del paciente
No se logró consenso sobre la frecuencia de pesaje de los pacientes. Esta se debe ajustar en relación con su condición clínica. Se pudo definir que existen tres tipos de pacientes:
1. El que no deambula, y que no puede ser pesado de manera rutinaria. En este caso, el peso se estima por las condiciones clínicas y de ingreso a la institución. Sólo es posible pesar estos pacientes si se cuenta con balanzas especiales diseñadas para tal fin.
2. El que deambula y se encuentra en estabilidad metabólica. Para estos pacientes se sugiere el pesaje interdiario durante la primera semana de terapia nutricional, seguido de pesaje semanal si se mantiene la estabilidad metabólica.
3. El que deambula y se encuentra en inestabilidad metabólica. Para estos pacientes se sugiere el pesaje diario hasta lograr estabilidad metabólica.
2.2 Cálculo de las necesidades energéticas del paciente
Se logró consenso respecto a que la fórmula de Harris-Benedict debe utilizarse en todos los casos. Algunos expertos sugieren el uso de la fórmula del "pulgar" (25 a 30 calorías/kg por día) en conjunto con la de Harris-Benedict.
2.3 Rango de proteínas
Se logró consenso respecto a que el rango de proteínas debe estar entre 0,5 y 2 g/kg por día y no superior a esto. Todos los expertos están de acuerdo en que este rango debe ajustarse según las condiciones propias del paciente (peso, edema, enfermedad renal, etc.)
2.4 Rango de lípidos
Se logró consenso respecto a que el rango de lípidos debe estar entre 20 y 35 % del aporte calórico total, o entre 0,5 y 1 g/kg por día. Todos los expertos están de acuerdo en que este rango debe ajustarse según las condiciones propias del paciente (catabolismo exagerado, diabetes, hiperglucemia, disfunción pulmonar, falla renal) y el tipo de solución lipídica utilizada.
2.5 Rango de carbohidratos
Se logró consenso respecto a que el rango de carbohidratos debe estar entre 1,5 y 4 mg/kg por minuto.
2.6 Necesidades de agua
Se logró consenso respecto a que el rango de necesidades hídricas debe estar entre 30 y 40 ml/kg por día. Todos los expertos están de acuerdo en que este cálculo debe ajustarse según las condiciones clínicas del paciente (estado crítico, sepsis, condición cardiovascular) y el balance diario de líquidos.
3. Accesos entéricos
3.1 Material de la sonda
Se logró consenso respecto al material de la sonda, el cual debe ser el poliuretano. Algunos expertos sugirieron el uso de sondas de silicona de grado médico; sin embargo, no se logró consenso al respecto. Las razones que sustentan el uso de sondas de poliuretano, son:
1. la compatibilidad,
2. la disminución del riesgo de erosiones o úlceras,
3. la disminución del riesgo de infecciones,
4. la facilidad en el manejo,
5. la amplia disponibilidad de diámetros,
6. la facilidad para identificar su posición y
7. la mayor duración.
A pesar de que las sondas de silicona poseen algunas de estas ventajas, algunos expertos mencionaron la dificultad en su colocación e identificación dentro del tubo digestivo, la facilidad con que son expulsadas durante las arcadas cuando el paciente vomita y la facilidad con que se obstruyen. Se logró consenso en contraindicar las sondas de polivinilo, en razón de su rigidez y dificultad de manejo, junto con la gran probabilidad de producir erosiones y perforaciones. Algunos expertos mencionaron el uso de este tipo de sondas para casos particulares cuando se espera que el tiempo de nutrición entérica sea corto, pero no se logró acuerdo al respecto. También, se mencionó que el tipo de sondas que se utiliza depende de su disponibilidad en las instituciones hospitalarias.
3.2 Material de la sonda de gastrostomía
Se logró acuerdo respecto a que el material de las sondas para gastrostomía debe ser silicona o poliuretano. Las razones que sustentan este uso, son:
1. su biocompatibilidad,
2. menor irritación en el estómago,
3. mayor durabilidad,
4. facilidad de acoplamiento con sistemas de administración de nutrición,
5. menor dilatación del gastrostoma,
6. mayor maleabilidad,
7. mayor resistencia del balón y
8. menor riesgo de infección.
También, se logró acuerdo en no recomendar el uso de sondas de Foley porque no están diseñadas específicamente para el uso dentro del tubo digestivo, producen mayor número de lesiones en la piel, es más frecuente la ruptura del balón y existe mayor dificultad para la adaptación con los sistemas de nutrición entérica.
3.3 Tipo de abordaje
Se logró acuerdo respecto a que vía de abordaje debe ser oral, en:
1. los pacientes que se encuentran en la unidad de cuidados intensivos y con intubación orotraqueal, y
2. cuando se ha comprobado sinusitis, trauma nasal o estrechez de las fosas nasales.
En los demás casos, la recomendación es usar la sonda por vía nasal. En estos casos se discutió que la duración de la sonda no debe superar las seis semanas. Se discutió cómo fijar las sondas, pero no se logró consenso. La mayoría de los expertos sugieren que la sonda oral debe fijarse al tubo orotraqueal, mientras que la sonda nasoentérica se debe fijar al ala nasal. Se discutió el uso de fijación con puntos, pero no se logró consenso al respecto.
3.4 Ubicación pospilórica
La mayoría de los autores estuvieron de acuerdo sobre algunas indicaciones de la ubicación pospilórica. Se consideraron indicaciones, las siguientes:
1. alteraciones del vaciamiento gástrico,
2. residuos gástricos abundantes,
3. antecedentes de broncoaspiración y
4. cirugía gastrointestinal alta y fístulas en esta localización.
Uno de los autores mencionó que la ubicación pospilórica de las sondas es difícil, incluso bajo inserción endoscópica, por lo cual sugirió que la ubicación pospilórica debe depender de la experiencia de quien inserta la sonda. No hubo consenso en relación con el uso de la sonda pospilórica en pacientes con pancreatitis aguda grave.
3.5 Uso de sonda con punta de tungsteno
Se logró consenso respecto a que el uso de las sondas con punta de tungsteno sólo está indicado en los casos de ubicación pospilórica.
3.6 Radiografía de abdomen de rutina después de la inserción de la sonda
No se logró consenso respecto al uso rutinario de la radiografía de abdomen después de la inserción de la sonda. Algunos expertos mencionaron que este sólo se justifica en los casos de sonda pospilórica. Otros, sin embargo, mencionaron que es necesaria solamente en los casos en que la inserción de la sonda se hace de manera ciega. Algunos expertos mencionan que es absolutamente necesaria cuando la ubicación de la punta de la sonda se convierte en un factor que determina el tratamiento (pancreatitis, suturas intestinales). También, mencionaron que la ubicación endoscópica no garantiza que la punta de la sonda quede localizada en el sitio preciso, por lo cual sería necesario tomar la radiografía de abdomen.
3.7 Técnica de avance de la sonda pospilórica
No se logró consenso respecto a la técnica para hacer avanzar la sonda pospilórica. La mayoría de los expertos consideran que la inserción endoscópica es mucho más efectiva. Sin embargo, se debe tener en cuenta la disponibilidad de los equipos y el personal que hace la inserción en cada institución.
3.8 Momento para considerar el cambio de acceso entérico temporal al definitivo
Se logró consenso respecto a que, en los casos en que la nutrición entérica sea necesaria por más de seis semanas o el paciente tenga una condición neurológica o de la deglución que impide utilizar la vía oral, se indique la vía definitiva. Varios expertos mencionaron que si se sabe con anterioridad que el tiempo de permanencia de la sonda entérica va a ser mayor de seis semanas, la vía definitiva se debe establecer durante la misma hospitalización.
3.9 Técnica de la gastrostomía
Se logró consenso respecto a que la técnica ideal de gastrostomía es la endoscópica percutánea. La gastrostomía quirúrgica se debe reservar para aquellos pacientes con:
1. contraindicación absoluta de endoscopia (estrechez esofágica, trauma, o parcial, várices esofágicas), o
2. contraindicación de inserción abdominal endoscópica (peritonitis, diálisis peritoneal, hernia hiatal gigante, antecedentes de cirugía gástrica, obesidad mórbida).
Esto se justifica en que la vía endoscópica ha demostrado ser menos mórbida, menos invasiva, no requiere anestesia general, el tamaño de la incisión es menor, es más segura y es más costo-efectiva.
3.10 Indicaciones de yeyunostomía
Se logró consenso respecto a que el uso de la yeyunostomía sólo está indicado cuando la vía gástrica no puede o no debe utilizarse (uso del estómago para procedimientos de reconstrucción gastrointestinal, tumor gástrico). Algunos expertos mencionaron que los pacientes que han presentado broncoaspiración utilizando la vía gástrica, pueden ser candidatos a una yeyunostomía, pero no se logró consenso al respecto. Algunos expertos mencionaron la posibilidad de utilizar nutrición pospilórica por vía transgástrica.
3.11 Tiempo de inicio de la nutrición entérica después de la gastrostomía
Se logró consenso respecto a que, después de una gastrostomía endoscópica, seis horas o más es un periodo seguro para iniciar la infusión de la solución de la nutrición entérica. Para los casos de gastrostomía quirúrgica, 24 horas de espera es suficiente. No obstante, los expertos mencionaron que estos tiempos dependen en gran medida de los profesionales que practican el procedimiento (endoscopistas, cirujanos). Algunos expertos también mencionaron que el inicio de la nutrición debe depender del momento del día en que se practica el procedimiento, pues el tiempo calculado puede cumplirse en horarios cuando no es posible iniciar la nutrición.
3.12 Procedimientos utilizados en caso de obstrucción de la sonda entérica
No se logró consenso sobre los procedimientos que se deben utilizar para destapar una sonda. En lo que sí estuvieron de acuerdo todos los expertos, es en no recomendar la reinserción de la guía a través de la sonda ya colocada, por el gran riesgo de perforación. Entre los procedimientos que se enumeraron para desobstruir la sonda están el lavado con agua tibia o caliente, el uso de enzimas digestivas diluidas, el uso de soda (Bretaña®), de bicarbonato de sodio o de jugo de papaya, y la movilización de la sonda. No hubo consenso respecto a ninguno de estos métodos.
3.13 Método de fijación de la sonda de gastrostomía a la piel
Se logró acuerdo en relación en que si se utiliza la sonda de gastrostomía específicamente diseñada para este procedimiento, no se requiere ningún tipo de sutura o fijación a la piel diferente a la del disco que trae la misma sonda. Si existen razones para pensar que la sonda pueda ser retirada, se puede ayudar a su fijación con materiales adherentes a la piel (Micropore™, Fixomul™). Sólo uno de los expertos mencionó el tipo de técnica que se debe utilizar en los casos de gastrostomía quirúrgica, por lo cual no se puede hacer una recomendación al respecto.
3.14 Administración de medicamentos por la sonda de nutrición entérica
Se logró consenso respecto a que cuando se necesite administrar medicamentos por la sonda de nutrición integral, deben seguirse algunas recomendaciones, a saber:
1. suspender la infusión de nutrición,
2. lavado previo y posterior a la administración del medicamento,
3. uso del medicamento diluido o en presentación líquida, si esta existe, y
4. participación del químico farmacéutico para que determine si la dilución o fraccionamiento del medicamento altera o no sus propiedades terapéuticas.
3.15 Irrigación de la sonda
Se logró consenso en relación con que, independientemente de la administración de medicamentos, la sonda entérica debe irrigarse cada seis horas. El líquido utilizado depende de las condiciones clínicas del paciente. Si el paciente tiene restricción de líquidos, los volúmenes para la irrigación deben ser bajos. No se logró consenso respecto al volumen exacto. Si el paciente tiene alteraciones hidroelectrolíticas como hiponatremia, se puede utilizar solución salina normal. En los demás casos, se debe utilizar agua destilada. Algunos expertos sugirieron el uso de agua potable, mientras que otros sugirieron el uso de bombas con sistemas de autolavado periódico, pero no hubo acuerdo al respecto.
4. Accesos parenterales
4.1 Indicaciones de nutrición parenteral
Se logró consenso respecto a las indicaciones de la nutrición parenteral, básicamente en los casos en que el tubo digestivo no puede o no debe usarse. Las indicaciones específicas fueron:
1. Incapacidad de absorción de nutrientes por el tubo digestivo (resección intestinal masiva, síndrome de intestino corto, síndrome de mala absorción, enteritis por radiación)
2. Vómito intratable
3. Diarrea intensa y prolongada
4. Intolerancia a la nutrición entérica
5. Fístulas entero-cutáneas de alto gasto
6. Obstrucción intestinal o íleo prolongado
7. Quimioterapia de altas dosis, radioterapia, trasplante de médula ósea cuando no se pueda utilizar el tubo digestivo
8. Imposibilidad de iniciar la nutrición entérica antes de siete días
9. Imposibilidad de alcanzar las necesidades nutricionales por vía entérica
No se logró acuerdo respecto al uso de nutrición parenteral en casos de pancreatitis aguda grave. Algunos expertos sugieren el uso de nutrición entérica, mientras que otros favorecen el uso de la parenteral.
4.2 Indicaciones de nutrición parenteral periférica
No se logró consenso respecto a las indicaciones de nutrición parenteral periférica. Algunos de los expertos sugieren que puede ser una alternativa intermedia entre el inicio de la nutrición entérica completa y el cumplimiento de las indicaciones específicas para iniciar nutrición parenteral total. Otros sugieren que puede ser una alternativa cuando no es posible obtener un acceso venoso central. Se discutió que este tipo de intervención no logra satisfacer los requisitos necesarios para la mayoría de los pacientes y que puede ser un complemento para aquellos con nutrición entérica que no puedan cubrir sus necesidades calóricas. No obstante, hay expertos que no la usan y no la recomiendan. También, se discutió su uso como terapia de ahorro proteico, pero tampoco se llegó a ningún acuerdo.
4.3 Vía de acceso central para nutrición parenteral
Se logró acuerdo en cuanto a recomendar el uso de catéteres de acceso central (subclavio, yugulares internos). No se logró consenso en cuanto a las indicaciones de los catéteres centrales de inserción periférica. Algunos expertos sugieren que puede ser útil para pacientes que van a permanecer largo tiempo hospitalizados, siempre y cuando se garantice que su inserción sea hecha por un experto.
4.4 Localización y lateralidad de los catéteres centrales
Se logró consenso respecto a que los catéteres centrales deben insertarse inicialmente por vía subclavia o, en su defecto, por vía yugular interna, y siempre iniciando por el lado derecho. Se logró consenso en no recomendar el uso de catéteres femorales para administrar nutrición parenteral, por el alto riesgo de infección.
4.5 Tipo de catéter
No se logró acuerdo respecto al tipo de catéter utilizado. La mayoría de los expertos sugieren el uso de catéteres de una sola luz, en razón de la menor manipulación y consecuente menor riesgo de infección. Igualmente, la mayoría de los expertos refiere que, en casos de pacientes críticos que ya tienen inserto un catéter de varias luces, una de las vías debe utilizarse exclusivamente para la administración de la nutrición, como estrategia para disminuir el número de infecciones. No se logró acuerdo en si la vía que se utilice debe ser la proximal, la media o la distal. Algunos expertos mencionaron la necesidad de usar catéteres de varias luces debido a que no se tiene disponibilidad de central de mezclas en sus instituciones, lo que hace necesario administrar los componentes de la nutrición entérica de manera individual y por vías separadas.
4.6 Tipo de fijación de catéter central
No se logró acuerdo respecto al tipo de fijación que se debe utilizar para el catéter central. Algunos expertos utilizan apósitos específicamente diseñados para este fin, mientras que otros utilizan suturas. Los que utilizan suturas, recomiendan el uso de la sutura de tipo monofilamento no absorbible.
4.7 Tipo de apósitos para cubrir el catéter central
Se logró consenso respecto a que los apósitos deben ser transparentes y oclusivos.
4.8 Curación del catéter central
Se logró consenso en relación con que la persona que debe hacer la curación es la enfermera del grupo de soporte nutricional. Esta curación que consiste en el retiro del apósito del sitio de inserción, se hace de manera inmediata cuando existe evidencia de pérdida de la adherencia, material orgánico visible por debajo de la curación (sangre, secreción) o en períodos mínimos de cinco días cuando la curación permanece limpia. Se discutió que cuando no exista un grupo de soporte nutricional, se debe entrenar personal específicamente para esta labor.
4.9 Ubicación de la punta del catéter central
Se logró consenso en relación con que la punta del catéter central debe estar localizada en la vena cava superior. Se logró consenso en recomendar la reubicación si la punta del catéter queda en localización auricular. En razón a lo anterior, aunque no se preguntó específicamente, se deduce que en todos los casos es necesario practicar una radiografía de tórax después de la inserción del catéter.
4.10 Periodicidad de cambio del catéter central
Se logró acuerdo con respecto a que el cambio de catéter central sólo es obligatorio cuando se sospecha infección del sitio de inserción del catéter, por fiebre, dolor, eritema alrededor del sitio de inserción o secreción purulenta. No se logró acuerdo en relación con cada cuánto debe cambiarse el catéter cuando no se evidencia infección, pero se aceptó que debe hacerse según cada caso individual.
4.11 Indicaciones del cambio del catéter central en ausencia de infección
Se logró acuerdo en relación con que, cuando existe evidencia de disfunción o daño mecánico del catéter, este debe cambiarse. También, se logró acuerdo en que el catéter debe cambiarse cuando existen signos que sugieran una infección originada en un dispositivo intravascular.
4.12 Indicaciones para nueva punción e inserción de catéter central
No se logró consenso respecto a si el catéter se debe cambiar sobre la guía (técnica de Seldinger) o se debe practicar una nueva punción. Se logró consenso en que, si la razón para cambiar el catéter es la sospecha de infección, se debe hacer por un nuevo sitio de inserción.
4.13 Sitio del hospital para insertar catéter venoso central
No se logró consenso respecto al lugar donde debe practicarse el procedimiento de inserción de catéter venoso central. Algunos expertos sugieren las salas de cirugía, mientras que otros sugieren una sala específica para procedimientos. Se logró consenso en que el sitio sí debe garantizar estrictas normas de asepsia y antisepsia. También, se logró consenso de que en la unidad de cuidados intensivos, el cambio de catéter se haga en la cama del enfermo. Se mencionó que, en la actualidad, se pasan catéteres centrales bajo visión ecográfica en sitios donde no se garantiza la adecuada asepsia y antisepsia.
4.14 Registro de la inserción de catéter venoso central
Se logró consenso en que es importante registrar las condiciones de inserción y hacer seguimiento del catéter venoso central, para determinar la calidad de la atención. No obstante, dicho registro no se hace de manera rutinaria en todas las instituciones. No se definieron cuáles son las variables que deben registrarse. Se mencionaron la fecha de inserción, la fecha de retiro, la persona que practicó el procedimiento y la frecuencia de complicaciones.
4.15 Accesos de larga duración
No hubo consenso respecto al material o el tipo del catéter que debe utilizarse en accesos de larga duración. Algunos utilizan catéteres "tunelizados" (sic.) y otros sin "tunelizar" (sic.), con reservorio o sin él.
El presente documento presenta un ejercicio de consenso sobre los aspectos más relevantes a los que se ven enfrentados los profesionales que se encargan de la nutrición clínica.
A diferencia de las guías de práctica clínica, los procedimientos de consenso intentan conciliar las diferentes visiones que se tienen sobre un problema, teniendo en cuenta las condiciones propias del medio donde se desarrollan las acciones. Este documento representa las posiciones de múltiples profesionales que ejercen en instituciones de diferente carácter y en diferentes zonas geográficas del país, por lo que las conclusiones son de fácil aplicación en el contexto general y ayudan a disminuir la heterogeneidad en los tratamientos, además de ofrecer una opción para un manejo más costo-efectivo de los pacientes que requieren nutrición.
Aunque en muchos de los temas se logró consenso, otros temas demostraron la variabilidad clínica existente entre profesionales que practican la nutrición. Es, entonces, función de la Asociación liderar un proceso que permita alcanzar el consenso en estos aspectos. Entre los más importantes, se deben mencionar los relacionados con la estructura de los grupos y sus procesos, lo mismo que en los indicadores y el mecanismo de evaluación del desempeño de los grupos. En el contexto actual del sistema de salud, demostrar no solo que las cosas se hacen bien, sino el efecto que esto tiene sobre los pacientes, su calidad de vida y sobre las finanzas del sistema, es absolutamente necesario para garantizar la supervivencia y el desarrollo de los grupos de nutrición clínica. También, es relevante sugerir mecanismos que motiven a los diferentes profesionales implicados a participar en reuniones de actualización y a realizar investigación que permita mejorar progresivamente la calidad del cuidado nutricional en el país.
1. Stratton RJ, Elia M. Who benefits from nutritional support: What is the evidence? Eur J Gastroenterol Hepatol. 2007;19:353-8. [ Links ]
2. Allison SP. Malnutrition, disease, and outcome. Nutrition. 2000;16:590-3. [ Links ]
3. Payne-James J, Silk D. Clinical nutrition support. BMJ. 1990;301:1-2. [ Links ]
4. Pritchard C, Duffy S, Edington J, Pang F. Enteral nutrition and oral nutrition supplements: A review of the economics literature. JPEN J Parenter Enteral Nutr. 2006;30:52-9. [ Links ]
5. Strickland A, Brogan A, Krauss J, Martindale R, Cresci G. Is the use of specialized nutritional formulations a cost-effective strategy? A national database evaluation. JPEN J Parenter Enteral Nutr. 2005;29:S81-91. [ Links ]
6. Tchekmedyian NS. Costs and benefits of nutrition support in cancer. Oncology (Williston Park). 1995;9:79-84. [ Links ]
7. Villa K. Situación actual de los equipos interdisciplinarios de terapia nutricional metabólica en los hospitales de tercer y cuarto nivel en Colombia. Bogotá: Pontificia Universidad Javeriana; 2012. [ Links ]
8. Bischoff SC, Kester L, Meier R, Radziwill R, Schwab D, Thul P. Organization, regulations, preparation and logistics of parenteral nutrition in hospitals and homes; the role of the nutrition support team - Guidelines on Parenteral Nutrition. Ger Med Sci. 2009;7: Doc20. [ Links ]
9. Saalwachter AR, Evans HL, Willcutts KF, O'Donnell KB, Radigan AE, McElearney ST, et al. A nutrition support team led by general surgeons decreases inappropriate use of total parenteral nutrition on a surgical service. Am Surg. 2004;70:1107-11. [ Links ]
10. Schneider PJ. Nutrition support teams: An evidence-based practice. Nutr Clin Pract. 2006;21:62-7. [ Links ]
11. Anker SD, Laviano A, Filippatos G, John M, Paccagnella A, Ponikowski P, et al. ESPEN Guidelines on Parenteral Nutrition: On cardiology and pneumology. Clin Nutr. 2009;28:455-60. [ Links ]
12. Bozzetti F, Arends J, Lundholm K, Micklewright A, Zurcher G, Muscaritoli M. ESPEN Guidelines on Parenteral Nutrition: Non-surgical oncology. Clin Nutr. 2009;28:445-4. [ Links ]
13. Braga M, Ljungqvist O, Soeters P, Fearon K, Weimann A, Bozzetti F. ESPEN Guidelines on Parenteral Nutrition: Surgery. Clin Nutr. 2009;28:378-86. [ Links ]
14. Cano NJ, Aparicio M, Brunori G, Carrero JJ, Cianciaruso B, Fiaccadori E, et al. ESPEN Guidelines on Parenteral Nutrition: Adult renal failure. Clin Nutr. 2009;28:401-14. [ Links ]
15. Gianotti L, Meier R, Lobo DN, Bassi C, Dejong CH, Ockenga J, et al. ESPEN Guidelines on Parenteral Nutrition: Pancreas. Clin Nutr. 2009;28:428-35. [ Links ]
16. Heyland DK, Dhaliwal R, Drover JW, Gramlich L, Dodek P. Canadian clinical practice guidelines for nutrition support in mechanically ventilated, critically ill adult patients. JPEN J Parenter Enteral Nutr. 2003;27:355-73. [ Links ]
17. Pittiruti M, Hamilton H, Biffi R, MacFie J, Pertkiewicz M. ESPEN Guidelines on Parenteral Nutrition: Central venous catheters (access, care, diagnosis and therapy of complications). Clin Nutr. 2009;28:365-77. [ Links ]
18. Plauth M, Cabre E, Campillo B, Kondrup J, Marchesini G, Schutz T, et al. ESPEN Guidelines on Parenteral Nutrition: Hepatology. Clin Nutr. 2009;28:436-44. [ Links ]
19. Singer P, Berger MM, van den Berghe G, Biolo G, Calder P, Forbes A, et al. ESPEN Guidelines on Parenteral Nutrition: Intensive care. Clin Nutr. 2009;28:387-400. [ Links ]
20. Sobotka L, Schneider SM, Berner YN, Cederholm T, Krznaric Z, Shenkin A, et al. ESPEN Guidelines on Parenteral Nutrition: Geriatrics. Clin Nutr. 2009;28:461-6. [ Links ]
21. Staun M, Pironi L, Bozzetti F, Baxter J, Forbes A, Joly F, et al. ESPEN Guidelines on Parenteral Nutrition: Home parenteral nutrition (HPN) in adult patients. Clin Nutr. 2009;28:467-79. [ Links ]
22. van GA, Cabre E, Hebuterne X, Jeppesen P, Krznaric Z, Messing B, et al. ESPEN Guidelines on Parenteral Nutrition: Gastroenterology. Clin Nutr. 2009;28:415-27. [ Links ]
23. Lewis JS. Assessing physician variability in parenteral nutrition orders given a set of patient parameters as a means of determining educational needs. Hosp Pharm. 1993;28:525-39. [ Links ]
24. Street JL, Montgomery D, Alder SC, Lambert DK, Gerstmann DR, Christensen RD. Implementing feeding guidelines for NICU patients<2000 g results in less variability in nutrition outcomes. JPEN J Parenter Enteral Nutr. 2006;30:515-8. [ Links ]
25. Vanek VW, Sharnek LK, Snyder DM, Kupensky DT, Rutushin AL. Assessment of physicians' ability to prescribe parenteral nutrition support in a community teaching hospital. J Am Diet Assoc. 1997;97:856-9. [ Links ]
26. Black N, Murphy M, Lamping D, McKee M, Sanderson C, Askham J, et al. Consensus development methods: A review of best practice in creating clinical guidelines. J Health Serv Res Policy. 1999;4:236-48. [ Links ]
27. Hasson F, Keeney S, McKenna H. Research guidelines for the Delphi survey technique. J Adv Nurs. 2000;32:1008-15. [ Links ]
28. Jones J, Hunter D. Consensus methods for medical and health services research. BMJ. 1995;311:376-80. [ Links ]













