Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582
rev. colomb. cir. vol.28 no.2 Bogotá Apr./June 2013
1 Médico cirujano; jefe, Departamento Quirúrgico, Hospital de San José; profesor titular de Cirugía, Fundación Universitaria de Ciencias de la Salud, Bogotá, D.C., Colombia
2 Médica, cirujana general, Hospital de San José; profesora asistente de Cirugía, Fundación Universitaria de Ciencias de la Salud, Bogotá, D.C., Colombia
3 Médico, residente de Cirugía, Fundación Universitaria de Ciencias de la Salud, Hospital de San José, Bogotá, D.C., Colombia
Correspondencia: Juan Camilo Ramírez, MD. Correo electrónico: jcramirez2005@gmail.com
Fecha de recibido: 8 de febrero de 2012. Fecha de aprobación: 3 de abril de 2013.
El objetivo de este trabajo es revisar nuestra experiencia con la esofagectomía mínimamente invasora y determinar su impacto sobre una serie de variables.
Se revisaron las historias clínicas de 20 pacientes a quienes se les practicó una esofagectomía mínimamente invasora entre el 1° de enero de 2009 y el 31 octubre del 2010: 14 hombres y 6 mujeres, con un promedio de edad de 57 años. Trece tenían neoplasias del esófago y, siete, enfermedades benignas. En trece se llevó a cabo una esofagectomía transhiatal por laparoscopia. En siete se utilizó un abordaje combinado por toracoscopia y laparoscopia. El tiempo quirúrgico promedio fue de 234 minutos. El sangrado promedio fue de 200 ml. El promedio de estancia en la unidad de cuidados intensivos fue de 4,8 días. Tres pacientes fallecieron. Hubo ocho complicaciones. El tiempo promedio de hospitalización fue de 10,5 días.
La esofagectomía mínimamente invasora es un procedimiento factible y seguro desde el punto de vista técnico. La indicación del procedimiento y la selección del abordaje deben hacerse de manera individual, teniendo en cuenta el tipo de enfermedad, las enfermedades asociadas, los recursos disponibles y la destreza y experiencia del grupo quirúrgico.
Los principales beneficios demostrados hacen referencia a la disminución de la hemorragia, la reducción de la necesidad de la unidad de cuidados intensivos, la disminución del dolor y del tiempo de hospitalización, y el regreso más temprano a las actividades normales. La esofagectomía mínimamente invasora es un procedimiento que debe ser llevado a cabo en centros de alto nivel de complejidad y por cirujanos expertos. El impacto y los beneficios de esta intervención en el tratamiento del cáncer del esófago no están bien definidos y deben determinarse con estudios prospectivos aleatorios.
Palabras clave: neoplasias esofágicas; trastornos de la motilidad esofágica; esofagectomía; cirugía asistida por video; laparoscopia.
The purpose of this paper is to review our initial experience with minimally invasive esophagectomy and to determine its impact on several variables. We went over the charts and clinical records of 20 patients who underwent MIE between January 2009 through December 2010.
Twenty patients underwent MIE between January 2009 through december 2010. Fourteen were men and 6 were women. Age averaged 57 years (range 29 to 82). The indication for MIE was esophageal cancer in 13 patients and benign disease in 7. .Thirteen underwent laparoscopic transhiatal esophagectomy and gastric pull-up to the neck: Seven patients had combined thoracoscopic and laparoscopic approach. Operating room time averaged 234 min. (range 180 to 360 min). Intraoperative bleeding averaged 200 ml (range 50 to 500 ml). Average stay in ICU was 4.8 days. There were 3 postoperative deaths. There were 8 complications. Total hospital stay averaged 10.5 days (range 7 to 25 days). MIE is technically feasible and safe. The indication for the procedure and selection of the surgical approach has to be done on an individual basis, taking in consideration criteria such as primary disease (benign vs cancer), comorbidities, available resources and expertise of the surgical team. Main benefits are reduction in operative bleeding, postoperative pain, need for ICU, days in hospital and earlier return to work and normal lifestyle. MIE is a complex operation that must be performed in high complexity centers with high volume of esophageal surgery performed by expert surgeons. The impact of MIE on esophageal cancer needs to be defined by well designed prospective randomized trials.
Key words: esophageal neoplasms; esophageal motility disorders; esophagectomy; video-assisted surgery; laparoscopy.
Los procedimientos quirúrgicos de invasión mínima han venido desarrollándose desde hace más de veinte años gracias al avance de la tecnología y a los beneficios demostrados, tales como la ausencia de grandes incisiones y de las complicaciones relacionadas con ellas, el menor trauma quirúrgico, la recuperación más rápida de los pacientes con la consiguiente disminución de la hospitalización, la menor incapacidad y el reintegro más pronto a la vida normal. En el campo de la cirugía del esófago, la cirugía mínimamente invasora ha tenido plena aplicación para el reflujo gastro-esofágico, la corrección de las hernias hiatales gigantes y la acalasia 1-7. Estos avances han permitido a los cirujanos explorar la factibilidad de practicar procedimientos más complejos, como la esofagectomía.
La resección del esófago es uno de los procedimientos más complejos de la cirugía general, con índices de mortalidad informados en la literatura científica entre el 1 y el 10 %, y complicaciones en el 50 % 8,9. Los mejores resultados han sido informados en centros en donde se llevan a cabo altos volúmenes de esofagectomías, mientras que los índices más altos de mortalidad y complicaciones se presentan en instituciones con los volúmenes más bajos. Estos resultados tan variables han sido en parte responsables de que no exista un acuerdo entre los cirujanos con respecto a los diferentes abordajes que se utilizan para las resecciones del esófago.
El objetivo de este trabajo es revisar nuestra experiencia inicial con la técnica de esofagectomía mínimamente invasora y determinar el posible impacto de este abordaje novedoso sobre una serie de variables, como mortalidad, complicaciones, duración del procedimiento, necesidad de transfusión sanguínea, estancia en cuidados intensivos y duración de la hospitalización.
Este es un trabajo descriptivo y retrospectivo de tipo serie de casos.
Para este estudio se revisaron las historias clínicas de los pacientes a quienes se les practicó una esofagectomía mínimamente invasora, definida como la resección del esófago y la reconstrucción del tubo digestivo llevada a cabo por laparoscopia o toracoscopia, en el período comprendido entre enero de 2009 y octubre de 2010. Se excluyeron aquellos a quienes se les practicó una esofagectomía con las técnicas abiertas convencionales.
Para la selección de los pacientes sometidos a esofagectomía mínimamente invasora no se utilizó un criterio específico, y a quienes se les practicó el procedimiento fueron aquellos con cáncer del esófago o enfermedades benignas, que tenían indicación de esofagectomía.
La información obtenida se consignó en una base de datos de Excel® y se describieron las siguientes variables: edad, sexo, diagnóstico, enfermedades asociadas, cirugías previas en el abdomen y el tórax, tiempo quirúrgico, sangrado operatorio, tipo de abordaje (torácico, abdominal o ambos) mortalidad y complicaciones, hospitalización en cuidados intensivos y tiempo total de hospitalización. Los resultados obtenidos se discutieron, analizaron y compararon con los informados en varias publicaciones aparecidas en la literatura científica mundial. Dadas las características y el alcance del estudio, los resultados fueron informados en promedio y no se consideró necesario utilizar herramientas estadísticas específicas para su análisis.
Técnica quirúrgica
Esofagectomía transhiatal por laparoscopia. Para este abordaje el paciente se coloca en posición supina y de Trendelemburg invertida, con las piernas separadas y las extremidades superiores adosadas al tronco. Se utilizan cinco puertos de acceso: tres de 12 mm localizados en el mesogastrio, unos 3 cm a la izquierda de la línea media para la cámara, en los cuadrantes superiores derecho e izquierdo, respectivamente, a través de los cuales opera el cirujano, y dos de 5 mm en el epigastrio para la retracción del hígado y en el flanco izquierdo para el ayudante.
La disección se lleva a cabo casi en su totalidad utilizando el bisturí armónico (Ethicon EndosurgeryTM) y se inicia en la zona del hiato esofágico con la sección de la membrana freno-esofágica, la exposición de los pilares del diafragma y la liberación de la unión gastro-esofágica. En el caso de tumores localizados en el tercio distal del esófago, este es un momento crítico para evaluar si se puede resecar. La infiltración de la aorta torácica o abdominal son hallazgos que indican la imposibilidad de resecar el tumor. La disección se continúa hacia el mediastino combinando el bisturí armónico y la disección roma, para liberar el esófago torácico en todo su trayecto. En el caso de tumores, esta disección debe incluir los ganglios linfáticos periesofágicos. Para mejorar la exposición del mediastino se lleva a cabo una maniobra de Pinotti, que consiste en una sección parcial del diafragma en el vértice del hiato esofágico. De esta manera es posible conducir la disección bajo visión directa hasta un nivel cercano al estrecho torácico superior y hacer una hemostasia cuidadosa (figura 1).
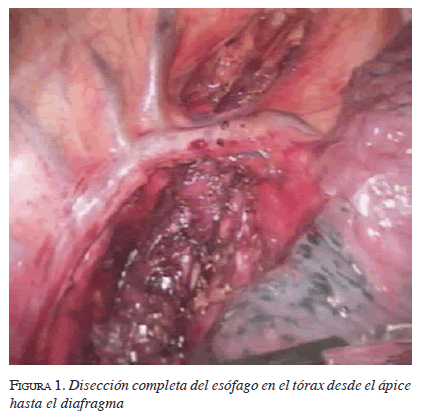
Una vez concluido el tiempo en el mediastino, se continúa con la movilización del estómago, comenzando por la curvatura mayor. En este paso debe tenerse especial cuidado en preservar todo el arco de la arteria gastro-epiploica derecha que, junto con la gástrica derecha, son las responsables de mantener la irrigación del tubo gástrico. La disección se prolonga en sentido proximal hasta llegar al ángulo de His, después de seccionar los vasos cortos. En sentido distal, termina en la primera porción del duodeno, hasta identificar la arteria gastro-duodenal. Luego se hace una movilización del duodeno con una maniobra de Kocher amplia y una piloroplastia de tipo Heinecke-Mikulicz. La maniobra de Kocher hace posible el ascenso de casi todo el estómago por el mediastino. A continuación se secciona el ligamento gastro-hepático desde la cara inferior del hígado, y se identifica y secciona la arteria gástrica izquierda en el tronco celíaco, previa ligadura en continuidad. Esta disección incluye los ganglios linfáticos de la curvatura menor y del territorio de la gástrica izquierda. En este momento de la cirugía, el estómago ha sido movilizado de manera completa.
El paso siguiente consiste en la creación del tubo gástrico mediante la sección de la curvatura menor desde la incisura angularis hasta el ángulo de His, preservando todo el fondo gástrico, para lo cual utilizamos una endograpadora lineal cortante de tipo ATV 45 (Ethicon Endosurgery™). Una vez construido el tubo gástrico, se inicia el tiempo cervical con una cervicotomía izquierda transversa. Se identifica el esófago cervical, se completa su disección hacia el mediastino y se extrae el espécimen quirúrgico. El esófago cervical se secciona dejando un muñón generoso. Para el ascenso del tubo gástrico, se pasa un tubo de tórax desde el cuello a través del mediastino hasta el abdomen. El fondo gástrico se fija con un punto de sutura al extremo del tubo y se inicia el proceso de ascenso gástrico haciendo una delicada maniobra que combina la tracción suave del tubo desde el cuello y el empuje desde el abdomen. Durante este proceso debe mantenerse la orientación del estómago y evitar la torsión que puede comprometer su riego sanguíneo.
Una vez que se ha recuperado el fondo gástrico en el cuello, se lleva a cabo la anastomosis esofágo-gástrica término-lateral en un plano con puntos separados de vicryl 000 (Ethicon SurgeryTM). Antes de completar la anastomosis se avanza una sonda naso-yeyuno para nutrición entérica y una sonda nasogástrica para descompresión del estómago. La cirugía termina con la aproximación del diafragma previamente seccionado con la maniobra de Pinotti y la revisión de la hemostasia.
Abordaje combinado por toracoscopia y laparoscopia. Este tipo de abordaje fue el escogido inicialmente para los tumores de la porción torácica del esófago; recientemente lo hemos venido utilizando también para la resección de los tumores del tercio distal, debido a las ventajas que hemos encontrado y que discutiremos más adelante.
Para este abordaje, el paciente se somete a una laparoscopia previa para la estadificación y para evaluar la presencia de signos de imposibilidad de resección en el abdomen.
El paciente se coloca en posición de toracotomía derecha en decúbito lateral izquierdo, previa intubación bronquial selectiva con un tubo de doble luz. Durante el procedimiento torácico, utilizamos insuflación de CO2 hasta una presión de 10 mm Hg, medida que hemos encontrado útil para la exposición y la retracción del pulmón. Se colocan cuatro puertos de acceso, dos de 12 mm en el 8° espacio intercostal derecho con línea axilar anterior y en el 7° espacio intercostal derecho con línea axilar posterior, y dos de 5 mm en el 5° espacio intercostal derecho con línea axilar posterior y en el 4º espacio intercostal derecho con línea axilar anterior.
Se incide la pleura del mediastino sobre el esófago y se divide la vena ácigos para exponer en forma completa todo el esófago torácico. En los últimos casos hemos preservado intacta la vena ácigos porque ayuda a mantener el estómago ascendido en el mediastino, evitando su desplazamiento hacia la cavidad torácica. La disección y la movilización del esófago involucran los tejidos y ganglios periesofágicos y subcarinales, y se llevan a cabo con el bisturí armónico, hasta llegar al estrecho torácico superior en el sentido proximal y hasta el hiato esofágico en el distal (figura 2).
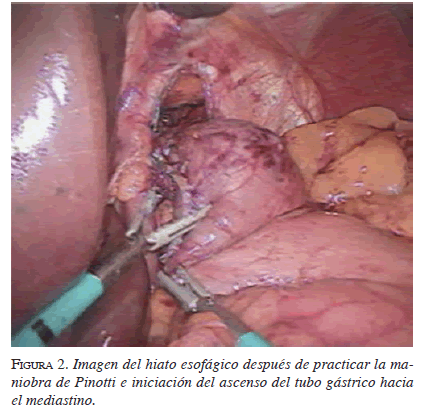
Una vez se ha completado la movilización del esófago se deja un tubo de drenaje en el tórax y se coloca el paciente en la posición descrita arriba para el tiempo abdominal. El abordaje por laparoscopia y la técnica de disección, movilización del estómago, preparación y ascenso posterior del tubo gástrico, son idénticos a los descritos en la técnica transhiatal laparoscópica. La anastomosis esófago-gástrica se realiza en el cuello tal y como se describió.
Veinte pacientes fueron intervenidos en el Servicio de Cirugía General del Hospital de San José en el período comprendido entre el 1° de enero de 2009 y el 31 octubre del 2010. A todos ellos se les practicó una esofagectomía mínimamente invasora. Todos los casos fueron operados por dos cirujanos con amplia experiencia en las técnicas abiertas y en cirugía mínimamente invasora torácica y abdominal. Catorce pacientes eran de sexo masculino y seis de sexo femenino. Se encontró un rango de edad entre los 29 y los 82 años, con un promedio de 57 años.
En trece pacientes se llevó a cabo una esofagectomía mínimamente invasora por neoplasias del esófago y, en siete, por enfermedad benigna (tabla 1). En este último grupo, cinco pacientes tenían acalasia del esófago. A cuatro se les había practicado esofagomiotomía de Heller por vía abdominal y, a uno, por vía torácica. La indicación de la esofagectomía fue la disfagia recurrente. Dos pacientes tenían estenosis pépticas no dilatables, uno de ellos con esclerodermia y un trastorno serio de la motilidad del esófago.

Con relación a enfermedades o condiciones asociadas que pudieran incidir sobre el riesgo quirúrgico de la esofagectomía, se encontró lo siguiente: antecedentes de tabaquismo en cuatro pacientes, hipertensión arterial en cuatro, diabetes mellitus en uno, enfermedad coronaria con infarto del miocardio antiguo en uno y esclerodermia en uno. Seis pacientes tenían antecedentes de cirugías previas, cinco de ellas en el abdomen y una en el tórax (tabla 2). El antecedente de cirugías previas no impidió la esofagectomía por laparoscopia o la toracoscopia en ningún paciente.

En trece pacientes se llevó a cabo una esofagectomía transhiatal por laparoscopia con ascenso del estómago y anastomosis esófago-gástrica en el cuello. Siete de ellos tenían enfermedades benignas (cinco, acalasia, y dos, estenosis pépticas) y seis, adenocarcinomas del tercio distal del esófago. En los siete pacientes restantes se utilizó un abordaje combinado por toracoscopia para la disección del esófago torácico y, luego, por laparoscopia para la movilización, ascenso del estómago a través del mediastino y anastomosis gastro-esofágica en el cuello por cervicotomía.
El tiempo quirúrgico promedio fue de 234 minutos, con un rango que varió entre 180 y 360 minutos.
El sangrado durante la cirugía fue en promedio de 200 ml, con un rango de 50 a 500 ml. Ningún paciente requirió trasfusión de sangre durante la cirugía o después de ella.
Hospitalización posoperatoria
El tiempo de hospitalización tuvo una variación de 7 a 25 días, con un promedio de 10,5 días.
Después de la cirugía, seis pacientes fueron hospitalizados en la unidad de cuidados intensivos durante el posoperatorio inmediato. El promedio de hospitalización en la unidad de cuidados intensivos fue de 4,8 días, con un rango de 1 a 9 días. Dos de ellos fueron dados de alta a las 24 horas y cuatro tuvieron estancias mayores de un día.
Doce pacientes fueron hospitalizados en la unidad de cuidados intermedios durante el posoperatorio inmediato y dos fueron trasladados directamente al piso después de la cirugía. Uno de estos pacientes tuvo un infarto del miocardio en el posoperatorio inmediato y falleció posteriormente. Desde entonces, todos los pacientes son vigilados en la unidad de cuidados intermedios o intensivos durante las primeras 24 horas. Ningún paciente requirió respiración mecánica asistida en el periodo posoperatorio inmediato.
Mortalidad
Tres pacientes fallecieron en el periodo posoperatorio. Un paciente de 82 años murió de un infarto del miocardio en el posoperatorio inmediato. Otro falleció a consecuencia de una neumonía con síndrome de dificultad respiratoria del adulto, y el tercero tuvo una fuga en la anastomosis esófago-gástrica y posteriormente una neumonía intrahospitalaria.
Complicaciones
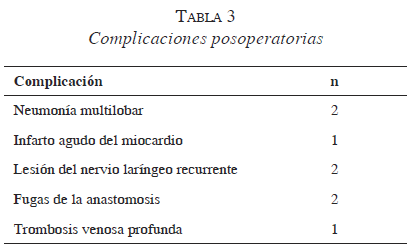
Se presentaron ocho complicaciones en cinco pacientes (tabla 3). Dos con neumonías multilobares y uno con infarto de miocardio fallecieron. En dos se produjeron fugas en la anastomosis en el cuello que cerraron espontáneamente con tratamiento médico y nutrición parenteral. En dos se produjo disfonía a causa de lesiones del nervio laríngeo recurrente y ambos mejoraron con terapia del lenguaje. Un paciente presentó una trombosis venosa profunda.
Anatomía patológica
En trece pacientes se diagnosticaron tumores malignos del esófago: diez adenocarcinomas, dos escamocelulares y un melanoma. Cinco pacientes con adenocarcinoma tenían esófago de Barret.
El número de ganglios linfáticos resecados varió entre 13 y 23, con un promedio de 17.
La distribución por estadios de acuerdo con la clasificación TNM, aparece referida en la tabla 4.

En cinco pacientes con enfermedad benigna se confirmó el diagnóstico de acalasia y, en dos, el de estenosis péptica.
Las indicaciones tradicionales de la esofagectomía son aplicables tanto en las enfermedades benignas como en el cáncer del esófago. En el contexto de las primeras, las situaciones más frecuentes son la acalasia avanzada con megaesófago o miotomías fallidas, las estenosis de diversas etiologías no dilatables y las cirugías múltiples para corrección del reflujo gastro-esofágico y la hernia hiatal, en las que en un momento dado la resección del esófago es la única alternativa para restablecer la función del tubo digestivo. Con respecto al cáncer del esófago, la esofagectomía continúa siendo el tratamiento de elección para el esófago de Barrett con displasia grave, el adenocarcinoma del tercio distal del esófago y el carcinoma escamocelular del esófago torácico 10-12.
Existen tres abordajes tradicionales para llevar a cabo la resección del esófago. Dos de ellos involucran el acceso al tórax y al abdomen, y en el tercero se utiliza de manera exclusiva la vía abdominal.
La técnica de Ivor Lewis se inicia con una laparotomía para la movilización y preparación del estómago, continúa con la disección y resección del esófago a través de una toracotomía postero-lateral derecha, y termina con el ascenso del estómago y la anastomosis con el esófago superior en el ápice del tórax.
La técnica de McKewon utiliza tres incisiones: en el abdomen, el tórax derecho y el cuello; la anastomosis se lleva a cabo en el cuello. Desde hace varias décadas ha existido una gran controversia con relación al mejor abordaje para la esofagectomía, especialmente en el contexto del cáncer del esófago. Los defensores del abordaje torácico argumentan que por esta vía es posible, una resección más completa desde el punto de vista oncológico, en especial en lo que se refiere a la disección ganglionar, beneficio que, en su concepto, justifica un posible aumento de las complicaciones relacionado con la toracotomía. Los defensores de la vía abdominal transhiatal argumentan que este acceso se asocia con menores índices de mortalidad y complicaciones y que la supervivencia a largo plazo en los pacientes con cáncer es similar, a pesar de las limitaciones de este abordaje para efectuar una disección adecuada de los ganglios del mediastino.
Esta controversia se mantuvo viva por varios años hasta que en la última década, se publicaron los primeros estudios controlados prospectivos. Los resultados de estos estudios y otros que han venido apareciendo después, han demostrado que no hay diferencia estadísticamente significativa entre los dos abordajes en lo que se refiere a mortalidad y complicaciones13. Aunque hay una tendencia hacia una mayor mortalidad hospitalaria del abordaje torácico, la supervivencia a largo plazo es similar. Las complicaciones pulmonares son más frecuentes en el abordaje torácico, en tanto que las fugas de la anastomosis y la lesión del nervio recurrente laríngeo son más frecuentes en el abordaje transhiatal. En lo que hace referencia al cáncer, también los resultados son similares en la supervivencia a cinco años, aunque en estudios recientes se ha demostrado una asociación entre el aumento de la supervivencia a los cinco años y el número de ganglios linfáticos resecados14.
¿Por qué la esofagectomía mínimamente invasora?
El desarrollo de las técnicas por laparoscopia y toracoscopia ha hecho posible su aplicación en situaciones diversas, como resecciones pulmonares, resección de tumores del mediastino, corrección de la hernia hiatal gigante y del reflujo gastro-esofágico, procedimientos de cirugía bariátrica y muchos otros, con beneficios como los que se han referido en la introducción de este trabajo. El tema de discusión sería si estos beneficios son aplicables en el caso de la resección del esófago.
Las ventajas potenciales de la esofagectomía mínimamente invasora deben analizarse en dos contextos: el de la enfermedad benigna y el del cáncer del esófago. En el primer caso habría que analizar los resultados del impacto de la esofagectomía mínimamente invasora, en comparación con las técnicas abiertas tradicionales, sobre variables como mortalidad y complicaciones posoperatorias, sangrado intraoperatorio, necesidad de transfusión, tiempo quirúrgico, necesidad de analgesia, necesidad y tiempo de permanencia en la unidad de cuidados intensivos, tiempo de hospitalización, resultados funcionales y calidad de vida. En el caso del cáncer, además de los anteriores, es necesario analizar criterios oncológicos en lo que hace referencia a la posibilidad de practicar resecciones completas desde el punto de vista oncológico, con márgenes suficientes y disecciones ganglionares adecuadas. También, es indispensable determinar el impacto en la supervivencia a largo plazo y la calidad de vida, que debe ser, por lo menos, igual al logrado con las técnicas abiertas tradicionales.
Al evaluar los resultados debe aclararse que no existen hasta la fecha estudios prospectivos aleatorios que comparen la esofagectomía mínimamente invasora con las técnicas abiertas. Por consiguiente, la información disponible proviene en su totalidad de estudios retrospectivos, la mayor parte de ellos series de casos y comparaciones con grupos de control históricos. En el contexto de la enfermedad benigna, estos estudios han demostrado que los abordajes de invasión mínima pueden ser aplicados en forma segura, que los índices de mortalidad y complicaciones son similares, aunque no significativamente menores, a los logrados con técnicas abiertas, y que la esofagectomía mínimamente invasora sí ha producido mejores resultados en lo que se refiere a necesidades de transfusión, disminución de la necesidad de unidad de cuidados intensivos y del tiempo de hospitalización, menor incapacidad y un reintegro más rápido a las actividades de la vida diaria. Con respecto a la duración de la cirugía, no hay diferencias significativas y en algunos estudios se informaron tiempos más prolongados en la esofagectomía mínimamente invasora. En nuestra experiencia la duración promedio de la cirugía no ha excedido las cuatro horas. Tampoco se demostraron diferencias importantes en la calidad de vida. Ningún estudio hasta la fecha ha analizado el tema del impacto que el empleo de las técnicas de invasión mínima ha tenido sobre los costos de la atención15-17.
En conclusión, estos resultados, a pesar de que no existe un nivel sólido de "evidencia", permiten establecer que, por lo menos, en el contexto de la enfermedad benigna, la esofagectomía mínimamente invasora ha mostrado algunos beneficios con respecto a las cirugías tradicionales. Nuestros resultados están de acuerdo con estas conclusiones.
Con respecto al cáncer, los resultados mencionados son también aplicables. Aquí tampoco se dispone de estudios controlados que comparen la esofagectomía mínimamente invasora con la cirugía abierta. No obstante, los datos disponibles después de analizar los resultados de estudios retrospectivos con controles históricos, han demostrado que no hay diferencia entre los dos procedimientos en lo que se refiere a mortalidad y complicaciones, y que la supervivencia a cinco años y por estadios clínicos, así como la calidad de vida son, por lo menos, similares, sin que hasta el momento haya podido demostrarse un beneficio claro de un procedimiento sobre el otro. Los resultados de las series más grandes publicadas recientemente concluyen que a corto plazo no hay diferencias significativas entre los dos procedimientos y muestran algunos beneficios de la esofagectomía mínimamente invasora en aspectos como el sangrado y el tiempo de hospitalización18-20.
En una revisión sistemática de la literatura científica publicada en el 2007, se analizaron los resultados de 23 estudios que agruparon 1.398 pacientes a quienes se les practicaron diferentes abordajes de esofagectomía mínimamente invasora en centros tanto de occidente como de oriente. Es importante destacar que el porcentaje de complicaciones asociado con la esofagectomía se mantiene elevado a pesar del empleo de técnicas de invasión mínima, lo que significa que la magnitud del procedimiento no está determinada por el tamaño de las incisiones. Esta revisión también muestra que es factible llevar a cabo una resección y una disección ganglionar completas en un porcentaje de pacientes similar al obtenido con las técnicas convencionales21.
Al revisar los resultados de tres de las series más grandes publicadas de esofagectomía mínimamente invasora, en que analizan la supervivencia a largo plazo por estados, Smithers, et al., compararon 322 esofagectomías mínimamente invasoras con 114 esofagectomías abiertas y no encontraron diferencia en la supervivencia a los tres años18. Lucketich, et al., estudiaron 185 pacientes con esofagectomías mínimamente invasoras; la supervivencia a tres años por estadio es comparable con la informada en la esofagectomía abierta19. Braghetto informó una supervivencia del 93,8 % para el estadio I y de 54 % para el II. No se encontró diferencia con la del grupo control de cirugía abierta22.
Existen varios abordajes a través de los cuales puede llevarse a cabo la esofagectomía mínimamente invasora, los cuales pueden agruparse en dos: aquellos en los que todo el procedimiento se practica en su totalidad con técnicas de invasión mínima, y los abordajes híbridos que combinan la técnica abierta con la laparoscopia y la toracoscopia. En el primer grupo están la esofagectomía transhiatal laparoscópica, indicada para las resecciones en las enfermedades benignas, el esófago de Barrett con displasia y algunos casos de carcinoma temprano del esófago distal; el abordaje por laparoscopia inicial para la movilización del estómago seguido por la resección del esófago por toracoscopia con anastomosis esófago-gástrica en el ápice del tórax (abordaje de Ivor Lewis) y, por último, el abordaje de tres vías que comienza con la resección del esófago por toracoscopia seguido por la movilización gástrica por laparoscopia y el ascenso del estómago con la anastomosis esófago-gástrica en el cuello. En el segundo grupo están los abordajes híbridos que combinan las técnicas abiertas con las de mínima invasión.
En el proceso de selección de los pacientes que van a ser sometidos a una esofagectomía mínimamente invasora, deben tenerse en cuenta varios aspectos. En primer lugar, las indicaciones para la resección del esófago y la valoración preoperatoria deben ser las mismas que se utilizan para los procedimientos abiertos. Aquí es importante considerar que la magnitud de la cirugía no está determinada por el tamaño de las incisiones. También, debe tenerse en cuenta si se trata de una enfermedad benigna o de un cáncer del esófago. En el primer caso, la resección transhiatal por laparoscopia puede ser el abordaje de elección. En el segundo caso, preferimos el abordaje combinado por toracoscopia y laparoscopia, con la anastomosis en el cuello, por medio del cual es posible llevar a cabo una resección en bloque del tumor y una disección más completa de los ganglios del mediastino. En publicaciones recientes se ha sugerido una relación entre el número de ganglios resecados y la supervivencia a largo plazo21. Este abordaje también está indicado para los tumores localmente avanzados, en particular aquellos que están en contacto con la vía aérea o la aorta, o en los que comprometen los ganglios linfáticos del mediastino. En los casos en los que la resección es de carácter paliativo, debe pensarse en utilizar el abordaje asociado con menos mortalidad y complicaciones, y en los resultados a corto plazo. Los pacientes que han recibido tratamiento neoadyuvante, en particular tratamientos combinados de radioterapia y quimioterapia, desarrollan procesos de fibrosis seria en el área del tumor que puede ofrecer grados variables de dificultad para la disección quirúrgica. En ellos, la resección transhiatal es más riesgosa por lo que en estos casos preferimos el abordaje torácico.
Los resultados de las diferentes publicaciones han demostrado que la esofagectomía mínimamente invasora es un procedimiento factible desde el punto de vista técnico y seguro. A pesar de las variaciones técnicas que usualmente se presentan entre los diferentes grupos, la técnica quirúrgica se ha depurado a lo largo del tiempo y hoy día está bastante bien estandarizada.
La indicación del procedimiento y la selección del abordaje deben hacerse de manera individual, teniendo en cuenta factores como el tipo de enfermedad, las enfermedades asociadas, los recursos disponibles y el nivel de destreza y experiencia del grupo quirúrgico.
Los principales beneficios demostrados en las diferentes publicaciones y confirmados en nuestro estudio, hacen referencia a la disminución de la hemorragia, la reducción de la necesidad y del tiempo de hospitalización en la unidad de cuidados intensivos, la disminución del dolor y del tiempo de hospitalización, y el regreso más temprano a las actividades normales.
Debido a su complejidad, la esofagectomía mínimamente invasora es un procedimiento que debe ser llevado a cabo en centros de alto nivel de complejidad, con volúmenes elevados de estas cirugías, y por cirujanos expertos en laparoscopia, toracoscopia y técnicas abiertas.
El impacto y los beneficios de la esofagectomía mínimamente invasora en el tratamiento del cáncer del esófago, no están bien definidos y deben determinarse con estudios prospectivos aleatorios.
1. Dallemange B, Weerts J, Jehanes C, Markiewicz S, Lombard R. Laparoscopic Nissen fundoplication: Preliminary report. Surg Endosc. 1991;3:138-43. [ Links ]
2. Majeed A, Treacy PJ, Stoddard CJ. Randomized clinical trial of laparoscopic versus open fundoplication for gastroesophageal reflux disease. Br J Surg. 2004;91:975-82. [ Links ]
3. Hunter J, Trus T, Branum G, Waring J, Wood C. Physiologic approach to laparoscopic fundoplication for gastroesophageal reflux disease. Ann Surg. 1996;223:673-85. [ Links ]
4. Luketich J, Fernando H, Christie N, Buenaventura PO, Keenan RJ, Ikramuddin S, et al. Outcomes after minimally invasive esophagomyotomy. Ann Thorac Surg. 2001;72:1909-12. [ Links ]
5. Patti M, Pellegrini C, Horgan S, Arcerito M, Omelanczuk P, Tamburini A. Minimally invasive surgery for achalasia: An 8 year experience with 168 patients. Ann Surg. 1999;230:587-93. [ Links ]
6. Muñoz A. Cirugía mínimamente invasora en patología neo-plásica gastrointestinal. Rev Colomb Cir. 2000;15: 35-9. [ Links ]
7. Melguizo M. Esófago de Barrett y su manejo. Rev Colomb Cir. 2005;20:203-9. [ Links ]
8. Millikan K, Silverstein J, Hart V, Blair K, Bines S, Roberts S, Doolas A. A 15 year review of esophagectomy for carcinoma of esophagus and cardias. J Am Coll Surg. 1999;118:328-32. [ Links ]
9. Jamieson GG, Mathew G, Lundemann R, Wayman J, Myers JC, Devit PG. Postoperative mortality following oesophagectomy and problems in reporting its rate. Br J Surg. 2004;91:943-7. [ Links ]
10. Hagen JA, DeMeester SR, Peters JH, Chandrasoma P, DeMeester TR. Curative resection for esophageal carcinoma: Analysis of 100 en block esophagectomies. Ann Surg. 2001;234:520-30. [ Links ]
11. Orringer MB, Marshall B, Iannettoni MD. Transhiatal esophagectomy: Clinical experience and refinements. Ann Surg. 1999;230:392-403. [ Links ]
12. Altorki N, Skinner D. Should en block esophagectomy be the standard of care for esophageal carcinoma? Ann Surg. 2001;234:581-7. [ Links ]
13. Omloo JM, Lagarde SM, Hulscher JB, Reitsma JB. Extended transthoracic resection compared with limited transhiatal resection for adenocarcinoma of the mid/distal esophagus: Five year survival of a randomized clinical trial. Ann Surg. 2007;246:992-1000. [ Links ]
14. Rizk NP, Ishiwaran H, Rice T, Chen LQ, Schipper P. Optimum lymphadenectomy for esophageal cancer. Ann Surg. 2010;251:46-50. [ Links ]
15. Kent MS, Schubert M, Fernando H, Luketich JD. Minimally invasive esophagectomy: State of the art. Dis Esophagus. 2006;19:137-45. [ Links ]
16. Law S. Optimal surgical approach for esophagectomy: The debate still goes on? Ann Thorac Cardiovasc Surg. 2009;15: 277-79. [ Links ]
17. Bussieres JS. Open or minimally invasive esophagectomy: Are the outcomes different? Curr Opin Anaesthesiol. 2009;22:56-60. [ Links ]
18. Smithers BM, Gotley DC, Martin I, Thomas JM.Comparison of the outcomes between open and minimally invasive esophagectomy. Ann Surg. 2007;245:232-40. [ Links ]
19. Luketich JD, Alvelo-Rivera M, Buenaventura PO, Christie NA, McCaughan JS, Litle VR, et al. Minimal invasive esophagectomy: Outcomes in 222 patients. Ann Surg. 2003;238:486-94. [ Links ]
20. Nguyen NT, Roberts P, Follette DM, Rivers R, Wolfe B. Thoracoscopic and laparoscopic for benign and malignant disease: Lessons learned from 46 consecutive procedures. J Am Coll Surg. 2003;197:902-13. [ Links ]
21. Gemill EH, McCulloch P. Systematic review of minimally invasive resection for gastro-oesophageal cancer. Br J Surg. 2007;94:1461-7. [ Links ]
22. Braghetto I, Csendes A, Cardemil G, Burdiles P, Korn O, Valladares H. Open transthoracic or transhiatal esophagectomy versus minimally invasive esophagectomy in terms of morbidity, mortality and survival. Surg Endosc. 2006;20:1681-6. [ Links ]













