Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582
rev. colomb. cir. vol.28 no.3 Bogotá July/Sept. 2013
Cirujanos laparoscopistas, Centro Médico Imbanaco, Cali, Colombia.
Correspondencia: Luis Fernando Álvarez, MD, Correo electrónico: lfalvarez@imbanaco.com.co
Fecha de recibido: 29 de abril de 2013. Fecha de aprobación: 14 de junio de 2013
Resumen
La colecistectomía laparoscópica es uno de los procedimientos quirúrgicos practicados más frecuentemente por el cirujano general y en un importante número de casos se efectúa en pacientes mayores con gran inflamación vesicular, lo que pone a prueba los conocimientos y habilidades del cirujano. Es perfectamente posible reconocer, antes del acto quirúrgico, en cuáles pacientes este resultará difícil en mayor o menor grado, para así diseñar estrategias de manejo intraoperatorio que nos permitan resolver favorablemente estos casos.
En este artículo, el cual se presenta acompañado de videos de casos clínicos publicados en la página electrónica de la Asociación Colombiana de Cirugía (http://www.ascolcirugia.org), se pretende mostrar cuáles son las opciones de manejo en aquellos pacientes cuyas colecistectomías son muy difíciles por el grado de inflamación o por las enfermedades subyacentes y que constituyen alternativas de manejo viables para la colecistectomía laparoscópica clásica o para evitar la conversión a cirugía abierta; aunque también, se llama fuertemente la atención sobre la necesidad de una conversión temprana y oportuna antes de tener complicaciones o alteraciones iatrogénicas de la vía biliar u otro órgano vecino.
Palabras clave: vesícula biliar; colecistitis; colecistectomía laparoscópica; conversión a cirugía abierta; complicaciones.
Abstract
Laparoscopic cholecystectomy is one of the most commonly performed procedures by the general surgeon and an important number of cases occur in elderly patients with major inflammation of the gallbladder, a condition that challenges the knowledge and ability of the surgeon. It is perfectible possible to recognize, prior to surgery, which patients will present major or minor difficulties so as to design intraoperative strategies in order to favorably resolve such situations.
This article is complemented wit uploaded YouTube videos in the web page of the Asociación Colombiana de Cirugía, http://www.ascolcirugia.org. It intends to show the different management options in those patients with very difficult cholecystectomies because of the degree of inflammation or the underlying pathology that constitute viable alternatives to the classic laparoscopic cholecystectomy or to avoid conversion open surgery; however, it also strongly calls attention to the need of early and timely conversion so as to avoid complications or iatrogenic lesion of the bile duct or neighbor organs.
Key words: gallbladder; choLecystitis, cholecystectomy, laparoscopic; conversion to open surgery; complications.
Introducción
Cerca de 700.000 colecistectomías laparoscópicas se practican anualmente en los Estados Unidos con una frecuencia de lesión sobre la vía biliar que alcanza el 0,6 %. El porcentaje de conversión a cirugía abierta es de 4,6 % en la cirugía electiva y de 9,4 % en la de urgencia. En un estudio efectuado por el autor principal de este artículo en el Hospital Mario Correa Rengifo de Cali, este porcentaje de conversión en cirugía de urgencia alcanzó el 15 % 1.
Definición
La colecistectomía laparoscópica difícil se refiere a la extracción quirúrgica de la vesícula cuando existen algunas condiciones asociadas del mismo órgano o de sus órganos vecinos o del paciente, que no permiten una disección fácil, rápida y cómoda de la vesícula, y que se traducen en prolongación del tiempo quirúrgico y en aumento del riesgo de complicaciones para el paciente.
Factores de riesgo para una colecistectomía laparoscópica difícil
Son múltiples y de diferente orden los factores de riesgo que podrían hacer prever en cuáles pacientes se van a presentar dificultades al practicar una colecistectomía; los más conocidos son: el sexo masculino, el adulto mayor (edad superior a 65 años), la obesidad, la diabetes mellitus, la colecistitis aguda y cirugía abdominal previa. Otros no menos importantes, son: la historia prolongada de enfermedad vesicular, la leucocitosis y los signos sistémicos de sepsis; además, hallazgos ecográficos de pared vesicular engrosada, líquido perivesicular, vesícula calcificada o con escleroatrofia, cálculos grandes o compactados en la bolsa de Hartmann y dilatación de la vía biliar. Pueden existir otras situaciones que podrían hacer muy difícil una colecistectomía, como son: hígado muy grande, alteraciones anatómicas, cirrosis hepática, fistulas colecisto-intestinales, cáncer de vesícula (http://www.ascolcirugia.org, sección Publicaciones, ver en Videos casos clínicos, videos 1-3) y cáncer de las vías biliares 1.
Hay otros aspectos no inherentes al paciente que también inciden para que una cirugía, por lo demás fácil, se torne difícil, o que una cirugía difícil se termine exitosamente; se han denominado "el factor cirujano", pues es bien sabido que la cantidad de procedimientos que haya practicado un cirujano, su familiaridad con la técnica quirúrgica y el conocimiento de cómo salir airoso en condiciones muy difíciles cuando los planos quirúrgicos se han perdido y la anatomía está distorsionada por la inflamación, hacen que sus resultados sean adecuados.
Otros factores que influyen son las cirugías practicadas en condiciones no ideales con instrumental (pinzas como el gancho o la pinza de Maryland con la cubierta termoaislante rota lo que favorece la fuga de corriente hacia otros tejidos) o con equipos obsoletos o de mala calidad en su imagen y de baja resolución, que hacen más difícil la visualización de los tejidos; o la formación de fugas del neumoperitoneo por trocares inadecuados con válvulas rotas o defectuosas, que hacen que no se tenga una continuidad en la cirugía, lo cual prolonga el tiempo quirúrgico y facilita las alteraciones iatrogénicas al no tenerse una distensión abdominal suficiente.
Otro factor muy importante, y que generalmente no se tiene en cuenta, es la experiencia y conocimiento del cirujano que actúa como ayudante quirúrgico, pues es bien sabido que muchas veces se practica la cirugía con médicos generales, internos o inclusive estudiantes, todos ellos sin los conocimientos adecuados para servir de soporte o dar una opinión acertada en los momentos difíciles 2,3.
En cuanto al factor cirujano, quiero mencionar dos editoriales ya de vieja data (y que recomiendo leer) de la revista Surgical Endoscopy que, a mi modo de ver, resumen perfectamente todas las variables que se entrecruzan en la mente del cirujano que efectúa un procedimiento laparoscópico de cualquier orden. El primero se llama "Cirugía de mínimo acceso y el periodo de oro de la conversión" de F. L. Greene; en este editorial el autor considera que hay un tiempo en el cual el cirujano que es racional y experimentado se debe dar cuenta si va a poder llegar a buen puerto con su procedimiento (sin comprometer o poner en riesgo de daño iatrogénico al paciente) y no insiste torpemente, empecinándose en terminar por laparoscopia un procedimiento, por el orgullo de terminar lo que inició por laparoscopia. Greene dice textualmente en su editorial que todos conocemos ese aforismo de que "convertir no es una complicación, pero representa buen juicio quirúrgico", pero en el "calor" del quirófano algunos olvidamos esta admonición debido al ego, al machismo o a algunos otros intangibles en la mente 4.
El otro editorial en la misma revista es de L. Morgensten, titulado "El talón de Aquiles y la cirugía laparoscópica", en que hace alusión a la arrogancia o prepotencia del cirujano como su talón de Aquiles, que hace que no se dé cuenta o que no tenga la capacidad de ver cuándo está en dificultades y debe renunciar a continuar por laparoscopia 5.
Cuando hay dificultades quirúrgicas durante una colecistectomía difícil, el cirujano debe tranquilizarse y pensar si el procedimiento puede continuarse por laparoscopia. Como ya lo mencionamos, los factores locales de la vesícula y del paciente y la experiencia del cirujano son factores determinantes. El fracaso en la progresión de la disección, la desorientación anatómica, la dificultad en la visualización del campo quirúrgico o la falla en el instrumental o la incapacidad de las pinzas para coger la vesícula, pueden ser factores que indiquen la necesidad de conversión a cirugía abierta. Los efectos negativos de la conversión son menores si se comparan con los efectos negativos de una lesión sobre la vía biliar. Hay una alternativa cuando la colecistectomía laparoscópica es muy difícil o potencialmente peligrosa: convertir a cirugía abierta. Hay una alternativa cuando una colecistectomía abierta es muy difícil o potencialmente peligrosa: practicar una colecistostomía. No es apropiado continuar con una colecistectomía laparoscópica cuando las condiciones son potencialmente peligrosas o de riesgo; por ejemplo, es inapropiado intentar parar un sangrado cuando no se pueden ver bien las estructuras y hay la posibilidad de que, al aplicar los clips, también se pueda comprometer el colédoco. La identificación errónea no es la única causa de lesión biliar; la quemadura térmica, la dislocación de los clips, la incisión de un conducto biliar en el lecho vesicular y el efecto de tienda de campaña por clips colocados muy cerca del colédoco, son también mecanismos de lesión de la vía biliar que deben tenerse en cuenta 6.
Hay que tener siempre presente y es de vital importancia, el valor que tiene una segunda opinión durante una colecistectomía difícil o la ayuda de otro colega cirujano con más experiencia. Parece que el chance de que una lesión ocurra es mucho menor si se solicita ayuda de alguien más experto.
Si se produce un daño iatrogénico menor, como fuga del conducto cístico o del lecho vesicular, o laceraciones parciales del colédoco, y se diagnostica intraoperatoriamente, debe repararse inmediatamente, si el cirujano que está operando u otro colega disponible en la sala de operaciones o en la institución posee los conocimientos y habilidades requeridos. Si el daño iatrogénico es mayor, como sección del colédoco o lesión de un conducto aberrante, estas se reparan mediante una hepático-yeyunostomía; este tipo de reparo requiere habilidades especiales que se encuentran más fácilmente en unidades especializadas de cirugía hepatobiliar 7.
Factores que hacen difícil a una colecistectomía laparoscópica
Estos son todos los factores de orden anatómico y que por inflamación, infiltración o vecindad, dificultan enormemente la disección de los tejidos, como la inflamación y el edema del hilio hepático (porta hepatis) que acompañan a una colecistitis aguda grave y distorsionan la anatomía ductal y vascular. Otros factores son: el aumento del grosor de la pared por colecistitis crónica o fibrosis; la ausencia de mesenterio (vesícula intrahepática) (video 4); la gangrena vesicular que necrosa y licúa los tejidos, lo que impide tomarlos con las pinzas; el tamaño del cístico, pues si es muy corto o muy delgado, facilita el riesgo de daño iatrogénico en la vía biliar principal o que se produzca una fistula biliar, y si es muy ancho, lo mejor es no graparlo con clips, sino anudarlo; los cálculos impactados en la pared o en la bolsa de Hartmann; los cambios en la anatomía del conducto y de la arteria cística, que son de diferente orden y manifestación y se presentan hasta en 38 % de los casos; y las anomalías o aberraciones en la localización (anormal o atípica) (video 5), en el tamaño o en el número de las estructuras, que pueden ser muy comunes o muy raras. Varios de estos problemas pueden coexistir y su coexistencia puede contribuir al grado de dificultad (video 6) 8.
Los cálculos en la vía biliar principal o intrahepáticos, cuando se sospechan durante la cirugía por dilatación del colédoco y se pueden confirmar mediante una colangiografía, ponen a prueba la capacidad del cirujano para explorar por laparoscopia la vía biliar, para lo cual se requiere de coledocoscopio, balones y canastillas o de equipo de fluoroscopia con brazo en C. El síndrome de Mirizzi, que altera enormemente la anatomía y hace confundir muy fácilmente las estructuras, es una de las mayores causas de daño iatrogénico de la vía biliar. Otras causas son: fístula de la vesícula hacia el duodeno (que puede causar un íleo biliar o un síndrome de Bouveret) o hacia otras estructuras vecinas (estómago, colédoco, colon); el cáncer de la vesícula biliar; la cirrosis hepática, que favorece el sangrado y hace extremar y depurar más la técnica de disección de la vesícula en el hígado; la pancreatitis aguda; el piocolecisto; la vesícula escleroatrófica, y la vesícula en porcelana. Las dos causas más frecuentes de conversión a cirugía abierta encontradas en la literatura científica, son las adherencias densas en el triángulo de Calot y el síndrome de Mirizzi 9-12.
Todos los factores anteriormente descritos hacen la diferencia entre una colecistectomía fácil (su definición es obvia) y una difícil. La colecistectomía efectuada durante un episodio de colecistitis aguda, debe clasificarse como una técnica laparoscópica avanzada, pues las lesiones del colédoco aumentan proporcionalmente al grado de inflamación y, si se presenta inflamación aguda concomitantemente con inflamación crónica, el grado de dificultad es mayor. La inflamación hace que el cirujano se confunda fácilmente e interprete erróneamente la anatomía. Hay dos tipos principales de identificación equivocada de la anatomía biliar. En el primero, se confunde el colédoco con el conducto cístico, y se le colocan clips y se corta; en el segundo, se lesiona un conducto hepático derecho aberrante 13,14.
En los Estados Unidos, la lesión de la vía biliar durante la cirugía gastrointestinal es la causa más común de demandas penales. Las ocasionadas por cirugía laparoscópica representan el 20 % de todas las demandas en cirugía general y el 50 % de las demandas por laparoscopia son por daño iatrogénico de la vía biliar 15.
Qué hacer ante una colecistectomía difícil
Es mucho lo que esto se ha debatido en reuniones académicas y de consenso, y en la literatura científica se encuentran muchas opciones para enfrentar cualquiera de las condiciones anteriormente citadas o varias de ellas que, cuando se presentan simultáneamente, dificultan aún más el procedimiento. Las alternativas ante una colecistectomía difícil se pueden resumir en tres, las cuales se pueden aplicar independientemente o en conjunto: practicar una colangiografía intraoperatoria, pedir ayuda a un colega con más experiencia y convertir a cirugía abierta.
1. Colangiografía intraoperatoria. Su utilización es muy importante, pues dibuja la anatomía de las vías biliares, intrahepática y extrahepática, y sirve como un mapa de guía para evitar en gran parte los daños iatrogénicos. Tan importante como ejecutar perfectamente la técnica de colangiografía, es su interpretación, pues muchos errores se deben a errores en ella. Hace unos pocos años se hizo una encuesta en el congreso anual de la Society of American Gastrointestinal Endoscopic Surgeons (SAGES) acerca de si la colangiografía debe practicarse en forma rutinaria o selectiva. Fue mayoritaria la tendencia a hacerla selectivamente, cuando hay dudas sobre la anatomía o si se sospecha coledocolitiasis por algún estigma del paciente o por encontrar dilatación del colédoco. No obstante, los más puristas siempre recomiendan su práctica rutinaria, pues ayuda a encontrar el 4 % de coledocolitiasis asintomática, aunque no se ha comprobado que ayude a prevenir el daño iatrogénico de la vía biliar. La colangiografía intraoperatoria puede facilitar la identificación del colédoco y reducir la extensión de la lesión cuando se presenta. Este procedimiento debe practicarse siempre que el cirujano no tenga una visión crítica de seguridad durante una colecistectomía laparoscópica, no solo para identificar cálculos en el colédoco, sino también, para visualizar radiológicamente la anatomía de los conductos (figura 1).
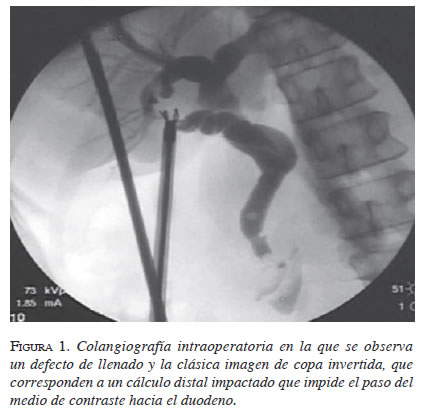
2. Pedir ayuda a un colega con más experiencia. Es importante siempre operar con un colega con la misma o mayor experiencia y vencer la arrogancia y el orgullo, como lo expresa Greene en su editorial.
3. Convertir a cirugía abierta. Convertir la laparoscopia a cirugía abierta en el momento oportuno, y no después de causar daño iatrogénico, siempre es un gran recurso del que el cirujano debe disponer. Para esto, es de vital importancia la formación integral del cirujano, pues las nuevas generaciones de cirujanos algunas veces tienen dificultad para convertir una cirugía laparoscópica en una abierta 16.
Hay varios métodos para identificar el conducto cístico durante una colecistectomía por laparoscopia: la colangiografía intraoperatoria, la técnica infundibular, la visión crítica de seguridad y la disección de la confluencia del conducto cístico con el hepático común para formar el colédoco.
Recursos disponibles durante una colecistectomía difícil
Poner más trocares. Es frecuente practicar la colecistectomía con tres trocares, o con monopuerto; se deben colocar los trocares que sea necesario, siempre buscando la "visión crítica de seguridad" pregonada ampliamente por Strasberg 17.
Retractores en forma de abanico. Cuando hay hipertrofia hepática, el uso de este tipo de retractores ayuda a separar adecuadamente el hígado y facilita la disección de la vesícula.
Retraer el estómago y el duodeno. En pacientes obesos con epiplón voluminoso, es útil colocar otro trocar para separar estos órganos y los tejidos vecinos con una pinza laparoscópica de agarre (grasper).
Aspiración inicial de la vesícula. En casos de hidrocolecisto o piocolecisto, la aspiración inicial de la vesícula distendida permite tomarla y aplicarle retracción cefálica y lateral. La aspiración se puede hacer con la cánula que termina en forma de aguja o introduciendo directamente el trocar lateral de 5 mm dentro de la vesícula y conectando la manguera de aspiración a su llave, lo cual permite una evacuación más expedita del contenido vesicular.
Pinza de agarre (grasper) de dientes largos. Este instrumento facilita la manipulación de las vesículas biliares de paredes muy gruesas e inflamadas.
Disección roma con la punta de la cánula de irrigación-succión. Esta ayuda a separar en forma suave y atraumática los tejidos que están adheridos a las paredes de la vesícula y, a la vez, permite aspirar el sangrado que se produzca por dicha maniobra.
Colangiografía intraoperatoria. Se recomienda para determinar la anatomía en casos difíciles y con alto riesgo de daño iatrogénico de la vía biliar 18 (figura 2).
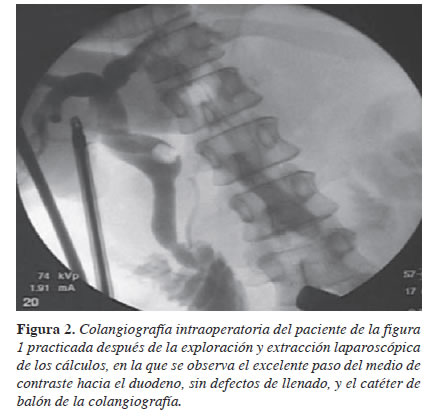
Alternativas de tratamiento en una colecistectomía difícil
Colecistectomía fundocística o anterógrada. Rutinariamente, la extracción de la vesícula se inicia con la identificación de la unión cístico-vesicular para, desde allí, disecar el conducto cístico y la arteria cística 19,20.
En el caso presentado en el video 7, ante la imposibilidad de abordar la vesícula por su infundíbulo, se inició la disección por el fondo y se avanzó en sentido retrógrado para llegar hasta el infundíbulo, e identificar la arteria y el conducto cístico de una forma más segura. Si no se pueden identificar las estructuras claramente, hay múltiples alternativas en este punto de la cirugía, que podrían ser: practicar una colecistectomía parcial, siempre alejándose de la vía biliar principal, dejando abandonada la bolsa de Hartmann con un drenaje en este lugar; una vez drenada y aspirada la bolsa de Hartmann, suturarla con puntos separados o sutura corrida de material absorbible (video 8); o, ligar la bolsa de Hartmann con un lazo hemostático (ENDOLOOP®) o en forma convencional con seda o vicryl, siempre con mucho cuidado para no retraer o involucrar al colédoco en la ligadura. Recientemente, en una paciente con el cístico demasiado corto y muy ancho, suturamos la bolsa de Hartmann con una endograpadora lineal cortante de 45 mm con carga blanca, la cual se pudo colocar, apreciándose claramente la vía biliar y guardando una distancia prudente de esta para no comprometerla (video 9) 21,22.
Colecistectomía subtotal o parcial. Generalmente, equivale a dejar en su sitio un tercio de la vesícula o lo que sea necesario, para no producir daño iatrogénico de la vía biliar principal. Se hace una incisión transversa con el gancho o la tijera en la unión del cuerpo y el cuello de la vesícula, seguida por succión del contenido vesicular y extracción de los cálculos, haciendo una maniobra de ordeño para retirar el detritus y el barro biliar; se completa la circuncisión del cuello de la vesícula y se liberan las uniones posteriores, lo cual es indispensable para tener una buena longitud que permita cerrar este muñón con ENDOLOOP® o sutura 23,24.
Colecistectomía anterior. En esta técnica, la vesícula se secciona en forma longitudinal, su cara posterior se deja adherida al hígado o hepática y se extrae solo su cara anterior. De esta forma, se evita el riesgo de hacer la disección muy cerca del hígado, lo que podría ocasionar un sangrado innecesario. La disección se mantiene lejos de la vía biliar y de los vasos mayores. Generalmente, hay que dejar un drenaje en el lecho subhepático, pues es tanta la inflamación que no permite otra modalidad de tratamiento. Es necesario hacer electrofulguración de la mucosa de esta pared posterior que se va a dejar abandonada (video 10) 25.
Colecistectomía abierta. Siempre es de buen criterio o juicio quirúrgico tomar la decisión de convertir a cirugía abierta un caso difícil, en el cual no se ve progresión en la disección o ante cualquier asomo de daño iatrogénico o sangrado que seguramente no se puede controlar durante una colecistectomía laparoscópica 26-28.
Colecistectomía diferida. Cuando la inflamación local es tan importante que no permite diferenciar los tejidos, o cuando no existen las condiciones adecuadas o ideales para practicar la colecistectomía (por ejemplo, no se cuenta con la experiencia necesaria o con un buen ayudante quirúrgico, o las condiciones del paciente son muy malas), se puede diferir la cirugía. En este caso, huir del peligro no es cobardía; la mayoría de las veces es lo más inteligente y demuestra buen juicio quirúrgico.
Colecistostomía. Es un recurso que está disponible y consiste en colocar un tubo o drenaje dentro de la vesícula y que llegue hasta el exterior. Muchas veces esto es lo mejor para los pacientes en pésimas condiciones generales y con colecistitis aguda grave. Generalmente, se hace antes de someter el paciente a cirugía, dadas sus malas condiciones o el alto riesgo quirúrgico; la practica el radiólogo intervencionista mediante una guía escanográfica o ecográfica 29,30.
Técnicas de identificación ductal
Visión crítica de seguridad
Es magistral la descripción que hace Strasberg en numerosos artículos de la técnica de la "visión crítica de seguridad" en la cirugía de la vesícula biliar, pues como él mismo lo dice, no es una técnica de disección, sino una técnica de identificación de las estructuras del hilio vesicular, descubriendo la "placa cística", que es la disección del tercio inferior de la vesícula en el lecho hepático, para que, finalmente, se pueda identificar desde derecha e izquierda y en 360 grados, y poder así ver que dos y solamente dos estructuras (conducto cístico y arteria cística) estén llegando a la vesícula 19,20.
Mencionada en varios apartes, la visión crítica de seguridad parece ser la forma ideal para identificar las estructuras del triángulo de Calot claramente y sin factores de error y, de la misma forma, saber con certeza cuáles son el conducto y la arteria císticos. Fue introducida por Strasberg en 1995, como el método de referencia para prevenir o evitar las lesiones sobre la vía biliar durante la colecistectomía laparoscópica. La mayoría de las lesiones iatrogénicas de la vía biliar resultan por no identificar un conducto hepático derecho aberrante o por confundir el conducto hepático derecho o el colédoco con el conducto cístico.
Para lograr la visión crítica de seguridad, hay tres requisitos: el triángulo de Calot se debe limpiar perfectamente de grasa y de tejido fibroso, sin que sea necesario exponer el colédoco; la parte más baja de la vesícula debe separarse del lecho hepático (disección de la placa cística) para que, finalmente, se vean dos estructuras, y solo dos, entrando en la vesícula; no es necesario exponer el colédoco y, una vez obtenida la visión crítica de seguridad, las estructuras císticas pueden ocluirse (figura 3). La visión crítica de seguridad no es una técnica de disección: es una técnica de identificación. El no lograr una visión crítica de seguridad es indicación para convertir a cirugía abierta o, por lo menos, para practicar una colangiografía intraoperatoria para precisar la anatomía ductal 17,31-32.
Técnica infundibular
Contraria a la visión crítica de seguridad, está la técnica infundibular en la cual se busca la forma de embudo que presenta el adelgazamiento de la vesícula para formar el conducto cístico, o dicho de otra manera, consiste en la identificación y seguimiento en sentido cefálico del conducto cístico, hasta el punto donde parece ensancharse dentro de la vesícula. Se puede obtener una falsa visión infundibular cuando el colédoco se sigue hacia arriba hasta ocultarse dentro de una masa inflamatoria.
Hacer esta errónea identificación visual es más probable cuando uno o más de los siguientes factores está presente: inflamación grave aguda o crónica; presencia de un cálculo grande en la bolsa de Hartmann; adherencias entre la vesícula y el conducto hepático, o posición intrahepática de la vesícula biliar. La inflamación crónica tiende a causar retracción de las estructuras en el hilio hepático, recostando la vesícula contra el conducto hepático común. La inflamación aguda o crónica tiende a causar adherencias del hepático común a la vesícula y hace que este parezca parte de la pared vesicular.
Infortunadamente, algunas veces, especialmente si hay inflamación aguda grave, se puede apreciar la apariencia de embudo cuando el colédoco se diseca y el conducto hepático común está adherido al lado de la vesícula y el conducto cístico está oculto por detrás; así, es posible colocar clips sobre el colédoco y dividirlo 33.
Cuándo se debe convertir una colecistectomía difícil
Son varias las situaciones ante las que no se debería dudar en cambiar la estrategia de abordaje de la vesícula y optar por una cirugía abierta. Entre otras, se pueden mencionar las siguientes: cuando no se tiene la suficiente experiencia en cirugía por laparoscopia; cuando la anatomía no se logra determinar plenamente o no está clara; cuando no hay progresión en la disección y en la identificación de la anatomía; cuando se presenta una hemorragia incontrolable; cuando se presentan fallas en los equipos (neumoperitoneo, lentes, pinzas, etc.); y, por último, idealmente sin llegar hasta ello, cuando se presenta lesión de la vía biliar o de una víscera vecina (duodeno, colon, hígado, intestino) y no es posible corregir la falla 34,35.
Tipos de conversión
La conversión a cirugía abierta se ha clasificado en dos tipos: I, conversión forzada u obligada, por daño colateral a un órgano vecino, hemorragia incontrolable o lesión de la vía biliar; y II, conversión electiva o programada por falta de progresión en la cirugía y disección difícil y riesgosa con prolongación del tiempo quirúrgico. Esta última, a su vez, tiene tres categorías: por inflamación, por adherencias no inflamatorias o por alteraciones anatómicas 28.
Asimismo, hay algunos factores que inciden en el porcentaje de conversión; el más importante y determinante de ellos es la experiencia del cirujano, pues lo que para uno con mucha experiencia es fácil, para otro, que no tenga tanta trayectoria, puede parecer muy difícil y deberá optar tempranamente por la conversión o tener un porcentaje mayor de daños iatrogénicos; por otra parte, un cirujano experimentado puede tomar más rápidamente la decisión de practicar una cirugía abierta. En este porcentaje de conversión también inciden la técnica quirúrgica para disecar el confluente cístico-vesicular (técnica infundibular o visión crítica de seguridad) y la práctica u omisión de una colangiografía intraoperatoria. Otros factores son el tiempo de duración de los síntomas y el tiempo de espera para practicar la cirugía. En varios estudios se enfatiza la necesidad de una colecistectomía laparoscópica temprana para prevenir la conversión y evitar o reducir la morbilidad 9.
Está bien documentado en la literatura científica que si se produce un daño iatrogénico mayor sobre la vía biliar y en ese mismo acto quirúrgico se intenta su reparo, el porcentaje de éxito apenas alcanza el 17 %. Lo mismo ocurre si el mismo cirujano intenta repararlo en un segundo acto quirúrgico. Sin embargo, si el paciente se remite a un centro terciario para ser tratado por un equipo experto en cirugía hepatobiliar, el porcentaje de éxito es superior al 90 % 36.
De todo lo expuesto anteriormente, se puede concluir que es posible determinar antes de la cirugía cuando se presentará una colecistectomía difícil: si el paciente es un hombre, si es mayor de 65 años, si ha presentado varios episodios de colecistitis aguda, si es diabético, si en el examen físico se palpa una masa en el hipocondrio derecho y si hay un signo de Murphy positivo, si tiene leucocitosis mayor de 16.000/mm³, hay signos de coledocolitiasis. Todos estos factores pueden sumarse y permiten prever cuándo una colecistectomía será difícil y, asimismo, permiten una mejor preparación o remitir el paciente a un colega con mayor experiencia o a un centro con mejores recursos tecnológicos 37,38.
Para tener en cuenta
No hay enemigo pequeño y, en las intervenciones más fáciles y debido al exceso de confianza, también se pueden producir daños iatrogénicos en la vía biliar.
Nadie está 'vacunado' contra las lesiones iatrogénicas y está demostrado que, aun cirujanos de mucha experiencia, pueden cometer errores y que en aguas aparentemente tranquilas también pueden aparecer nuestros más grandes enemigos.
Se debe operar bien acompañados, ojalá siempre con un cirujano que tenga experiencia en la técnica a realizar.
Se debe procurar siempre operar en clínicas donde se disponga de buenos recursos tecnológicos, por lo menos, donde se pueda practicar la colangiografía intraoperatoria (catéteres de colangiografía, equipo de radiología, cámaras con buena resolución).
Se debe tener un bajo rango de conversión a cirugía abierta.
La arrogancia y la inexperiencia son una mezcla peligrosa en un cirujano.
Referencias [ Links ]
2. Franco A. Cirugías más seguras: el factor cirujano. Rev Colomb Cir. 2003;18:196-202. [ Links ]
3. Franco A. Iatrogenia en cirugía. ¿Cómo evitarla? Rev Colomb Cir. 2006;21:15-22. [ Links ]
4. Greene FL. Minimal access surgery and the "golden period" for conversion. Surg Endosc. 1995;9:11. [ Links ]
5. Morgenstern L. Achilles heel and laparoscopic surgery. Surg Endosc. 1995;9:383. [ Links ]
6. Strasberg SM. Avoidance of biliary injury during laparoscopic cholecystectomy. J Hepatobiliary Pancreat Surg. 2002;9:543-7. [ Links ]
7. Strasberg SM, Helton WS. An analytical review of vasculobiliary injury in laparoscopic and open cholecystectomy. Hepato-Pancreato-Biliary. HPB. 2011;13:1-14 [ Links ]
8. Sinha R. Difficult laparoscopic cholecystectomy -when and where is the need to convert. Apollo Medicine. 2010;7:135-7. [ Links ]
9. Rosen M, Brody F, Ponsky J. Predictive factors for conversion of laparoscopic cholecystectomy. Am J Surg. 2002;184:254-8. [ Links ]
10. Domínguez LC, Rivera A, Bermúdez CH, Herrera W. Analysis of factors for conversion of laparoscopic to open cholecystectomy: A prospective study of 703 patients with acute cholecystitis. Cir Esp. 2011;89:300-6. [ Links ]
11. Álvarez LF, Bejarano W, Rojas OL. Íleo biliar y síndrome de Bouveret. Lo mismo pero distinto. Descripción de dos casos y revisión de la literatura. Rev Colomb Gastroenterol. 2010;25:86-93. [ Links ]
12. Palanivelu C, Rajan PS, Jani K, Shetty AR, Sendhilkumar K, Sentilnathan P. Laparoscopic cholecystectomy in cirrhotic patients: The role of subtotal cholecystectomy and its variants. J Am Coll Surg. 2003;203:145-51. [ Links ]
13. Banz V, Gsponer T, Candinas D, Guller U. Population-based analysis of 4,113 patients with acute cholecystitis. Ann Surg. 2011;254:964-70. [ Links ]
14. Navez B, Ungureanu F, Michiels M, Claeys D, Muysoms F, Muysoms F. Surgical management of acute cholecystitis: Results of 2 years prospective multicenter survey in Belgium. Surg Endosc. 2012;26:2436-45. [ Links ]
15. Strasberg SM. Biliary injury in laparoscopic surgery. Part 1. Processes used in determination of standard of care in misidentification injuries. J Am Coll Surg. 2005;201:598-603. [ Links ]
16. Strasberg SM. Biliary injury in laparoscopic surgery. Part 2. Changing the culture of cholecystectomy. J Am Coll Surg. 2005;201:604-11. [ Links ]
17. Strasberg SM, Brunt LM. Rationale and use of the critical view of safety in laparoscopic cholecystectomy. J Am Coll Surg. 2010;211:132-8. [ Links ]
18. Vergnaud J, Penagos S, Lopera C, Herrera A, Zerrate A, Vásquez J. Colecistectomía laparoscópica: experiencia en hospital de segundo nivel. Rev Colomb Cir. 2000;15:8-13. [ Links ]
19. Yamashita Y, Kimura T, Matsumoto S. A safe laparoscopic cholecystectomy depends upon the establishment of a critical view of safety. Surg Today. 2010;40:507-13. [ Links ]
20. Arango LA, Ángel A, Mullet E, Osorio M, Chala A, León H. Colecistectomía por laparoscopia: siete años de experiencia. Rev Colomb Cir. 2000;15:1-5. [ Links ]
21. Tuveri M, Tuveri A. Body-first laparoscopic cholecystectomy: A three-trocar technique for difficult gallbladders. J Laparoendosc Adv Surg Tech A. 2009;19:415-8. [ Links ]
22. Philips JAE, Lawes DA, Cook AJ, Arulampalam TH, Zaborsky A, Menzies D. The use of laparoscopic subtotal cholecystectomy for complicated cholelitiasis. Surg Endosc. 2008;22:1697-700. [ Links ]
23. Nakajima J, Sasaki A, Obuchi T, Baba S, Nitta H, Wakabayashi G. Laparoscopic subtotal cholecystectomy for severe cholecystitis. Surg Today. 2009;39:870-5. [ Links ]
24. Horiuchi A, Watanabe Y, Doi T. Delayed laparoscopic subtotal cholecystectomy in acute cholecystitis with severe fibrotic adhesions. Surg Endosc. 2008;22:2720-3. [ Links ]
25. Sinha I, Smith ML, Safranek P, Dehn T, Booth M. Laparoscopic subtotal cholecystectomy without cystic ligation. Br J Surg. 2007;94:1527-9. [ Links ]
26. Lengyel BI, Panizales MT, Steinberg J, Ashley SW, Tavakkoli A. Laparoscopic cholecystectomy: What is the price of conversion? Surgery, 2012;152:173-8. [ Links ]
27. Pérez J, Anselmi A. Estudio comparativo de la tasa de conversión de colecistectomía por laparoscopia en pacientes con extracción endoscópica previa de cálculos de la vía biliar y sin ella. Rev Colomb Cir. 2009;24:23-6. [ Links ]
28. Lengyel BI, Azagury D, Varban O, Panizales MT, Steinber J, Brooks DC. Laparoscopic cholecystectomy after a quarter century: Why do we still convert? Surg Endosc. 2012;26:508-13. [ Links ]
29. Cherng N, Witkowski ET, Sneider EB, Wiseman JT, Lewis J, Litwin D. Use of cholecystectomy tubes in the management of patients with primary diagnosis of acute cholecystitis. J Am Coll Surg. 2012;214:196-201. [ Links ]
30. Morse BC, Smith JB, Lawdahl RB, Roettger RH. Management of acute cholecystitis in critically ill patients: Contemporary role for cholecystostomy and subsequent cholecystectomy. Am Surg. 2010;76:708-12. [ Links ]
31. Strasberg SM, Hertl H, Soper NJ. An analysis of the problem of biliary injury during laparoscopic cholecystectomy. J Am Coll Surg. 1995;180:101-25. [ Links ]
32. Strasberg SM, Eagon CJ, Drebin JA. The "hidden cystic duct" syndrome and the infundibular technique of laparoscopic cholecystectomy -the danger of the false infundibulum. J Am Coll Surg. 2000;191:661-7. [ Links ]
33. Strasberg SM. Error traps and vasculo-biliary injury in laparoscopic and open cholecystectomy. J Hepatobiliary Pancreat Surg. 2008;15:284-92. [ Links ]
34. Hugh TB. New strategies to prevent laparoscopic bile duct injury-surgeons can learn from pilots. Surgery. 2002;132:826-35. [ Links ]
35. Schulman CI, Levi J, Sleeman D, Dunkin B, Irvin G, Levi D. Are we training our residents to perform open gall bladder and common bile duct operations? J Surg Res. 2007;142:246-9. [ Links ]
36. Stewart L, Way LW. Bile duct injures during laparoscopic cholecystectomy. Factors that influence the results of treatment. Arch Surg. 1995;130:1123-8. [ Links ]
37. Sikora SS, Kumar A, Saxena R, Kapoor VK, Kaushik SP. Laparoscopic cholecystectomy -can conversion be predicted? World J Surg. 1995;19:858-60. [ Links ]
38. Bejarano M. ¿Podemos predecir la necrosis vesicular? Rev Colomb Surg. 2003;18:203-10. [ Links ]
Videos
Esmeral M, Rivera D. Colecistectomía imposible (adherencias de colon, intestino delgado o epiplón) por múltiples cirugías abdominales. Heridas por arma de fuego, posteriormente trauma abdominal cerrado con estallido del bazo.
Rivera D, Esmeral M. Recolecistectomía, tres años antes, colecistectomía parcial
Álvarez LF, Rojas OL. Fístula colecisto-duodenal
Álvarez LF, García MC. Vesícula intrahepática
Álvarez LF, Toro D. Conducto biliar accesorio
Rivera D, Álvarez LF. Lesión de la vía biliar; conducto hepático derecho aberrante
Álvarez LF, Toro D. Piocolecisto; colecistectomía parcial anterior; neoplasia vesicular
García MC, Álvarez LF. Sutura de la bolsa de Hartmann
Álvarez LF, Rivera D. Sutura con grapas de la bolsa de Hartmann
Álvarez LF, Rojas OL. Piocolecisto; cálculos gigantes impactados; colangiocarcinoma













