Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Colombiana de Cirugía
versión impresa ISSN 2011-7582
rev. colomb. cir. vol.30 no.1 Bogotá ene./mar. 2015
1 Médico, cirujano general y de cabeza y cuello, Fundación Cardioinfantil-Instituto de Cardiología; profesor asistente, Universidad del Rosario; profesor clínico principal, Universidad de La Sabana, Chía, Colombia.
2 Médico, cirujano general, Fundación Cardioinfantil-Instituto de Cardiología; profesor asistente, Universidad del Rosario; profesor clínico principal, Universidad de La Sabana, Chía, Colombia.
3 Médico, residente III de Cirugía General, Universidad de La Sabana, Chía, Colombia
Correspondencia: Gabriel Sánchez, MD. Bogotá, D.C., Colombia. Correo electrónico: gsanchez@cardioinfantil.org; gsanchez64@hotmail.com
Fecha de recibido: 24 de noviembre de 2014. Fecha de aprobación: 29 de enero de 2015.
Resumen
Introducción. La técnica quirúrgica de abdomen abierto (laparostomía) ha permitido disminuir la mortalidad de pacientes con trauma abdominal grave, en peritonitis secundaria y en el síndrome de hipertensión intraabdominal. Sólo en 30 a 40 % de los pacientes se logra un cierre primario anatómico sin que se requiera una intervención posterior para reconstruir su pared abdominal. El objetivo del estudio fue determinar si la corrección temprana del laparostoma, utilizando malla biológica, evitaba una reintervención tardía.
Materiales y métodos. Se presenta un estudio clínico, prospectivo y descriptivo, de nueve pacientes, para valorar la eficacia de la malla biológica de submucosa de intestino delgado porcino (Biomec Cx®, del laboratorio 3Biomat, Bogotá, D.C., Colombia) en la corrección temprana del laparostoma por sepsis abdominal. Se incluyeron variables demográficas, tipo de cirugía inicial, número de lavados peritoneales, tamaño de la malla, complicaciones y resultado funcional. La mediana para el tiempo de seguimiento fue de 19 meses (rango, 13 a 23 meses).
Resultados. Se practicaron 9 eventrorrafias con malla biológica en pacientes que cursaron con sepsis abdominal y laparostomía con imposibilidad técnica de cierre primario. Se utilizó la técnica de interposición (inlay technique). La distribución por sexo fue similar y la mediana para la edad fue de 63 años. Las complicaciones observadas fueron: infección del sitio operatorio superficial en 4 pacientes, dehiscencia parcial de la herida quirúrgica en 3, granuloma en 1 y seroma en 1. Después de más de un año de seguimiento, se demostró persistencia de hernia quirúrgica en 4 pacientes y laxitud de la pared abdominal en 5.
Discusión. Con el reparo temprano del laparostoma con malla biológica, se logró una pared abdominal continente y se evitó una nueva intervención quirúrgica en cinco de los nueve casos.
Palabras clave: pared abdominal; laparotomía; hernia ventral; hernia abdominal; prótesis e implantes.
Abstract
Background: The surgical technique of "open abdomen" (laparostomy) enables to decrease mortality in patients with severe abdominal trauma, secondary peritonitis and intra-abdominal hypertension syndrome.An anatomic primary closure is achieved in only 30% to 40% of patients without requiring a later intervention with the aim of abdominal wall reconstruction.
The objective of the study was to determine if early correction of laparostomy, using biological mesh, avoid later re-interventions.
Methods: Aprospective, descriptive and clinic study was designed to prove the effectiveness of porcine small intestine submucosal biological mesh(Biomec CxR, del laboratorio 3Biomat. Bogotá - Colombia) in early correction of incisional hernia post- laparostomy (n=9) secundary to intra-abdominal sepsis. It was included demographic variables, first surgical procedure, amount of peritoneal lavage, biological mesh size, complications and functional results. The median following time was 19 months (range 13 to 23 months).
Results: Nine patients with abdominal sepsis and laparostomy that couldn't be primary closed were taken to repair of insicional ventral hernia with biological mesh. Inlay technique was used. The gender distribution was similar and the median age was 63 years. The complications observed were: superficial insicional surgical site infection in 4 (44.4 %) patients, partial wound dehiscence in 3 (33.3 %) patients; granuloma in 1 (11.1 %) patient and 1 case of seroma (11.1 %). After more than 1 year of follow-up was demonstrated that 4 patientes (45,5%) persist with incisional hernia and 5 patients (55.5%) developed abdominal wall laxity.
Conclusion: Early repair with biological mesh of incisional hernia post-laparostomy allowed getting a continent abdominal wall and prevents further surgery in give of our nine patients.
Keywords: abdominal wall; laparotomy; hernia, ventral; hernia, abdominal; prostheses and implants.
Introducción
El paciente sometido a cirugía con técnica de abdomen abierto (laparostomía), generalmente, tiene una enfermedad grave que implica soporte respiratorio y múltiples intervenciones que generan daño en la piel y la aponeurosis de la pared abdominal, la cual se retrae lateralmente en la primera semana y dificulta el posterior cierre primario (figura 1).
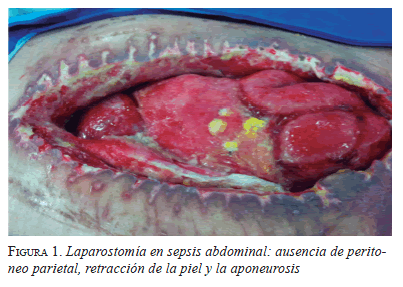
A pesar de la aparición de los sistemas cerrados de drenaje abdominal con presión negativa, hace más de una década, sólo en 30 a 40 % de los casos se logra un cierre primario anatómico temprano sin causar hipertensión intraabdominal 1.
La incidencia de eventración después de laparostomía, en pacientes sometidos a cierre primario sin prótesis, es de 54 % y, con prótesis, de 32 % 2. Estas cifras motivaron la creación de grupos expertos en el manejo de eventraciones. Sus estudios demostraron que condiciones concomitantes, como diabetes, enfermedad pulmonar obstructiva crónica, enfermedad coronaria, tabaquismo, hipoalbuminemia, inmunosupresión, edad mayor de 65 años e índice de masa corporal mayor de 25, constituían factores de riesgo para sufrir una hernia quirúrgica 3.
Por esta razón, se creó la escala de "riesgo de hernia quirúrgica" para graduar el riesgo de sufrir complicaciones posoperatorias, como infección, seroma, dehiscencia de la herida y formación de fístulas, con el fin de escoger la mejor técnica quirúrgica y el tipo de malla más conveniente 3.
Las hernias quirúrgicas se clasifican según su riesgo, como: de grado 1, aquella de bajo riesgo, sin enfermedades concomitantes, historia de infección del sitio operatorio ni signos de contaminación; de grado 2, aquella que coexiste con las enfermedades antes mencionadas; de grado 3, la potencialmente contaminada, por infección previa de la herida quirúrgica, presencia de una ostomía o invasión del tubo digestivo; y de grado 4, la que presenta infección activa.
Según esta clasificación, se recomienda que las hernias quirúrgicas con riesgo de grado 1 y 2 sean manejadas con eventrorrafia y refuerzo con malla sintética. Dado que la tasa de complicaciones para las eventraciones con riesgo de grado 3 o 4 es mayor de 35 %, el tratamiento recomendado es la eventroplastia o la reconstrucción de la pared abdominal por separación de componentes anatómicos con la utilización de malla biológica. El objetivo general es lograr un cubrimiento fuerte, estable y duradero del defecto aponeurótico, para restaurar la forma y la función de la pared abdominal 3-5.
Otras complicaciones reportadas en las eventrorrafias, son: mortalidad (4,1 %), infección del sitio operatorio (15,9 %), necesidad de retirar la malla (4,9 %), seroma (14,2 %), hematoma (3 %), dehiscencia de la herida (8,6 %), necrosis de la piel (16,9 %), rechazo o degradación (2,5 %), recurrencia (13,8 %) y laxitud (9,7 %) 6,7.
En la actualidad, existen 15 tipos de mallas biológicas aprobadas por la Food and Drug Administration (FDA): de pericardio bovino, dermis cadavérica humana, submucosa de intestino delgado porcino, colágeno dérmico porcino y colágeno dérmico bovino; todas éstas son sometidas a un proceso de manufactura distinto, que hace que la reacción esperada sea diferente en cada paciente 8,9.
El presente trabajo tuvo como objetivo evaluar la utilidad de la malla biológica de submucosa del intestino delgado porcino, en el cierre de la pared abdominal del paciente sometido a laparostomía, sus complicaciones, el resultado funcional y la capacidad de evitar una nueva cirugía para corrección de una hernia quirúrgica.
Materiales y métodos
Se llevó a cabo un estudio clínico, prospectivo y descriptivo, para probar la eficacia de la malla biológica de submucosa de intestino delgado porcino (Biomec Cx®, Laboratorio 3Biomat, Bogotá, D.C., Colombia) en la corrección temprana de hernia quirúrgica posterior a laparostomía, en nueve pacientes manejados en el Servicio de Cirugía General de la Fundación Cardioinfantil de Bogotá, en el período comprendido entre febrero y diciembre de 2012 (figura 2).

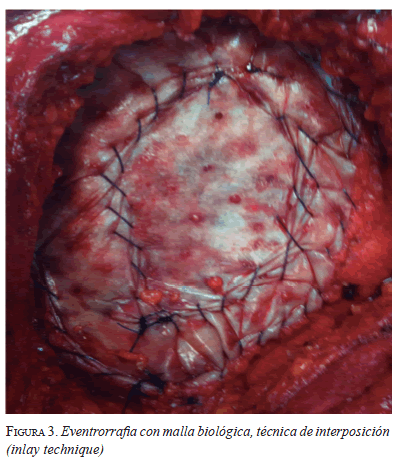
Se incluyeron pacientes con sepsis abdominal grave que requirieron manejo con abdomen abierto y, una vez se resolvió el proceso infeccioso (con cultivo de líquido peritoneal negativo), se programaron para eventrorrafia con malla biológica en la misma hospitalización. Todos recibieron antibioticoterapia hasta la resolución de la sepsis y, en forma profiláctica, al momento del procedimiento. Se utilizó la técnica de interposición (inlay technique), suturando la malla a los bordes aponeuróticos y, posteriormente, su pestaña a la superficie de la aponeurosis, utilizando monofilamento absorbible (polidioxanone 0) (figura 3). A todos se les dejó un sistema de drenaje cerrado y soporte elástico abdominal. Los pacientes tuvieron seguimiento clínico a los 3, 6, 12 y 18 meses, con tomografía computadorizada de abdomen en el último control, para evaluar persistencia o recidiva, laxitud o corrección completa de la hernia.
Se utilizó un implante multilaminar selectivamente permeable y absorbible, de matriz extracelular aislada de intestino delgado porcino, de fabricación colombiana de marca Biomec Cx®, suministrado por el laboratorio 3Biomat, con registro sanitario del INVIMA número 2011DM-0007328.
La información se consignó en un formulario prediseñado donde se incluyeron algunas variables demográficas, diagnóstico preoperatorio, procedimiento quirúrgico, número de lavados peritoneales, tamaño de la malla utilizada en la eventrorrafia, complicaciones, tiempo de seguimiento (mayor de 12 meses) y resultado final (corrección, persistencia o recidiva o laxitud de la pared abdominal).
En el seguimiento, se consideró que había recidiva o persistencia cuando, en el examen clínico o en la tomografía axial de abdomen, se demostró solución de continuidad de la pared abdominal con saco herniario. La laxitud de la pared abdominal se diagnóstico en los pacientes que, con maniobras de Valsalva, presentaban distensión continente de tejidos blandos de la pared abdominal, pero sin signos clínicos ni tomográficos de solución de continuidad (saco herniario).
Por el pequeño número de la muestra, el análisis de los datos se hizo mediante estadísticas descriptivas.
Resultados
Se practicó la eventrorrafia con malla biológica en 9 pacientes, 5 mujeres y 4 hombres, con una mediana para la edad de 63 años (rango de 46 a 82 años) sometidos a laparostomía por sepsis abdominal. Todos los pacientes se clasificaron según el riesgo de la hernia quirúrgica de grado 3. En promedio, se realizaron 4 lavados peritoneales a cada paciente (rango de 1 a 7). La mediana para el seguimiento fue de 19 meses (rango de 13 a 23 meses). No hubo mortalidad perioperatoria.
En la tabla 1 se presenta la causa de la laparostomía en cada uno de los pacientes, con sus procedimientos y tamaño de la malla utilizada. Las complicaciones observadas fueron: infección del sitio operatorio superficial en 4 pacientes, dehiscencia parcial de la herida quirúrgica en 3; granuloma en 1 y seroma en 1. No se presentaron hematoma ni rechazo a la malla. No hubo necesidad de retirar la prótesis.
Un paciente presentó fístula entero-cutánea después del cierre de la ileostomía y, otro, obstrucción intestinal que ameritó liberación de adherencias peritoneales. En ambos casos se observaron adherencias gruesas entre las asas y con la malla, pero no se pudo determinar si su origen se relacionaba con la prótesis o con el antecedente de sepsis abdominal y laparostomía.
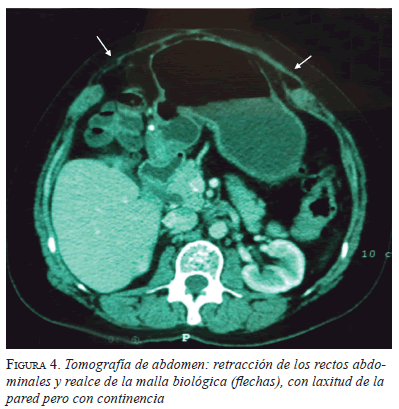
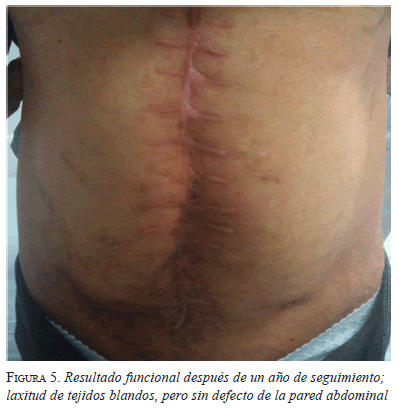
Todos los pacientes tuvieron un seguimiento superior a los 12 meses, tiempo después del cual se encontró que en 5 casos la pared abdominal se encontraba continente pero con laxitud de sus tejidos y, en 4, persistía un defecto aponeurótico con saco herniario evidente al examen clínico y en la tomografía (figuras 4 y 5).
Discusión
En los defectos abdominales grandes, especialmente con pérdida del peritoneo, no se recomienda usar malla sintética por la adherencia a las vísceras y el alto riego de fístula entérica, rechazo clínico con formación de granulomas, especialmente con las de alta densidad (7-12 %), y colonización fácil cuando hay dehiscencia de la herida, la cual favorece la infección.
En Latinoamérica, el uso de la malla biológica ha sido escaso, debido a su costo, a la aparición de nuevas técnicas menos invasivas y a las múltiples alternativas de mallas sintéticas 10, 11.
Las mallas biológicas constituyen una alternativa de reconstrucción temprana de la pared abdominal, principalmente, en pacientes con defecto aponeurótico amplio en ausencia de peritoneo parietal, que técnicamente no permite la aproximación segura de los componentes de la pared, y con un tercer espacio peritoneal importante.
Las nuevas mallas biológicas cada vez se acercan más a los criterios modificados de Cumberland para la prótesis ideal. Es decir, son moldeables, se adaptan a la región anatómica, no se modifican con los líquidos corporales, tienden a formar tejido cicatricial estable con bajo poder alergénico o carcinogénico y, al parecer, generan menos adherencias y menos complicaciones que las mallas sintéticas. Como consecuencia, tienden a disminuir el tiempo de hospitalización e incapacidad. Sin embargo, tienen en contra su alto costo, que son absorbibles, se retraen y, al igual que las sintéticas, no facilitan el abordaje cuando es necesaria una reintervención. Está por demostrarse su capacidad para reestablecer la fisiología de la pared abdominal.
El elevado número de técnicas y elementos protésicos para el reparo de hernias quirúrgicas en la pared abdominal, hace que no haya un consenso sobre la técnica y el tipo de prótesis que se debe utilizar. En el caso de las eventraciones después de laparostomía, persiste la controversia sobre si es mejor el reparo temprano o el diferido. El uso de malla biológica se recomienda en la hernia quirúrgica de grado 3 o 4, pero debe individualizarse según el origen y el tamaño del defecto aponeurótico.
Es necesario practicar más estudios comparando la malla biológica con la ubicación preperitoneal y supraaponeurótica, asociada o no a la técnica de reparación por separación de componentes.
Referencias
1. Leppäniemi AK. Laparostomy: Why and when? Crit Care. 2010;14:216. [ Links ]
2. van Hensbroek PB, Wind J, Dijkgraaf MG, Busch ORC, Goslings JC. Temporary closure of the open abdomen: A systematic review on delayed primary fascial closure in patients with open abdomen. World J Surg. 2009;33:199-207. [ Links ]
3. Breuing K, Butler CE, Ferzoco S, Franz M, Hultman CS, Kilbridge JF, et al. Incisional ventral hernias: Review of the literature and recommendations regarding the grading and technique of repair. Surgery. 2010;148:544-58. [ Links ]
4. Cheatham ML, Malbrain MLNG, Kirkpatrick A. Results from the international conference of experts on intra-abdominal hypertension and abdominal compartments syndrome. II. Recommendations. Intensive Care Med. 2007;33:951-62. [ Links ]
5. Vu T, Nguyen V, Shestak KC. Separation of anatomic components method of abdominal wall reconstruction - Clinical outcome analysis and an update of surgical modifications using the technique. Clin Plast Surg. 2006;33:247-57. [ Links ]
6. Cohen M. Management of abdominal wall defects resulting from complications of surgical procedures. Clin Plast Surg. 2006;33:281-94. [ Links ]
7. Slater NJ, Kolk MV, Hendriks T, Goor HV, Bleichrodt RP. Biologic grafts for ventral hernia repair: A systematic review. Am J Surg. 2013;205:220-30. [ Links ]
8. Bellows CF, Smith A, Malsbury J, Helton WS. Repair of incisional hernias with biological prosthesis: A systematic review of current evidence. Am J. Surg. 2013;205:85-101. [ Links ]
9. Clarke KM, Lantz GC, Salisbury SK, Badylak SF, Hiles MC, Voytik SL. Intestine submucosa and polypropylene mesh for abdominal wall repair in dogs. Jou Surg Research 1996;60:107-14. [ Links ]
10. Daes J, Daza JC. Separación endoscópica de componentes por abordaje subcutáneo, experiencia inicial. Rev Colomb Cir. 2014;29:26-32. [ Links ]
11. Alcántara-León A, Alcántara LA. Técnica de colgajos ampliados para la corrección de hernia incisional. Rev Venez Cir. 2010;63:180-3. [ Links ]













