Introducción
El trauma abdominal puede ser clasificado en dos grandes grupos, cerrados o abiertos. El abdomen es la cuarta zona corporal más afectada en los traumas cerrados, necesariamente con compromiso de sus estructuras hasta en el 15 % de las víctimas con trauma múltiple 1,2. Por esta razón, el trauma abdominal se convierte en la segunda causa de muerte por trauma cerrado, en la mayoría de los casos por hemorragia abdominal con posterior falla multiorgánica o sepsis 1,2. El bazo es el órgano más frecuentemente lesionado, hasta en el 46 % de los casos de trauma cerrado 3,4 es un órgano que, por su abundante irrigación sanguínea y su localización, es el origen de hemorragias intraabdominales mayores H Se registran mortalidades hasta del 38 % en los accidentes de tránsito, seguido de las caídas de diferentes alturas. Las heridas penetrantes son menos comunes (5 a 14 %) 5.
Es poco común que se presente una lesión única del bazo por un trauma abdominal, específicamente uno contuso, ya que casi siempre se lesionan también otros órganos. El trauma esplénico se acompaña de lesiones en el tórax en el 37 al 77 % de los casos, de lesiones craneoencefálicas en el 46 al 59 % y de lesiones hepáticas en el 31 % 5.
El enfoque para el manejo de los pacientes con traumatismos abdominales mayores, se encuentra estandarizado en protocolos ya establecidos por el Advance Trauma Life Support (ATLS ); el principio fundamental planteado es identificar y tratar las lesiones que amenazan la vida de manera inmediata 6,7. Para esto, la tomografía computarizada con contraste se considera el método diagnóstico estándar, ya que revela la presencia de sangrado activo lo cual constituye el principal factor pronóstico 8,9 con una sensibilidad del 76 %, una especificidad del 90 % y una precisión del 83 % para detectar la lesión vascular esplénica 10. Esto ha contribuido a que el trauma esplénico contuso se maneje de forma no quirúrgica en el 11 al 71 % de los casos 11 ya que, desde el siglo pasado, su tratamiento ha cambiado: dejó de ser quirúrgico para todas las lesiones y, en la actualidad, se está usando el manejo expectante y de observación 12. La mortalidad total es del 26 % en los pacientes sometidos a una intervención quirúrgica inmediata, del 4 % en los que el manejo no quirúrgico es exitoso, y del 16,5 % en quienes falla el tratamiento no quirúrgico 13.
Métodos
Se llevó a cabo un estudio observacional y descriptivo de una cohorte única retrospectiva. El Hospital Universitario de Neiva corresponde a un centro académico surcolombiano de referencia y de nivel III de atención.
Se consideró un tamaño de muestra de conveniencia no probabilística. Se revisaron los registros médicos relacionados con procedimientos quirúrgicos o diagnósticos de lesión esplénica entre el año 2000 y el 2017, utilizando los códigos diagnósticos CIE10 consignados en la historia clínica y los informes quirúrgicos que hacían posible el diagnóstico de trauma esplénico. Los pacientes se clasificaron según los cinco diferentes grados establecidos por la American Association for the Surgery of Trauma (AAST) 14.
Criterios de selección
Se incluyeron los pacientes mayores de 13 años de edad que ingresaron al servicio de urgencias y en quienes se diagnosticó algún grado de compromiso esplénico. Se excluyeron los pacientes sin información sobre la estancia hospitalaria o las características del tratamiento de la lesión esplénica, y aquellos que fueron intervenidos quirúrgicamente en una institución diferente al Hospital Universitario de Neiva.
Se recopiló la información sobre las características sociodemográficas y clínicas, la necesidad de intervención quirúrgica, las complicaciones y la mortalidad al egreso hospitalario. Esta información se almacenó en el paquete estadístico Excel®.
Resultados
Durante el periodo de enero de 2000 a diciembre de 2017, en el Hospital Universitario de Neiva se identificaron 116 pacientes en quienes se diagnosticó trauma esplénico mediante algún tipo de estudio o sometidos a alguna intervención quirúrgica como consecuencia de este.
La edad promedio fue de 26 años. Hubo mayor prevalencia del trauma esplénico en la población masculina, 98 (85,2 %), y fue más frecuente en personas sin cubrimiento de seguridad social y en las del régimen subsidiado. La mayoría de los pacientes, 94 de ellos, tuvieron que ser sometidos a algún tipo de procedimiento quirúrgico, mientras que solo a 18 no se les practicó ningún procedimiento invasivo.
Las heridas por arma corto-punzante fueron el mecanismo de trauma más común, en 34 (29,3%) de los pacientes, seguidas por las heridas por arma de fuego y los accidentes de tránsito, ambos en 26 (22,4 %) pacientes; los traumas menos frecuentes fueron otros tipos de golpes contundentes, incluidos los casos de caídas de altura (figura 1).
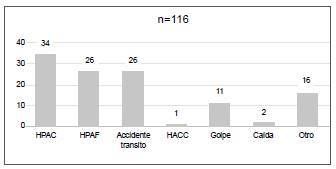
HACP: herida por arma corto-punzante. HPAF: herida por proyectil de arma de fuego. HACC: herida por arma corto-contundente.
Figura 1 Mecanismos de lesión en los pacientes con trauma esplénico
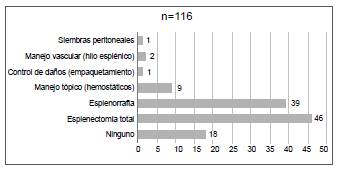
De todas las intervenciones quirúrgicas requeridas, la principal fue la esplenectomía total, practicada en 46 (39,7 %) de pacientes, seguida de la esplenorrafia en 39 (33,6 %). En 15 (18 %) casos no fue necesaria ninguna intervención en el bazo, pues no presentó sangrado activo (figura 2).
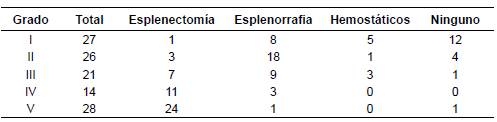
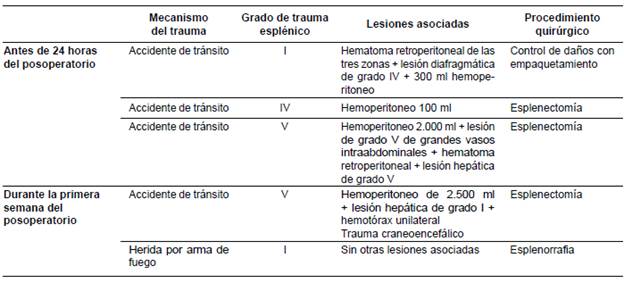
De acuerdo con la clasificación de la AAST de la gravedad de la alteración anatómica del bazo y según la Abreviated Injury Scale (AIS), en este estudio los grados de trauma esplénico presentados con mayor frecuencia fueron el grado V en 28 (24,1 %) pacientes, el grado I en 27 (23,3 %) y el grado II en 26 (22,4 %). En la tabla 1 se muestran los procedimientos quirúrgicos practicados en relación con esta clasificación.
Se documenta que la intervención quirúrgica radical con esplenectomía total se practicó en los casos más graves, mientras que los tratamientos más conservadores fueron posibles en los menos graves: además, en 12 (66,7 %) con el menor grado de trauma esplénico, muy probablemente un hematoma o una pequeña laceración sin sangrado, no hubo intervención alguna sobre el bazo.
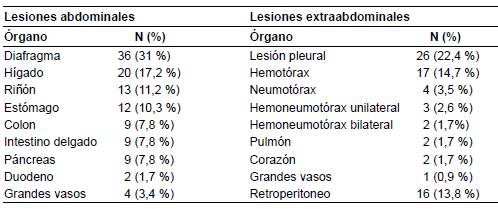
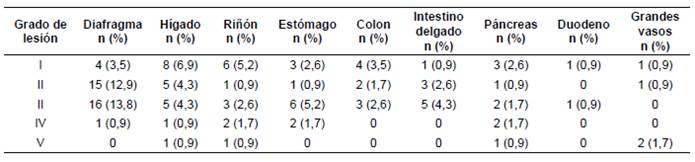
Es frecuente que el trauma esplénico se asocie con otras lesiones intraabdominales concomitantes, lo cual sucedió en 87 (75,9 %) pacientes (tabla 2). En su orden de frecuencia como hallazgos intraoperatorios abdominales entre los 116 pacientes, las lesiones diafragmáticas fueron de grado III en 16 (13,8%) pacientes y de grado II en 15 (12,9 %); en segundo lugar, las lesiones hepáticas fueron de grado I en 8 (6,9 %) pacientes y, de grado II o III, en 5 (4,3 %); en tercer lugar, las lesiones renales fueron de grado I en 6 (5,2 %) pacientes y, por último, las del estómago fueron de grado III en 6 (5,2 %) individuos (tabla 3).
De los 116 pacientes con trauma esplénico durante el periodo de estudio, 5 (4,3 %) murieron, 3 (2,6 %) durante la cirugía o antes de transcurridas las primeras 24 horas, y 2 (1,7 %) durante la primera semana del posoperatorio (tabla 4).
Discusión
En este estudio se caracterizaron los casos de trauma esplénico atendidos en un hospital de tercer nivel, donde el trauma es uno de los más frecuentes motivos de consulta. Se hizo considerando los diferentes mecanismos de trauma abdominal y correlacionándolos con los rangos de edad. Los datos obtenidos se compararon con lo descrito en la literatura científica y se obtuvieron comparaciones muy valiosas y representativas.
Es muy común que el bazo se lesione durante un trauma abdominal contundente cerrado, cuya causa más frecuente son los accidentes de tránsito, con mortalidades de hasta el 38 %5. En este trabajo, el trauma cerrado ocasionó la lesión esplénica en 33,6 % (39/116) de los pacientes. Dentro de este grupo, la principal causa fueron los accidentes de tránsito, ocurridos en 26 (22,4%) de los pacientes, seguidos del trauma contundente y, en último lugar, las caídas, lo cual concuerda con lo descrito en la literatura científica.
Se debe tener extrema precaución con los politraumatismos en accidentes de tránsito, ya que esta es la causa más común de muerte previsible en pacientes con traumas abdominales. Además, se encontró una mortalidad de 4,3 % (5/116), muy por debajo de la registrada por otros autores. En lo que sí concuerda es con el mecanismo de trauma, por lo que se le asocia esta mortalidad, ya sea por la lesión del bazo, o por otras lesiones graves concomitantes.
En la literatura científica, las heridas penetrantes esplénicas tienen una frecuencia del 5 al 14 % 5. Este estudio arrojó resultados completamente contrarios, ya que se evidenció que más de la mitad (60/116, 51,7 %) de los pacientes presentaron trauma abdominal penetrante (por arma corto-punzante o por arma de fuego) como causa del trauma esplénico.
Las complicaciones del trauma esplénico se relacionan con la gravedad de la lesión, con lesiones asociadas, con fallas diagnósticas o con tratamientos inadecuados. En el estudio se lograron identificar las lesiones asociadas más frecuentes y los grados de trauma esplénico que condicionan una decisión quirúrgica. Se sabe que las heridas olvidadas o los diagnósticos y tratamientos tardíos llevan por sí mismos a altas tasas de mortalidad, por lo que se debe siempre garantizar una atención rápida y oportuna para evitar complicaciones.
Con respecto a las lesiones esplénicas, se encontró que, en la mayoría de los pacientes con tratamiento invasivo radical con esplenectomía total, el trauma esplénico fue de grado V o IV e, incluso, algunos de grado III. Los tratamientos más conservadores, como la esplenorrafia, se usaron en la mayoría de los traumas menos graves, grado I o II, y no se utilizaron en los traumas más graves.
Como ya se mencionó, es muy poco común que el bazo sea el único órgano lesionado después de un trauma; casi siempre coexisten lesiones torácicas (37 a 77 %), craneoencefálicas (46 a 59 %) o hepáticas (31 %) 5, como se corroboró en este estudio.
Desde el siglo pasado, el tratamiento del trauma del bazo ha ido cambiando, de ser quirúrgico en todos los casos 8,15,16, a lo que se está haciendo en la actualidad, que es el manejo expectante y de observación 3,13,17,18. Anteriormente, el tratamiento estándar para las lesiones esplénicas menores era la esplenectomía temprana, con el fin de evitar la hemorragia fatal. Sin embargo, poco a poco y gracias a un mejor conocimiento de las funciones del bazo, más cirujanos han preferido un manejo conservador, sea una esplenectomía parcial o una intervención no quirúrgica cuando sea posible. Las ventajas de este tipo de manejo incluyen menores costos hospitalarios, egresos hospitalarios tempranos, menos complicaciones intraabdominales y reducción de las tasas de transfusión, asociadas con una mejoría general en la mortalidad de estos pacientes 12. La evaluación y el tratamiento de las lesiones esplénicas se ha desarrollado a lo largo de varias décadas, como resultado del avance en el campo de las imágenes diagnósticas 19-21 y la experiencia acumulada sobre los diferentes tipos de tratamiento, quirúrgico versus conservador.
El manejo no quirúrgico de las lesiones esplénicas, en especial por trauma contundente, fue abordado por primera vez por la Eastern Association for the Surgery of Trauma (EAST) en las Practice Management Guidelines for the Nonoperative Management of Blunt Injury to the Liver and Spleen, publicadas en 2003 22. En ellas se acepta que el paciente con estabilidad hemodinámica y sin otras lesiones abdominales que requieran intervención, sea manejado con monitorización continua. Cuanto mayor sea la gravedad de la lesión esplénica, mayor es la tasa de fracaso del tratamiento expectante.
Para las lesiones esplénicas de bajo grado (AAST I a III), la tasa de fracaso se mantiene por debajo del 5 %, pero, con un grado IV, aumenta a 23 % y, con grado V, a 63 % 22,23. Los pacientes que con inestabilidad hemodinámica o con líquido libre intraabdominal demostrado, deben someterse a una laparotomía exploratoria inmediata, ya que, por lo general, se va a encontrar una lesión asociada de otro órgano que requiere corrección prioritaria, o se puede tratar de una lesión esplénica única causante de la inestabilidad del paciente; cualquiera que sea el hallazgo intraoperatorio, la indicación es la cirugía urgente 24.
Con esta caracterización, se planteó la posibilidad de crear una guía propia del Hospital Hernando Moncaleano Perdomo, en la cual se incluyan los exámenes de tomografía computarizada siempre y cuando las condiciones del paciente lo permitan, para tomar decisiones clínico-quirúrgicas y, en un futuro, fomentar el manejo conservador de las lesiones de bajo grado y limitar los tratamientos drásticos, como la esplenectomía, para los traumas de grados altos.