Introducción
El tumor de Wilms es el segundo tumor abdominal más frecuente en la edad pediátrica y ocasiona más del 90 % de los tumores renales en pediatría 1. En Estados Unidos, el tumor de Wilms tiene una incidencia de 8,1 casos por millón por año 2,3 y en Colombia, los registros del Instituto Nacional de Cancerología reportan una frecuencia de 9,3 % para nefroblastoma, con 3,2 casos por millón de habitantes por año 4.
La sobrevida en pacientes con tumor de Wilms ha mejorado en las últimas décadas en países desarrollados, gracias a los grupos colaborativos que han enfocado su estudio al empleo de quimioterapia multimodal, al desarrollo de técnicas quirúrgicas y al reconocimiento del papel de la radioterapia, aumentando de 73 % en 1975, a 93 % en el 2012, hasta llegar al 95 % en la actualidad 5. Sin embargo, en nuestro medio, los resultados son menos satisfactorios. En un estudio se encontró que 108 meses después del diagnóstico, la supervivencia es del 71 % y que el tiempo promedio de supervivencia libre de recaída es de 97 meses 5.
El objetivo de este estudio fue evaluar cuáles son los factores asociados con los resultados de supervivencia desfavorables, con el fin de implementar medidas para mejorar la sobrevida de nuestros pacientes con tumor de Wilms.
Métodos
Se realizó un estudio observacional, transversal, que incluyó una muestra de 84 pacientes menores de 15 años, con diagnóstico de tumor de Wilms, tratados en el servicio de hematooncología infantil de dos hospitales de alto nivel de atención, en Medellín, Colombia, entre el primero de enero del 2005 y el 31 de mayo del 2018.
Para definir los factores asociados con la sobrevida a dos años, se evaluaron variables socio-demográficas (lugar de residencia y sexo), clínicas (presentación clínica, lateralidad, antecedente de malformación), patológicas (patología tumoral, biopsia previa, presencia de necrosis e histología), quirúrgicas (resecabilidad, procedimiento realizado, bilateralidad, contención tumoral y complicaciones), quimioterapia (protocolo utilizado, terminación completa del protocolo), radioterapia, recidiva y hallazgos tomográficos.
Para la recolección de la información se revisaron las historias clínicas de las especialidades de cirugía pediátrica, oncología y nefrología infantil durante el periodo determinado.
Para el análisis estadístico se construyó una base de datos en Excel, con las reglas de validación pertinentes para garantizar la calidad de los datos, y se hicieron los cálculos utilizando el programa SPSS versión 22. Las variables cualitativas se presentan con frecuencias absolutas y relativas y las cuantitativas con medidas de tendencia central. Los porcentajes se calcularon sobre el número de pacientes que tenían datos en cada variable.
Se utilizó estadística bivariada aplicando tablas de contingencia con prueba de independencia chi2 al 5 %, para medir la relación de las variables con la sobrevida a dos años. Se obtuvieron los odds ratio (OR) ajustados mediante un análisis de regresión logística. Se elaboraron varios modelos con las variables de importancia epidemiológica, en los que también se observó el aporte de las variables independientes que fueron relevantes desde el punto de vista estadístico, con un valor de p inferior a 0,25. Se excluyeron del análisis las variables independientes cuya correlación sugirió colinealidad y se hicieron pruebas para evaluar el ajuste a través de la razón de verosimilitud.
Resultados
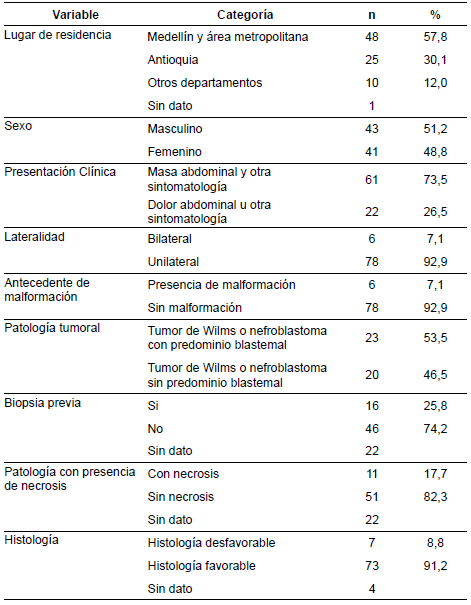
Se evaluaron en total 84 niños con tumor de Wilms en los hospitales Pablo Tobón Uribe y San Vicente Fundación, entre el primero de enero del 2005 y el 31 de mayo del 2018. Solo se pudo realizar el seguimiento para establecer la sobrevida a los dos años del diagnóstico en 61 de ellos, la cual fue del 70,5 % (n=43).
Se encontró que 48 pacientes (57,8 %) provenía de Medellín y 43 (51,2 %) eran hombres. En 61 casos (73,5 %) el motivo de consulta fue el síntoma de masa abdominal, acompañada de otros síntomas. El compromiso fue unilateral y no hubo antecedentes de malformaciones congénitas en 78 pacientes (92,9 %) cada uno. Adicionalmente, en la patología se identificó predominio blastemal en 23 casos (53,5 %), necrosis en once (17,7 %) e histología desfavorable en siete (8,8 %) (tabla 1).
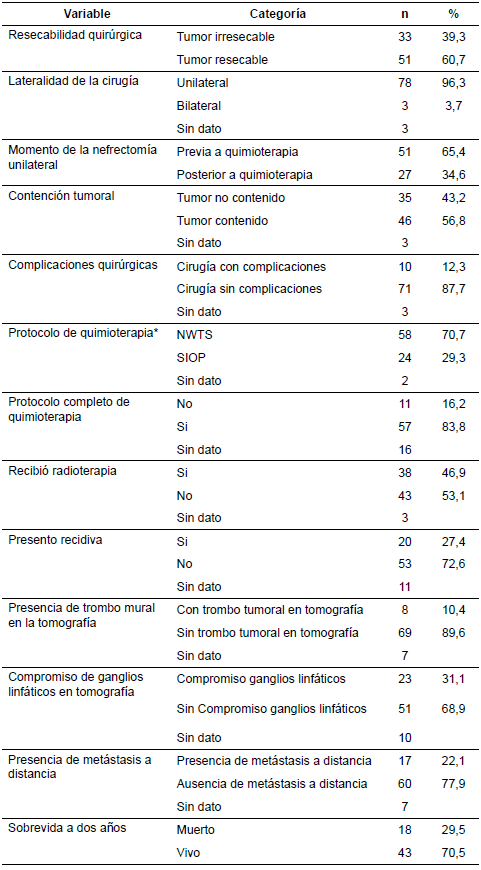
En cuanto a los aspectos quirúrgicos (tabla 2), se encontró que en 51 (60,7 %) pacientes el tumor era resecable. En 78 casos (96,3 %) se hizo nefrectomía unilateral, y en 51 (65,4 %) de estos, el abordaje fue nefrectomía unilateral prequimioterapia. Solo tres (3,7 %) pacientes requirieron abordaje bilateral y diez (12,3 %) presentaron complicaciones durante la cirugía.
Tabla 2 Tratamiento de los pacientes con tumor de Wilms de la población en estudio.
* NWTS: National Wilms’ Tumor Study; SIOP: Societe Internationale D’oncologie Pediatrique
En la tomografía computarizada se encontró que 23 (31,1 %) presentaron compromiso ganglionar, 17 (22,1 %) tenía metástasis a distancia y 8 (10,4 %) trombo mural. En relación con la quimioterapia, el protocolo más utilizado fue el del National Wilms' Tumor Study (NWTS) en 58 pacientes (70,7 %). Lograron completar el protocolo 57 pacientes (83,8 %) y 20 (27,4 %) presentaron recidiva tumoral.
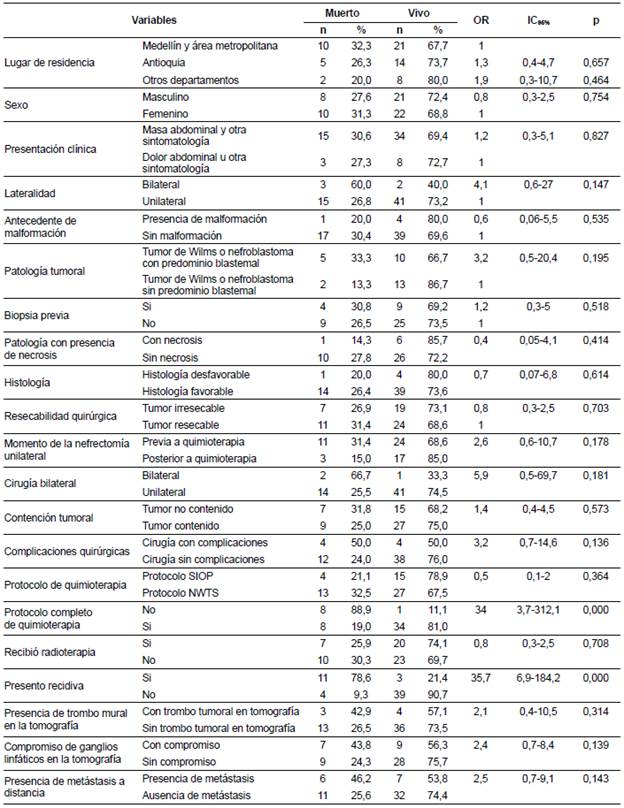
En la tabla 3 se presentan los factores que se asociaron significativamente con un aumento en la probabilidad de morir: no completar el protocolo de quimioterapia (OR 34; IC95% 3,7-312; p 0,000) y presentar recidiva tumoral (OR 35,7; IC95% 6,9-184; p 0,000). Otros factores que aumentaron esta probabilidad, sin alcanzar a ser estadísticamente significativos, pero mostrando una tendencia en este sentido, fueron: tumor bilateral (OR 4,1; IC95% 0,6-5,5; P 0,147), complicaciones quirúrgicas (OR 3,2; IC95% 0,7-14,6; p 0,136), compromiso de ganglios linfáticos en la tomografía (OR 2,4; IC95% 0,7-8,4; p 0,139) y metástasis a distancia (OR 2,5; IC95% 0,7-9; p 0,143). Las demás características evaluadas no se asociaron significativamente con la probabilidad de morir.
Tabla 3 Factores asociados a sobrevida a dos años en los pacientes con diagnóstico de tumor de Wilms.
El modelo final de regresión logística estuvo compuesto por las siguientes variables: no completar el protocolo de quimioterapia (OR 11,2; IC95% 0,4-329,9; p 0,161), recidiva tumoral (OR 71,5; IC95% 6,05-845; p 0,011) y necesidad de cirugía bilateral (OR 28; IC95% 1,2-1244; p 0,041). Se calculó que el 71 % de la variabilidad en la sobrevida se explicó por estos tres factores (R2 de Nagelkerke 0,71).
Discusión
Los factores pronósticos para el tumor de Wilms según el grupo colaborativo del Children's Oncology Group (COG) son estadio tumoral, histología, edad, peso del tumor, respuesta de los nódulos pulmonares y pérdida de heterocigocidad (LOH) de 1p y 16q, mientas que los de la Sociedad Internacional de Oncología Pediátrica (SIOP) incluyen edad, histología, volumen del tumor y respuesta a la terapia. La respuesta a la quimioterapia se ha definido como la disminución del tamaño tumoral, el cambio en la histología y, en los casos de estadio IV, la desaparición de las metástasis.
Con respecto a la edad, los niños menores de 2 años tienen mejores resultados comparados con los de 2 a 4 años (95 % de sobrevida libre de evento a 5 años vs. 88 %). En otros estudios se reporta una sobrevida del 96 % en menores de 1 año y 80 % en niños entre 1 y 2 años 6. Sin embargo, en el trabajo africano de Aronson y Hadley se describió que sólo en estadio I con histología favorable los menores de 4 años tienen mejores resultados que los mayores 7.
El volumen tumoral puede considerarse un factor pronóstico en tumores de riesgo intermedio, excluyendo los de predominio epitelial o estromal 8. Teniendo en cuenta el tamaño tumoral, para el punto de corte de 500 ml en pacientes con tumores de riesgo intermedio (excluyendo los subtipos epitelial y estromal), la sobrevida libre de evento fue de 88-95 % en los tumores menores de 500 ml comparado con el 76-90 % en los tumores mayores.
La histología es uno de los factores pronóstico más poderoso en tumor de Wilms. La anaplasia está presente en el 5-10 % y los estudios han mostrado que el predominio blastemal, como subtipo histológico, y la anaplasia, en especial si es difusa, son factores de peor pronóstico 8,9.
En nuestra revisión, los factores que mostraron estar asociados a la sobrevida de manera estadísticamente significativa fueron la necesidad de cirugía por tumor bilateral, la recidiva y la quimioterapia incompleta. No se encontró que el tamaño tumoral, el estadio ni la histología estuvieran asociados con menor sobrevida. Cabe anotar que en nuestro medio no se realizan estudios moleculares de rutina, por lo que no puede analizarse en los resultados.
Los factores asociados a mortalidad tienen diversos resultados, que están ligados al nivel de desarrollo del país estudiado. Es así como, en estudios africanos se informa una incidencia de tumor de Wilms del 9 % en la población pediátrica entre los 0 y 9 años, con una sobrevida del 52,7 %. Se han descrito factores como la desnutrición, la imposibilidad para acceder a una terapia óptima y la falta de seguros de salud como factores asociados a pobres resultados 10-12. En otro estudio africano, Atanda y colaboradores encontraron que los mejores resultados estaban asociados con el estadio tumoral temprano al momento del diagnóstico, la histología no blastemal y recibir quimioterapia completa, este último factor fue similar al encontrado en nuestro estudio 13. Al igual que en nuestros resultados, en África es más frecuente (hasta 72 %) que se presenten en estadios avanzados 10,13-15.
Sangkhathat estudió pacientes en Tailandia, donde la incidencia es de 2,2 %, y encontró que los estadios de presentación más frecuentes eran el I y el III (38 %), con una sobrevida global del 65 %. Los factores asociados a los malos resultados fueron la falla en el tratamiento primario de pacientes en estadio I, el tamaño tumoral mayor de 10 cm y la presentación con hematuria macroscópica. En nuestro estudio, el tamaño tumoral y la forma de presentación no tuvieron resultados con diferencias estadísticamente significativas; tampoco el género, la edad ni la histología 16.
El estado de los nódulos reveló una asociación estadísticamente significativa con la sobrevida global. Sin embargo, podría pensarse que los nódulos positivos cambian el estadio de la enfermedad y esto puede representar el factor asociado más importante 16. En otros estudios se ha encontrado que la densidad de los nódulos linfáticos es un predictor de supervivencia, lo que refuerza la importancia de tomar una adecuada muestra durante el acto quirúrgico, para mejorar la estadificación y alcanzar una posible reducción de la intensidad de la terapia en los casos de bajo riesgo 17. Se ha mostrado que la falla en el muestreo ganglionar durante la cirugía no solo aumenta la probabilidad de recaída local, sino que es un indicador pronóstico independiente de menor supervivencia 18.
En países en vía de desarrollo, el retardo en el diagnóstico, la falta de recursos como quimioterapia e irradiación y la pobre adherencia terapéutica al tratamiento (lo cual puede estar asociado a toxicidad o a mal seguimiento) son factores cruciales en los pobres resultados de los niños con tumor de Wilms 10-19; resultados similares a lo encontrado en nuestra revisión respecto a la quimioterapia incompleta.
En pacientes con tumor de Wilms estadio III con histología favorable, que normalmente tienen una buena sobrevida libre de enfermedad después del manejo con quimioterapia y radioterapia, se ha encontrado que los nódulos linfáticos y el estado de la LOH, son factores altamente predictores de sobrevida libre de eventos, y que la invasión de los vasos intrarrenales no es un factor pronóstico independiente 20,21.
En un estudio en Japón se encontró que los pacientes con histología blastemal tuvieron peor pronóstico comparado con los otros subtipos histológicos, por lo que sugieren que en estos casos las estrategias de tratamiento deben ser diferentes. Describieron que la sobrevida global a 5 años en el tipo epitelial fue del 100 %, en el estromal del 93 % y en el mixto del 90 %, comparado con el tipo blastemal que fue del 65 %. Por otro lado, la sobrevida libre de eventos a 5 años fue del 100 % en el tipo epitelial, 80 % en el estromal, 87 % en los mixtos y 52 % en el blastemal 22. En otro estudio japonés encontraron que el estadio inicial y el subtipo histológico fueron los únicos factores con diferencia estadísticamente significativa asociados a la recaída tumoral en niños con tumor de Wilms unilateral e histología favorable que fueron llevados a nefrectomía seguida de quimioterapia 23.
En el protocolo UMBRELLA se validaron nuevos factores pronósticos, como el subtipo blastemal, el volumen del tumor y los marcadores moleculares, con el fin de determinar subgrupos de pacientes con peor pronóstico e incremento en los índices de recaídas 24. También se han analizado factores quirúrgicos diferentes al muestreo ganglionar y a la ruptura intraoperatoria como factores que empeoran el pronóstico, y se ha descrito que dejar la fascia de Gerota no aumenta riesgo de recurrencia 25.
La necesidad de intervención bilateral en nuestro estudio fue un factor que aumentó la probabilidad de morir, y si se suma una histología desfavorable, el impacto negativo sobre la supervivencia es mayor. Otros factores sumados a la bilateralidad como edad, sexo, estadio tumoral, la presencia de tumor meta o sincrónico, no han mostrado significancia estadística 26.
Las limitaciones del presente estudio radican en que por ser un diseño transversal no se pueden establecer asociaciones de causalidad, aunque si establecer la relación de las variables con la sobrevida, y en que no se pudo seguir la totalidad de los pacientes.