Introducción
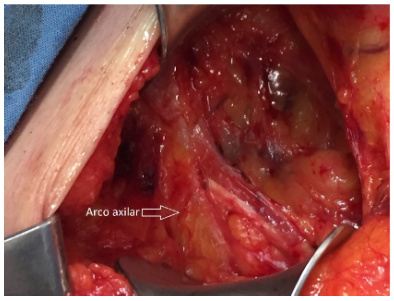
El arco axilar fue identificado por primera vez por Alexander Ramsay en 1795 y publicado en 1812, pero fue hasta 1846 que Langer describió el músculo con mayor precisión, por lo que se conoció como “arco de Langer” 1. El también llamado músculo axilo pectoral, o arco pectoro-dorsal, es una variación anatómica rara del músculo latísimo del dorso en la región axilar (figura 1).
Tiene una prevalencia del 1,7 a 7 % en las disecciones axilares de cadáveres y de 6 % en estudios de resonancia magnética nuclear (RMN) del hombro, pero de solo de 0,25 % en cirugía 2. No se han encontrado diferencias por género, pero se han descrito más casos en mujeres sometidas a tratamiento por cáncer de mama. Suele ser unilateral y predomina en el lado derecho para algunos autores, mientras que para otros su ubicación sería al azar; la bilateralidad es excepcional 3.
Embriológicamente corresponde al remanente de una hoja más extensa de la musculatura asociada a la piel, en la unión a la grasa subcutánea, llamada “panniculus carnosus” 4, altamente desarrollado en los mamíferos inferiores para permitir la movilidad funcional más amplia del brazo.
Se ha clasificado de diferentes maneras:
1. Según la estructura: Tipo I (muscular) y Tipo II (tendinosa), incluyendo cada uno cuatro subtipos diferentes, dependiendo de la inervación y del sitio de inserción 5.
2. Según su origen: Categoría 1, la más frecuente, se origina desde el borde lateral del latísimo del dorso y se inserta en el aspecto postero superior del tendón pectoral mayor. Categoría 2, arco incompleto, basada en el punto de inserción distal, fue descrito por Testut en 1884, y puede insertarse en la fascia axilar, pectoral menor, bíceps braquial, coracobraquial, el proceso coracoide o el surco intertubercular 6.
3. Según la forma: Tipo 1, surge como un musculo bien definido, horizontal, desde el borde lateral del latísimo del dorso. Tipo 2, consiste en fibras derivadas del dorsal ancho, que dejan el borde lateral del mismo para alcanzar inicialmente la axila, antes de cursar anterior y superiormente a su punto de inserción. Tipo 3, es en forma de abanico y emerge del borde lateral del latísimo del dorso, para unir el arco tendinoso 7.
Su contracción tiene poca importancia funcional, pero puede participar en el movimiento de flexión. Suele ser asintomático y su principal importancia es que impide una exposición adecuada del tejido linfograso, en especial en la linfadenectomía y en menor medida en la biopsia del ganglio centinela 8, dificultando la disección de los ganglios linfáticos del grupo axilar lateral e inferior del nivel I de Berg, lo que da lugar a una linfadenectomía incompleta.
El objetivo de este artículo fue presentar una serie de casos de pacientes con arco axilar de Langer, y revisar sus características anatómicas y clínicas, así como sus implicaciones quirúrgicas.
Métodos
Diseño y población: Estudio descriptivo de serie de casos de pacientes con hallazgo intraoperatorio de la anomalía anatómica denominada arco axilar de Langer. Se incluyeron las pacientes con cáncer de mama diagnosticadas por biopsia con aguja gruesa del tumor, que fueron intervenidas con cirugía axilar, ya sea biopsia de ganglio centinela o linfadenectomía axilar, entre el 1° de enero de 2017 y el 15 de agosto de 2020, en la ciudad de Medellín, Colombia.
Se realizó muestreo consecutivo de todos los casos con las características descritas, se construyó una base de datos prospectiva, donde se registró si un arco axilar era identificado durante el período de la muestra. Los datos fueron recolectados por el cirujano tratante.
Variables clínicas: Se tomaron en cuenta la edad, lateralidad axilar, el tipo de cirugía realizada en la mama y la axila, tamaño tumoral, numero de ganglios extirpados y afectados; presencia de síntomas compresivos vasculares como claudicación intermitente y síntomas neurales como dolor, parestesias, o debilidad en territorio del nervio mediano; complicaciones quirúrgicas, dificultad en la técnica dada por la necesidad de disecar el arco de Langer, y exploración vascular axilar. La determinación de ocultamiento ganglionar se registró cuando subyacente al arco de Langer había tejido linfograso asociado a los grupos ganglionares de Berg.
Análisis estadístico: Los datos ordinales y categóricos se resumieron en tablas de frecuencias y porcentajes; para las variables continuas se calcularon medidas de tendencia central y de dispersión, como media y desviación estándar o mediana y rango intercuartílico (RIC). Se calculó la proporción de arco de Langer, sus características anatómicas y quirúrgicas. La recolección de datos se hizo en una hoja Excel versión 9.0, y luego fueron analizados con el programa estadístico de distribución libre EPIDAT versión 3.1.
Resultados
En el periodo descrito se llevaron a cabo 725 disecciones axilares en mujeres con cáncer de mama, 479 correspondieron a biopsia de ganglio centinela y 246 a linfadenectomía axilar, encontrando 17 casos con arco de Langer, para una prevalencia global del 2,3 %. Se identificaron diferencias en la prevalencia para cada uno de los procedimientos, siendo del 1,2 % para la biopsia de ganglio centinela y 4,5 % para la linfadenectomía axilar.
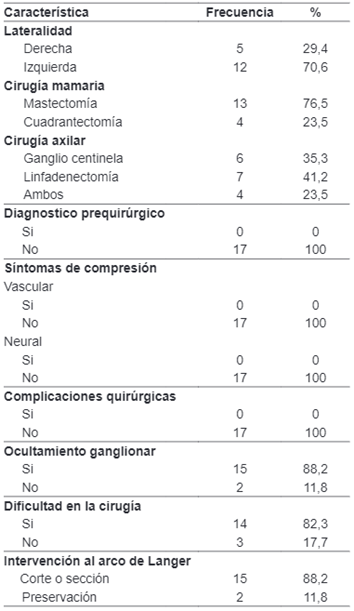
La mediana de la edad fue de 60 años (RIC: 23) y la cirugía más efectuada fue la mastectomía, en 13 (76,5 %) pacientes (tabla 1). En ningún caso se realizó el diagnostico prequirúrgico y no se presentaron síntomas de compresión neurovascular.
El arco de Langer ocasionó dificultades para el cirujano en la disección axilar, durante la exploración vascular axilar, con ocultamiento ganglionar en 15 (88,2 %) pacientes (figura 2) y demora en la disección en 14 (82,3 %). La conducta más frecuente fue la sección, en 15 (88,2 %) casos; no se realizó sección en el trascurso de la biopsia de ganglio centinela, ya que no ameritaba una mayor exposición de la axila. No se presentaron complicaciones intraoperatorias.
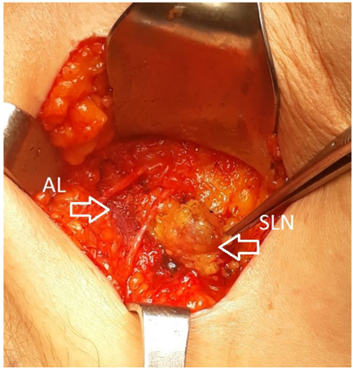
Figura 2. Arco axilar durante biopsia de ganglio centinela. AL: Arco de Langer. SLN: Ganglio centinela
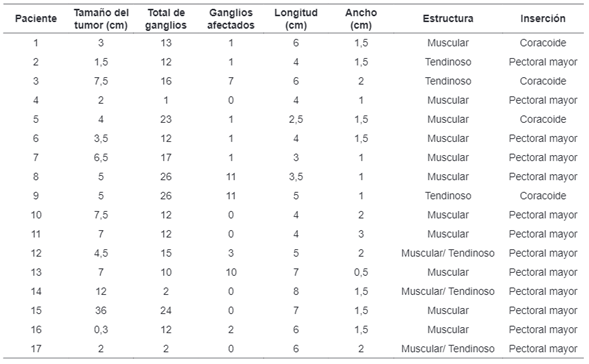
Con relación a las características morfológicas (tabla 2), la longitud promedio fue de 5 cm (desviación estándar: 1,19) y el ancho promedio de 1,5 cm (desviación estándar: 0,35). La estructura más frecuente fue muscular (64,7 %); recordando que su origen es el musculo dorsal ancho, la inserción se encontró con mayor frecuencia en el musculo pectoral mayor, en 13 (76,5 %) pacientes.
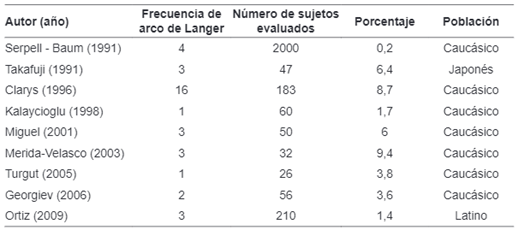
Esta es la serie de casos más grande reportada en la literatura mundial desde los años 90 y la primera en Latinoamérica (tabla 3), además una de las pocas que establece relación entre el arco de Langer y los síntomas de compresión neurovascular, el ocultamiento ganglionar y la conducta quirúrgica.
Discusión
El arco de Langer es una entidad infrecuente, con una prevalencia durante cirugía del 0,2 al 9,4 % 2,9. En el presente estudio, entre 725 disecciones axilares practicadas por el mismo cirujano en un periodo de menos de 4 años, se calculó una frecuencia de 2,3 %, similar a la de otros estudios. Cuando se estima la frecuencia solo en los casos de linfadenectomía axilar, asciende a 4,5 %, comparable a la encontrada en estudios con cadáveres de 7-8 %, que demuestran una tasa de detección 2 a 3 veces mayor, diferencia que puede estar asociada a la mejor visualización de las estructuras axilares 10.
La axila tiene forma de triángulo, conformada medial por los músculos pectoral mayor y serrato anterior, superior por la vena axilar, y en la base por el musculo dorsal ancho, y contiene el paquete neurovascular axilar y los ganglios linfáticos 10. El arco axilar de Langer se encuentra como un haz muscular triangular de base posterior, fusiforme, que mide entre 5 a 25 mm de espesor y tiene una longitud de 3,5 a 15 cm 11.
En su forma clásica, se extiende del músculo latísimo del dorso, a la superficie profunda del músculo pectoral mayor, cruzando oblicuamente desde abajo hacia arriba y lateral 12, y las variaciones más frecuentes en la inserción incluyen al pectoral menor o el proceso coracoide 13. Posee dos porciones, una muscular, que acompaña el tendón del musculo pectoral mayor y se inserta en el surco intertubercular del humero, y una parte fascial, formada por bandas fibrosas, que se extiende hasta insertarse en el proceso coracoides, y atraviesa el pliegue posterior y medio de la axila, por delante del paquete neurovascular axilar 2. Presenta muchas variaciones en origen, inserción, curso y tamaño.
En el presente estudio, el arco axilar tenía en promedio 5 cm de largo y 1,5 cm de ancho, discurrían de la porción tendinosa del músculo latísimo del dorso al borde inferolateral del musculo pectoral mayor, cruzando oblicuamente la fosa axilar. Se ha descrito la inserción a la parte anterior de la fascia profunda del músculo coracobraquial en el 76 % y en la fascia profunda del músculo pectoral mayor en el 6 % 14, mientras en el presente estudio se encontró la inserción en el coracoide en un 23,5 % y en el musculo pectoral mayor en el 76,5 %.
La irrigación la proveen los vasos torácicos laterales, mientras que su inervación es variable y, dependiendo del origen embriológico y el sitio de inserción, puede venir del nervio pectoral menor, el nervio toracodorsal, nervio accesorio braquial cutáneo, nervio intercostobraquial, ramas penetrantes en el segundo y tercer nervios intercostales o nervio dorsal ancho 15.
El arco axilar cubre un pequeño grupo de ganglios axilares laterales a medida que recorre la vena axilar. Su importancia para el cirujano está dada porque puede ocultar los ganglios linfáticos de nivel I en la disección axilar y llevar a una linfadenectomía incompleta 10, o falta de migración del radiocoloide en la linfogamagrafía 11, lo que produce subestadificación axilar, afectando negativamente la decisión de tratamiento sistémico adyuvante. No se conocen sus implicaciones en la recurrencia axilar en pacientes con cáncer.
En el presente estudio se encontró ocultamiento ganglionar en un 88,2 % y dificultad en la técnica quirúrgica en 82,3 %, pero no hubo falla en la migración del radiocoloide en la linfogamagrafía.
Hay reportes que correlacionan la presencia del arco axilar y síntomas de compresión neuronal, como entumecimiento o dolor radiante 14, que no se encontraron en el presente estudio. Se ha informado que el arco puede ser causa de atrapamiento de la vena axilar, con aparición de plenitud axilar y, más raramente, su compresión puede llevar a trombosis venosa o linfedema 16. Incluso, puede ocasionar necrosis isquémica del latísimo del dorso en la reconstrucción mamaria, si el paquete toracodorsal es estirado o comprimido.
El examen físico con frecuencia es normal; ocasionalmente se puede encontrar una masa palpable dentro de la axila o una pérdida de la concavidad axilar. Algunos estudios han descrito la apariencia imagenológica del arco axilar, siendo inusual su diagnóstico preoperatorio 14. En las mamografías, el músculo es visto solo en la proyección medio lateral oblicua, como una estructura parecida a una banda gruesa y suavemente ondulada, bilateral o unilateral de la axila, superpuesto al músculo pectoral mayor. En la tomografía computarizada o la resonancia magnética nuclear (RMN) es posible ver el curso exacto de este músculo a través de rastreo o reconstrucción multiplanar 17. Es importante que los radiólogos conozcan de esta variante, debido a que puede tener relevancia preoperatoria para el cirujano. La RMN preoperatoria para la evaluación del arco no es una recomendación actual 14, y en el presente estudio, en ningún caso se hizo un diagnostico preoperatorio.
La función de este músculo es insignificante, por lo que se puede cortar sin ningún déficit funcional 10. Se recomiendan dos técnicas: cortar o disecar. La primera se prefiere por permitir mejor exposición y evitar el riesgo de compresión neurovascular, por eso fue la más frecuentemente utilizada en este grupo de pacientes. También es esencial durante la reconstrucción con colgajo miocutáneo dorsal ancho, para evitar el riesgo de compresión del pedículo escapular inferior y la isquemia 18. La sección del arco de Langer requiere cuidado por el riesgo de lesión neurovascular, por su estrecha relación con el haz neurovascular toracodorsal, el plexo braquial y la vena axilar 8, pero conservarlo lleva a los riesgos potenciales de compresión neurovascular. En la segunda técnica, el disecar el arco axilar pocos centímetros permite la disección neurovascular con seguridad, pero esta requiere práctica y prolonga significativamente el tiempo quirúrgico 19.
Conclusión
Es importante para el cirujano el conocimiento del arco axilar de Langer, como una variante anatómica de la axila, que puede ocultar ganglios o dificultar la disección axilar. Su prevalencia depende de la técnica quirúrgica usada y, no se encontró asociación con síntomas de compresión neuronal. La conducta quirúrgica más usada es la de cortarlo o seccionarlo.