Introducción
La apendicitis aguda (AA) es la patología quirúrgica más frecuente en Colombia y en el mundo, con un riesgo de presentación del 7-8 % en la población general 1,2. En Estados Unidos se realizan alrededor de 250,000 apendicectomías por año 3, que es el tratamiento de elección, la cual puede realizarse por vía abierta o por vía laparoscópica.
La vía abierta o convencional fue descrita por McBurney en 1894 y se convirtió en el procedimiento de elección para apendicitis aguda y perforada, demostrando eficacia terapéutica, una baja morbilidad y una baja mortalidad 1. Sin embargo, desde la realización de la primera apendicectomía por técnica de mínima invasión por Semm en 1983, esta vía de abordaje ha adquirido más adeptos en todo el mundo, debido a ciertas ventajas sobre la apendicectomía vía abierta tales como menor intensidad del dolor al día uno del postoperatorio, disminución en la tasa de infección de la herida quirúrgica y en el tiempo global de hospitalización, y retorno más temprano a las actividades cotidianas por parte del paciente 1,2,4,5.
La tasa de mortalidad en apendicectomías no complicadas en los últimos 50 años ha presentado una disminución considerable, llegando a ser de menos del 1 % (0,07 % a 0,7 %) (1,4). Sin embargo, al presentarse alguna complicación, como perforación con peritonitis, la tasa de morbi-mortalidad puede elevarse hasta el 2,4 %, con un gran impacto en los costos de atención médica 1.
La AA es sin duda un reto diagnóstico para los médicos generales y los cirujanos. La edad media de presentación va de finales de la segunda década a principios de la tercera década de la vida (29 años). Su presentación clínica puede variar, pasando por síntomas leves, dolor abdominal moderado, hasta síntomas severos con abdomen agudo y presencia de signos de respuesta inflamatoria 1.
Una adecuada anamnesis y examen físico siguen siendo el método de aproximación diagnóstica más certero. El dolor en la fosa iliaca derecha, con signos de irritación peritoneal localizados, está presente en el 69,6 % de los pacientes. Además, el cuadro clínico puede acompañarse de vómito (42 %), fiebre (24,7 %) y dolor abdominal difuso (11,7 %). Los exámenes de laboratorio más significativos son el hemograma y la cuantificación de la proteína C reactiva (PCR); el hemograma con presencia de leucocitosis mayor de 10,000/ml tiene un rango de sensibilidad entre 65-85 % y especificidad entre el 32-82 %, y los valores de PCR mayores 10 mg/L tienen un rango de sensibilidad entre 65-85 % y de especificidad entre 59-73 % 1.
Las imágenes diagnósticas juegan un rol importante en el diagnóstico de apendicitis aguda, especialmente en casos con impresión diagnóstica dudosa, y pueden bajar la tasa de apendicectomía en blanco hasta en un 15 %. Las más utilizadas en los servicios de urgencias son la ultrasonografía abdominal (US), la tomografía computarizada (TC) y la resonancia nuclear magnética (RNM), siendo la primera realizada por radiólogos expertos la imagen diagnóstica de elección en estos pacientes 1,2,4. El 28,8 % de los pacientes no requieren confirmación diagnóstica por imágenes, de los que lo requieren, el 43 % son sometidos a una US y solo el 21,2 % a TC. Estos datos confirman que el diagnóstico es primordialmente clínico. Solo se usan imágenes, cuando se tiene otra sospecha diagnóstica, y el cuadro clínico, junto con los hallazgos del examen físico no son claros.
Actualmente, la mayoría de estudios en la literatura mundial están dirigidos hacia la costo-efectividad de la apendicectomía abierta versus laparoscópica 2,3,5,6. Hasta el momento no conocemos una estandarización en el manejo de la apendicitis aguda en el país, que logre unificar el diagnóstico oportuno y temprano, la optimización de recursos (medicamentos, paraclínicos, imágenes, insumos, etc.), honorarios médicos y tiempo de estancia hospitalaria, por esto, en la Fundación Cardioinfantil - Instituto de Cardiología (FCI-IC) se consideró realizar la estandarización de procesos en la atención quirúrgica de la apendicectomía.
Tanto en Colombia como en el mundo, los sistemas de salud se enfrentan a un contexto en el que los recursos (monetarios, físicos y de talento humano) disponibles para satisfacer las necesidades y los deseos de la población son limitados, tanto en el manejo clínico como quirúrgico 7. Teniendo en cuenta lo anterior, todo procedimiento quirúrgico se convierte en un reto, en el cual participan diferentes actores estratégicos, como los especialistas quirúrgicos, el centro hospitalario y el sistema de salud (tercer pagador), entre otros, los cuales buscan como principal desenlace la seguridad del paciente, un adecuado control del dolor, reducir el estrés perioperatorio y postoperatorio, disminuir la estancia hospitalaria sin aumentar la tasa de complicaciones postoperatorias (infección de sitio operatorio, mortalidad) y lograr un retorno temprano del paciente a sus actividades personales y laborales.
En este contexto, la atención quirúrgica debe orientarse como un todo, y no solo en el procedimiento quirúrgico. Basada en el valor monetario (resultados por pesos gastados), esta atención, debe estar orientada tanto en la calidad como en la eficiencia en el cuidado de los pacientes, teniendo en cuenta los costos en aumento, los entes regulatorios y la demanda de los consumidores 7,8,9,10. El sistema de salud, los proveedores y los centros hospitalarios deben buscar herramientas y métodos que logren disminuir la variabilidad de los costos que genera la atención quirúrgica, integrando conceptos y manejos novedosos.
El objetivo de este trabajo de investigación fue determinar si el proceso de estandarización presenta diferencias en términos de desenlaces clínicos y costos.
Métodos
Revisión de la literatura
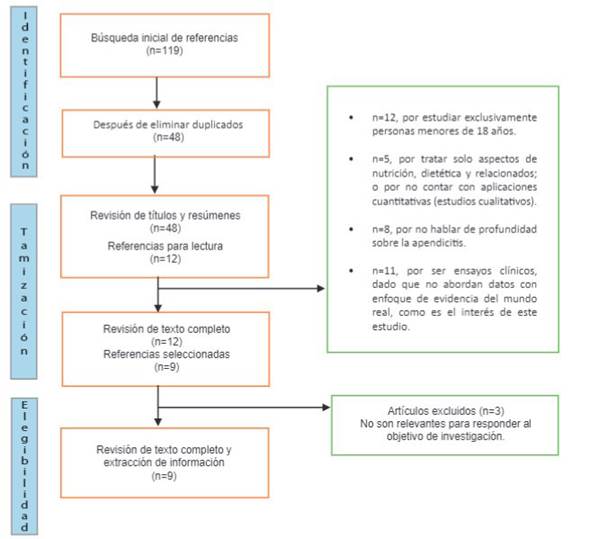
La revisión se basó en artículos enfocados en la estandarización de costos por paquetes de tecnologías en salud, referentes al proceso quirúrgico de la apendicitis aguda en personas mayores de dieciocho años. A continuación, se presentan las fases de selección, estrategia de búsqueda, tamización, selección de estudios y síntesis de evidencia. La figura 1, expone el flujo de procesos de la actividad realizada, con la identificación de las bases de datos electrónicas, hasta los procesos de tamización y la elección definitiva de los artículos de investigación.
Estrategia de búsqueda
Se utilizó la siguiente estrategia de búsqueda: (fast track OR same day) AND (surgery) AND (append*), en título, resumen y palabras clave, en las siguientes bases de datos online: Scopus, Pubmed, Embase, Medline, Cochrane Database of Systematic Reviews, Epistemonikos, Science Direct, Taylor & Francis y Google Scholar. Así mismo, se revisaron referencias que estaban citadas en estos artículos y documentos posteriores que citaron a los artículos encontrados.
Se encontró un total de 119 artículos en estas bases de datos electrónicas, 71 de ellos duplicados, que al ser eliminados dejaron un grupo depurado de 48 escritos. Por la relevancia del texto completo, se seleccionaron 12 documentos, de los cuales se excluyeron 3, dado que se consideró que no se enfocaban en mostrar resultados relevantes de acuerdo con lo requerido en la presente investigación. Finalmente se obtuvieron 9 artículos para ser analizados 9,10,11,12,13,14,15,16,17.
Algoritmo de manejo de la apendicitis aguda en la Fundación Cardioinfantil - Instituto de Cardiología (Estandarización)
En la FCI-IC se ha logrado una estandarización de procesos en el manejo de la apendicitis aguda, logrando unificar el diagnóstico oportuno y temprano, la optimización de recursos (medicamentos, paraclínicos, imágenes e insumos), los honorarios médicos (cirujano, ayudante quirúrgico y anestesiólogo) y el tiempo de estancia hospitalaria. Esto desde un trabajo multidisciplinario, logrando condensar la atención en tres áreas específicas: emergencias, salas de cirugía y sala de recuperación. Se han involucrado como actores a los médicos generales y emergenciólogos, los especialistas en cirugía general, especialistas en anestesia, jefes de enfermería, auxiliares de enfermería, área de facturación, de mercadeo (negociación de tarifas con pagadores de salud), y de compras (negociación de tarifas de insumos).
De tal manera, esta estandarización de procesos en la vía de apendicectomía por apendicitis, involucra a todas las partes, no solo al personal médico y paramédico, sino también a la parte administrativa. Es bien conocida y aceptada por la comunidad, la importancia de la medición de los costos, sin embargo, son pocos los estudios que han examinado el efecto de la toma de decisiones de un grupo de trabajo multidisciplinario con un cirujano como líder. Existe la tendencia de limitar este alcance, y pocos tienen el conocimiento de los costos de la institución para cada procedimiento. Por ello, atendiendo la complejidad que conlleva tal dinámica, el servicio de Cirugía General de la FCI-IC desarrolló un algoritmo de manejo (vista como una estandarización de procesos) de la AA (Figura 2).
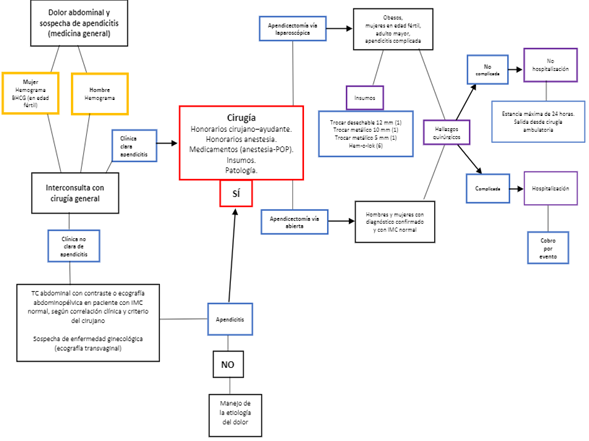
Fuente: Fundación Cardioinfantil - Instituto de Cardiología 25.
Figura 2. Algoritmo apendicitis aguda Fundación Cardioinfantil, Instituto de Cardiología.
Tipo de estudio
Se realizó un estudio observacional, analítico, para comparar el manejo de atención estandarizado y no estandarizado en términos de desenlaces clínicos y de costos. La población objeto del estudio correspondió a pacientes mayores de 18 años, que ingresaron al servicio de urgencias con diagnóstico de apendicitis aguda, en el período de enero de 2016 a diciembre de 2018, y fueron llevados a apendicectomía convencional o laparoscópica en la institución. Se tomó como criterios de exclusión los pacientes sometidos a apendicectomía que ingresaron con una impresión diagnóstica diferente a apendicitis aguda.
La perspectiva del presente estudio se dirigió hacia el sistema de salud (tercer pagador), donde son reconocidos todos los gastos que se destinan a los hospitales, especialistas, médicos generales y servicios auxiliares, y no están incluidas actividades nutricionales, comunitarias o de educación, que tienen un impacto en salud, pero que se presentan desde otros sectores 7. Se estableció un horizonte temporal de treinta días en el posoperatorio, el cual fue definido como la menor duración posible para capturar todos los efectos clínicos y los costos derivados de las alternativas de atención consideradas.
Análisis estadístico
Se realizaron técnicas formales que permitieron construir análisis comparativos de interés respecto a desenlaces clínicos y a costos económicos. Adicional a las medidas clásicas (densidad de distribuciones, tendencia central, dispersión, etc.), se representó gráficamente los datos referentes a costos económicos y a días de hospitalización, para los diferentes eventos clínicos de cada alternativa contemplada (figura 3).
Con el fin de determinar las diferencias entre los desenlaces clínicos y costos del proceso estandarizado y no estandarizado en el manejo de la AA, se realizó una comparación intra-ciclos de vida 18, definidos por el Ministerio de Salud y Protección Social de la siguiente forma: i) juventud en el proceso no estandarizado versus juventud en el proceso estandarizado -grupo de personas entre 18 y 26 años-, ii) adultez en el proceso no estandarizado versus adultez en el proceso estandarizado -grupo de personas entre 27 y 59 años, y iii) vejez en el proceso no estandarizado versus vejez en el proceso estandarizado -grupo de personas de 60 años o más-).
Se probaron todos los supuestos de los residuos: autocorrelación (mediante el estadístico de Durbin-Watson), Heterocedasticidad (mediante la prueba de Breusch-Pagan), Normalidad (mediante la prueba de Kolmogorov-Smirnov y Jarque-Bera) 19,20 y No-colinealidad. Debido a la ausencia de normalidad encontradas en las pruebas de Kolmogorov - Smirnov, se procedió a utilizar pruebas no paramétricas como la prueba de los rangos con signo de Wilcoxon 21,22.
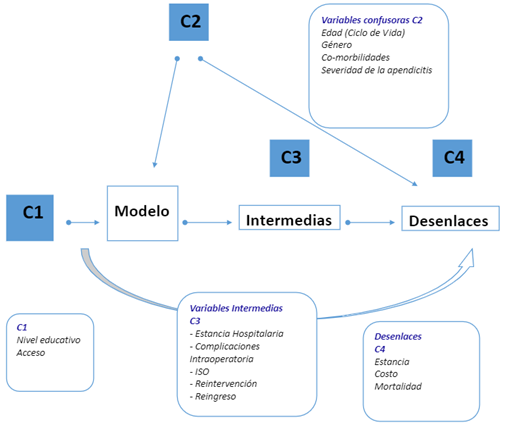
Fue necesario realizar un análisis individual de las variables con base en un modelo de regresión logística (RLOG), identificando las variables que tuvieran una asociación significativa con las dos variables desenlace (estancia hospitalaria y costo total). Todos los resultados que sean derivados de estudios observacionales están potencialmente influenciados por sesgos de confusión 23, por lo que es necesario tener en cuenta las diferentes limitaciones y sesgos señalados en el presente estudio. Así, se consideraron factores asociados independientemente tanto con la exposición como con los desenlaces estudiados, que no fueron pasos intermedios en el proceso causal, ya que estos pueden hacer parecer una asociación ficticia entre la exposición y el factor en estudio 24.
En este tipo de estudios (observacionales), el sesgo de confusión se entiende como un problema de comparabilidad, cuyo origen está ligado a la imposibilidad de realizar una asignación aleatoria de la exposición de los sujetos de estudio. Es así que las variables confusoras no quedan igualmente distribuidas entre los grupos de contraste, y los sujetos reciben la exposición por diferentes motivos que dependen de patrones culturales y socioeconómicos 23 (figura 4). Por todo lo anterior, fue necesario incluir en el análisis modelos multivariados, para estimar el efecto de la exposición, manteniendo constantes los valores del factor confusor. Teniendo en cuenta que el número de días de hospitalización es una variable de conteo, se estima una regresión Poisson usando el logaritmo como función de enlace. Para la estimación de costo total se aplicó el modelo de Mínimos Cuadrados Ponderados (MCP), que consiste en transformar el modelo crudo para que el término de error sea homocedástico.
Resultados
Se incluyeron 1392 pacientes sometidos a apendicetomía que cumplieron los criterios de inclusión (tabla 1). La estandarización en el manejo de la AA se implementó desde el 1 de enero de 2018, identificando que el 57,55 % (n=801) de las apendicectomías realizadas fueron no estandarizadas y el 42,46 % (591) fueron estandarizadas. Durante la no estandarización se intervinieron 428 hombres (53,4 %) y 373 mujeres (46, 6 %), con un promedio de edad de 37 años para el primer grupo y de 38 años para el segundo. En el periodo de estandarización se encontró una proporción similar para ambos sexos, siendo el 49,4 % (n=291) mujeres y el 50,6 % (n=300) hombres (con una edad promedio de 37 años para los hombres y de 36 años para las mujeres).
Tabla 1. Características generales de los pacientes llevados a apendicectomía en la FCI-IC (2016-2018).
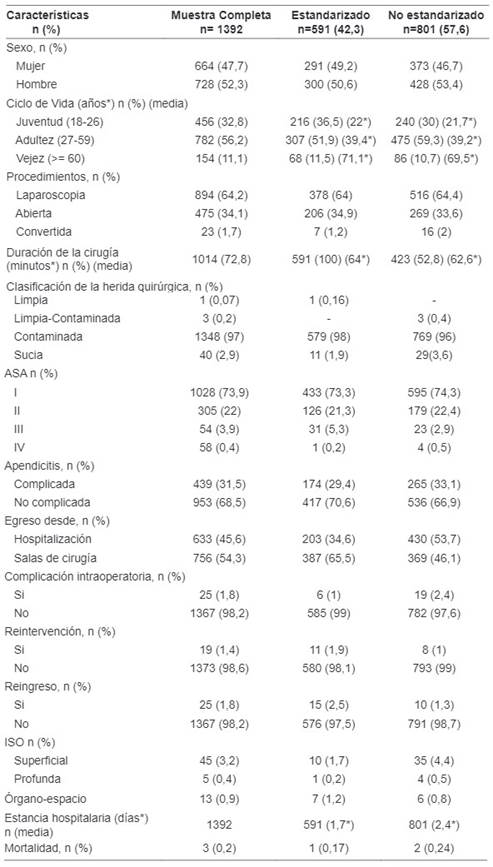
La laparoscopia fue la vía más empleada, tanto en el manejo no estandarizado (64,4 %) como en el estandarizado (63,9 %), seguido por la apendicectomía abierta (33,6 % en el manejo no estandarizado y 34,8 % en el manejo estandarizado), y por las que requirieron conversión de cirugía laparoscópica a abierta (2 % en el manejo no estandarizado y 1,2 % en el estandarizado). Para la estimación del tiempo promedio de la intervención quirúrgica no se tuvieron en cuenta los registros del 2016, por falta de los mismos. El tiempo promedio quirúrgico fue de 62 minutos para las intervenciones no estandarizadas y de 64 minutos en las intervenciones estandarizadas. Más del 90 % de las heridas quirúrgicas, tanto en la no estandarización como en la estandarización, fueron clasificadas como contaminadas.
Respecto al sistema de clasificación para estimar el riesgo que plantea la anestesia para los distintos estados del paciente, entre la no estandarización y la estandarización, solo el ASA III, que corresponde a pacientes con enfermedad sistémica grave pero no incapacitante, presentó un aumento entre la no estandarización y estandarización.
Poco más de la mitad de los pacientes en la no estandarización requirieron de hospitalización (53,6 %) mientras que en la estandarización un porcentaje mayor egresó desde salas de cirugía, sin requerir una cama en hospitalización (65,4 %). La estancia tuvo menos días de hospitalización durante la estandarización (1,6 días) que durante la no estandarización (2,3 días), con un máximo de 43 días, que se presentó durante la no estandarización, mientras que para la estandarización el máximo fue de 35 días. Una mayor proporción de apéndices no complicados se evidenció durante la estandarización (70,5 %) en comparación a la no estandarización (66,9 %). En los dos grupos hubo mortalidad, dos durante la atención no estandarizada (0,2 %) y uno durante la estandarizada (0,1 %), y correspondió a pacientes sometidos a apendicectomía abierta con apendicitis perforada y absceso pericecal, peritonitis de 4 cuadrantes y plastrón apendicular, tasas relativamente bajas según lo aceptado generalmente en la literatura médica mundial.
Frente a las complicaciones quirúrgicas, durante la estandarización hubo menor proporción (n=6, 1,0 %) que durante la no estandarización de los procesos (n=19, 2,3 %). Por su parte, en la no estandarización se presentaron menos reintervenciones (1 %) que en la estandarización (1,8 %). Esta disminución también se evidencia en el reingreso hospitalario, el cual fue menor en la no estandarización (1,2 %) que en la estandarización (2,5 %). Durante la no estandarización, el 5,6 % de los pacientes presentaron infección en sitio operatorio (ISO), siendo la superficial la más frecuente (4,3 %), seguida por la órgano-espacio (0,7 %) y la profunda (0,5 %). Por su parte, en las intervenciones estandarizadas se redujo el número de pacientes con ISO, siendo esta del 3,0 % en los pacientes intervenidos, presentándose una disminución en el tipo superficial (1,6 %) y profunda (0,1 %), mientras que la órgano-espacio aumentó (1,1 %).
Las principales variables de interés para medir las diferencias entre la no estandarización y la estandarización son el costo total de la intervención y el número de días que duró el paciente hospitalizado (tablas 2 y 3), encontrando que el costo total en la estandarización fue menor, con un promedio de COP $3.308.782, mientras que para los no estandarizados fue de COP $3.934.745, característica que se mantiene tanto para la apendicectomía por vía convencional (COP $3.021.147 en la estandarización frente a COP $4.071.875 en la no estandarización), como por vía laparoscópica (COP $3.470.863 en la estandarización contra COP $3.859.005 en la no estandarización).
Tabla 2. Resultados de la prueba estadística de Wilcoxon para diferencia del número de días de hospitalización.

Fuente: autor.
Tabla 3. Resultados de la prueba estadística de Wilcoxon para diferencia de costos y ciclo de vida de juventud.
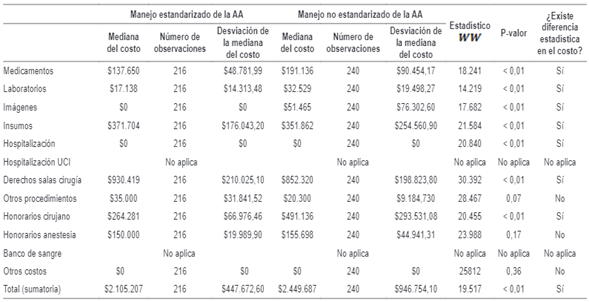
No aplica indica que el costo es 0 tanto en la estandarización como en la no estandarización, por lo cual no se podía aplicar la prueba estadística.
Fuente: autor
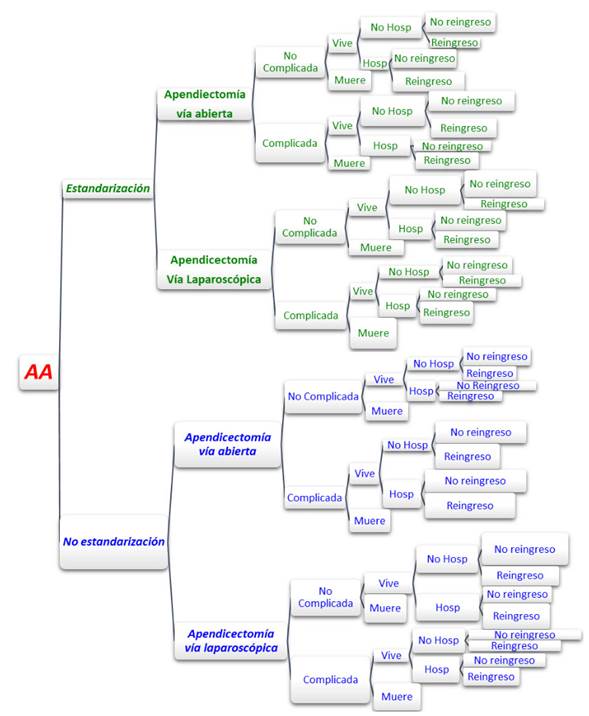
Cuando se compara el costo promedio de cada hoja del árbol (complicada/no complicada, vive/muere, hospitalización/no hospitalización y reingreso/no reingreso), entre la no estandarización y la estandarización, se observó que, a excepción del grupo de pacientes con apendicectomía por vía abierta con complicaciones y que fallece, los costos promedio siempre fueron menores en la estandarización que en la no estandarización. Cabe resaltar que todos los nodos no fueron comparables, ya que para algunos casos no hubo pacientes con dichas características (por ejemplo, tanto en el grupo de no estandarización como el de estandarización, no existieron pacientes con reingreso ni mortalidad) (figuras 5 y 6).
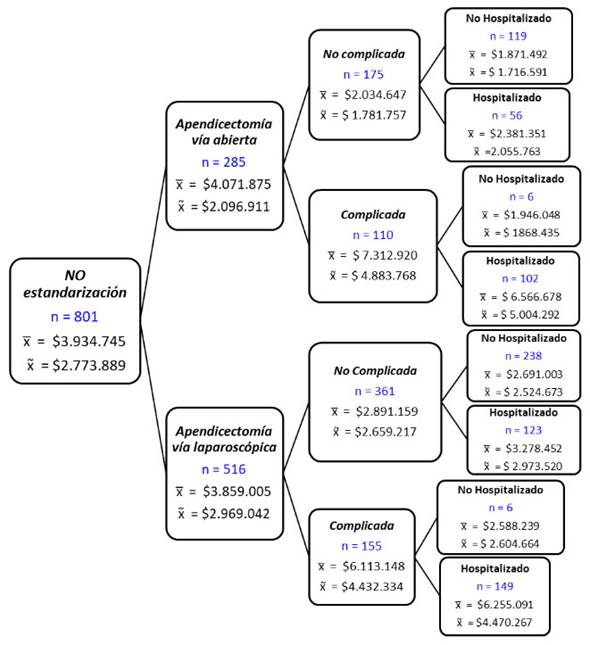
Fuente: autor
Figura 5. Descripción de los desenlaces de un paciente con AA no estandarizado en la FCI-IC, según costo total media y mediana.
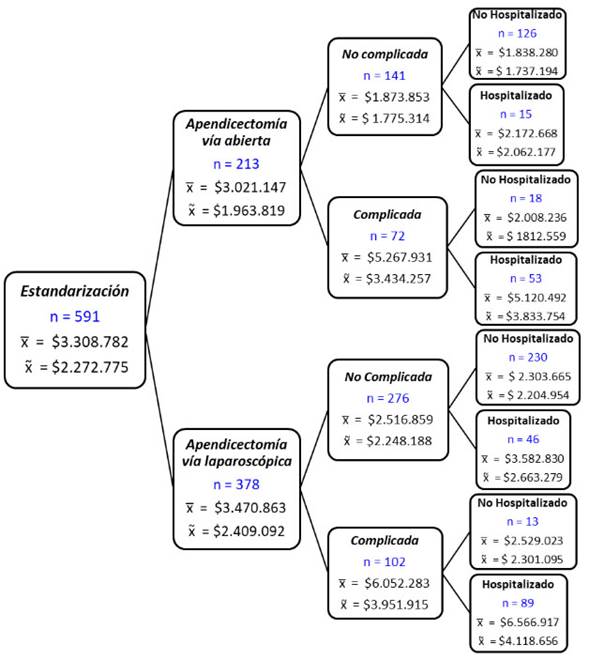
Figura 6. Descripción de los desenlaces de un paciente con AA estandarizado en la FCI-IC, según costo total media y mediana.
De igual forma, al contrastar el número de días de hospitalización se encontró que, en cada nodo en promedio, este número de días fue menor en la estandarización (1,68 días) que en la no estandarización (2,39 días). Al comparar por tipo de intervención, los pacientes con apendicectomía por vía abierta pasaron de 3,0 días bajo la no estandarización de procesos a 1,6 días en la estandarización, mientras que los pacientes de apendicectomía por vía laparoscópica pasaron de 2,0 días con la no estandarización a 1,7 días con la estandarización.
Con el fin de determinar diferencias entre desenlaces clínicos y costos fue necesario correr pruebas de normalidad en cada una de las variables exposición y desenlace. Al implementar la prueba de Kolmogorov-Smirnov para todas las variables de costos (cuantitativas continuas) se encontró un valor de p de 2,2x10-16. Se realizó una aproximación no paramétrica comparando los intra-ciclos de vida entre el manejo no estandarizado y el estandarizado, además por ciclo de vida para los diferentes costos asociados al manejo de la AA y el número de días de hospitalización.
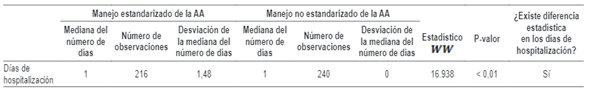
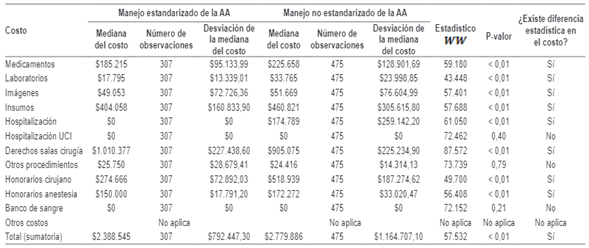
A partir de los resultados de la prueba no paramétrica de rangos con signo de Wilcoxon, se evidencia que, de los 13 costos, 9 de estos son estadísticamente diferentes entre el manejo no estandarizado y el estandarizado de la AA, siendo en su mayoría menor para este último, con un nivel de significancia de 5 %, lo que ratifica que, con el manejo estandarizado de la AA, la institución incurre en menos costos. De igual forma, se halló que la diferencia en el número de días de hospitalización fue estadísticamente significativa, lo cual implica que, bajo la estandarización del manejo de la AA, los pacientes permanecen menos tiempo que los de no estandarización (anexo).
Se realizan subgrupos con respecto al ciclo de vida, esto dado a que el Ministerio de Salud y Protección Social (ente regulador de la salud en Colombia) definió que cada uno de esos conjuntos contiene condiciones y factores de riesgo de salud distintos, y por ende, comportamientos de morbilidad disimiles.
Para el ciclo de vida juventud se evidenció que, de los 13 costos, 8 de estos fueron estadísticamente diferentes entre el manejo no estandarizado y el estandarizado de la AA, con un nivel de significancia de 5 %. Con el manejo estandarizado de la AA, la institución incurrió en menos costos para los pacientes de este ciclo de vida. Los costos que fueron mayores en la atención estandarizada respecto a la no estandarizada, no presentaron diferencias estadísticamente significativas, por lo cual no se puede concluir que estos costos sean más altos (tabla 3). De igual forma, se halló que la diferencia en el número de días de hospitalización, fue estadísticamente significativa, lo cual implica que, bajo la estandarización del manejo de la AA, los pacientes en el ciclo de vida juventud permanecieron menos tiempo que los de no estandarización (tabla 4).
Tabla 4. Resultados de la prueba estadística de Wilcoxon para diferencia de días de hospitalización y ciclo de vida de juventud.
Fuente: autor.
Para el ciclo de vida adultez se encontró que, de los 13 costos, 9 de estos fueron estadísticamente diferentes entre el manejo no estandarizado y el estandarizado de la AA, con un nivel de significancia de 5 %. Con el manejo estandarizado de la AA, la FCI-IC incurrió en menos costos para los pacientes de este ciclo de vida (tabla 5). De igual forma, se halló que, la diferencia en el número de días de hospitalización fue estadísticamente significativa, lo cual implica que, bajo la estandarización del manejo de la AA, los pacientes en el ciclo de vida adultez tuvieron un menor tiempo de hospitalización en comparación con los atendidos bajo la no estandarización (tabla 6).
Tabla 5. Resultados de la prueba estadística de Wilcoxon para diferencia de costos y ciclo de vida de adultez.
No aplica indica que el costo es 0 tanto en la estandarización como en la no estandarización, por lo cual no se podía aplicar la prueba estadística.
Fuente: Autor.
Tabla 6. Resultados de la prueba estadística de Wilcoxon para diferencia de días de hospitalización y ciclo de vida de adultez.
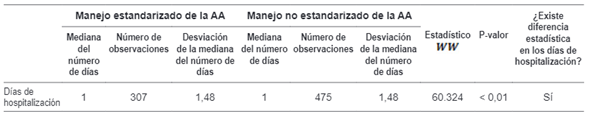
Fuente: Autor.
Para el ciclo de vida vejez se evidencia que, de los 13 costos, 6 de estos fueron estadísticamente diferentes entre el manejo no estandarizado y el estandarizado de la AA, con un nivel de significancia de 5 %. En el total de costos (sumatoria), con el manejo estandarizado de la AA, la institución incurrió en menos costos para los pacientes de este ciclo de vida (tabla 7). Sin embargo, la diferencia del número de días hospitalizado no fue estadísticamente significativa (tabla 8).
Tabla 7. Resultados de la prueba estadística de Wilcoxon para diferencia de costos y ciclo de vida de vejez.

No aplica indica que el costo es 0 tanto en la estandarización como en la no estandarización, por lo cual no se podía aplicar la prueba estadística.
Fuente: Autor.
Tabla 8. Resultados de la prueba estadística de Wilcoxon para diferencia de días de hospitalización y ciclo de vida de vejez.
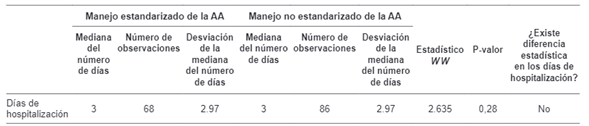
Fuente: Autor.
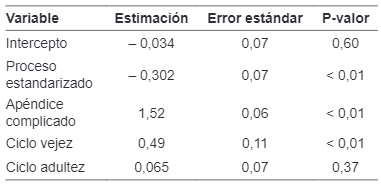
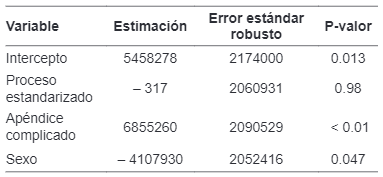
Se procedió a estimar los modelos para el número de días de hospitalización, estableciendo un nivel de significancia del 5 %, se depuró la variable menos significativa y se estimó nuevamente el modelo (proceso stepwise de depuración), donde se excluyeron las variables menos influyentes, hasta lograr un modelo donde la mayoría de las variables fueron significativas. El criterio de selección del modelo final correspondió a aquel con el menor criterio de información de Akaike (AIC). En la tabla 9 se presentan los resultados de la estimación del modelo Poisson con menor AIC y errores estándar, del cual se infiere que, con un nivel de significancia del 5 %, el manejo estandarizado encontró una asociación negativa frente al número de días de hospitalización, con todas las demás variables constantes.
Para la estimación del costo total se aplica el modelo de mínimos cuadrados ponderados (MCP). La variable seleccionada como ponderadora en la estimación del modelo es ciclo vejez, ya que con esta se obtiene el menor criterio de información de Akaike (AIC). Posteriormente se realiza la depuración de la variable menos significativa y la estimación del nuevo modelo, lo cual se repite hasta que todas las variables resultantes sean significativas o se obtenga un modelo con el menor AIC (con pocas variables se explica un modelo estadístico). En la tabla 10 se presentan los resultados de la estimación del modelo de MCP con menor AIC, obteniendo que, con todas las demás variables constantes, el manejo estandarizado de la apendicitis no mostró una diferencia estadísticamente significativa en los costos totales.
Discusión
Al comparar el modelo de estandarización versus la no estandarización en los intra-ciclos de vida, se encontraron diferencias significativas en el análisis bivariado en términos de estancia hospitalaria y costos totales. Se evidenció en el ciclo de vida de juventud y de adultez, que con el manejo estandarizado estos pacientes permanecen menos días hospitalizados, incurriendo en menos costos totales. Estos hallazgos presentaron variaciones con respecto al ciclo de vida de vejez, donde se encontró una diferencia en el total de costos (sumatoria), con el manejo estandarizado de la AA en la institución, y esto incurre en menos costos para los pacientes. Sin embargo, la diferencia del número de días hospitalizado no fue estadísticamente significativo.
La principal limitación de este estudio fue que al no ser aleatorizado y depender de una cohorte retrospectiva, existió la posibilidad de incluir individuos sometidos a un modelo de estandarización en el grupo de no estandarizados, no logrando grupos homogéneos. Lo anterior se corrigió ajustando en el modelo las diferentes variables de confusión. Así, el modelo de estandarización fue igual de eficiente que el no estandarizado, logrando demostrar una tendencia en la disminución de estancia hospitalaria, pero no se encontró una diferencia en términos de costos totales.
Se propone como línea de investigación futura realizar estudios en modelos de estandarización, que identifiquen variables de confusión no observables que se escapen del ajuste, brindando una respuesta para optimizar el proceso de estandarización que probablemente puedan demostrar una mejor costo-efectividad.