Introducción
El tumor desmoide o fibromatosis agresiva es una neoplasia de partes blandas, de tipo fibroblástico poco frecuente. A pesar de ser histológicamente benigno es muy agresivo localmente, pero no desarrollan metástasis a distancia. La recidiva local y el compromiso de órganos adyacentes son causa importante de morbimortalidad 1. La incidencia del tumor desmoide es mayor en la población femenina y se han descrito asociaciones con el síndrome de Gardner, trauma, embarazo o estados hiperestrogénicos 2. El tratamiento requiere de un enfoque multidisciplinario y va desde la observación hasta al tratamiento sistémico, con quimioterapia o agentes moleculares, y cirugía. La elección del tratamiento se hace considerando las relaciones anatómicas del tumor, de ahí la importancia del estudio imagenológico adecuadamente interpretado por un radiólogo, para objetivar adecuadamente la localización y la extensión, lo que permite realizar una adecuada planificación quirúrgica y evitar recidivas.
Caso Clínico
Paciente de sexo femenino de 26 años, en tercer mes de puerperio, quien consultó al servicio de urgencia por presentar un mes de evolución de aumento del volumen abdominal y crecimiento rápido de la región periumbilical, asociado en las últimas 24 horas a un dolor abdominal intenso de aparición súbita.
Al examen físico se encontró una masa abdominal de gran volumen en la región periumbilical, bien delimitada, no adherida a planos profundos, de consistencia blanda, superficie lisa y levemente dolorosa. Se planteó el diagnóstico de abdomen agudo quirúrgico y se solicitó una tomografía computarizada (TC) de abdomen y pelvis que confirmó la presencia de una masa intraperitoneal central bien delimitada, levemente hipodensa, homogénea, en contacto con la pared abdominal y que causaba desplazamiento de las asas intestinales. Con el uso de medio de contraste intravenoso se observó un leve realce homogéneo que persistía en la fase tardía (Figura 1).
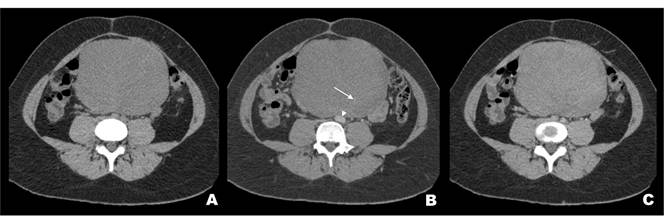
Figura 1. Tomografía computarizada de abdomen y pelvis. El tumor presenta estructuras vasculares en su interior (flecha), mide 15 x 16 x 16 cm, es hipodenso y homogéneo, genera desplazamiento de asas intestinales y compresión de la aorta abdominal y la vena cava inferior (cabezas de flecha).
La paciente fue hospitalizada y llevada a exploración quirúrgica, identificando una lesión sólida en el mesenterio íntimamente adherida al apéndice cecal, íleon terminal y ciego, irrigada por ramas de la arteria mesentérica superior (Figura 2). No se observaron nódulos linfáticos aumentados de tamaño en el retroperitoneo ni en el mesenterio.
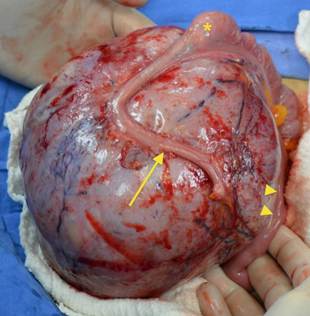
Figura 2. Imagen intraoperatoria en la que se observa el tumor del mesenterio íntimamente adherido al apéndice cecal (flecha), íleon terminal (cabezas de flecha) y ciego (asterisco).
El tumor se encontraba en íntima relación con el íleon y ciego, pero sin invadirlos, por lo que fue posible la disección por planos y la resección únicamente de la masa peritoneal y del apéndice cecal. El informe de anatomía patológica describió un tumor mesentérico redondeado, de superficie externa blanquecina lisa y con áreas hemorrágicas, de 18 x 15 x 14 cm y peso aproximado de 3000 gramos, observando en uno de sus extremos el apéndice cecal que medía 10 cm de longitud por 10 mm de diámetro y que se encontraba fuertemente adherido e invadido por el tumor (Figura 3).
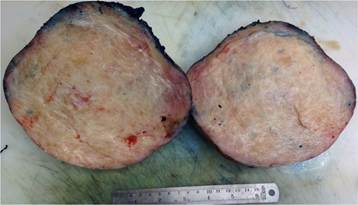
Figura 3. Pieza macroscópica. Muestra en su interior un aspecto arremolinado blanquecino, con áreas fibrosas y áreas edematosas.
El examen microscópico informó la presencia de proliferación mesenquimática entremezclada con haces voluminosos de colágeno grueso, compuesta por células dispuestas en haces fusiformes, de núcleos estrellados y con recuento mitótico mínimo o ausente. Presentaba vascularización prominente sin necrosis ni hemorragia, hallazgos compatibles con un tumor desmoide (Figura 4).
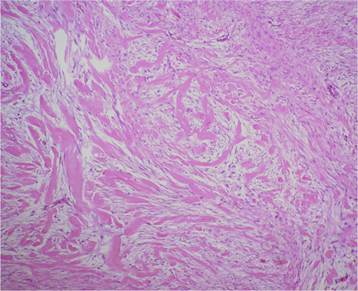
Figura 4. Microfotografía que muestra la proliferación mesenquimática entremezclada con gruesos haces de colágeno. Hematoxilina & eosina. 10x.
La paciente presentó un postoperatorio sin complicaciones y fue dada de alta, sin presentar recidiva tumoral tras un año de seguimiento.
Revisión del tema
Epidemiología
Los tumores desmoides representan menos del 3 % de los tumores de partes blandas, con una tasa de incidencia estimada en la población general de 2 a 4 casos por millón de habitantes por año, con leve predominio en el sexo femenino. La máxima incidencia se encuentra en la tercera y cuarta décadas de la vida, siendo más agresiva en los pacientes jóvenes 3.
Presentación clínica
El cuadro clínico es amplio y variable, e incluye desde pacientes asintomáticos hasta cuadros de dolor abdominal con vómito, diarrea y hematoquezia 4. El tumor se puede ubicar a nivel intraabdominal (mesenterio o pelvis), pared abdominal o ser extra abdominal, siendo la ubicación más común en las extremidades 5.
Etiología
La etiología no es clara, pero con frecuencia se asocia con traumas o incisiones quirúrgicas previas. De manera característica a nivel molecular presenta mutaciones en el gen de la β-catenina, CTNNB1 o el gen APC (Adenomatous polyposis coli) 6,7.
La asociación de tumores desmoides abdominal y extra abdominal con el síndrome de Gardner está bien establecida, al igual que con el embarazo y el uso de anticonceptivos orales 8. La mayoría de los tumores de pared abdominal anterior ocurren en mujeres en edad reproductiva, especialmente durante el embarazo y puerperio, situaciones en que los tumores crecen rápidamente debido a los altos niveles hormonales, que estimulan la proliferación de fibroblastos y células musculares lisas. Otros elementos que sustentan la asociación hormonal son la regresión espontánea del tumor con la menopausia o posterior a la ooforectomía bilateral, además de la disminución del tamaño tumoral observada con el uso de terapia antiestrogénica 9.
Diagnóstico
En la actualidad, los pacientes con dolor o masas abdominales suelen ser sometidos a estudio mediante imágenes diagnósticas que, por su alta sensibilidad y especificidad y su fácil disponibilidad, permiten orientar hacia el tratamiento quirúrgico, por lo que la imagenología cumple un rol fundamental para determinar la extensión, efecto de masa y evaluar el potencial de resecabilidad. En la tomografía computarizada se visualizan como tumores bien definidos, relativamente isodensos al músculo y que presentan leve realce con el uso de contraste intravenoso, en caso de degeneración o necrosis se puede observar una densidad heterogénea. Dependiendo del grado de infiltración adyacente puede existir dificultad en distinguir los márgenes 10. La resonancia magnética (RM) es el examen de elección por la evaluación óptima que hace del tejido blando y su relación con estructuras adyacentes. Una mayor intensidad de señal en secuencias potenciadas en T2 se relaciona directamente con la velocidad de crecimiento celular 11.
Diagnóstico diferencial
Con base en los hallazgos imagenológicos y clínicos de la paciente, los diagnósticos diferenciales a considerar fueron el de mioma uterino gigante ya que durante el embarazo estas lesiones pueden presentar un crecimiento acelerado 12, sin embargo, la masa identificada no presentaba continuidad con el útero. Otro diagnóstico posible fue el de tumor estromal gastrointestinal (GIST, por sus siglas en inglés) que característicamente pueden presentar degeneración quística con realce heterogéneo cuando alcanzan tamaños tumorales grandes y en general se encuentran en contacto con las asas intestinales 13, lo que no ocurrió en el caso de la paciente.
Tratamiento
El tratamiento debe ser multidisciplinario y adecuado para cada paciente, especialmente en caso de un tumor sintomático, con efecto de masa en estructuras vitales. En el tratamiento de los tumores situados fuera del abdomen y en la pared abdominal está indicada la cirugía con márgenes amplios, seguida de la radioterapia, lo que disminuyen la tasa de recurrencias locales 14.
En los tumores intrabdominales esporádicos, como en el caso de nuestra paciente, debe intentarse la cirugía radical y, si no fuera posible, estos pacientes pueden beneficiarse del tratamiento hormonal y/o con antiinflamatorios no esteroideos como en los casos de poliposis asociada. La extirpación quirúrgica puede tener un efecto desencadenante del crecimiento del tumor en caso de no realizar la resección completa 15, y la recurrencia es común (19-77 %), siendo más frecuente en tumores extra abdominales que en tumores intrabdominales 16.
Recientemente, se ha observado un creciente cambio hacia el manejo conservador de los tumores desmoides. Las opciones de tratamiento no quirúrgicos incluyen la terapia sistémica y la radiación, la cual es comparable al tratamiento quirúrgico, y además útil como terapia adyuvante, reduciendo la recurrencia local. La terapia sistémica incluye agentes citotóxicos como antraciclinas, agentes moleculares como interferón, imatinib y agentes antiestrogénicos como el tamoxifeno 17.
En caso de tratamiento conservador, los pacientes deben ser sometidos a una evaluación periódica con imágenes, especialmente si el tumor es de ubicación intraabdominal. Dado el potencial de recurrencia, el control imagenológico y el seguimiento regular se han recomendado después de la terapia elegida, en forma inicial cada 3 a 6 meses 18.
Conclusión
Se presentó el caso de una paciente con un tumor desmoide intraabdominal gigante, de aparición infrecuente, que puede resultar en un desafío tanto en su diagnóstico como en el tratamiento. La sospecha y detección es fundamental y las imágenes tienen un papel clave para determinar extensión, relaciones anatómicas y para la planificación quirúrgica.














