Introducción
El trauma es una causa considerable de morbimortalidad, potencialmente prevenible, especialmente en población joven y adultos. La carga derivada del trauma o la discapacidad que genera tiene implicaciones en la sociedad por la pérdida del potencial económico 1,2. Las dinámicas asociadas al trauma son diferentes en cada población: en los países desarrollados las causas principales de trauma son los accidentes de tránsito y las caídas 3,4. La respuesta de atención en trauma en estos países se ha enfocado en la prevención y la creación de rutas de manejo integrando la red prehospitalaria y hospitalaria 5.
Se denomina “sistema de trauma” a la organización de un equipo multi-institucional que coordina los esfuerzos en la atención de trauma en un área geográfica especifica 6. La implementación de los sistemas de trauma tiene un efecto positivo en la reducción de la mortalidad, con estrategias sobre la atención prehospitalaria y la organización de la respuesta intrahospitalaria 7,8. Estos esfuerzos deben ser dirigidos por un centro de trauma, que es una institución que cuenta con los recursos humanos y tecnológicos para brindar una atención integral.
Sin embargo, estos conceptos presentan desafíos en su interpretación, aplicabilidad y posible implementación en el contexto latinoamericano. Los países en vía de desarrollo presentan barreras en la información sobre su perfil epidemiológico, ya que se desconoce el espectro clínico, la severidad del trauma, el manejo y los desenlaces 9. Por esta razón, propuestas en torno a Cirugía Global mencionan que la primera brecha a cerrar es reconocer el perfil epidemiológico de la región 10. A la fecha, existen experiencias latinoamericanas en Honduras, Ecuador, Brasil, Bolivia y Colombia sobre la conducción de registros de trauma. Es de resaltar, que estas experiencias tienen en común una proporción significativa de pacientes traumatizados a causa de agresiones físicas por violencia 11-15, hallazgos que coinciden con el reporte de la Organización Panamericana de la Salud donde la región de las Américas es la región con mayor tasa de homicidios en el mundo (19,19 por cada 100.000 habitantes en 2019), valor que es tres veces mayor que el promedio global 16.
Entonces, ¿cuál debe ser el siguiente paso en la implementación de un sistema de trauma para Latinoamérica? Los registros de trauma han brindado información sobre el perfil epidemiológico de los pacientes, pero aún esta experiencia carece de conexión entre la institución y su área geográfica de influencia. Sin embargo, la búsqueda de una conexión entre esta información recolectada y un diagnóstico del contexto involucrado requiere generar un modelo de análisis diferente.
El primer punto en la articulación de un sistema de trauma es reconocer el rol de la atención prehospitalaria. La atención prehospitalaria que deriva de centros de menor complejidad puede ser una ventana para reconocer el perfil de los pacientes que se atienden y sus diferencias 17,18. La hipótesis de este estudio era que el análisis de los pacientes por su tipo de ingreso, dividiéndolos entre aquellos remitidos y los que tienen un ingreso directo, puede ser un modelo para identificar las inequidades en el perfil de los pacientes atendidos y reconocer el área de influencia de un centro de trauma. Este modelo de análisis podría servir como base para identificar la oportunidad y los actores de un sistema de trauma en un contexto latinoamericano. El objetivo de este estudio fue evaluar el impacto del perfil de ingreso a un centro de trauma del suroccidente colombiano sobre la mortalidad de los pacientes atendidos por trauma.
Métodos
Diseño del estudio
Se realizó un subanálisis del registro de la Sociedad Panamericana de Trauma asociado a la Fundación Valle del Lili (SPT-FVL) en Cali, Colombia 19. Esta institución es un centro de IV nivel de complejidad que cuenta con 680 camas, distribuida en 455 camas para hospitalización, 129 camas para cuidados intensivos adultos, 30 para cuidados intensivos pediátricos, 25 para cuidados intensivos intermedios y 41 para neonatos.
La Fundación Valle del Lili se ha consolidado como un centro de referencia en la atención de trauma, logrando los estándares operativos de un centro de trauma de I nivel. Estos incluyen una cobertura 24 horas de un grupo de cirujanos especializados en el manejo de trauma y emergencias, junto a la oportunidad de otros servicios médicos para la atención de emergencias, cuidado intensivo y hospitalización. También es un centro de referencia nacional e internacional para la educación de los médicos residentes de Cirugía general y complementa la formación de los cirujanos de la subespecialidad de Cirugía de trauma y emergencias de la Universidad del Valle. Este centro atiende un aproximado de 1000 pacientes por año con trauma moderado a severo.
Participantes
El subanálisis incluyó la información recolectada por el registro de trauma SPT-FVL de los pacientes atendidos entre el 1° de enero de 2012 y el 31 de diciembre de 2021. El registro recopila la información de los pacientes con diagnósticos de trauma según el CIE-100 (S001 al S999), que requirieron un periodo de observación mayor a 6 horas u hospitalización, incluso los fallecidos.
Variables
El registro de trauma SPT-FVL recopila información sociodemográfica, prehospitalaria, mecanismos de lesión, severidad del trauma mediante las escalas de Abbreviated Injury Scale (AIS) e Injury Severity Score (ISS), estado del ingreso, atención en hospitalización, información intraoperatoria, resultados clínicos, estado del egreso y mortalidad. En total recopila 244 variables para cada paciente incluido en el registro.
Para el presente subanálisis se incluyeron las siguientes variables de interés: edad, genero, condición de ingreso (ingreso remitido o ingreso directo a la institución), lugar referido del trauma (ciudad), mecanismo de trauma, tipo de trauma asociado (accidente de tránsito, caída, herida por proyectil de arma de fuego o herida por arma cortopunzante), severidad del trauma por ISS y AIS de regiones anatómicas cabeza, tórax, abdomen y extremidades, signos vitales al ingreso, requerimiento de procedimientos quirúrgicos tales como toracotomía, laparotomía y reducción ortopédica, y requerimiento de cuidado intensivo. Se tuvo en cuenta como resultado clínico de interés la mortalidad intrahospitalaria.
Análisis estadístico
La descripción de la información se realizó para las variables categóricas como frecuencia absoluta y frecuencia relativa, mientras que las variables continuas se describieron con mediana y rangos intercuartiles. Para la comparación entre las variables continuas con una distribución normal se usó la prueba de t-student, de lo contrario se usó la prueba U de Mann-Whitney. Las variables categóricas se compararon usando pruebas de chi-cuadrado o exacta de Fisher.
El análisis parte de una comparación de la base de datos entre los pacientes que tuvieron un ingreso directo a la institución y aquellos que fueron remitidos de otras instituciones. Se describieron subgrupos de interés tales como pacientes con trauma severo (definido como aquellos con un ISS > 15) y pacientes con trauma craneoencefálico moderado a severo (definido como aquellos con un AIS de cabeza ≥ 3). Se calculó para el resultado primario el riesgo relativo (RR) y su intervalo de confianza al 95%. Se hizo un ajuste a través de modelos de efectos aleatorios tipo regresión robusta de Poisson por la variable de año de ingreso.
La identificación del área de influencia, definida como el lugar de procedencia de las remisiones, se realizó cruzando el reporte del lugar con las coordenadas geográficas por municipios del portal DIVIPOLA del Departamento Administrativo Nacional de Estadística (DANE) 20. Se construyeron mapas usando la base de Google maps a través del programa QGIS Versión 3.10. Se describieron los cuatro lugares con mayor frecuencia de pacientes remitidos.
Finalmente, teniendo en cuenta que no se cuenta con información detallada de la atención prehospitalaria, tales como tiempo de traslado y maniobras realizadas, se analizaron las condiciones de los pacientes con trauma al momento del ingreso, respecto a la edad, tipo de trauma, severidad del trauma, presencia de hipotensión y la condición de remitido. Debido a las diferencias detectadas en las poblaciones de interés, se equipararon las poblaciones de estudio a través de un Propensity-Score matching respecto a la edad, genero, mecanismo de trauma, severidad del trauma y puntaje del Revised Trauma Score (RTS) 21. Esta técnica permite igualar a los grupos para poder realizar comparaciones de interés. El propósito de este abordaje es reducir el sesgo de variables de confusión no asociadas a la información recolectada que podrían tener un efecto significativo sobre la condición del ingreso y el desenlace de mortalidad 22.
Los casos y controles tuvieron una proporción de 1:1, el método de búsqueda de coincidencia entre los casos fue de “nearest neighbor matching”, con una medida de calibración permitida de 0,05. Se crearon tres grupos de estudio teniendo en cuenta las siguientes poblaciones de interés: pacientes con trauma severo, pacientes con o sin trauma craneoencefálico. Esto es debido a que el número de casos por severidad del trauma y trauma craneoencefálico tienen una proporción que generaba errores en la estimación de los grupos emparejados. Se construyeron modelos multivariados de efectos mixtos tipo regresión robusta de Poisson, con una medida de efecto de RR y sus intervalos de confianza del 95%, evaluando la edad (como continua, por cada 10 años), mecanismo de trauma penetrante, severidad del trauma según el puntaje ISS (como continua, por cada 10 puntos), hipotensión al ingreso (presión arterial sistólica menor de 90 mmHg), taquicardia al ingreso (frecuencia cardiaca mayor de 120 lpm) y condición de haber sido remitido. No se incluyó dentro del modelo el estado neurológico ya que el 90 % de los fallecidos presentaron una escala de coma de Glasgow menor o igual a 13 y tenían un colinealidad con el resultado de interés. Se calcularon estos modelos con el objetivo de analizar el impacto de las condiciones de ingreso respecto a los pacientes remitidos.
Los cálculos obtenidos en este estudio se realizaron empleando Lenguaje R Versión 4.1.0 y STATA Versión 14 23. Todos los valores de p se calcularon para dos-colas, y el nivel de significancia fue definido con una p < 0,05.
Resultados
Descripción de población de estudio y grupos de interés
Un total de 10.814 pacientes fueron atendidos entre los años 2012 y 2021 (Figura 1). La mediana de la proporción de pacientes que ingresaron remitidos por año fue del 54,7 % (RIQ: 46,7-60,2). Los datos crudos entre la población que ingresó remitida versus a la que ingresó directamente a la institución fueron diferentes en sus características sociodemográficas, de ingreso, severidad del trauma y desenlaces clínicos. El trauma penetrante fue mayor en el grupo de pacientes remitidos (46,9 % vs 24,4 %) y el 33,2 % de los pacientes remitidos recibieron herida por proyectil de arma de fuego, a diferencia del grupo de ingreso directo, entre quienes fue del 11,4 % (Tabla 1).
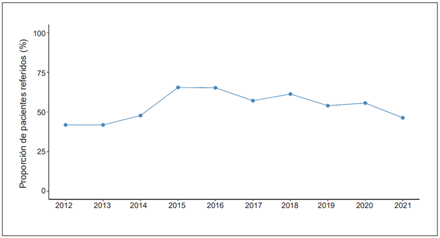
Figura 1. Proporción anual de los pacientes remitidos con diagnósticos de trauma entre el 1° de enero de 2012 y el 31 de diciembre de 2021. Fundación Valle del Lili, Cali, Colombia.
Tabla 1. Características de base de los pacientes con diagnósticos de trauma según el CIE-100 que ingresaron entre el 1° de enero de 2012 y el 31 de diciembre de 2021. Fundación Valle del Lili, Cali, Colombia.
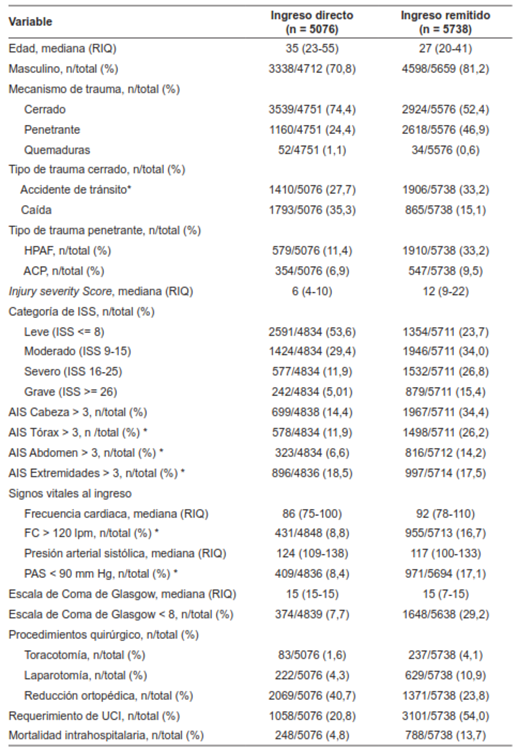
ACP: Arma cortopunzante
AIS: Abbreviated Injury Scale
FC: Frecuencia cardiaca
HPAF: Herida por proyectil de arma fuego
ISS: Injury Severity Score
PAS: Presión arterial sistólica
RIQ: Rango intercuartil
UCI: Unidad de cuidados intensivos
De acuerdo con el análisis de las poblaciones de interés, entre los pacientes que ingresaron con trauma severo (ISS > 15), se continuó observando que el grupo de remitidos tuvo una mayor proporción de trauma penetrante y una tendencia a trauma más severo. La distribución del trauma torácico, abdominal y extremidades fue similar entre los dos grupos, sin embargo, el grupo de remitidos presento un mayor número de pacientes con estado neurológico comprometido (Escala de Coma de Glasgow < 8) 51 % vs 36 % (Tabla 2).
Tabla 2. Características de base de los pacientes con trauma severo (ISS > 15) por tipo de ingreso.
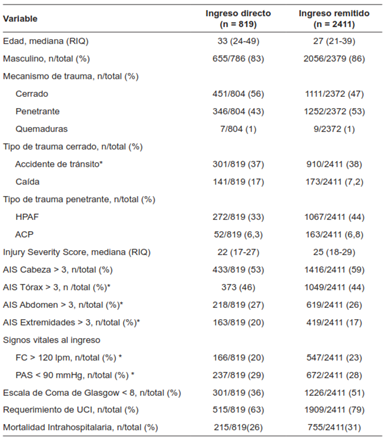
ACP: Arma cortopunzante
AIS: Abbreviated Injury Scale
FC: Frecuencia cardiaca
HPAF: Herida por proyectil de arma de fuego
ISS: Injury Severity Score
PAS: Presión arterial sistólica
RIQ: Rango intercuartil
UCI: Unidad de cuidados intensivos
*Variables que en su comparación no fueron significativas. Las demás variables tuvieron una diferencia estadísticamente significativa con p< 0,05.
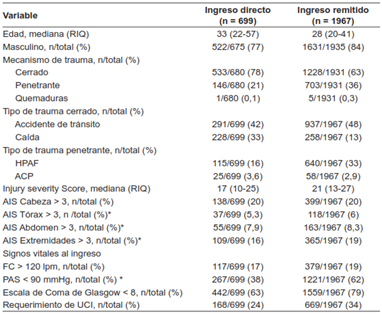
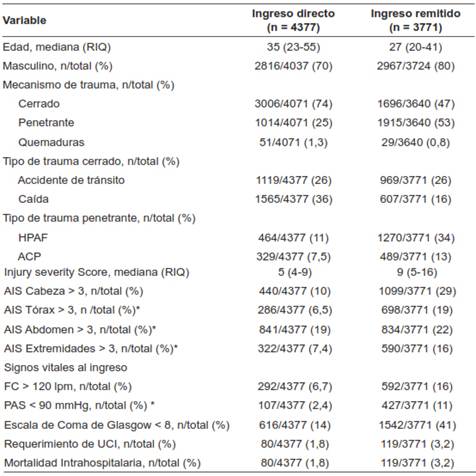
En el subgrupo de los pacientes con trauma craneoencefálico de moderado a severo, en el grupo de remitidos se identificaron heridas por proyectil de arma de fuego en el 33 % y la distribución por área anatomía fue similar (Tabla 3). La proporción de pacientes que al ingreso presentaron hipotensión o taquicardia no fue diferente entre los grupos, sin embargo, el compromiso neurológico severo estaba presente en el 62 % de los pacientes remitidos vs el 38 % de los pacientes que ingresaron directamente. Así mismo, la severidad por área anatómica fue más alta en el grupo de los remitidos (AIS Tórax ≥ 3: 29 % vs 10 %; AIS Abdomen ≥ 3: 19 % vs 6,5 %) (Tabla 4).
Tabla 3. Características de base de los pacientes con trauma craneoencefálico moderado a severo (AIS Cabeza ≥ 3) por tipo de ingreso.
ACP: Arma cortopunzante
AIS: Abbreviated Injury Scale
FC: Frecuencia cardiaca
HPAF: Herida por proyectil de arma de fuego
ISS: Injury Severity Score
PAS: Presión arterial sistólica
RIQ: Rango intercuartil
UCI: Unidad de cuidados intensivos
*Variables que en su comparación no fueron significativas. Las demás variables tuvieron una diferencia estadísticamente significativa con p< 0,05.
Tabla 4. Características de base de los pacientes sin trauma craneoencefálico moderado a severo (AIS Cabeza < 3) por tipo de ingreso.
ACP: Arma cortopunzante
AIS: Abbreviated Injury Scale
FC: Frecuencia cardiaca
HPAF: Herida por proyectil de arma de fuego
ISS: Injury Severity Score
PAS: Presión arterial sistólica
RIQ: Rango intercuartil
UCI: Unidad de cuidados intensivos
*Variables que en su comparación no fueron significativas. Las demás variables tuvieron una diferencia estadísticamente significativa con p< 0,05.
Riesgo estimado de los pacientes que ingresaron remitidos respecto a la mortalidad
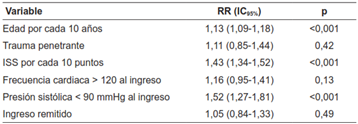
Los datos recolectados identificaron que los pacientes que ingresaron remitidos se asociaron a una mayor mortalidad. En la población general, los pacientes remitidos tuvieron un RR de 2,81 (IC95% 2,44-3,22) y ajustado por el año de atención un RR 2,72 (IC95% 2,14-3,45). Esta tendencia de mayor riesgo de mortalidad se presentó igualmente en las subpoblaciones de estudio (Tabla 5).
Tabla 5. Análisis univariado entre la condición de ingreso remitido y la mortalidad.
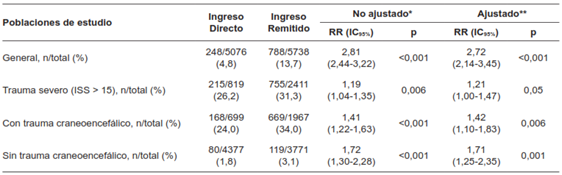
RR: Riesgo Relativo.
*No ajustado: Se refiere a la estimación del riesgo relativo por cálculo de tablas de 2x2.
**Ajustado: Se refiere al cálculo del riesgo relativo univariado corregido por modelo de efectos mixtos tipo regresión robusta de Poisson, con variable aleatoria como año del ingreso
Área de influencia geográfica y principales lugares de remisión
Respecto a los lugares de remisión, se identificó que el área de influencia de la FVL abarca el sur del Valle del Cauca y parte del norte del departamento de Cauca (Figura 2). Los cuatro primeros lugares fuente de remisiones fueron otras instituciones dentro de la ciudad de Santiago de Cali, Jamundí (Valle del Cauca), Santander de Quilichao (Cauca) y Puerto Tejada (Cauca).
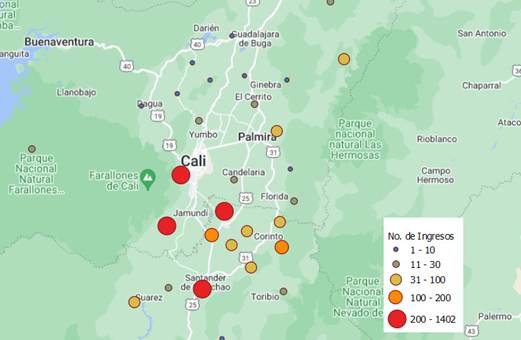
Figura 2. Área de influencia geográfica de Fundación Valle del Lili sobre el sur del Valle del Cauca y Norte del Cauca, Colombia. Fuentes: Base del Mapa tomada de Google Maps, construida en QGIS 3.0. y datos del Número de Ingresos tomados del Registro de trauma SPT-FVL.
En la descripción del tipo de trauma de acuerdo con el lugar de remisión, se identificó una proporción significativa de accidentes de tránsito proveniente de Jamundí y Santander de Quilichao (alrededor del 40 %) y mayor porcentaje de agresiones físicas producto de heridas por proyectil de arma de fuego en los pacientes remitidos desde Puerto Tejada (53,5 %) comparado con el resto de las ciudades (aproximado del 30 %) (Tabla 6). Hubo una tendencia a mayor mortalidad (8 %) en los pacientes que ingresaron remitidos en comparación con los que ingresaron directamente (4,8 %).
Tabla 6. Características de mecanismos de trauma, condiciones de ingreso y mortalidad de los pacientes según los cuatro lugares de mayor proporción de remisiones a FVL
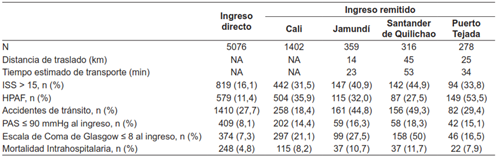
HPAF: Herida por proyectil de arma de fuego
ISS: Injury Severity Score
NA: No aplica
PAS: Presión arterial sistólica
Efecto de las condiciones del ingreso a FVL respecto a la mortalidad
Se construyeron tres bases de datos donde los grupos de pacientes con ingreso directo e ingreso remitidos fueron balanceados con propensity-score matching. Las características para cada subpoblación de interés, tales como trauma severo, con trauma craneoencefálico y sin trauma craneoencefálico, se describen en las Tablas 7, 8 y 9.
Tabla 7. Propensity-Score matching de pacientes con trauma severo (ISS > 15).
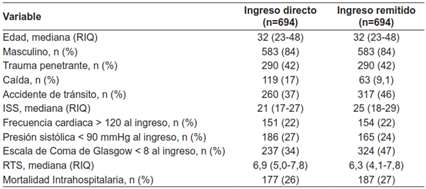
ISS: Injury Severity Score
RTS: Revised Trauma Score
RIQ: Rango intercuartil
Tabla 8. Propensity-Score matching de pacientes con trauma craneoencefálico moderado a severo (AIS Cabeza ≥ 3)
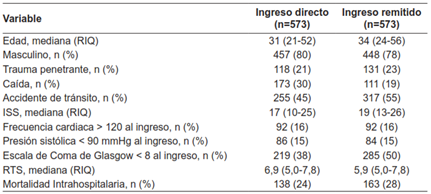
ISS: Injury Severity Score
RTS: Revised Trauma Score
RIQ: Rango intercuartil
Tabla 9. Propensity-Score matching de pacientes sin trauma craneoencefálico.
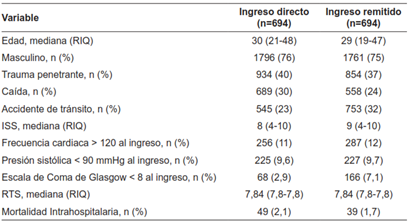
ISS: Injury Severity Score
RTS: Revised Trauma Score
RIQ: Rango intercuartil
También se crearon los modelos multivariados a partir de estos subgrupos para evaluar el impacto de las condiciones de ingreso en la mortalidad de los pacientes, respecto a la condición de ingreso (Tablas 10, 11 y 12). En los grupos de los pacientes con trauma severo (ISS>15) y sin trauma craneoencefálico se identificó que la edad, la severidad del trauma y la presencia de hipotensión al ingreso se asociaron con un mayor riesgo de mortalidad. En el grupo de los pacientes con trauma craneoencefálico de moderado a severo, los factores asociados con la mortalidad fueron la edad, el trauma penetrante, la severidad del trauma y la hipotensión al ingreso. En estos análisis no se identificó la condición de ingreso por remisión como un factor de riesgo en la mortalidad.
Tabla 10. Análisis multivariado para mortalidad intrahospitalaria para el grupo de pacientes con trauma severo (ISS > 15) emparejado por propensity-score matching.
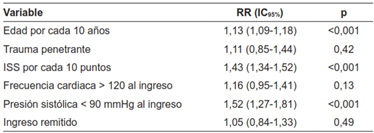
SS:I Injury Severity Score
Tabla 11. Análisis multivariado para mortalidad intrahospitalaria para el grupo de pacientes con trauma craneoencefálico (AIS Cabeza ≥ 3) emparejado por propensity-score matching.
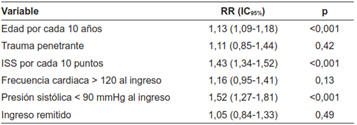
ISS: Injury Severity Score
Discusión
El recorrido de un centro de trauma a la conexión con su entorno y la articulación con los actores involucrados en el manejo de los pacientes permite reconocer problemáticas. Estas se han constituido como barreras invisibles en la atención de salud, que se traducen en inequidades de la salud, por lo que deben ser identificadas para generar soluciones que articulen a las instituciones involucradas en un potencial sistema de trauma 24.
El enfoque presentado en este trabajo busca describir en detalle los pacientes que ingresan directamente a nuestra institución y los que son remitidos, y las condiciones que hacen diferente la atención de un centro de trauma con el área de influencia en el suroccidente colombiano. Identificamos que son dos grupos poblacionales totalmente diferentes: los pacientes remitidos son un grupo con mayor proporción de lesiones por mecanismo de trauma penetrante, mayor severidad del trauma y mayor compromiso fisiológico al ingreso.
En el análisis univariado de los pacientes remitidos, la mortalidad podría tener un riesgo aumentado, en algunos casos superiores al 100 %, comparado con los pacientes que tuvieron un ingreso directo. Este riesgo persiste a pesar de hacer análisis en subgrupos de interés, como aquellos con trauma severo o con trauma craneoencefálico. Aunque estadísticamente existe este factor de riesgo, es un factor que debe prender las alarmas ya que es prevenible y es un indicador de las inequidades en la atención de trauma.
El análisis de los pacientes que son remitidos y su riesgo de mortalidad hace cuestionarse sobre las variables de confusión que contribuyen a esta inequidad en salud. Si bien el análisis del área de influencia del centro de trauma identificó que en los principales lugares de remisión el traslado por transporte terrestre no supera más de 60 minutos, se desconoce qué factores asociados con la atención inicial, maniobras iniciales de reanimación, factores de traslado y el tiempo total en la atención hacen que los pacientes lleguen con un mayor compromiso fisiológico producto del trauma. El tiempo de traslado y las maniobras iniciales de reanimación son variables que tienen impacto en la sobrevida de los pacientes con trauma 25.
Los pacientes remitidos tienen una alta proporción de lesiones con mecanismos de trauma penetrante por proyectil de arma de fuego respecto a los pacientes con ingresos directos. Jamundí y Santander de Quilichao son dos ciudades que se encuentran sobre la vía panamericana, con un alto índice de accidentalidad, que pueden explicar la mayor afluencia de pacientes remitidos por accidentes de tránsito, entre quienes la mortalidad fue casi el doble respecto a la reportada en los pacientes con igual mecanismo de trauma que ingresaron directamente a la FVL.
Al analizar en detalle los factores que podrían explicar la mortalidad de este grupo de pacientes, se intentó emparejar los grupos de interés con técnica de propensity-score matching para lograr una igualdad entre los grupos. Se identificó que variables al momento del ingreso como la hipotensión, la severidad del trauma y la edad son factores que tienen mayor riesgo para la mortalidad 26,27. Este hallazgo no contradice el riesgo de los pacientes remitidos, sino que se reconoce que es el estado como llegan los pacientes lo que hace la diferencia en la atención.
Las propuestas para la implementación de un sistema de trauma refieren que las primeras estrategias para su ejecución deben estar relacionadas con la articulación de la atención prehospitalaria, la educación y los equipos especializados en la atención de trauma 5,14. En Estados Unidos se cuenta con sistemas organizados que documentan y sistematizan la información relacionada con la atención 28, sin embargo, muchos países en Latinoamericana, incluyendo Colombia, carecen de esa cultura interinstitucional. Es por esto que se hace difícil realizar diagnósticos oportunos entre los sectores asociados al manejo de una entidad en común. Este análisis permitió identificar el área de influencia, reconocer que los pacientes remitidos tienen mayor riesgo de mortalidad y que puede estar asociado a las condiciones en que los pacientes ingresan a la institución de referencia.
Estos hallazgos hacen cuestionarse, ¿cómo puede un centro de trauma ir más allá y conectarse con sus instituciones origen de las referencias?
La legislación colombiana, como en muchos países de Latinoamérica, no propone mecanismos efectivos en la atención integral del paciente de trauma ni la trazabilidad desde su atención inicial hasta los desenlaces 29. La atención prehospitalaria está atomizada, siendo susceptible de conductas que prolongan el tiempo inicial de atención, afectando la posibilidad para recibir atención oportuna 30. Un primer diagnóstico sobre la realidad de un centro de trauma puede servir como prueba piloto para identificar qué actores deben articularse en la creación de un sistema de trauma, para la realidad colombiana y latinoamericana.
Uno de los referentes mundiales sobre la creación de un sistema de trauma, es el sistema en red de Trauma de Londres 31. Este sistema plantea la articulación de centros de trauma principales, unidades de trauma como instituciones de menor complejidad con capacidad de atención a tipos de trauma que no requieren un manejo especializado, y actores comunitarios en relación con la identificación y traslado oportuno de posibles pacientes con trauma. Se cree que este referente pudiese implementarse en nuestro contexto colombiano.
La creación de una red interinstitucional que inicia a establecer nexos a través de la educación de un centro padrino a instituciones de menor complejidad, podría ser un primer paso en hacer este concepto una realidad. Este modelo ya se ha implementado previamente en contextos relacionados con una ruta de atención para la reducción de la mortalidad materna en Colombia con resultados favorables 32. El otro punto a actuar es la conformación de los equipos de trauma y la estandarización de procesos básicos en la atención inicial de los pacientes, que permita establecer herramientas para clasificar oportunamente los pacientes que deben ser trasladados a instituciones de mayor complejidad o beneficiarse de intervenciones locales 33. Esta organización aplica desde el nivel de urgencias hasta cirujanos periféricos, que puedan adquirir destrezas en la atención inicial de los pacientes y aplicar conceptos de control de daños. El componente de comunicación interinstitucional directamente entre los cirujanos de trauma y los médicos remitentes permite un puente de comunicación para conocer las condiciones del paciente y así prever los recursos requeridos.
Reconocemos en las limitaciones de este estudio que se cuenta con información retrospectiva, que puede tener sesgos y perdida de información de los desenlaces y variables de interés incluidos en este análisis. Igualmente, la falta de información respecto a detalles técnicos de la atención prehospitalaria relacionado con el tiempo de traslado, las maniobras de reanimación y las condiciones de referencia hacia la institución pueden jugar como potenciales confusores en el efecto sobre la mortalidad. La propuesta de análisis sobre la perspectiva de observar la arista de la influencia en un centro de trauma a partir del perfil de los pacientes que son remitidos puede dar pie a entender que la condición de remisión puede significar la gravedad y el compromiso fisiológico que tiene un paciente.
Conclusiones
El camino de la proyección social de un centro de trauma hacia un sistema de trauma debe estar sustentado en el conocimiento del contexto al que pertenece. Se propone una metodología de análisis sobre la influencia de un centro de trauma en el suroccidente colombiano a partir del perfil de los pacientes remitidos. Se identificó que este grupo de pacientes tiene mayor riesgo de mortalidad y podría estar asociado a las condiciones fisiológicas cuando llegan al centro de remisión. Este mayor riesgo constituye una inequidad en salud. La atención oportuna de trauma debe ser producto de una red de instituciones para la creación de un “sistema de trauma” adaptado a la realidad colombiana.