Introducción
La ingesta accidental de cáusticos en los niños es una entidad poco frecuente y es responsable del 20 % de las estenosis esofágicas, la cual se desarrolla en un periodo de semanas a meses posterior a la ingesta, causando dolor crónico y malnutrición 1. El tratamiento estándar actual son las dilataciones endoscópicas, pero en caso de no ser exitosas, se debe considerar la necesidad de reemplazo esofágico 2. Se presenta el caso de un paciente de 10 años con una estenosis esofágica severa secundaria a la ingesta accidental de cáusticos, quién fue tratado quirúrgicamente mediante un ascenso gástrico vía laparoscópica, dos años después del incidente.
Caso clínico
Paciente masculino quien a los ocho años de edad ingirió cáusticos y a las 48 horas se le realizó una endoscopia de vías digestivas altas (EVDA), donde observaron quemaduras en el esófago y la región prepilórica. En la EVDA de control 20 días después se diagnosticó estenosis esofágica severa, por lo que se practicó una gastrostomía por laparotomía para asegurar la vía de alimentación.
Luego de dos años consultó a nuestra institución, donde se confirmó una estenosis esofágica a 20 cm de la arcada dentaria y mediante endoscopia retrograda realizada por la gastrostomía se observó una estenosis puntiforme. El esofagograma demostró una obstrucción total del esófago a nivel de T5 (Figura 1). Se intentó manejo con dilataciones endoscópicas seriadas durante 10 meses, sin respuesta, por lo que se decidió realizar el tratamiento quirúrgico.
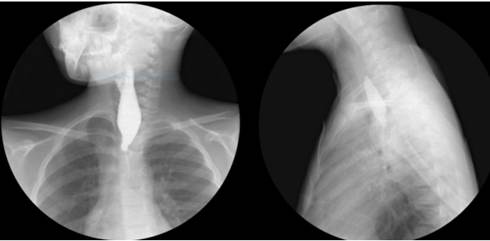
Figura 1. Esofagograma en proyección anteroposterior y lateral donde se observa la oclusión esofágica.
Técnica quirúrgica
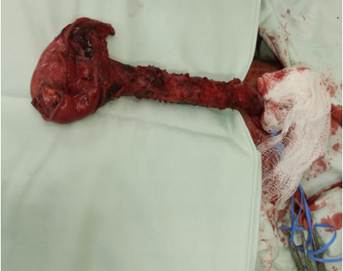
En posición decúbito supino y mediante técnica abierta, se abordó la cavidad abdominal a través de un trocar umbilical de 10 mm. Se realizó una incisión elíptica alrededor de la gastrostomía desprendiendo el estómago de la pared abdominal, liberándolo en la cavidad peritoneal, dicha incisión se utilizó como puerto de 10 mm, se colocaron dos puertos adicionales de 5 mm, uno en cada flanco. Se procedió a realizar la maniobra de Kocher, y la píloroplastia tipo Heineke Mikulicz. Se incidió el ligamento gastrocólico, hasta el pilar izquierdo, luego la pars flácida del omento menor hasta el pilar diafragmático derecho. Se ligaron la arteria y vena gástrica izquierda. Se procedió a realizar la disección circunferencial del esófago hasta llegar al nivel del manubrio esternal. Con una grapadora lineal cortante (Endo-Gia®) se creó un tubo gástrico; reforzando la sutura mecánica con un segundo plano de PDS® 4-0 como sutura hemostática. Mediante una cervicotomía lateral izquierda se disecó el esófago proximal y se resecó la pieza quirúrgica (Figura 2), realizando la anastomosis esófago-fúndica con PDS® 4-0.
Evolución posoperatoria
El paciente fue trasladado a la unidad de cuidados intensivos, con una adecuada evolución postoperatoria; al octavo día se observó una fístula esófago-cutánea de bajo gasto y una infección micótica por Candida parapsilosis que fue tratada farmacológicamente. Al día 15 del postoperatorio se inició la vía oral. En el esofagograma de control se identificó una pequeña fístula y una estenosis de la anastomosis (Figura 3A), tratada exitosamente mediante dilataciones endoscópicas en dos ocasiones.
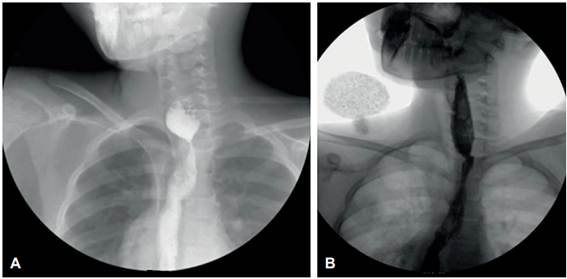
Figura 3. A. Esofagograma postoperatorio que muestra la estenosis y el paso filiforme del medio de contraste; B. Esofagograma posterior a dilataciones endoscópicas que muestra un adecuado paso del medio de contraste.
Fue dado de alta con adecuada tolerancia a la vía oral. Se realizó esofagograma ambulatorio en el cual se encontró buen paso del medio de contraste, sin evidencia de fístulas (Figura 3B). Tras dos años de seguimiento, el paciente no ha presentado disfagia, no ha requerido intervenciones adicionales y ha tenido apropiada ganancia de peso y talla.
Discusión
El reemplazo esofágico se hace con mayor frecuencia en pacientes con patologías congénitas como la atresia esofágica, con el fin de restaurar la continuidad anatómica y funcional del tracto gastrointestinal. Este procedimiento se emplea también en muy pocos casos de pacientes con estenosis secundaria a la ingesta de cáusticos 2. Cesar Roux realizó el primer reemplazo esofágico en 1907 mediante una yeyunoplastia, luego Vulliet usó el colon en 1911 3 y el primer reporte de una transposición gástrica en niños fue presentado por Sweet en 1948 4.
El sustituto esofágico ideal busca la posibilidad de permitir la deglución y nutrición por vía oral, con mínimo reflujo, ser perdurable y conservar la función pulmonar y cardiaca 2,5. Para el reemplazo esofágico se puede utilizar una trasposición colónica, yeyunal o un tubo gástrico 2,6, sin embargo, no existen ensayos clínicos aleatorizados que definan cuál es la mejor técnica 4,6.
El metaanálisis de Gallo 7 revisó cinco estudios, analizando un total de 470 casos, de los cuales en el 73 % se usó injerto colónico (IC), 21 % gástrico (IG) y 6 % yeyunal (IY). La interposición yeyunal mostró una tasa alta de estenosis (50 %) y fístulas (26-50 %), mientras que los resultados de la IC e IG fueron similares en relación a la supervivencia (96 % vs 90,4 %), estenosis de la anastomosis (16,3 % vs 17,7 %) y pérdida del injerto (4,2 % vs 4,8 %); en cuanto a la fuga de la anastomosis, fue más frecuente en IG (24,4 %) que en la IC (17,3 %). Por lo anterior, estas dos últimas técnicas fueron consideradas las de elección, sin embargo, se requieren más estudios, ya que la mayoría fueron retrospectivos.
En nuestro paciente, debido al buen estado de la cámara gástrica, necesidad de resección del esófago nativo, mayor experiencia con la técnica y menor número de anastomosis, se eligió la interposición gástrica como la técnica más adecuada.
Spitz et al. 8 publicaron en 2014 una serie de 236 casos de transposición gástrica informando que las complicaciones más frecuentes fueron los trastornos de la deglución (29 %), la estenosis anastomótica (20 %) y la filtración (hasta en el 12 % de los pacientes). La mortalidad fue del 2,5 %.
Hirschl et al. 9 presentaron una revisión de 16 años con 41 casos de transposición gástrica por vía abierta en niños, ocho de ellos por quemaduras con cáusticos. El 36 % presentaron fístulas que no requirieron intervención para su cierre, el 49 % desarrollaron estenosis de la anastomosis, pero ninguno requirió dilataciones a largo plazo y todos los pacientes en los que se realizó con la indicación de estenosis por cáusticos lograron alimentación por vía oral. No informaron muertes o pérdidas del injerto 9.
La transposición gástrica sin toracotomía, con la realización de una anastomosis única a nivel cervical, tradicionalmente se realiza con una técnica manual en un solo plano 5. Raramente se complican con mediastinitis y, en caso de filtración, tienen un comportamiento benigno, que en el 98 % de los casos se pueden manejar con medidas locales; sin embargo, tienen unas tasas altas de estenosis, por lo que se ha propuesto la realización de anastomosis mecánica laterolateral, con una incidencia de filtración clínicamente significativa del 2,7 %, reducción del tiempo hospitalario y requerimiento de menor cantidad de dilataciones postoperatorias en los primeros tres meses 10.
De acuerdo con las arteriografías realizadas por Ndoye et al. 11 en especímenes frescos, se recomiendan la preservación de al menos dos tercios de la cámara gástrica durante la tubulización, ya que se demostró pobre perfusión en la región apical del injerto en 25 % de la variante técnica de Akiyama y en un 50 % de la variante de Marmuse. En el paciente presentado, y para evitar la compresión mediastinal, se optó por la tubulización usada por Akiyama, la cual fue descrita inicialmente para obtener un adecuado vaciamiento ganglionar, con la ventaja de tener un segmento de mayor tamaño y distensibilidad. Los principios utilizados en esta técnica incluyen la configuración iso-peristáltica, resección de la mitad proximal de la curvatura menor y preservación intramural de la vasculatura 12.
Así como existe la opción de varios tipos de injertos, existen varias localizaciones para alojar el injerto, que incluyen preesternal, retroesternal, transpleural y el mediastino posterior o posición ortotópica 3. Esta última localización es la más corta y recta 13, por lo que fue la empleada en este paciente. Independiente de la vía, se recomienda la resección del esófago nativo por el riesgo oncológico, que según algunos reportes es hasta del 16 % 3.
Con el fin de reducir el trauma y la morbilidad asociada a la realización de laparotomía y extrapolado de la población adulta con patología neoplásica, se ha aumentado el uso de las técnicas mínimamente invasivas que cumplen los mismos principios y objetivos del abordaje abierto 14. Ng et al. 15 realizaron un análisis retrospectivo de todos los casos asistidos por laparoscopia durante 10 años, encontrando que, de un total de 19 pacientes, solo tres requirieron conversión a laparotomía debido a adherencias por intervenciones previas. El porcentaje de estenosis fue del 12,5 % y de filtración de anastomosis del 6,3 %, sin casos de mortalidad. Aunque se trata de una serie de casos con un bajo número de pacientes, los resultados apoyan el uso de técnicas mínimamente invasivas.
En una serie de casos realizada por Shalaby et al. 16, se revisaron pacientes con estenosis posterior a la ingesta de cáusticos que no respondieron al manejo con dilataciones y en los cuales se realizó transposición gástrica laparoscópica, encontrando un menor porcentaje de neumotórax comparado con la técnica abierta, un porcentaje de filtración del 11,1 % y de estenosis del 14,8 %, los cuales, en su mayoría, respondieron de forma satisfactoria a las dilataciones endoscópicas seriadas.
En el seguimiento a largo plazo de pacientes con interposición de colon, Coopman et al. 17
reportaron como complicaciones la alteración en la función pulmonar (58 %), dificultad para la alimentación (50 %), escoliosis (35 %) y déficit nutricionales (25 %).
Conclusiones
Debido a la baja prevalencia de estenosis esofágica por cáusticos, el reemplazo esofágico con injerto gástrico es un procedimiento que no se realiza de forma frecuente. Consideramos que la técnica de tubulización gástrica de Akiyama, mediante un abordaje laparoscópico, es adecuada si se cuenta con un buen remanente gástrico, pero la elección del tipo de injerto y su posición debe ser individualizada teniendo en cuenta las características de la lesión, anatomía de cada paciente y experiencia del cirujano. A pesar de que en nuestro paciente se presentó una fístula de bajo gasto y una estenosis de la anastomosis, se pudieron resolver de manera satisfactoria con dilataciones esofágicas por endoscopia.