Introducción
El lupus eritematoso sistémico (LES) es una compleja enfermedad autoinmune crónica y multisistémica, que predomina en mujeres con manifestaciones clínicas diversas. Presenta una tasa de incidencia a nivel mundial entre 1 a 10 por 100.000 habitantes por año y una prevalencia de 20 a 70 por 100.000 habitantes, contribuyendo con una importante disminución de la calidad de vida y una menor expectativa de vida en la población afectada1. En Colombia los datos son limitados, sin embargo, se ha descrito una prevalencia de 8,77/100.000 habitantes, con una relación mujer: hombre de 8:1, en individuos de edad entre los 45 a 49 años2.
La caracterización de la nefropatía lúpica es importante en los pacientes con LES, ya que es sin duda el principal predictor de mal pronóstico3. Las manifestaciones clínicas de la NL pueden ser sutiles, con anormalidades detectadas principalmente en el uroanálisis con hallazgos predominantes de proteinuria, hematuria, alteraciones tubulares e insuficiencia renal4. Según la cohorte GLADEL (Grupo Latinoamericano de Estudio del Lupus), la NL está presente en el 52 % de pacientes con LES en Latinoamérica5, y en Colombia se ha descrito que hasta el 55 % desarrolla compromiso renal6.
En Santander, Colombia, no existen datos que describan el comportamiento de la NL en nuestra población. Se buscó recoger, por primera vez, las características clínicas y epidemiológicas de dicha población a su ingreso en un programa de nefroprotección y caracterizar los tratamientos más usados, con el objetivo de conocer nuestra población y establecer estrategias en su evaluación y manejo.
Metodología
Se realizó un estudio observacional descriptivo tipo serie de casos en 14 pacientes con diagnóstico de nefropatía lúpica, valorados por primera vez en consulta externa de nefrología del programa FME PREVER de FRESENIUS en Bucaramanga, Santander, durante enero de 2017 a enero de 2018.
Se definieron los siguientes criterios de inclusión: casos de pacientes mayores de 18 años con diagnóstico de nefropatía lúpica con ERC en estadios 1 a 5 y se excluyeron los pacientes en terapia de reemplazo renal.
La recolección de los datos se realizó por medio de la revisión de historias clínicas electrónicas, en un formato previamente diseñado. Las variables que se tomaron en cuenta fueron: variables sociodemográficas, edad de diagnóstico de LES y NL, manifestaciones clínicas al momento del diagnóstico, comorbilidades, la tasa de filtración glomerular por CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration), estadios de ERC, proteinuria, presión arterial, índice de masa corporal, biopsia renal, resultado histopatológico y esquemas de tratamiento.
El análisis de datos se realizó con estadística descriptiva, con el cálculo de medidas de tendencia central y cálculos de frecuencias, por medio del software SPSS®. El estudio fue aprobado por el comité de ética e investigación de la Universidad Autónoma de Bucaramanga.
Resultados
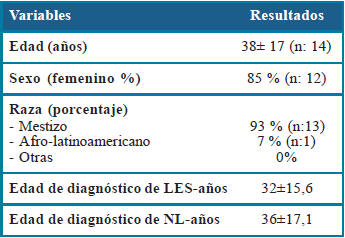
Se estudiaron 14 pacientes con diagnóstico de NL. Las variables sociodemográficas se describen en la tabla 1. Como comorbilidades asociadas los pacientes presentaron: hipotiroidismo (28,6 %), hipertensión arterial esencial (21,4 %), hipertensión arterial secundaria (21,4 %), diabetes mellitus tipo 2 (14,3 %), trombosis venosa profunda 14,3 % (n:2), artritis reumatoide 7,1 % (n:1) y finalmente un paciente con síndrome de anticuerpos antifosfolípidos 7,1 %. Dentro de los criterios clínicos para el diagnóstico de LES, según SLICC 2012 en orden de frecuencia fueron: sinovitis o artritis (78,6 %), lupus cutáneo agudo (35,7 %), úlceras orales (21,4 %), pleuritis (21,4 %), pericarditis (14,3 %), alopecia (14,3 %) leucopenia (14,3 %), trombocitopenia (14,3 %), convulsiones (7 %), y anemia hemolítica (7 %).
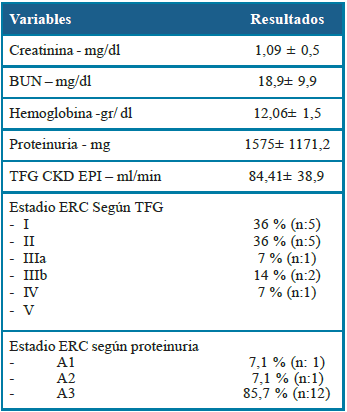
En cuanto a las variables clínicas se encontró una media de PAS de 118 ±2,7 mmHg y PAD 71 ± 9,9 mmHg; IMC: 24,51 ± 4,4 kg/m2; el 35,7 % de los pacientes tenía un peso adecuado, 35,7 % sobrepeso, 21,4 % obesidad grado I. La tabla 2 describe las variables de laboratorio que fueron evaluadas en el estudio. De los 14 pacientes, 9 (64 %) tenían reporte de biopsia renal, y 2 de los resultados fueron no concluyentes, un caso debido a que no tomaron suficientes glomérulos para el estudio y otro porque no se le realizaron pruebas de inmunohisto-química. Las razones por las que 5 pacientes no tuvieron biopsia renal fueron: un paciente con contraindicación por anticoagulación, otro paciente no quiso realizarse el procedimiento y 3 pacientes se encontraban a espera de los trámites administrativos.
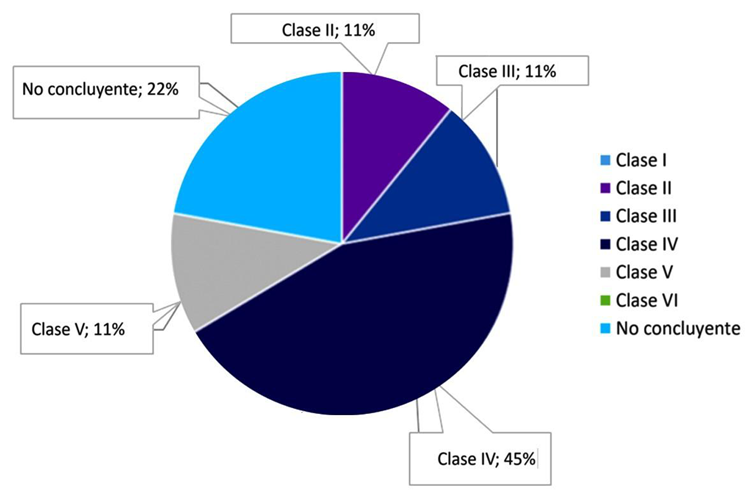
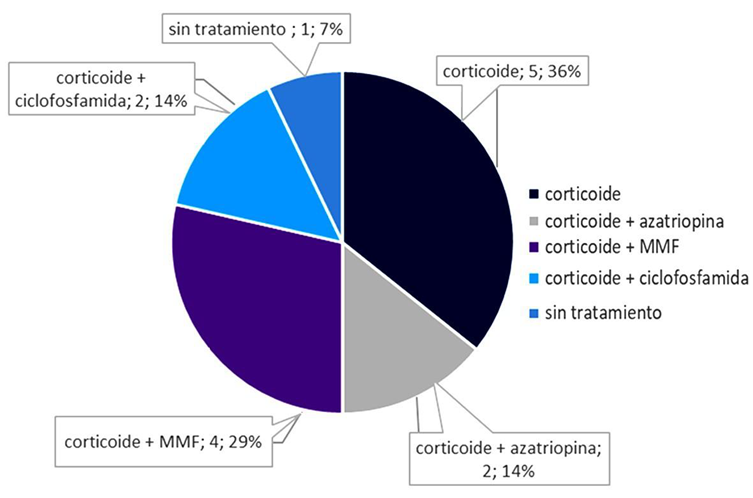
Los grados de nefropatía lúpica se encuentran registrados en la figura 1, siendo la NL clase IV, la más frecuente. Finalmente, los regímenes de terapia de mantenimiento se registran en la figura 2, en donde el tratamiento en monoterapia con corticoides corresponde al (36 %), seguido por la combinación de corticoides con micofenolato (29 %), estos son los esquemas de tratamiento más usados.
Discusión
Se describen 14 casos de pacientes con NL, de los cuales el 85 % eran de género femenino, lo que concuerda con lo descrito en la cohorte GLADEL, en la que reportan que 89,9 % de los pacientes eran mujeres5. A nivel mundial un estudio multicéntrico realizado por Hanly J, et al., en el que se estudiaron 1.827 pacientes con LES, se reportó que la NL afecta hasta en un 40 % y que el 4,3 % de estos pacientes estaban asociados a ERC terminal3. En nuestra serie de casos sólo un paciente se encontraba en estadio V de ERC, lo que correspondió al 7,1 % de los pacientes, esto connota un hallazgo similar dado la diferencia en el número de pacientes.
La edad promedio de diagnóstico que hallamos tanto de LES (32 años) como de NL (36 años), se asemeja con los resultados descritos en la cohorte GLADEL5 (30 años). Lo que indica que esta es una enfermedad que predomina en una edad productiva también en nuestra población y que puede generar impacto a nivel personal, social, familiar y económico, al afectar la calidad de vida de mujeres en edad fértil, cabezas de familia en algunos casos y en plena etapa de productividad laboral.
En cuanto a los criterios clínicos diagnósticos para LES en nuestra serie de casos se evidenció que la artritis ocupa el primer lugar (78,6 %), seguido de lupus cutáneo agudo (35,7 %), y en tercer lugar úlceras orales (21,4 %), pleuritis (21,4 %) y pericarditis (14,3 %). Estos hallazgos son parcialmente comparables a los de Anaya, et al., quienes encontraron que las características clínicas e inmunológicas que se presentan con mayor frecuencia asociadas a NL en pacientes colombianos son la pleuritis en un 20 % (p < 0,0005) y anti-DNA positivo en un 66 % (p < 0,0003)7, infortunadamente no teníamos datos inmunológicos completos en nuestro estudio, pues los resultados fueron reportados por diferentes laboratorios en unidades diversas, lo cual impidió un registro adecuado de los mismos.
La hipertensión arterial como comorbilidad frecuente (44,8 %) en nuestra serie de casos es similar con un estudio realizado en la Clínica San Pedro Claver en Bogotá, Colombia, en donde se encontró un 45 % de prevalencia de HTA asociada con NL8, sin embargo, en la cohorte GLADEL5 el porcentaje de pacientes con LES e HTA fue menor (26 %).
Dentro de las manifestaciones de NL que presentaron nuestros pacientes, el hallazgo predominante fue la proteinuria, cuyos valores promedio fueron de 1.575 mg ± 1171,2 mg, clasificándolos en su mayoría según el valor de proteinuria en estadio A3, teniendo en cuenta que la mayoría de nuestros pacientes se encontraban en estadio I y II (36 %) de ERC. Lo contrario con los resultados obtenidos por Arroyo, et al.9, en el que el 100 % de los pacientes con proteinuria A3 estaban en estadio IV. Considerando que los pacientes con estadios tempranos de ERC se presentan con altos grados de proteinuria, se requiere de la sospecha temprana de NL, en pacientes con función renal preservada, por tal motivo es necesario el seguimiento estricto de los parámetros renales en pacientes con LES, con el fin de prevenir el deterioro a estadios avanzados de ERC y el desarrollo de las complicaciones asociadas. El control y abordaje adecuado de estos pacientes con una remisión temprana a nefrología permitirá un mejoramiento en la calidad de vida de estos pacientes, como lo propone Aroca, et al.,10 mediante la implementación de un modelo de gestión de nefritis lúpica desarrollado y basado en la gestión de casos e integrado por redes de servicio.
En relación con la clase histopatológica más frecuente encontrada en nuestro estudio fue la clase IV, datos consistentes con lo reflejado en la literatura publicada por Arroyo, et al., en un estudio del caribe colombiano con un 62,5 % de predominio de la clase IV9. A nivel mundial se encuentra que la NL clase IV es la más frecuente, lo cual deja ver la importancia de realizar este diagnóstico para poder dar un tratamiento más específico11-12.
Cinco de los pacientes pertenecientes a nuestra serie de casos no contaron con reporte de biopsia renal, debido a condiciones clínicas relacionadas o por dificultades administrativas para la autorización de esta. Adicionalmente, en dos de los pacientes hubo inconvenientes técnicos con los reportes, debido a la muestra insuficiente de glomérulos y a la falta de análisis de inmunofluorescencia. Es fundamental que, a los pacientes con sospecha de NL, se les realice biopsia renal, para establecer según la clase histopatológica el tratamiento más adecuado. Ya que según la literatura revisada, las clases histopatológicas I y II solo requieren manejo específico si se asocian a proteinurias significativas, las clases III, IV y V recomiendan la combinación de glucocorticoides (GC) con micofenolato mofetilo (MMF) o azatriopina (AZA)13,14. En nuestra serie de casos se encontró que la terapia combinada más frecuente empleada fue GC y MMF (29 %), cabe señalar que si dispusiéramos de biopsia renal en el 100 % de los casos se ampliaría el número de pacientes que se beneficiarían de esta terapia, dada la alta prevalencia de nefropatía lúpica clase IV, según los hallazgos en Colombia y en el mundo.
Es importante mencionar que el 36 % de los pacientes se encontraba en monoterapia con GC a dosis bajas, los cuales correspondían a los pacientes que no tenían biopsia renal. Este manejo clínico se orientó de manera empírica por la presencia de proteinuria, sin embargo, la importancia de la biopsia en este contexto nos muestra cómo podríamos ir más acorde con las guías KDIGO15-16 para el tratamiento de mantenimiento en NL que recomienda la disminución progresiva de GC hasta lograr dosis bajas, junto con la terapia inmunosupresora para evitar efectos adversos a largo plazo; siempre teniendo en cuenta que una disminución rápida o dosis muy bajas de GC puede desencadenar crisis de NL, motivo por el cual el manejo de los pacientes debe ser individualizado para mantener una función renal estable y duradera.
Adicionalmente, las guías latinoamericanas de práctica clínica para el manejo del lupus eritematoso sistémico, cuyos datos fueron basados en el estudio de la cohorte GLADEL recomiendan la preferencia del uso de MMF con respecto a la CYC por tener mayor eficacia en afrodescendientes e hispánicos, además de un mejor perfil de seguridad17,18. En nuestra serie de casos hemos conseguido seguir esta recomendación, que se refleja en el uso de inmunomoduladores que el MMF emplea en combinación con GC, dado que nuestros casos eran mestizos (93%) y afrodescendientes (7%). Sin embargo, el uso de AZA y CYC se instauró por falta de entrega del MMF a los pacientes, dada la dificultad en trámites administrativos con su entidad prestadora de salud, o porque el manejo fue iniciado de manera empírica previo a la consulta de nefrología con una adecuada respuesta.
En nuestra serie de casos sólo un 23 % de los pacientes contaban con manejo antimalárico, esto difiere de las recomendaciones realizadas por Pons-Estel, et al.19, en un estudio donde se evaluó la etnicidad y el efecto protector del uso de antimaláricos en NL en los pacientes de la cohorte GLADEL, el cual encontró que los pacientes mestizos y con hipertensión arterial que no usaron antimaláricos tienen un mayor riesgo de desarrollar enfermedad renal (OR 2,26, 95 % CI 1.38, 3,70), por lo que se considera el uso de antimaláricos como un factor protector (OR 0,39, 95 % CI 0,26; 0,58). El hecho de que el 77 % de los pacientes no tomaron el antimalárico se debió a la dificultad en su administración en el 80 % de los casos ya que existían, problemas con la obtención del medicamento y en el otro 20 % a una falta de formulación del mismo. Esto muestra la importancia de realizar un manejo conjunto y en equipo con las entidades prestadoras de salud, reumatología y medicina interna, recalcando la importancia de adicionar a la terapia de NL los antimalaricos, dados los beneficios que esta representa.
Hubo limitación al evaluar los esquemas de tratamiento de inducción en nuestro estudio, puesto que los pacientes tenían sólo registro de terapia de mantenimiento, la cual venía instaurada por el servicio de reumatología o medicina interna hospitalaria, con esquemas basados en GC para el tratamiento de manifestaciones extrarrenales.
Dentro de las limitaciones encontradas en el estudio también se encontró que los pacientes fueron evaluados previamente en diferentes centros de atención, y no fue posible disponer de las historias clínicas, lo que dificultó la recolección de la información. Adicionalmente hubo subregistro en las historias clínicas de los marcadores inmunológicos, con reporte de resultados heterogéneos, lo que dificultó un análisis comparativo de los marcadores inmunológicos. Las visitas espaciadas por dificultad en el traslado de los pacientes o de autorización por parte de su entidad prestadora de salud dificulta un manejo más homogéneo acorde con las guías y recomendaciones, incluyendo las barreras en el acceso a métodos de diagnóstico específico como la biopsia renal.
Conclusiones
En la población analizada, predominantemente mestiza, la nefropatía lúpica es una manifestación que debuta principalmente en mujeres, desde estadios tempranos de la ERC con elevados grados de proteinuria. Nuestros hallazgos son similares a los arrojados en otros estudios mundiales donde la NL clase IV es la manifestación más frecuente. En cuanto a los esquemas de tratamiento cabe recalcar que se debe implementar el mayor uso de antimaláricos en nuestros pacientes hispánicos y de cara a la elección de los tratamientos de inducción y mantenimiento, la biopsia renal es de gran importancia. Sin embargo, existen dificultades técnicas y administrativas en la toma de la misma, que implica un manejo interdisciplinar con las diferentes especialidades y con los entes prestadores de salud en nuestro país para conseguir el fácil acceso a esta herramienta de diagnóstico tan importante.
Esta serie de casos ofrece una aproximación de las características tanto clínicas como epidemiológicas de la NL en Santander, que puede ser el inicio para la creación de más estudios con mayor población, con el fin de fomentar la búsqueda activa de pacientes con NL en estadios tempranos de ERC y ser remitidos a programas de nefroprotección, logrando un manejo interdisciplinar con reumatología, medicina interna y dermatología; obteniendo un óptimo abordaje de estos pacientes con el fin mejorar las oportunidades de tratamiento y su pronóstico.