Introducción
La recientemente declarada pandemia de infección por el coronavirus (COVID-19) ha cambiado radicalmente el comportamiento del mundo, y no están por fuera de ello los trabajadores de la salud, y mucho menos el grupo de especialistas en Nefrología. Las áreas de desempeño diario y sus labores los llevan a ser clasificados como personal sanitario de alto riesgo para adquirir la enfermedad.
Este documento expresa unas recomendaciones para actuar en prevención de la infección por el SARS-CoV-2 en personal de salud y, en forma específica, en los nefrólogos en los Servicios de Nefrología y en las unidades de hemodiálisis, con los objetivos de identificar precozmente a los prestadores de servicios de salud, con especial interés en los médicos nefrólogos, que cumplan con la definición de caso sospechoso de infección por el SARS-CoV-2 y proponer las recomendaciones de bioseguridad pertinentes. Es de anotar que son recomendaciones susceptibles de revisión y modificación en atención a los patrones de ocurrencia de la enfermedad y sus factores asociados.
Por tratarse de un escrito orientado a una revisión documentaria que en el momento no dispone de muchas fuentes que expresen como objetivo analizar las condiciones de los nefrólogos en forma especial, debe ser considerado como una revisión y adecuación de recomendaciones de bioseguridad para el nefrólogo en salas de atención a pacientes con enfermedad renal ante la pandemia del COVID-19. Se encuentra en la literatura reciente artículos y documentos referidos a la atención de los pacientes en servicios de nefrología y unidades de hemodiálisis, pero es ausente la orientación específica para personal de servicio y para nefrólogos en particular.1
Breve descripción de la situación actual
Se ha conocido que el SARS-CoV (2003) infectó a 8098 personas con una tasa de letalidad del 9%, en 26 países del mundo, y al momento de la elaboración de este documento el SARS-CoV-2 (2019) ha infectado a 1.500.000 individuos con 145.000 muertos en 110 días en 175 países, lo que indica que la tasa de transmisión de SARS-CoV-2 es muy superior a la del SRAS-CoV, situación que requiere de un análisis muy detallado desde el punto de vista epidemiológico con fines de comprensión de su patrón de ocurrencia, y para su abordaje como evento en salud pública de interés internacional (ESPII) como lo define el Reglamento Sanitario Internacional (RSI-2005).
El síndrome respiratorio agudo severo (SARS) de 2003 fue atribuido a un virus miembro del subgrupo Beta-coronavirus (SARS-CoV), y los pacientes infectados presentaron síntomas de neumonía con una lesión alveolar difusa, mostrando un cuadro de dificultad respiratoria aguda (SDRA). En 2012 se detectó un nuevo coronavirus que fue denominado MERS-CoV (síndrome respiratorio del Medio Oriente) por estar relacionado con un cuadro de iniciación en países del Oriente Medio. Este nuevo virus es un miembro del subgrupo de los betacoronavirus. La infección de MERS-CoV se presenta como una lesión leve de las vías respiratorias superiores que progresa a una enfermedad respiratoria grave. Estos dos virus (SARS y MERS) producen un cuadro clínico de neumonía seguido de SDRA e insuficiencia renal.
A fines de 2019 se inició en China un brote de casos de neumonía con etiología desconocida, relacionada epidemiológicamente con un mercado de mariscos de Wuhan, que infectó rápidamente a más de 50 personas. En este mercado también se venden animales vivos como murciélagos, ranas, serpientes, pájaros, marmotas y conejos. La Comisión Nacional de Salud de China sugirió que el origen de esta neumonía podría ser viral, y como resultado del análisis de aislamientos de los pacientes se identificó un nuevo coronavirus. En un principio se dijo que los pacientes con neumonía inducida por este coronavirus se relacionaban con el mercado de animales vivos o con el consumo de ellos como alimento. Otras investigaciones demostraron que otras personas contrajeron la infección sin relación con el mercado de mariscos, lo cual podría indicar que se presentaba un modo de transmisión propagado de persona a persona, hecho que representa una situación epidemiológica de gran trascendencia local y global. También se pudo establecer que la vía de transmisión era respiratoria, derivada del contacto directo y cercano con una persona infectada que presenta tos y estornudos que liberan gotitas que contienen el virus y que penetran a través de mucosas de la nariz, los ojos o la boca.
La determinación de la fuente del virus y el mecanismo y modo de transmisión es fundamental para establecer estrategias preventivas para contener la infección. En el caso del SARS-CoV en 2003 se obtuvieron resultados positivos para ARN viral de personas sanas de Hong Kong y una tasa de frecuencia del 2,5% de anticuerpos contra el coronavirus del SARS. Estos resultados indican que este virus pudo estar circulando en humanos antes de causar el brote en 2003.
El coronavirus MERS, que surgió en 2012 en Arabia Saudita, también pertenece al beta- coronavirus y tiene como hospedero primario a los camellos. Posteriormente se confirmó que los murciélagos son el huésped clave y el medio de transmisión del virus. En el caso de SARS-CoV-2 los murciélagos podrían ser los reservorios clave, razón por la cual se requiere identificar la fuente zoonótica intermedia que causó la transmisión del virus a los humanos (salto de especie).
1. El virus
Los coronavirus pertenecen a la familia Coronaviridae, caracterizada por presentar una envoltura en forma de corona de espigas, con un diámetro de 65125 nm y un contenido de ARN monocatenario con un tamaño que varía de 26 a 32 kb de longitud. Los subgrupos de esta familia son conocidos como alfa (α), beta (β), gamma (γ) y delta (δ). El coronavirus del síndrome respiratorio agudo severo (SARS-CoV) y el coronavirus del síndrome respiratorio del Medio Oriente (MERS-CoV), al igual que el virus de la gripe A H5N1 A y H1N1 2009, causan un daño pulmonar agudo y un síndrome de dificultad respiratoria aguda (SDRA) que pueden conducir a la muerte. En un principio se consideró que estos virus solo infectaban, pero luego se demostró su participación como agentes etiológicos tanto del síndrome respiratorio agudo severo (SARS) causado por SARS-CoV en el año 2002 en la provincia de Guangdong (China Popular), como en el síndrome respiratorio del Medio Oriente (MERS-CoV) que causó infección respiratoria en países del Medio Oriente en 2012. 2
A finales de 2019, en Wuhan, capital de la provincia de Hubei en China, se presentó un brote de enfermedad producida por un nuevo coronavirus que afectó a más de setenta mil personas en un lapso de cincuenta días de la epidemia, y produjo más de mil ochocientos fallecimientos. El agente causal fue clasificado como un β-coronavirus. El Comité Internacional de Taxonomía de Virus (ICTV) lo designó como SARS-CoV-2 y la enfermedad producida se nominó como COVID-19.
Este virus se caracteriza por ser ARN monocatenario, con cápside helicoidal, con envoltura, neumotropismo primario, de transmisión por contacto directo, replicación en el citoplasma de la célula, sin perspectiva vacunal y sin una terapéutica específica en el momento de la elaboración de este documento.
La transmisión
Aspectos de la dinámica de transmisión de infecciones:
A. Mecanismo de transmisión: Es la vía por la cual el microorganismo sale de un hospedero e ingresa a otro hospedero. Las vías de entrada son respiratoria, digestiva, cutánea, genital y placentaria.
1. Transmisión directa: Es la transferencia directa del agente infeccioso a una puerta de entrada para que se pueda llevar a cabo la infección. Se denomina también transmisión de persona a persona. Esto puede ocurrir por rociado de gotitas (con un diámetro de 1 a 5 micras o micrómetros [10-6 m]) por aspersión (microgotas, o gotas de flügge) en las conjuntivas o en las membranas mucosas de la nariz o boca al estornudar, toser, escupir, hablar o cantar, y por contacto directo como al tocar, besar, o tener relaciones sexuales.
2. Transmisión indirecta:
Mediante vehículos de transmisión o fómites: Objetos o materiales contaminados tales como juguetes, pañuelos, instrumentos quirúrgicos, agua, alimentos, leche, productos biológicos, incluyendo suero y plasma. El agente puede o no haberse multiplicado o desarrollado en el vehículo antes de ser transmitido.
-
Mecánico: Es el simple traslado mecánico del agente infeccioso por medio de un insecto terrestre o volador, ya sea por contaminación de sus patas o trompa o por el pase a través de su tracto gastrointestinal, sin multiplicación o desarrollo cíclico del microorganismo.
Biológico: El agente necesariamente debe propagarse (multiplicarse), desarrollarse cíclicamente o ambos (ciclopropagación) en el artrópodo vector antes que pueda transmitir la forma infectante al ser humano.
A través del aire: Mediante aerosoles microbianos o partículas de mayor tamaño.
Los aerosoles son suspensiones aéreas constituidas total o parcialmente por microorganismos, con diámetro de 1 a 5 micras que llegan fácilmente a los alvéolos del pulmón y allí permanecen. También pueden permanecer suspendidos en el aire durante largos períodos de tiempo; algunos mantienen su infectividad y/o virulencia y otros la pierden.
Las partículas de mayor tamaño se precipitan y generan transmisión directa.
Las principales partículas son estas:
Núcleos goticulares: Son residuos de la evaporación de gotitas de flügge emitidas por un huésped infectado o se forman por aparatos atomizadores diversos, en laboratorios microbiológicos, en centrales de sacrificio animal, industrias, salas de autopsias, etc. y generalmente se mantienen suspendidas en el aire durante un tiempo prolongado.
Polvo: Son pequeñas partículas de diferentes dimensiones procedentes del suelo (generalmente inorgánicas o esporas de hongos separadas del suelo seco por viento o agitación mecánica), vestidos, ropas de cama o pisos contaminados.
B. Modo de transmisión: Es la forma como el microorganismo se difunde en la comunidad. En este proceso pueden intervenir las personas y los animales; de allí que se pueden identificar los siguientes modos:
Antroponosis: Enfermedad que se transmite entre seres humanos.
Antropozoonosis: Enfermedad que se transmite de personas a animales.
Zooantroponosis: Enfermedad que se transmite de animales a personas.
Zoonosis: Enfermedad que se transmite entre animales.
Anfixenosis: Enfermedad que hace transmisión persona-animal-persona.
La COVID-19 es una enfermedad que se transmitió en principio desde un murciélago a un hospedero intermediario no bien definido y de este al ser humano, configurando un modo de transmisión de tipo zooantroponótico. El mecanismo de la transmisión se ha determinado como contacto directo a través de núcleos goticulares procedentes de un humano contaminado, así no esté sintomático.
La transmisión del SARS-CoV-2 se da de dos maneras:
Por contacto con secreciones de personas infectadas a través de gotas respiratorias de más de 5 micras capaces de transmitirse a distancias de hasta 2 metros.
A través de las manos o los fómites contaminados con estas secreciones y su contacto con la mucosa de la boca, la nariz o los ojos.
No se ha demostrado la transmisión aérea o por aerosoles (capaz de transmitirse a una distancia de más de 2 metros) en el brote de SARS-CoV-2.
En el proceso desde la contaminación hasta el diagnóstico de la enfermedad hay varios pasos que hay que tener en cuenta para ser eficaz y efectivo en la prevención.
Se resalta que el período de latencia está definido entre 5 y 14 días; por tanto, la transmisibilidad es incierta por la falta de síntomas o por el desconocimiento de un nexo epidemiológico entre el paciente renal y un acompañante contagiante.
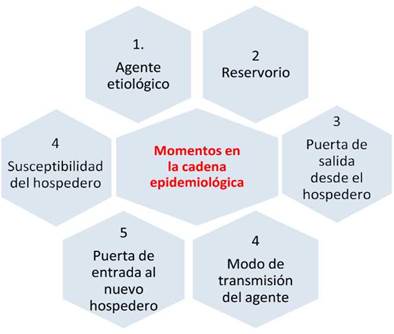
Aspectos de la cadena epidemiológica
En el enfoque epidemiológico se considera que la enfermedad es un fenómeno dinámico y su propagación depende de la interacción entre la exposición y la susceptibilidad de los individuos y de los grupos frente a los factores que determinan la presencia de la enfermedad.
Diferentes momentos de la cadena epidemiológica y el establecimiento de la enfermedad (figura 1):
Susceptibilidad: Probabilidad de un individuo de desarrollar los efectos de una enfermedad producida por un agente externo.
Contaminación: Presencia de un agente infeccioso sobre la superficie corporal.
Infectividad: Es la capacidad del agente infeccioso de poder alojarse y multiplicarse dentro de un huésped.
Infección: Es la entrada y desarrollo o multiplicación de un agente infeccioso en el organismo de una persona o animal.
Infección inaparente, subclínica, asintomática u oculta: Es la presencia de un agente infeccioso en un huésped sin que aparezcan signos o síntomas clínicos manifiestos. En los individuos que la presentan solo puede identificarse por métodos de laboratorio o por la manifestación de reactividad positiva a pruebas cutáneas específicas.
Fuente de infección: Es la persona, animal, objeto o sustancia desde donde el agente infeccioso pasa a un huésped.
Portador: Es un individuo (o animal) infectado, que alberga un agente infeccioso específico de una enfermedad, sin presentar síntomas o signos clínicos de esta, y constituye fuente potencial de infección para el ser humano.
Patogenicidad: Es la capacidad de un agente infeccioso de producir enfermedad en personas infectadas.
Virulencia: Es la capacidad del agente infeccioso de producir casos graves y fatales.
Período de incubación: Es el intervalo de tiempo que transcurre entre la exposición a un agente infeccioso y la aparición del primer signo o síntoma de la enfermedad.
Período de latencia: Es el intervalo de tiempo que transcurre desde que se produce la contaminación hasta que la persona se vuelve infecciosa.
Período de transmisibilidad o infecciosidad: Es el intervalo de tiempo durante el cual el agente infeccioso puede ser transferido directa o indirectamente de una persona infectada a otra persona, de un animal infectado al ser humano o de un ser humano infectado a un animal, inclusive artrópodos.
2. Condiciones laborales que favorecen la transmisión del SARS-CoV-2 en los nefrólogos
La gran mayoría de las unidades renales son espacios cerrados, mal ventilados, en los cuales los pacientes están separados por un máximo de 1 a 2 m. Los pacientes que asisten a las salas de diálisis llegan desde el exterior, o de salas de hospitalización sin medidas de bioseguridad, y solo se les entrega en algunas de ellas una mascarilla cuando refieren algún síntoma respiratorio. El personal de enfermería, servicios varios, e incluso administrativo, en ocasiones ingresa a las salas sin elementos de bioseguridad. La gran mayoría de las salas no contienen sistemas de ventilación, y mucho menos filtros de aire. Todo lo anterior ofrece altísimo riesgo para los nefrólogos, quienes en la actualidad ingresan a esas salas solo con su bata médica, exponiéndose a que pacientes sintomáticos e incluso asintomáticos fácilmente los contaminen con secreciones, generándose alto riesgo de adquirir la enfermedad. Un grupo especial lo constituyen los nefrólogos que prestan sus servicios en unidades de cuidados intensivos en diversos hospitales de una ciudad, practicando lo que se conoce en Colombia como diálisis extramural. Ellos no solo pueden ser portadores del virus entre hospitales, sino que tienen mayor riesgo de infección al estar en contacto con aerosoles o pacientes sintomáticos sometidos a ventilación mecánica.3
Justificación de su elaboración
Dadas las características de la transmisión de la COVID-19, se hace necesario establecer en forma adecuada los mecanismos de protección específica para los nefrólogos en forma individual o grupal en las unidades de atención al paciente con enfermedad renal.
Dado el momento especial de salud generado por la declaratoria de pandemia por parte de la OMS, se hace necesario mantener la capacidad de respuesta del sistema de salud, y asegurar la atención permanente en los servicios generales y especiales ante la demanda generada por el número inusitado de pacientes en ellos. Por lo anterior, se hace indispensable que todos los miembros de los equipos de atención en salud apliquen correctamente las medidas de protección durante sus jornadas de trabajo, tanto al atender pacientes con síntomas respiratorios como en el caso de presentar sintomatología compatible con enfermedad respiratoria, con el fin de minimizar los riesgos laborales.4,5
El equipo de atención de las unidades de tratamiento de pacientes con enfermedad renal se enfrenta en cada momento a situaciones de especial cuidado dado que su actividad se desarrolla mediante procedimientos especiales en pacientes con limitaciones en su perfil inmunológico.
En forma general se encuentran recomendaciones para la atención de los pacientes renales y para el cuidado en estas unidades especiales, pero poco sobre el cuidado del equipo de atención en salud (médicos, personal de enfermería, auxiliares y otros colaboradores) y en forma específica en cuanto al nefrólogo, razón por la cual se hace necesaria una síntesis de estos procedimientos especiales.
3. Medidas de bioseguridad que deben adoptar los nefrólogos en las unidades de atención para evitar contagio por coronavirus
Como recomendación general, desde el momento en que se declaró la pandemia se debe considerar potencialmente contagiosa cualquier persona que esté en las unidades de diálisis. Existen muchos infectados oligosintomáticos potencialmente infectivos. No solo pacientes, sino también personal sanitario, personal de mantenimiento, limpieza, y visitantes de cualquier tipo. El nefrólogo, como responsable de la unidad, deberá exigir a todos ellos cumplir con las medidas universales, incluso antes de entrar en las instalaciones de la clínica, que por norma general serán al menos mascarilla y lavado o desinfección de manos, y evitar el contacto físico personal y con superficies. Unas particularidades se exponen a continuación.6,7
El NEFRÓLOGO en los centros de diálisis:
Debe cumplir con las precauciones universales de seguridad aplicables al personal de salud, de acuerdo con la situación clínica y epidemiológica de los pacientes que asiste y en concordancia con las recomendaciones de la autoridad sanitaria competente.
Debe limitar el uso de áreas comunes (área de descanso, comedor) con concentración de personas.
Debe asegurar el cumplimiento de lavado de manos con jabón y como mínimo durante 20 segundos.
Debe aplicar en sus manos alcohol gel antes y después del contacto con cada paciente.
Debe exigir el cumplimiento de las medidas universales a todos los pacientes y al personal del área de trabajo.
Debe exigir el suministro del Equipo de Protección Personal y la capacitación para su correcto uso por los administradores de los servicios en que presta su atención.
El NEFRÓLOGO al asistir a pacientes sospechosos de COVID-19:
Debe usar mascarilla quirúrgica, gafas o máscara de protección facial, polainas, bata desechable y guantes para la atención directa de los pacientes.
Debe usar mascarilla quirúrgica, gafas o máscara de protección facial, polainas, bata desechable y guantes durante la conexión y desconexión de pacientes con catéteres de diálisis. Las gafas serán sometidas a desinfección extrema en caso de exposición a aerosoles.
Debe hacer uso racional del equipo de protección personal y asegurar el suministro adecuado y el entrenamiento oportuno sobre el uso (colocación y retiro) y la adecuada disposición de desechos.
Si el NEFRÓLOGO presenta síntomas sugestivos de infección:8,9
Debe determinar si hubo contacto estrecho (tabla 1) con un caso confirmado y en caso afirmativo debe informar al jefe inmediato y luego a la ARL antes de ir a la unidad de diálisis.
Se hará el estudio de la enfermedad, se aislará y comenzará tratamiento si es necesario.
No debe entrar en contacto con pacientes u otros trabajadores de su área de trabajo.
Debe hacerse el registro de todo el personal de salud que asiste en cada jornada laboral, el cual será elaborado por el jefe de la unidad de diálisis.
Debe tener en cuenta que todo el personal que actúa durante la jornada como compañero de trabajo debe ser considerado como contacto estrecho y se manejará como tal.
Tabla 1 Clasificación y manejo de los contactos del nefrólogo.
| Clase de contacto | Manejo del contacto |
|---|---|
| Contacto estrecho con un caso probable o confirmado de COVID-19 haciendo uso adecuado del equipo de protección personal | Continuará con la actividad asistencial normal y se realizará vigilancia pasiva de aparición de síntomas. |
| Contacto estrecho con caso probable o confirmado de COVID-19 sin uso adecuado del equipo de protección personal | a. Si la exposición es de alto riesgo*: el nefrólogo se debe retirar de la actividad asistencial durante 14 días y ubicarse en un lugar localizable a lo largo del periodo de seguimiento. Debe evitar las actividades sociales y los viajes innecesarios. Preferiblemente someterse a aislamiento voluntario. Se requiere vigilancia activa de aparición de síntomas. |
| b. Si se trata de una exposición de bajo riesgo se continuará con la actividad asistencial normal. Se requiere vigilancia activa de aparición de síntomas. | |
| Contacto casual con caso probable o confirmado de COVID-19 sin equipo de protección individual. | Continuará con actividad asistencial normal y se realizará vigilancia pasiva de aparición de síntomas. |
| Nota importante: si las circunstancias ameritan o exigen la presencia del nefrólogo en las salas de atención especial se debe hacer un análisis detallado con el objetivo de establecer un balance beneficio/riesgo para la salud individual, grupal, institucional o de salud pública. | |
| * Se considera exposición de alto riesgo la realización de procedimientos que generen aerosoles como aspiración del tracto respiratorio, intubación o broncoscopia o maniobras de reanimación sin el equipo de protección adecuado. | |
Fuente: Adaptado de Consenso colombiano de atención, diagnóstico y manejo de la infección por SARS-CoV-2/COVID-19 en establecimientos de atención de la salud. Infectio. 2020;24 (3): 1-153. https://doi.org/10.22354/in.v24i3.851
El seguimiento a nefrólogos contaminados
La decisión de poner fin al aislamiento del nefrólogo se tomará de acuerdo con la evaluación específica de cada caso, la cual puede ser con o sin prueba de laboratorio, teniendo en cuenta que la transmisión en casos leves es baja después de la primera semana de iniciados los síntomas.
Ante cualquier sospecha de enfermedad o contacto deberá estudiarse por prueba de proteína C reactiva (PCR) para confirmar la enfermedad, por ser un importante vehículo de trasmisión.
Caso leve sometido a aislamiento domiciliario
Realizar PCR a los 7 días después del inicio de síntomas teniendo en cuenta que no haya fiebre sin necesidad de antipiréticos y mejoría clínica de los síntomas respiratorios en los últimos 3 días.
Si la PCR es negativa y el nefrólogo se reintegra a su actividad asistencial, debe hacerlo usando mascarilla quirúrgica hasta completar 14 días desde el inicio de síntomas. En este lapso debe evitar el contacto con personas vulnerables para esta enfermedad.
Si la PCR es positiva, el nefrólogo debe continuar en aislamiento hasta los 14 días.
Si no se puede hacer la PCR, el nefrólogo debe terminar el aislamiento después de 14 días desde el inicio de síntomas siempre y cuando hayan transcurrido 72 horas sin síntomas y sin fiebre sin necesidad de antipiréticos. Cuando se reintegre a su actividad asistencial, debe hacerlo usando mascarilla quirúrgica hasta completar 14 días desde el inicio de síntomas. En este lapso debe evitar el contacto con personas vulnerables para esta enfermedad.10
Caso grave que requirió ingreso hospitalario
El nefrólogo con un cuadro clínico grave que requirió hospitalización podrá salir de hospital si su cuadro clínico lo permite, aunque su PCR siga siendo positiva y siempre y cuando se haya resuelto la fiebre y hayan transcurrido 3 días sin síntomas respiratorios, pero debe mantener en aislamiento domiciliario con vigilancia médica durante 14 días desde el día del egreso hospitalario.
El reintegro laboral de los agentes de salud
El retorno a las actividades laborales del nefrólogo debe estar en relación con la clasificación del caso clínico y el nivel de riesgo al cual estará expuesto al reiniciar actividades asistenciales.
Con el fin de garantizar un regreso adecuado deben tenerse en cuenta los siguientes aspectos:
Realizar una PCR, la cual debe ser negativa, y una medición de anticuerpos contra SARS-CoV-2, los cuales se esperan positivos como indicador de protección específica.
Disponer de ropa exclusiva para su sitio de trabajo acompañada del lavado frecuente de las manos.
Cambiar su ropa de calle por un uniforme de uso exclusivo en el trabajo, y al salir se debe disponer la ropa en un lugar apropiado para su lavado (idealmente dentro de la institución).
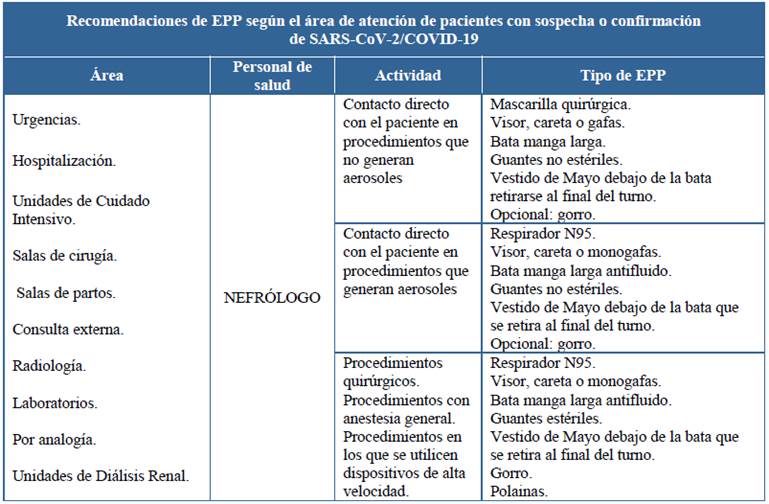
Usar los elementos de protección personal, EPP (tabla 2):
Guantes.
Protector ocular, careta.
Mascarilla quirúrgica o respirador N95, FFP2 (filtering face pieces) o equivalente indicado por el Ministerio de Salud, para procedimientos generadores de aerosoles.
Bata de protección o bata antifluido/delantal impermeable.
Gorro (opcional).
Botas o zapatos cerrados.
Evitar la sobrecarga cognitiva y el agotamiento físico y mental mediante un sistema de turnos que elimine jornadas laborales prolongadas.
Limitar el tiempo de ex-posición a pacientes dentro de la jornada laboral.
Hacer una autoevaluación de síntomas y de temperatura dos veces al día. Si hay diagnóstico de COVID se tomará la saturación de O2 dos veces al día si es posible.
Retirarse del sitio de trabajo si presenta algún síntoma que haga sospechar una recaída.
Tabla 2 Recomendaciones del Consenso de la Asociación Colombiana de Infectología.
Fuente: Consenso colombiano de atención, diagnóstico y manejo de la infección por SARS-CoV-2/COVID-19 establecimientos de atención de la salud. Infectio. 2020;24(3):1-153. https://doi.org/10.22354/in.v24i3.851