Introducción
Los coronavirus representan importantes patógenos generadores de infección tanto en humanos como en animales; son responsables de aproximadamente un tercio de las infecciones del tracto respiratorio superior adquiridas en la comunidad. Además, han sido descritas infecciones por estos virus que comprometen el tracto gastrointestinal, el sistema nervioso central y el hepático1.
Previamente a la situación actual, en el año 2002, se presentó un brote de SARS (Severe Acute Respiratory Syndrome), de inicio en el sureste de China y Hong Kong, identificándose como agente causal el SARS-Coronavirus (SARS-CoV), que resultó en más de 8000 casos y 774 muertes. Su manifestación inicial era una enfermedad del tracto respiratorio inferior, pudiendo progresar a una neumonía atípica letal acompañada de fiebre, linfopenia e incluso, en algunos casos, diarrea. Posteriormente, en el año 2012, surgió la siguiente epidemia causada por otro coronavirus, el MERS-CoV (Middle East Respiratory Syndrome Coronavirus), cuyo primer paciente falleció por síndrome de dificultad respiratoria aguda y falla orgánica múltiple; se identificaron hasta el año 2016 más de 1850 casos con una mortalidad del 35%. Se asumió que este último se transmitía a los humanos a través de los camellos, con posterior transmisión de persona a persona2-4.
El síndrome respiratorio agudo severo por coronavirus-2 (SARS-CoV-2) es una nueva enfermedad viral que apareció en Wuhan, provincia de Hubei, China, en diciembre de 2019, y que fue propagándose rápidamente a todo el mundo, hasta convertirse en una pandemia5,6.
Sus manifestaciones clínicas son variables. En la mayoría de los casos, se presenta como neumonía con fiebre, tos, disnea e infiltrados bilaterales en imágenes de tórax. Además, puede haber mialgias, anorexia, disnea, producción de esputo y, menos comúnmente, se presenta diarrea, cefalea y rinorrea7. Entre las complicaciones, la más frecuentemente descrita en China ha sido el síndrome de dificultad respiratoria aguda (SDRA), que se presenta en el 20% de los pacientes aproximadamente, con requerimiento de ventilación mecánica en el 12% de ellos8. Otras complicaciones menos frecuentes son arritmias, infarto agudo de miocardio, injuria renal aguda y shock8. Asimismo, en Italia la principal complicación ha sido el SDRA, con un requerimiento de ventilación mecánica de hasta el 88% de los pacientes que ingresan a UCI, valor muy superior a lo descrito para grupos de pacientes en UCI de otros países; por ejemplo es de 71% en Washington y de 47% en Wuhan9.
En cuanto a su espectro de presentación, varía desde pacientes con una sintomatología leve, hasta casos más severos en un 14% y críticos en 5% del total10. Los casos críticos pueden ocurrir en cualquier grupo poblacional; sin embargo, se consideran factores de riesgo la edad avanzada y la presencia de comorbilidades tales como enfermedad cardiovascular, diabetes mellitus, hipertensión, enfermedad pulmonar crónica, cáncer y la enfermedad renal crónica11. Las alertas del laboratorio clínico hacia una mala evolución de los enfermos son la presencia de linfopenia, enzimas hepáticas elevadas, LDH elevada, reactantes de fase aguda tipo PCR y ferritina elevados, dímero-D elevado, tiempos de coagulación prolongados, troponinas y creatina quinasa elevados; también presentan mal pronóstico aquellos pacientes que desarrollan injuria renal aguda11,12.
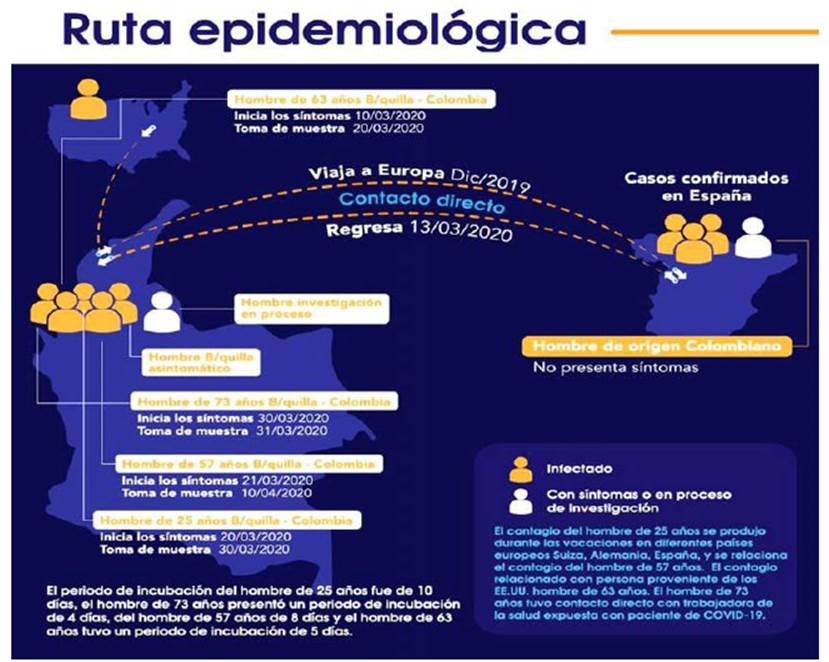
En el momento de redacción de este manuscrito, se habían presentado 60 casos en la ciudad de Barranquilla, Colombia13. En el presente artículo se describen cuatro casos, cuya ubicación geográfica puede visualizarse en color rojo en la figura 1.
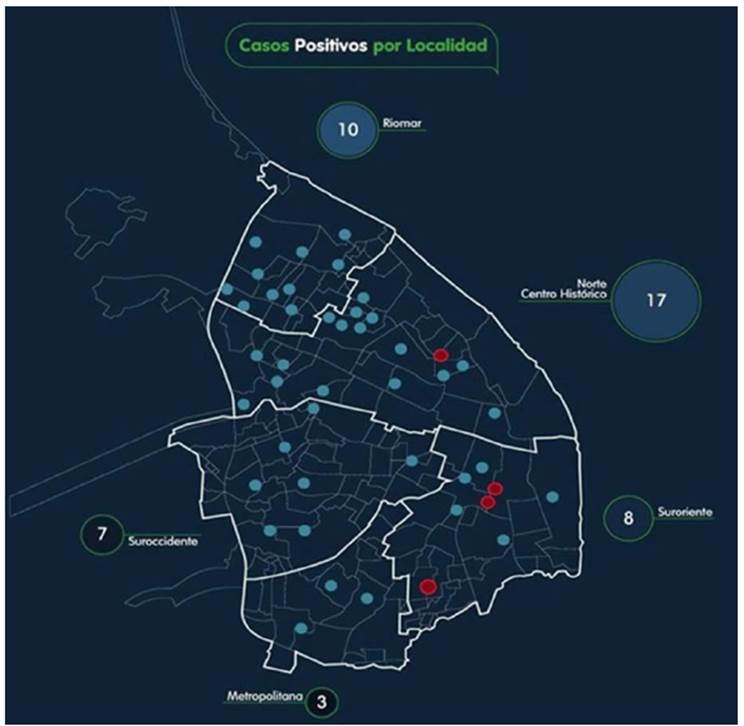
Figura 1 Localización de vivienda de casos reportados de acuerdo a las localidades del Distrito de Barranquilla.
En el presente artículo se muestra una serie de casos. En primer lugar, un paciente con múltiples comorbilidades (síndrome de Prader Willi, asociado a retardo mental, obesidad, diabetes no controlada, asma e hipotiroidismo). El segundo caso, su padre, el cual no presentó antecedentes patológicos de importancia. En ambos casos se hicieron presentes manifestaciones renales asociadas a la infección por SARS-CoV-2. El tercer caso se trata de un paciente masculino de 63 años que presentó una evolución satisfactoria sin lesión en órganos diferentes a pulmón, y el cuarto caso se trata de un paciente hipertenso de 76 años con nexo epidemiológico debido a contacto con trabajador de la salud, quien a su vez estuvo en contacto con el virus.
Presentación caso 1
Paciente masculino de 25 años residente en Barranquilla, Colombia, quien ingresó el día 30 de marzo de 2020 a urgencias. Su enfermedad actual se inició el día 20 de marzo de 2020, por fiebre cuantificada en 40 grados centígrados que no cedió a acetaminofén a dosis de 500 mg cada 6 horas, y tos seca emetizante en las primeras 48 horas y posteriormente productiva, con expectoración de tonalidad amarilla, lo que persistió hasta el día 30 de marzo, evolucionando a dificultad respiratoria severa, por lo que consultó al servicio de urgencias.
El paciente presentaba antecedentes de síndrome de Prader Willi, asociado a retardo mental, obesidad, diabetes no controlada, asma e hipotiroidismo. Como antecedente epidemiológico, en el mes de diciembre del año 2019 visitó la Unión Europea, transitando por Suiza, Alemania y España. El día 13 de marzo regresó a Colombia por la ciudad de Bogotá y se trasladó posteriormente por vía terrestre a la ciudad de Barranquilla.
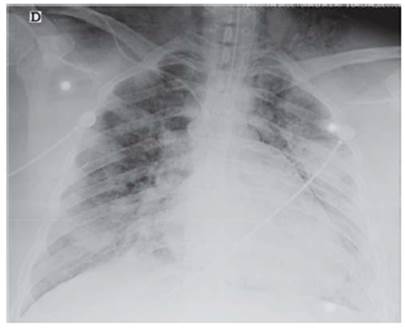
El examen físico de ingreso mostró un paciente en malas condiciones generales, tensión arterial (TA) 150/ 90 mmHg, frecuencia cardiaca (FC) de 145 latidos por minuto, frecuencia respiratoria (FR) de 40 respiraciones por minuto, peso de 100 kilogramos, saturación de oxígeno de 40% a pesar de estar recibiendo oxígeno por cánula nasal a 3 litros/minuto, ruidos respiratorios disminuidos en ambos campos pulmonares, retracciones costales universales, cianosis distal en manos y pies, y diaforesis. Evolucionó con deterioro progresivo del estado general, con deterioro neurológico, con Score de coma de Glasgow de 10/15. Su radiografía de tórax al ingreso mostró patrón mixto con infiltrados en vidrio esmerilado y consolidación alveolar difusa bilaterales (figura 2). Los paraclínicos de ingreso y hospitalización se evidencian en la tabla 1.
Fue internado en la Unidad de Cuidados Intensivos (UCI), requiriendo ventilación mecánica en modo controlado con VAC 4 ml/kg, PEEP 26 mmHg, FR 45 rpm, FiO2 100%, relación I:E 1/1 y sedación con Midazolam 0,1 mg/kg/hora y Fentanilo 7 mcg/kg/hora y, además, tratamiento con cloroquina 300 mg cada 12 horas y azitromicina 1 gr oral cada 24 horas. Evolucionó con deterioro respiratorio por PaO2/FiO2 (PaFi) con valores por debajo de 100 y persistencia de saturación de oxígeno por debajo de 70%, incluso manteniendo al paciente en decúbito prono.
Al día 2 de ingreso se recibió reporte de PCR positiva para SARS-CoV-2, por lo cual fue contextualizado como portador de síndrome de dificultad respiratoria del adulto en fase exudativa de origen pulmonar por neumonía atípica viral por SARS-CoV-2, con evolución a shock séptico y falla multisistémica (pulmonar, neurológica, cardiopatía séptica, renal, vascular y hepática), requiriendo tratamiento con fármacos inotrópicos y vasopresores. En su evolución presentó oligoanuria e hiperazoemia; entonces se adicionó al tratamiento metilprednisolona y aporte de líquidos endovenosos por falla hepática con solución salina hipotónica al 0,45% más bicarbonato por el estado de acidosis metabólica. Al día 3 requirió segundo vasopresor (vasopresina) por persistencia de shock refractario. Finalmente, presentó ritmo cardiaco idioventricular con ausencia de pulso, se realizaron maniobras de reanimación sin respuesta positiva, y falleció.
Presentación caso 2
Paciente de 57 años, residente en Barranquilla, Colombia, ingresó a urgencias el 31 de marzo de 2020. Su cuadro clínico se inició el día 21 de marzo de 2020 presentando picos febriles no cuantificados, tos seca sin expectoración, astenia, adinamia, mialgias y poliartralgias. El día 25 de marzo de 2020 evolucionó con disnea de pequeños esfuerzos, ortopnea y dolor pleurítico derecho.
No se registraron antecedentes patológicos de importancia, pero sí un nexo epidemiológico por contacto estrecho con familiar, su hijo, quien había regresado a Colombia el día 13 de marzo 2020 de su viaje por Europa, con PCR positiva para COVID-19.
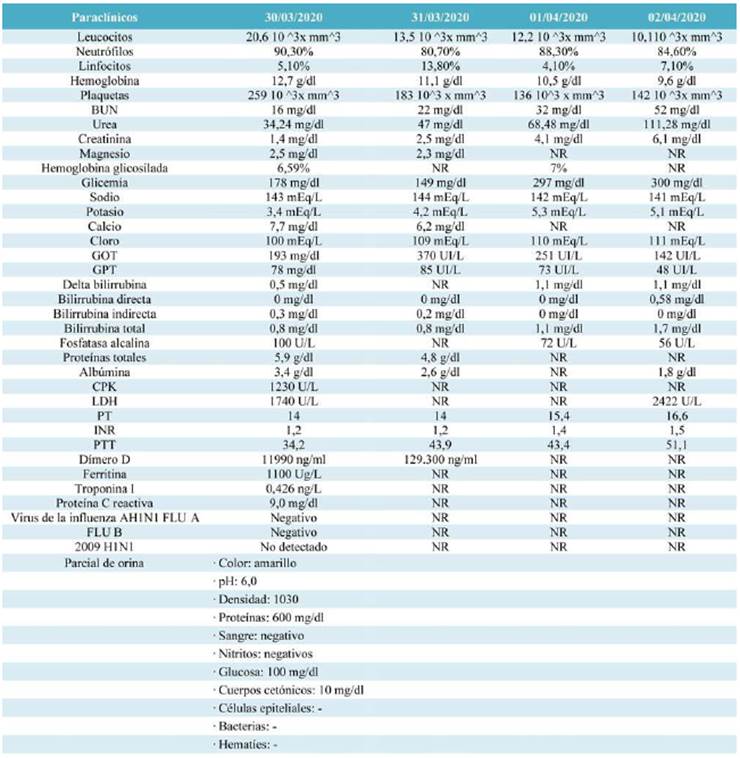
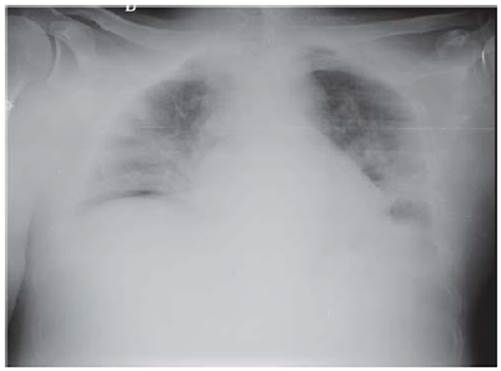
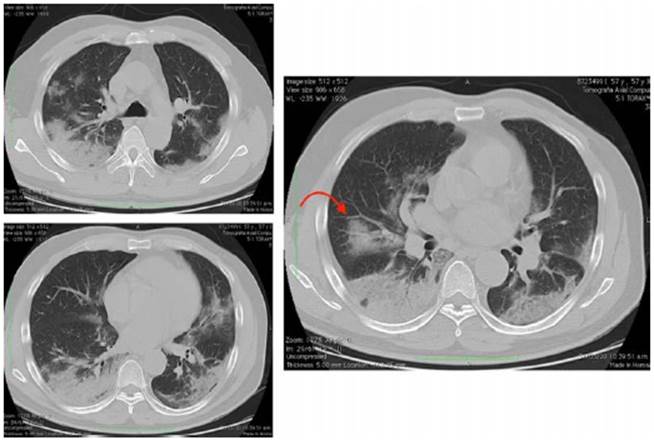
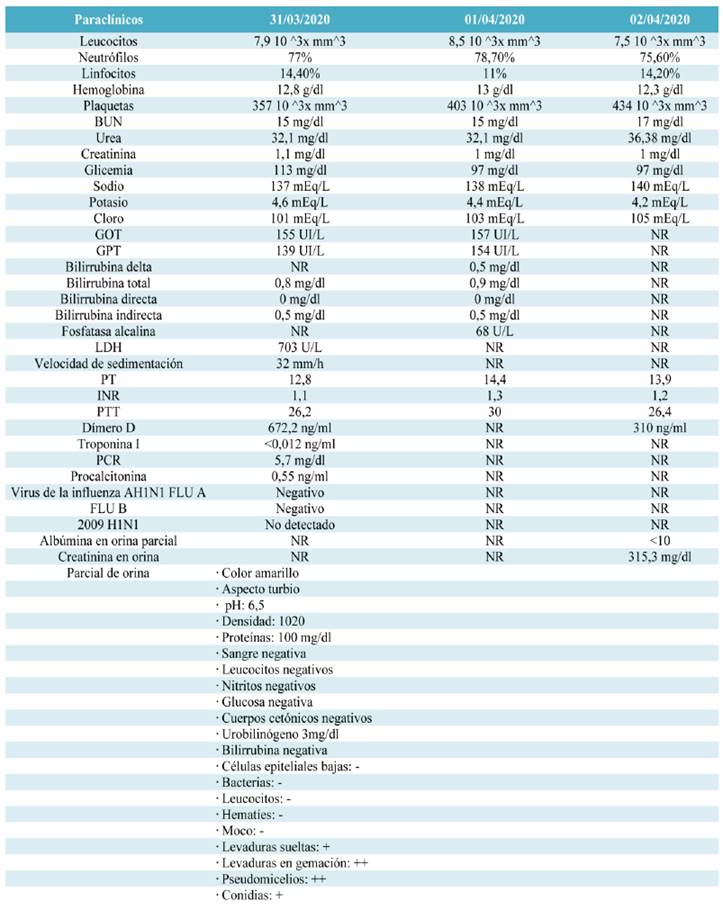
Al examen físico de ingreso, se constató una TA de 120/80 mmHg, FC de 109 latidos por minuto, FR de 26 respiraciones por minuto, saturación de oxígeno de 91% a pesar de oxígeno por cánula nasal a 3 litros/minuto. El paciente se encontraba somnoliento, con evidente disnea que le dificultaba el habla, estertores crepitantes en ambas bases pulmonares y cianosis distal en manos y pies. La radiografía de tórax mostró compromiso alveolar parahiliar bilateral y hacia el lóbulo medio compatible con origen neumónico (figura 3). Se realizó estudio tomográfico de tórax simple desde ápex torácico hasta base diafragmática, la cual evidenció áreas de aumento de la densidad en vidrio deslustrado con tendencia a la consolidación neumónica bilateral de predominio subpleural posterior y basal; algunas de las lesiones eran de morfología redondeada (flecha roja). Se observaron estructuras mediastínicas centradas, de morfología normal. No se observaron adenopatías mediastínicas de tamaño significativo. Se observaron hilios pulmonares de tamaño normal, de morfología vascular, espacio pleural libre y pared torácica normal. Se concluyó CO-RADS5 MUY ALTO (hallazgos sospechosos de COVID19) 14 (figura 4). Los datos de laboratorio de ingreso y durante la hospitalización se muestran en la tabla 2.
El paciente ingresó directamente a UCI el día 31 de marzo de 2020, con diagnóstico presuntivo de insuficiencia respiratoria aguda tipo I secundaria a neumonía viral por SARS-CoV-2. Se le indicó tratamiento con equipo de incentivos respiratorios y tratamiento farmacológico con cloroquina 300 mg cada 12 horas y azitromicina 1 gr vía oral, cada 24 horas.
Durante su estancia en la UCI evolucionó satisfactoriamente, con mejoría de sus parámetros respiratorios y radiológicos. Fue dado de alta el día 2 de abril de 2020 con orden de aislamiento total y completar tratamiento con cloroquina y azitromicina 500 mg vía oral, cada 24 horas, durante 5 días.
Se ha mantenido el seguimiento diario por telemedicina, constatándose una evolución clínica satisfactoria. Durante su estancia en su hogar se recibe reporte de PCR para SARS-CoV-2 negativo; sin embargo, se toma segunda muestra y nos encontramos actualmente a la espera de reporte de la misma.
Presentación caso 3
Paciente masculino de 63 años edad, residente en Barranquilla, Atlántico, quien ingresó el día 25 de marzo de 2020 a urgencias. Su enfermedad actual se inició el día 18 de marzo de 2020 por odinofagia, sensación de temperatura elevada de predominio matutino, no cuantificada, y tos con expectoración amarillenta. Se realizó radiografía de tórax que mostró proceso de consolidación pulmonar, por lo cual se dio alta médica con amoxicilina/clavulanato y claritromicina durante 5 días. Sin embargo, el día 28 de marzo de 2020, evolucionó con disnea y taquipnea, motivo por el cual consultó nuevamente al servicio de urgencias.
Entre sus antecedentes clínicos presentaba hipertensión arterial, enfermedad pulmonar obstructiva crónica (EPOC), obesidad, extabaquista de medio paquete por día durante 10 años hasta el 2014, y como antecedente epidemiológico, se identificó contacto estrecho con una persona que había regresado a Colombia de Estados Unidos el 13 de marzo de 2020, siendo este un país con alta incidencia y carga epidemiológica para COVID-19. Es decir, tuvo un periodo de 5 días de incubación desde el día de contacto hasta presentar los primeros síntomas.
El examen físico de ingreso mostró una TA de 115/71 mmHg, FC 110 lpm, FR 28 rpm, saturación de oxígeno 90%, FIO2 21%. El paciente se encontraba con un mal estado general, intolerancia al decúbito supino, taquipneico y con uso de musculatura accesoria, por lo que se inició soporte con oxígeno por cánula nasal a 3 litros/minuto.
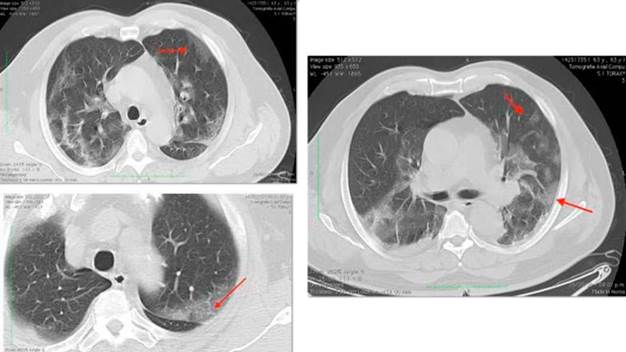
Se realizó un estudio tomográfico de tórax simple desde ápex torácico hasta base diafragmática, encontrando áreas tenues de aumento de la densidad en vidrio deslustrado bilateral de predominio subpleural multifocal, sin apreciar zonas de consolidación neumónica. En la región subcisural izquierda se observaron líneas intralobulares adoptando un patrón de empedrado (crazy paving). Se observaron finas atelectasias subsegmentarias posteriores y se evidenció engrosamiento bronquial asociado. Se observaron estructuras mediastínicas centradas, de morfología normal. Se observó leve crecimiento del lóbulo tiroideo izquierdo. No se observaron adenopatías mediastínicas de tamaño significativo. Se evidenció leve cardiomegalia y lipomatosis mediastínica. Se observaron hilios pulmonares de tamaño normal, de morfología vascular, y se encontró espacio pleural libre y pared torácica normal. Se concluyó que los hallazgos son sugestivos de neumonía viral, y evidencian CO-RADS5 MUY ALTO (hallazgos sospechosos de COVID19) y presencia de bocio tiroideo (figura 5). Teniendo en cuenta el nexo epidemiológico y los datos clínicos, se realizó toma de panel viral y RT-PCR para COVID-19. Los exámenes paraclínicos de ingreso y sucesivos durante su hospitalización se encuentran en la tabla 3.
Tabla 3 Paraclínicos de ingreso y hospitalización de caso 3.
| Paraclínicos | 28/03/2020 | 29/03/2020 |
| Leucocitos | 5,8 10^3x mm^3 | 5,4 10 ^3x mm^3 |
| Neutrófilos | 83% | 78,70% |
| Linfocitos | 10% | 11% |
| Hemoglobina | 13,8 g/dl | 13 g/dl |
| Plaquetas | 166 10 ^3xmm^3 | 219 10 ^3xmm^3 |
| Glicemia | 146 mg/dl | 120 mg/dl |
| BUN | 32 mg/dl | 20 mg/dl |
| Urea | 66 mg/dl | 40 mg/dl |
| Creatinina | 0,9 mg/dl | 1 mg/dl |
| Sodio | 139 mEq/L | 138 mEq/L |
| Potasio | 3,7 mEq/L | 3,8 mEq/L |
| Cloro | 100 mEq/L | 103 mEq/L |
| GOT | 32 Ul/L | NR |
| GPT | 75 UI/L | NR |
| Bilirrubina delta | 0,4 | NR |
| Bilirrubina total | 0,8 mg/dl | NR |
| Bilirrubina directa | 0 mg/dl | NR |
| Bilirrubina indirecta | 0,4 mg/dl | NR |
| Fosfatasa alcalina | 40 U/L | NR |
| LDH | 432U/L | NR |
| Velocidad de sedimentación | 15 mm/h | NR |
| PT | 12 | 12,1 |
| INR | 1 | 1,1 |
| PTT | 35 | 31 |
| Dímero D | 1000,32 ng/ml | NR |
| Troponina I | 0,041 ng/ml | 0,041 NG/ml |
| PCR | 18,3 mg/dl | NR |
| Virus de la influenza AH1N1 | Negativo | NR |
| FLU A | ||
| FLU B | Negativo | NR |
| 2009 H1N1 | No detectado | NR |
NR: no realizado.
Por sus antecedentes, estado clínico y los datos de laboratorio, asociados a mal pronóstico, se decidió su internación en la Unidad de Cuidados Intensivos, donde se contextualizó como insuficiencia respiratoria aguda tipo I, secundaria a neumonía viral por SARS-CoV-2, por lo que se inició tratamiento con azitromicina 1 gr vía oral diario y cloroquina 300 mg vía oral cada 12 horas, además de cobertura antibiótica con ceftriaxona por su antecedente de EPOC. Su evolución fue favorable, con mejoría ventilatoria sin requerimiento de ventilación mecánica invasiva, ni compromiso de otros órganos, motivo por el cual fue dado de alta el día 30 de marzo de 2020 con orden de aislamiento total.
Se mantiene seguimiento diario por medio de telemedicina, y el paciente refiere mejoría de sus manifestaciones clínicas. Durante su estancia en su hogar se recibe reporte de PCR para SARS-CoV-2 negativo; sin embargo, se toma segunda muestra y nos encontramos actualmente a la espera de reporte de la misma.
Presentación caso 4
Paciente masculino de 76 años de edad, residente en Barranquilla. El día 30 marzo presenta cuadro clínico caracterizado por tos con expectoración verdosa, asociado a fiebre cuantificada en 39° continua, astenia, adinamia y artralgias; motivo por el cual consultó inicialmente el día 6 de abril; realizan radiografía de tórax donde documentan infiltrados bilaterales e indican manejo con cefalexina ambulatoria. El día 9 de abril presenta disnea en reposo, motivo por el cual consulta a servicio de urgencias.
Antecedente de hipertensión arterial en tratamiento con ARA II. Como nexo epidemiológico tuvo contacto estrecho con hija, la cual es trabajadora de la salud; ella presentó exposición en UCI con paciente sospechoso de COVID-19 con RT-PRC negativa; posterior a esto cursa con neumonía tratada con claritromicina hasta el día 7 de marzo.
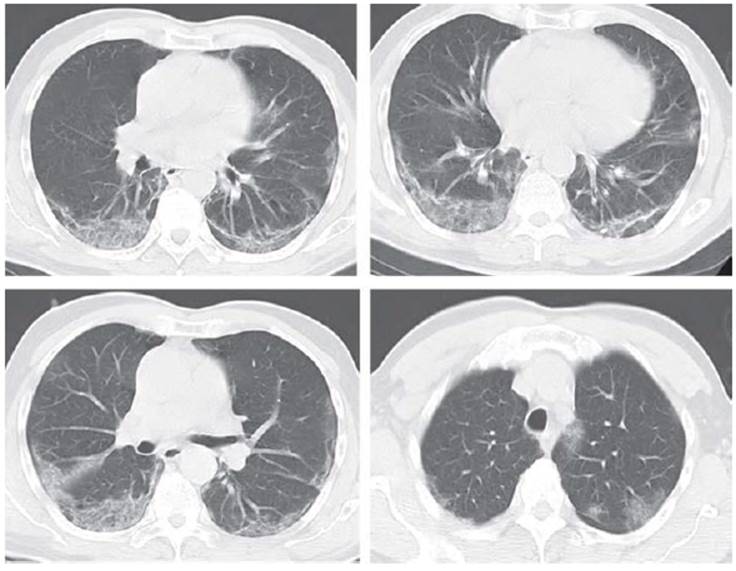
El examen físico de ingreso mostró TA: 120/80 mmHg, FC: 96 por minuto, FR: 22 por minuto, SatO2: 90% al aire ambiente y gases arteriales con pafi de 230 mmhg, mal estado general, con taquipnea y estertores en ambas bases pulmonares de predominio derecho. Se realiza TAC de tórax que muestra imágenes en vidrio esmerilado basales bilaterales de predominio derecho; CO-RADS 4 (probable neumonía por COVID 19) (figura 6).
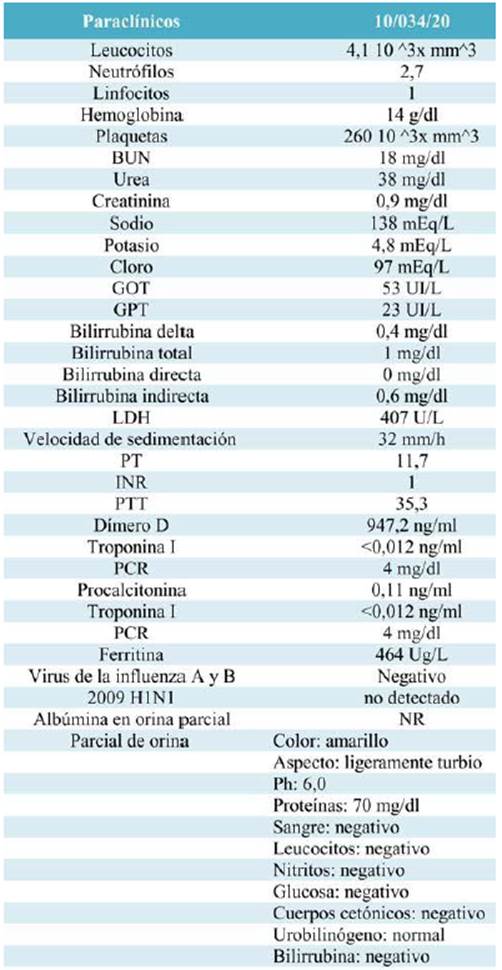
Se realizó toma de panel viral, el cual es negativo, y RT-PCR para S ARS -Co V-2. Los exámenes paraclínicos a su ingreso se encuentran en la tabla 4.
Ingresa a unidad de cuidados intensivos por insuficiencia respiratoria aguda secundaria a neumonía viral por SARS-CoV-2. Se inicia manejo con oxígeno por cánula nasal a 3 ltpm y tratamiento con cefepime 2 gr cada 8 horas, azitromicina 1 gr día y cloroquina 500 mg (300 mg base) cada 12 horas. Se realizó ecocardiograma transtorácico, el cual reportó ventrículo izquierdo de tamaño normal con función global preservada, con alteración segmentaria de la contractilidad, calcificación del anillo mitral e insuficiencia mitroaórtica leve.
Se encuentra hospitalizado en UCI con requerimiento de oxígeno durante las primeras 24 horas, con mejoría de índices de oxigenación y taquipnea, por lo cual se suspende, sin fiebre y sin datos de respuesta inflamatoria sistémica; por esto se plantea egreso médico durante las próximas 24 horas; pendiente reporte de RT-PCR.
Discusión
El SARS-Cov-2 del síndrome respiratorio agudo severo (SARS-CoV-2) es el nuevo coronavirus detectado por primera vez en Wuhan, China, que causa la enfermedad por coronavirus 2019 (COVID-19). Desde la detección inicial del virus, casos han sido confirmados en todo el mundo. Hasta el 11 de abril de 2020, se han notificado un total de 1.610.909 casos de COVID-19 y 99.690 muertes, la mayoría de las cuales se han notificado en China (3.349), Italia (18.851), España (15.843), y EE. UU. (16.596). Por su parte, en Colombia, se han reportado 2.473 casos y 80 muertes15,16, de los cuales 69 casos han sido descritos en el Atlántico, y el caso 1 de esta revisión es la primera muerte en este departamento13.
En la pandemia actual, el intervalo durante el cual un individuo es potencialmente infeccioso no se ha determinado con exactitud, y la etapa en que se produce la eliminación del virus es variable y en gran medida depende de la gravedad de la enfermedad17. De tal forma, en pacientes con enfermedad leve, se estima que la duración del periodo de infectividad es de aproximadamente 10 días; pero es mayor en pacientes con enfermedad grave, con un rango entre 8 y 37 días17,18. Por otra parte, con respecto al periodo de incubación, se ha propuesto que puede ser hasta de 14 días, teniendo como mediana de aparición de los síntomas al cuarto/quinto día de exposición19. Estos datos epidemiológicos concuerdan con el periodo de contacto y aparición de síntomas en los casos descritos precedentemente, como se observa en la figura 7, que muestra la ruta de contagio y relación entre el caso 1 y el 2, no solamente por el contacto directo entre ambos, sino por la manera como el caso 1 adquirió la enfermedad. Además, se evidencia los periodos de incubación y el desarrollo clínico de la enfermedad de los tres casos.
Inicialmente, esos pacientes presentaron las manifestaciones típicas que han sido descritas para infección por SARS-CoV-2; es decir, fiebre, disnea, tos, expectoración, odinofagia, astenia, adinamia, mialgias y poliartralgias20. En nuestro paciente del caso 1, no fue posible controlar el deterioro predecible, teniendo en cuenta sus múltiples comorbilidades como síndrome de Prader Willi asociado a retardo mental, obesidad, diabetes no controlada, asma e hipotiroidismo. Estas comorbilidades se agregan a las que se han descrito como factores de riesgo para un desenlace crítico de la enfermedad, detalladas en la introducción, características que en su totalidad estuvieron presentes en este paciente11,12,21.
Se ha descrito que en pacientes infectados por SARS-CoV-2 críticamente enfermos, puede aparecer shock séptico y progresar hasta una disfunción orgánica específica y múltiple, de tal forma que se ha propuesto que el SARS-CoV-2 es capaz de inducir daño en órganos tales como corazón, riñón, hígado, endotelio y sistema inmune, siendo estas las causas de muerte en los pacientes infectados, tal como se presentó en el caso 1, el cual debutó con shock y compromiso orgánico múltiple con lesión pulmonar, renal, hepática, endotelial y neurológica22,23 y como sucedió en los casos 2, 3 y 4 con aumento de dímero-D, LDH, linfopenia y presencia de hipoalbuminemia24.
Por otra parte, el desarrollo de injuria renal aguda (IRA) es un factor de riesgo independiente para mortalidad en pacientes con COVID-19, que lleva a 90% el riesgo de muerte, la cual se presentó en el caso 125. En nuestros pacientes, los casos 1, 2 y 4 presentaron proteinuria en el parcial de orina, la cual expresa una manifestación de lesión glomerular asociada a la infección por coronavirus, que se ha descrito hasta en 59% de los pacientes. Incluso se ha planteado que probablemente el virus tenga cierta afinidad al tejido renal debido a que la ACE2 tiene alta expresión a nivel del riñón26.
Con respecto a los patrones observados en imágenes diagnósticas para los casos 2 y 3, las tomografías de tórax evidenciaron un patrón CORADS-5 y el caso 4 fue clasificado como CORADS-4 basado en una clasificación holandesa en la que se está trabajando14, la cual estadifica las lesiones de CORADS- de 1 a 6 teniendo en cuenta los hallazgos que predominantemente se han encontrado en pacientes positivos para SARS-CoV-2, de la siguiente forma: CO-RADS1 no sospechada (normal o hallazgos no infeccioso); CO-RADS2 baja sospecha (otras anormalidades diferentes a las descritas en COVID-19); CO-RADS3 indeterminado (considerar COVID-19 presente); CO-RADS4 alto (anormalidades sospechosas de COVID 19); CO-RADS5 muy alto (hallazgos sospechosos de COVID19); CO-RADS6 PCR positiva14,27,28.
En cuanto al manejo, actualmente se ha centrado en el uso de agentes antimaláricos por su efecto antiviral in vitro29, los cuales inhiben el SARS-CoV-2 mediante varios mecanismos propuestos, inicialmente mediante cambios a nivel del pH de la superficie de la membrana celular por lo que se inhibe la fusión del virus con la membrana; además inhibe la replicación de ácidos nucleicos, glicosilación de proteínas virales, ensamblaje viral, transporte de nuevas partículas del virus y la liberación del mismo30, llevando a menor progresión de la enfermedad y menor duración de las manifestaciones clínicas, además de ARN viral indetectable en muestras nasofaríngeas al día 6 de tratamiento con hidroxicloroquina a dosis de 200 mg 3 veces al día, con un beneficio adicional al ser suministrada en conjunto con azitromicina29,31. Este manejo fue instaurado en los tres casos, mostrando resultados satisfactorios para los casos 2, 3 y 4. Sin embargo, la evidencia de su utilidad para el manejo de infección por coronavirus es limitada, siendo necesario estudios con mayor número de pacientes. Otros fármacos que han sido utilizados sin resultados concluyentes aún son lopinavir/ritonavir, un inhibidor de proteasa combinado, que in vitro ha demostrado actividad contra el SARS-CoV y tocilizumab que fue aprobado en China en pacientes con niveles elevados de IL-632. Sin embargo, estos últimos no han demostrado diferencias en cuanto a mejoría clínica o mortalidad.
Finalmente, la mortalidad para la población general oscila entre 0,5 y 4% para los pacientes que requieren hospitalización, y de 5 a 15% para los pacientes críticamente enfermos. Sin embargo, algunas series de casos han descrito mortalidad de hasta 22 a 62%8,11. La causa de muerte no ha sido clarificada a la presente, pero se cree que esta yace en la hipoxia progresiva y la disfunción multiorgánica, situaciones que justifican el desenlace del caso 1.
Conclusiones
Se describen 4 casos clínicos en Barranquilla, Colombia, en una IPS de la región caribe colombiana en donde ocurrió el primer caso que fallece en la ciudad; es llamativo que cursa con falla multisistémica fulminante y, asimismo, la transmisión familiar.
Los casos guardan las características clínicas descritas en la literatura. A pesar de obtener resultados satisfactorios en los casos 2, 3 y 4, el desenlace del caso 1 deja en evidencia que se requieren estudios multicéntricos rápidos que indiquen un mejor abordaje diagnóstico y manejo en nuestro medio, donde se trata de una enfermedad desconocida y que probablemente cobrará muchas vidas.
Ante la ausencia de testeos suficientemente rápidos, inferimos que de acuerdo con lo observado en nuestros pacientes, la utilización de una clasificación basada en la severidad de lesiones radiológicas llamada CO-RADS (Covid-19 Imaging Reporting and Data System) podría ser de gran importancia para instalar de manera temprana los tratamientos farmacológicos disponibles y la asistencia respiratoria mecánica precoz.