Introducción
En diciembre de 2019, en Wuhan (China) inició un brote de neumonía grave atípica, de la cual se identificó como agente causal un nuevo coronavirus que fue nombrado por el Comité Internacional de Taxonomía de Virus como SARS-Co V-2 (Severe Acute Respiratory Syndrome Coronavirus 2) 1; la enfermedad producto de este virus fue denominada por la Organización Mundial de la Salud como COVID-19 (Coronavirus Disease-2019) 2.
Al 14 de julio de 2020 a nivel mundial se habían reportado 12.964.809 casos confirmados de COVID-19 con 570.288 muertes, de los cuales 3.286.063 se han presentado en Estados Unidos, 255.953 en España, 243.230 en Italia, 85.623 en China y 1.864.681 en Brasil3. Por su parte, en Colombia, para la misma fecha, se habían confirmado 159.898 casos y 5.625 fallecidos4.
A lo largo de la historia se han descrito corona-virus capaces de generar enfermedades en humanos y animales, además, entre el 15% y el 30% de los resfriados comunes son causados por coronavirus humanos (HCoVs), incluyendo HCoV229E, HCoV-NL63, HCoV-OC43 y HCoV-HKU15. Sin embargo, también existe la transmisión a humanos desde reservorios animales, como el caso del brote de SARS-CoV en 2002, originado a partir de murciélagos en China, y de MERS-CoV (Middle East respiratory syndrome coronavirus) en 2012, cuyos reservorios principales eran los dromedarios y los camellos6,7. En el caso del SARS-CoV-2, el origen aún no se ha logrado identificar, pero se han propuesto como posibles reservorios murciélagos, serpientes y pangolines8.
La manifestación de COVID-19 más frecuente es la neumonía, que puede llegar a síndrome de dificultad respiratoria aguda en 3,4-20% de los casos; otras manifestaciones son cefalea, dolor de garganta, síntomas gastrointestinales, anosmia y alteración del gusto9,10. Su espectro de presentación es variable, siendo leve a moderada en 80% de los casos confirmados, grave en el 13% y crítica en menos del 6%11, esto debido a que en la mayoría de casos la infección es autolimitada y tiene mayor tendencia a una presentación clínica grave en poblaciones de riesgo como ancianos o pacientes con problemas médicos subyacentes12.
En el presente artículo se reportan 3 casos de pacientes con COVID-19 y manifestaciones atípicas que fueron atendidos en una clínica de cuarto nivel en Barranquilla, Colombia. El objetivo de esta serie de casos es describir algunas presentaciones atípicas de la infección por SARS-CoV-2.
Presentación de los casos
Caso 1
Paciente masculino de 70 años, residente en Barranquilla, cuyo cuadro sintomático por COVID19 inició con tos, disnea de medianos esfuerzos que progresó a pequeños esfuerzos y fiebre cuantificada en 38,3°C. El paciente se había automedicado durante 6 días con hidroxicloroquina a dosis de 200 mg cada 12 horas y azitromicina 500 mg vía oral diarios. Como antecedentes de importancia, el hombre indicó alergia a penicilina y manifestó que asistió a un congreso con múltiples asistentes internacionales y que 6 días después del evento iniciaron los síntomas.
El examen físico de ingreso mostró una tensión arterial (TA) de 130/60 mmHg, frecuencia cardiaca (FC) de 108 latidos por minuto, frecuencia respiratoria (FR) de 18 respiraciones por minuto, saturación de oxígeno de 91%, tirajes universales, crépitos en ambas bases pulmonares, cianosis distal y llenado capilar superior a 4 segundos. Se realizó una radiografía de tórax que mostró infiltrados intersticiales bilaterales universales y una tomografía axial computarizada (TAC) de tórax (Figura 1) que evidenció imagen en vidrio esmerilado universal, zonas de crazy paving y broncograma aéreo en base pulmonar derecha. En la Tabla 1 se reportan los paraclínicos realizados al ingreso y durante estancia en la unidad de cuidados intensivos (UCI).
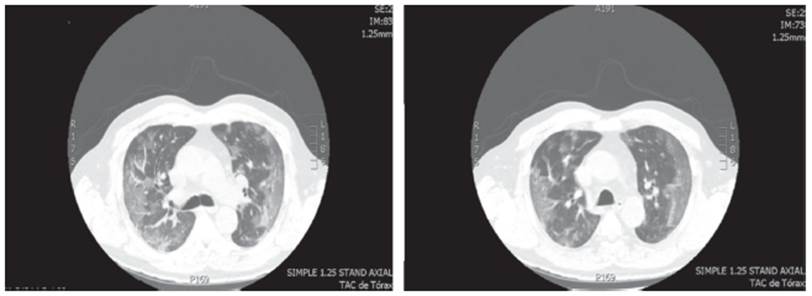
Fuente: Documento obtenido durante la realización del estudio.
Figura 1 Tomografía axial computarizada de tórax, caso 1.
Tabla 1 Resultados de los exámenes de laboratorio, caso 1.
| Laboratorios | Día 1 | Día 2 | Día 3 | Día 4 | Día 5 | Día 6 | Día 7 | Día 8 |
|---|---|---|---|---|---|---|---|---|
| Gases arteriales | pH: 7.4, pCO2: 35.3, pO2: 37, HCO3: 21.9, PaFI: 115 | pH: 7.42, pCO2: 39, pO2: 70.3, HCO3: 25, PaFI: 87.39 | pH: 7.30, pCO2: 55.3, pO2: 105.8, HCO3: 26.7 | pH: 7.36, pCO2: 51.5, pO2: 89.6, HCO3: 28.7, PaFI: 179 | pH: 7.3, pCO2: 53, pO2: 120.4, HCO3: 30.1 | pH: 7.4, pCO2: 35.3, pO2: 73, HCO3: 33, PaFI: 183 | pH: 7.5, pCO2: 35.5, pO2: 87, HCO3: 28.3, PaFI: 271 | NR |
| Leucocitos | 12.200 | 13.360 | 9.320 | 5.270 | 4.070 | 7.720 | 10.180 | 11.700 |
| Neutrófilos | 11.420 | 12.400 | 7.200 | 3.640 | 3.052 | 5.404 | 7.736 | 8.073 |
| Linfocitos | 360 | 500 | 470 | 640 | 529 | 1003 | 1.018 | 1.825 |
| Hemoglobina | 12,9 | 12,8 | 10,9 | 11,1 | 10,7 | 12,5 | 11,8 | 13 |
| Plaquetas | 231.000 | 231.000 | 215.000 | 267.000 | 272.000 | 364.000 | 391.000 | 551.00 0 |
| GTT | 113 | NR | NR | NR | NR | NR | NR | NR |
| ALT | 25,5 | NR | NR | NR | NR | 277 | NR | NR |
| AST | 46,5 | NR | NR | NR | NR | 341 | NR | NR |
| Bilirrubina total | NR | 0,4 | NR | 0,3 | NR | 0,6 | NR | NR |
| Bilirrubina indirecta | NR | 0,1 | NR | 0,1 | NR | 0,2 | NR | NR |
| Bilirrubina directa | NR | 0,2 | NR | 0,2 | NR | 0,4 | NR | NR |
| Proteína C reactiva | 305,1 | NR | NR | NR | NR | 7,99 | NR | 1,8 |
| LDH | 450 | NR | NR | 351 | 321 | 496 | 434 | 327 |
| Creatinina | 1,6 | 1,41 | 1,32 | 1,54 | 1,33 | 1 | 1,1 | 1,2 |
| BUN | 22,6 | 21 | 24,3 | 23,4 | 20,5 | 18,7 | 20,1 | 24 |
| Dímero D | 587 | 1.109 | 1.212 | 2.271 | 1.463 | 1.862 | 4.228 | 7.446 |
| Interleucina-6 | NR | NR | NR | NR | NR | 6,45 | NR | 4,27 |
| Ferritina | 1.735 | 1.970 | 1.751 | 2.000 | 1.279 | 2.897 | 1.635 | 1.353 |
| Troponina | 13,87 | NR | NR | NR | NR | 13,5 | 24,9 | 38 |
| Cloro | NR | 98,7 | 99,4 | NR | NR | 102 | NR | 100 |
| Sodio | NR | 139 | 135 | 139 | NR | 144 | 140 | 142 |
| Potasio | NR | 4,63 | 4,86 | 4,04 | NR | 4,1 | 3,6 | 5,1 |
| Virus influenza H1N1 | NR | NR | Positivo | NR | NR | NR | NR | NR |
| Prueba de reacción en cadena de la polimerasa para SARS-CoV-2 | NR | NR | NR | Positivo | NR | NR | NR | NR |
El paciente fue trasladado a la UCI, donde se le inició manejo con cefepime 1 g intravenoso cada 8 horas y linezolid 600 mg intravenosos casa 12 horas, además se continuó manejo con hidroxicloroquina 200 mg vía oral cada 8 horas, azitromicina 500 mg vía oral diarios por 10 días y oxigeno suplementario por cánula nasal a 4 litros por minuto. Teniendo en cuenta que los niveles de reactantes de fase aguda estaban elevados, se realizó aféresis periférica para barrido de citoquinas. Por persistencia de insuficiencia respiratoria, se indicó ventilación mecánica con los siguientes parámetros: volumen corriente 420, frecuencia respiratoria de 20, presión espiratoria final positiva (PEEP) de 10 y FiO2 de 80%; sin embargo, el paciente continuó con alteración en la ventilación y deterioro importante de PaFI (173), por lo que se acomodó en posición prono.
Durante su estancia en UCI, se consideró que el paciente tuvo tormenta de citoquinas con un Hscore para síndrome hemofagocitico de 19 puntos, por lo que se inició manejo con tocilizumab a dosis de 400 mg intravenoso, tras lo cual se evidenció descenso en Interleucina-6 (IL-6). Posteriormente, se indicó lopinavir/ritonavir 400/100 mg cada 12 horas, que fueron suspendidos dos días después debido a reporte positivo para virus de la influenza H1N1. Debido a este hallazgo, se inició manejo con oseltamivir a dosis de 150 mg vía oral cada 12 horas por 10 días, además, la prueba de reacción en cadena de la polimerasa (PCR) para SARS-CoV-2 fue positiva, por lo que se hicieron los diagnósticos de neumonía grave secundaria a coinfección por virus de la influenza H1N1 y SARS-CoV-2, síndrome de dificultad respiratoria aguda e insuficiencia respiratoria aguda hipoxémica.
Al séptimo día de estancia en UCI, al paciente se le inició el weaning ventilatorio por mejoría de parámetros ventilatorios, sin embargo presentó cuadro de agitación psicomotora que causó extubación no programada y por lo cual se indicó oxigeno suplementario por cánula nasal. Aunque se obtuvo una respuesta adecuada y con buena dinámica respiratoria, los niveles en la prueba dímero D estaban elevados y fue necesario instaurar manejo tromboprolifactico con heparinas de bajo peso molecular.
Para el día 14 de hospitalización en UCI el paciente ya no requirió más oxígeno suplementario; sin embargo, los niveles de reactantes de fase aguda estacionarios con dímero D seguían elevados, por lo que se hizo ajuste de heparinas a dosis plena y se solicitó nuevo hisopado nasofaríngeo para detección de virus respiratorios, el cual resultó negativo.
El paciente fue trasladado a piso hospitalario, en donde presentó evolución satisfactoria en cuanto a función respiratoria con descenso de dímero D (4.674); sin embargo, nuevamente desarrolló injuria renal aguda con cifras de creatinina en 1,6, situación que se manejó con fluidoterapia con solución salina a dosis de 40 cc/hora. Los controles posteriores reportaron medidas de 3.397 y 1,4 para dímero D y creatinina, respectivamente.
Debido a la mejoría clínica y a los resultados de los laboratorios y de perfil infeccioso negativo, se decidió dar el alta médica hospitalaria con seguimiento por telemedicina y hasta el momento de la elaboración del presente reporte, el paciente había tenido una evolución satisfactoria.
Caso 2
Paciente femenina de 53 años, residente en Cartagena (Colombia), cuyo cuadro sintomático por COVID-19 inició con dolor abdominal de 12 días de evolución acompañado de deposiciones líquidas (5 en promedio) sin moco durante los últimos 5 días y fiebre no cuantificada. La mujer se había automedicado con suero de rehidratación oral, lo cual mejoróel cuadro diarreico; sin embargo, el dolor abdominal persistía con predominio en epigastrio e irradiación a hipocondrio izquierdo, razón por la cual consultó inicialmente en su ciudad de origen, donde le descartaron dengue y la remitieron a un centro de cuarto nivel de Barranquilla.
Como antecedentes de importancia, la paciente había presentado nefrectomía izquierda total secundaria a litiasis renal, nefropatía por IgA diagnosticada en el riñón derecho y cesárea por preeclampsia. Como antecedentes epidemiológicos la mujer indicó haber estado en Bogotá 14 días antes.
El examen físico de ingreso mostró TA de 116/80, FC de 93 latidos por minuto y FR de 18 respiraciones por minuto; a la auscultación se encontraron estertores finos en base pulmonar izquierda y abdomen doloroso a la palpación superficial y profunda en todos los cuadrantes.
Se realizó ecografía de abdomen total que reportó hemangioma hepático, quiste simple hepático y quiste simple en riñón derecho y TAC de tórax que evidenció patrón en vidrio esmerilado subpleural en ambos pulmones y con predominio en lóbulos inferiores, así como opacidades lineales (Figura 2). Los exámenes de laboratorio realizados se reportan en la Tabla 2.
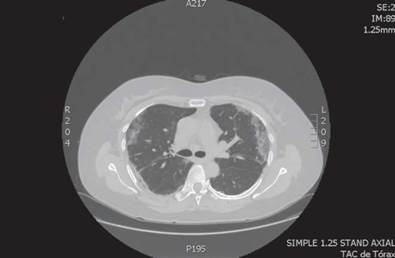
Fuente: Documento obtenido durante la realización del estudio.
Figura 2 Tomografía axial computarizada de tórax, caso 2.
Tabla 2 Resultados de los exámenes de laboratorio, caso 2.
| Laboratorios | Día 1 | Día 4 | Día 6 | Día 8 |
| Gases arteriales | pH: 7.4, pCO2: 28.7, pO2: 94, HCO3: 19 | NR | NR | NR |
| Leucocitos | 5.690 | NR | 5.510 | NR |
| Neutrófilos | 3.117 | NR | 3.207 | NR |
| Linfocitos | 250 | NR | 299 | NR |
| Hemoglobina | 13 | NR | 11,9 | NR |
| Plaquetas | 280.000 | NR | 495.000 | NR |
| ALT | 29,5 | NR | 22 | NR |
| AST | 38 | NR | 15 | NR |
| Proteína C reactiva | 82,3 | 49 | 10 | NR |
| LDH | NR | NR | 218 | NR |
| Creatinina | 0,9 | NR | NR | NR |
| BUN | 10,1 | NR | NR | NR |
| Dímero D | NR | 996 | 1.807 | 1.510 |
| Ferritina | NR | 582 | 611 | NR |
| Virus influenza H1N1 | NR | Negativa | NR | NR |
| Prueba de reacción en cadena de la polimerasa para SARS-CoV-2 | NR | Positiva | NR | NR |
Teniendo en cuenta los hallazgos de imágenes y laboratorio, se inició manejo antibiótico con ceftriaxona 2 g intravenosos cada 24 horas y azitromicina 500 mg vía oral cada 24 horas, además, por sospecha de neumonía atípica por COVID-19, se inició manejo con hidroxicloroquina a dosis de carga de 800 mg cada 12 horas el primer día, seguido por 400 mg cada 12 horas por 13 días y lopinavir/ritonavir 400/100 mg cada 12 horas por 10 días; debido a intolerancia, este último se reemplazó por alizaprida 50 mg cada 8 horas.
Se solicitó panel de detección para virus respiratorios con prueba PCR, que fue positiva para SARS-CoV-2. La paciente se encontraba asintomática, sin manifestaciones respiratorias ni gastrointestinales, pero con niveles de dímero D y ferritina elevados, por lo que se indicó enoxaparina a dosis de 40 mg subcutáneos diarios y observación por 48 horas más intrahospitalarias, durante las cuales los niveles de reactantes de fase aguda descendieron y se ordenó el alta médica con vigilancia por telemedicina. Hasta el momento de la elaboración del presente reporte, la paciente no había presentado complicaciones.
Caso 3
Paciente masculino de 56 años, residente en Barranquilla, cuyo cuadro sintomático por COVID-19 inició con fiebre intermitente cuantificada en 39°C acompañada de astenia, adinamia, artralgias, mialgia y cefalea. Luego de una semana de evolución, el sujeto presentó deposiciones liquidas y dolor abdominal, por lo que fue atendido en su casa y tratado con smecta, acetaminofen, secnidazol y suero de rehidratación oral, lo que mejoró las manifestaciones gastrointestinales, sin embargo las manifestaciones respiratorias persistían, por lo cual fue valorado nuevamente en su domicilio y se le inició manejo con azitromicina, beclometasona, trimebutina y probióticos, además se le ordenaron exámenes paraclínicos que reportaron leucocitos: 7.200, neutrófilos: 4.896, linfocitos: 1.800, hemoglobina: 15, plaquetas: 245.000 y PCR: 143.
Por persistencia de los síntomas, el paciente consultó a la institución y al examen físico de ingreso se encontró: TA de 125/75, FC de 74 latidos por minuto y FR de 20 respiraciones por minuto con saturación de oxígeno de 94% y estertores crepitantes en ambas bases pulmonares. Teniendo en cuenta las manifestaciones clínicas, el hombre fue aislado y se realizó hisopado para detección de SARS-CoV-2 y film array para virus respiratorios.
De igual forma, se realizó radiografía de tórax que evidenció infiltrados alveolares periféricos en lóbulo medio derecho y lóbulo inferior derecho e izquierdo y TAC de tórax (Figura 3) que mostró opacificaciones en vidrio esmerilado predominantemente periférico y en lóbulos inferiores con tendencia a la consolidación. Los exámenes de laboratorio realizados durante su estancia hospitalaria se reportan en la Tabla 3.
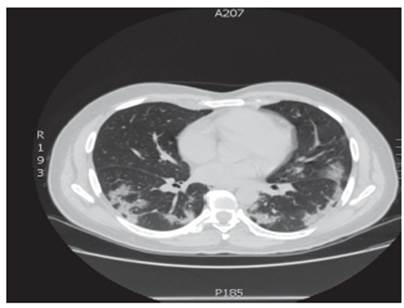
Fuente: Documento obtenido durante la realización del estudio.
Figura 3 Tomografía axial computarizada de tórax, caso 3.
Tabla 3 Resultados de los exámenes de laboratorio, caso 3.
| Laboratorios | Día 1 | Día 3 | Día 4 | Día 6 | Día 8 |
|---|---|---|---|---|---|
| Gases arteriales | pH: 7.4, pCO2: 30, pO2: 83.6, HCO3: 19.9, PaFI: 398 | NR | NR | NR | NR |
| Leucocitos | 6.600 | 5.300 | 4.050 | 4.140 | 3.300 |
| Neutrófilos | 4.138 | 3.700 | 1.863 | 1.863 | 1.753 |
| Linfocitos | 2.020 | 1.500 | 1.550 | 1.472 | 1.400 |
| Hemoglobina | 14,5 | 13,8 | 12 | 12 | 12 |
| Plaquetas | 281.000 | 289.000 | 361.000 | 410.000 | 470.000 |
| ALT | 170 | 237 | 273 | 263 | 242 |
| AST | 156 | 139 | 124 | 99 | 86 |
| Proteína C reactiva | 170 | 170 | 91 | 50 | NR |
| LDH | 406 | 297 | 279 | 228 | 204 |
| Creatinina | 0,9 | NR | 0,9 | NR | 0,9 |
| BUN | 13 | NR | 10,3 | NR | 10 |
| Dímero D | 589 | 581 | 702 | 736 | 548 |
| Ferritina | 4.342 | 4.671 | 4.554 | NR | 2.587 |
| Troponina | 6,52 | NR | 6 | NR | NR |
| Virus influenza H1N1 | NR | NR | NR | Negativo | NR |
| Prueba de reacción en cadena de la polimerasa para SARS-CoV-2 | NR | NR | NR | Positivo | NR |
Fuente: Elaboración propia.
Se inició manejo con hidroxicloroquina a dosis de carga inicial de 800 mg cada 12 horas, seguido de 400 mg cada 12 horas y azitromicina 500 mg vía oral diarios, además de oxígeno suplementario por cánula nasal, el cual fue suspendido al tercer día de estancia por mejoría de la función ventilatoria y en los niveles de reactantes de fase aguda; no obstante, para ese momento persistían elevados los niveles de dímero D, por lo que se inició tratamiento de anticoagulación con enoxaparina a dosis de 40 mg subcutáneos diarios.
Al sexto día de estancia hospitalaria llegó el reporte de PCR para SARS-CoV-2 con resultado positivo, sin embargo el paciente se encontraba estable, con adecuada función ventilatoria y niveles de reactantes de fase aguda en descenso, por lo que se solicitó nuevo control a las 48 horas. Dado que en estos resultados el paciente se encontró estable, se le dio el alta médica con recomendaciones y seguimiento por telemedicina sin cambios.
Discusión
Las manifestaciones de la infección por SARS-CoV-2 aparecen tras un periodo de incubación medio de 5,2 días; el periodo entre el inicio de los síntomas y el fallecimiento puede durar de 6 a 41 días, con una media de 14 días y depende de la edad y las comorbilidades asociadas del paciente13,14. En los pacientes reportados los periodos de incubación estuvieron en el rango descrito en la literatura.
Al inicio del brote se describieron como manifestaciones típicas de la enfermedad fiebre, tos y fatiga; sin embargo, hoy se sabe que su espectro de presentación va más allá, pudiendo presentarse producción de esputo, cefalea, disnea, hemoptisis y linfopenia15-17. De igual forma se ha informado que es posible que los pacientes con COVID-19 desarrollen afección cardiaca, lesión hepática aguda, lesión renal aguda, proteinuria, trastornos gastrointestinales, daño neurológico, entre otras18,19, tal como sucedió en los casos descritos en el presente artículo: uno presentó lesión renal aguda, la cual por si misma lleva a una mortalidad de 90% en pacientes con diagnóstico de COVID-1920, y los otros dos, manifestaciones gastrointestinales; en el tercer caso se encontró elevación de los niveles de las enzimas hepáticas, situación que se presenta en 1613% de los casos9,19.
En cuanto a las manifestaciones imagenológicas, se ha descrito que las lesiones suelen comprometer más de dos lóbulos pulmonares y estar distribuidas en zonas periféricas pulmonares, además son comunes los hallazgos como engrosamiento vascular, signo de halo, patrón de crazy paving o empedrado, vidrio esmerilado y broncograma aéreo21, los cuales fueron encontrados en los pacientes reportados.
De igual forma se han considerado como importantes los reactantes de fase aguda y marcadores de inflamación, los cuales se correlacionan con la gravedad de presentación del cuadro clínico, de tal forma que la elevación de los niveles de LDH, PCR, ferritina, dímero-D, troponinas y creatinquinasa se consideran de mal pronóstico12,22. Esto se evidencia en el primer caso reportado en donde se encontró una mayor elevación de estos biomarcadores y donde la evolución fue más tardía.
En el caso 1 también es llamativa la presencia de coinfección con virus de la influenza H1N1, pudiendo esta ser un factor agravante de la enfermedad. Casos similares han sido descritos previamente23, por lo cual siempre es necesario descartar esta infección debido al peor pronóstico inherente que acarrea24.
Finalmente, con respecto al manejo, en la actualidad son muchos los fármacos que se encuentran bajo ensayo clínico para determinar su efectividad frente a la infección por SARS-CoV-2; entre estos medicamentos se encuentran favipiravir, remdesivir, lopinavir/ritonavir y hidroxicloroquina más azitromicina8. Sin embargo, las prescripciones se han orientado principalmente hacia el uso de hidroxicloroquina y azitromicina dado su efecto antiviral in vitro, el cual conlleva a una menor replicación viral, una menor progresión de la enfermedad y un menor tiempo de la enfermedad25. Aunque en estudios in vivo la lopinavir/ritonavir ha mostrado reducir en un 50% la replicación viral del MERS-CoV, su eficacia definitiva no ha sido probada7. En los casos descritos ambos manejos fueron instaurados con resultados satisfactorios. De igual forma, en el caso 1 se utilizó tocilizumab, un anticuerpo monoclonal anti-IL-6 que actúa por medio del bloqueo de sus receptores y por ende de la vía que conlleva a efectos proinflamatorios, con el cual se logró una respuesta adecuada con descenso de niveles de IL-626.
Conclusión
La pandemia provocada por el SARS-CoV-2 cada día cobra más vidas, por lo que para identificar oportunamente a los infectados y tomar medidas tanto terapéuticas como de prevención y así evitar la propagación de la enfermedad y lograr su control, es necesario realizar reportes de caso en donde se evidencie la diversa variedad de presentaciones de COVID-19.















