35 años). Los hallazgos ecográficos más frecuentes fueron alteraciones renales (26,9%), sistema nervioso central (24,4%), tracto gastrointestinal (10,3%) e hidrops fetalis no inmune (7,7%). El 30% de las pacientes cursaron con polihidramnios. Se efectuaron ocho amniocentesis, tres con fines de diagnóstico genético prenatal. La tasa de cesárea fue del 37,3% y la frecuencia de autopsias del 19%. Con relación al diagnóstico postnatal, las anomalías del tracto urinario y del sistema nervioso central ocuparon el primer lugar. La correlación entre el diagnóstico prenatal y el postnatal se logró totalmente en el 84,6% de los casos, y de manera parcial en el 15,4%.]]>
* Ginecólogo y Obstetra, Profesor Titular. Facultad de Ciencias para la Salud, Departamento Materno-Infantil, Universidad de Caldas. Manizales, Colombia. Correo electrónico: jorgevelez77@hotmail.com
** Ginecólogo y Obstetra, Profesor Asistente.
*** Pediatra Neonatólogo, Profesor Asistente.
****Patólogo y Epidemiólogo, ProfesorTitular.
]]> RESUMENSe estudiaron 78 pacientes con diagnóstico ecográfico de malformación fetal, con edad promedio de 26,5 ± 7,6 años y escolaridad de 8,6 ± 4 años. La exposición a teratógenos durante el primer trimestre se registró en el 5% de los casos, el 15% tenían antecedente familiar de malformación o enfermedad genética y el 10% presentaban enfermedades sistémicas concurrentes con el embarazo. La ingesta de medicamentos diferentes a suplementos de hierro o vitaminas fue referida por el 38,5% de las pacientes. El 24% tenían antecedente de aborto y el 7% consanguinidad.
El motivo de remisión más común fue el hallazgo ecográfico anormal (85%), seguido de edad materna avanzada (> 35 años). Los hallazgos ecográficos más frecuentes fueron alteraciones renales (26,9%), sistema nervioso central (24,4%), tracto gastrointestinal (10,3%) e hidrops fetalis no inmune (7,7%). El 30% de las pacientes cursaron con polihidramnios. Se efectuaron ocho amniocentesis, tres con fines de diagnóstico genético prenatal. La tasa de cesárea fue del 37,3% y la frecuencia de autopsias del 19%.
Con relación al diagnóstico postnatal, las anomalías del tracto urinario y del sistema nervioso central ocuparon el primer lugar. La correlación entre el diagnóstico prenatal y el postnatal se logró totalmente en el 84,6% de los casos, y de manera parcial en el 15,4%.
Palabras clave: ecografía obstétrica, ultrasonido, malformaciones fetales.
SUMMARY
Seventy eight patients with ultrasonographic diagnosis of fetal malformation were studied, with mean age of 26.5 ± 7.6 years. The exposure to teratogenic agents during the first trimester was registered in 5% of the cases; 15% of which had familiar antecedents of malformation or genetic disease, and 10% presented systemic diseases concurrent with pregnancy. The ingestion of drugs different to iron supplements or vitamins was revealed for 38.5% of the patients. From them, 24% had abortion antecedent, and 7% consanguinity.
The most common reason of consultation was the abnormal ultrasound finding (85%), followed for advanced maternal age (2.5%). The most frequent ultrasound findings were kidney alterations (26.9%), central nervous system (24,4%), gastrointestinal tract (10.3%) and nonimmune hidrops fetalis (7.7%). Polyhydramnios was present in 30% of patients. Eight amniocentesis were carried out, three of them for genetic prenatal diagnosis. The cesarea ratio was 37,3% and the frequency of autopsy was 19%.
]]> With respect to postnatal diagnosis, the anomalies of the urinary tract and the nervous system showed the first place. The correlation between prenatal and postnatal diagnosis was totally reached in 84,6% of the cases, and partially in 15.4% of them.Key words: obstetric echography, ultrasound, fetal malformations.
INTRODUCCIÓN
Las anomalías congénitas son un grupo de alteraciones del desarrollo fetal, determinadas por diversas causas que actúan antes, durante o después de la concepción. Los agentes causales de los defectos congénitos pueden ser genéticos, ambientales o por interacción de ambos. Tales anomalías afectan aproximadamente el 3% de los recién nacidos al momento del parto:1, 2 dicho estimativo no incluye aquellos casos en los cuales ha ocurrido muerte fetal temprana y reabsorción, por lo cual se subestima la verdadera incidencia del problema.1 En América Latina las anomalías congénitas ocupan entre el segundo y quinto lugar como causa de muerte en menores de un año, y contribuyen de manera significativa a la morbilidad y mortalidad infantil.2
Desde la introducción de la ecografía por el escocés Sir Ian Donald, en 1950, para su uso en obstetricia, se ha convertido en una herramienta imprescindible en la evaluación de la anatomía fetal en todas las etapas de la gestación.3 En la práctica moderna, cerca del 85% de las malformaciones pueden reconocerse antes del parto, en relación directa con el entrenamiento del examinador, la resolución del equipo y el tipo de defecto. Esta tasa de detección continúa en aumento en la medida que se perfeccionan otras técnicas de imagenología y aparecen nuevas tecnologías diagnósticas.3, 4, 5-11
Uno de los objetivos del control prenatal es la detección de las anomalías congénitas. La información requerida para el diagnóstico y manejo de una anomalía demanda el concurso de varias disciplinas: embriología, obstetricia, genética, anatomía, neonatología, cirugía pediátrica, patología y teratología. El estudio postmortem aporta información valiosa para la clasificación del tipo de malformación.1, 12
En el Hospital de Caldas se inició un registro de las malformaciones diagnosticadas por ecografía, mediante la aplicación de un protocolo de diagnóstico ecográfico y la realización para cada caso de una correlación entre los hallazgos ecográficos prenatales y el diagnóstico post-natal. Por lo tanto, los propósitos del presente trabajo son: establecer la correlación entre los diagnósticos ecográficos prenatales y el postnatal, y determinar las características generales, antecedentes obstétricos, personales y familiares de las pacientes con feto malformado.
MATERIALES Y MÉTODOS
La presente investigación se realizó entre junio de 1999 y diciembre de 2001 en el servicio de Ecografía del Hospital de Caldas. Este es un servicio de referencia para el departamento de Caldas y área de influencia, donde se realiza un promedio de 3.200 ecografías por año. El servicio está a cargo de profesores de Ginecología y Obstetricia del Departamento Materno Infantil de la Universidad de Caldas.
La investigación fue aprobada por el Comité de Bioética de la Facultad de Ciencias para la Salud y el Comité de Ética de Hospital. Todas las pacientes recibieron información referente a la patología fetal por parte del grupo. En ningún caso los miembros del grupo intervinieron en la toma de decisiones con respecto a la finalización del embarazo.
]]> En el estudio se incluyeron todas las pacientes remitidas al Servicio de Ecografía Obstétrica del Hospital de Caldas con sospecha de feto malformado o con factores de riesgo. Los criterios de inclusión fueron: hallazgo ecográfico anormal, edad materna mayor de 35 años, antecedente de feto malformado, historia familiar de malformación, hallazgos clínicos o ecográficos sugestivos de malformación (hidramnios, oligoamnios, restricción del crecimiento fetal, entre otros). Se excluyeron las pacientes sin información con respecto a su evolución y resultado postnatal.En todas las pacientes se realizó evaluación ecográfica por parte del grupo y en quienes se confirmó la existencia de alteraciones se incluyeron en el estudio previo consentimiento informado, para lo cual se diligenció el formulario precodificado y el informe ecográfico estandarizado, diseñados para tal fin. A todas se les hizo seguimiento ecográfico con un promedio de tres evaluaciones, hasta la culminación del embarazo. El examen clínico post natal y/o el estudio de anatomía patológica fueron considerados como la prueba confirmatoria a partir de la cual se estableció la correlación entre diagnóstico ecográfico y clínico. Una vez finalizada la gestación se realizó valoración clínica a los recién nacidos y en algunos casos, genética o anatomopatológica cuando fue posible. En aquellas pacientes cuyo parto se presentó en otras instituciones, se obtuvo información del neonato mediante análisis de la historia clínica y a través de comunicación telefónica con la paciente.
Los equipos ecográficos fueron: Shimadzu SL 310 con transductor convex de 3,5 MHz y transvaginal de 5 MHz, y dos equipos Siemens: Sonoline Prima y Sonoline 350, con transductores de 3,5, 5 y 7,5 MHz. En todos los casos se obtuvo documentación fotográfica.
La información se manejó mediante el programa estadístico EPI INFO versión 6,04, mediante el cual se establecieron frecuencias, rangos y análisis de resultados, y se llevó a cabo la correlación entre los hallazgos ecográficos con los resultados clínicos postnatales.
RESULTADOS
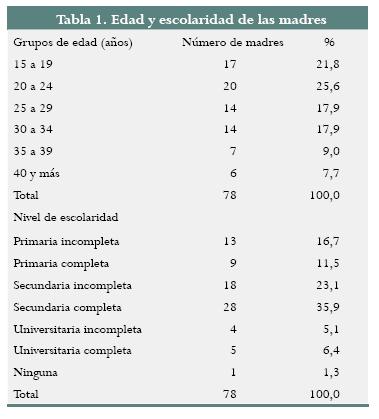
En el estudio se incluyeron 81 pacientes con presunción diagnóstica de malformaciones fetales; se excluyeron 3 por imposibilidad para conseguir información postnatal. El promedio de edad fue de 26,5 ± 7,6 años. El 47% fue de raza blanca y el 50% mestiza. El estado civil fue estable en el 77%; la escolaridad media de 8,6 ± 4 años, con un porcentaje de pacientes con formación universitaria completa del 9%. El 80% procedía del área urbana. En la tabla 1 se muestran los datos de edad y escolaridad materna.

El 59% de las pacientes procedían de la ciudad de Manizales, incluyendo mujeres de los diferentes municipios del departamento de Caldas y el norte de Tolima (Fresno, Herveo y Líbano); en lo relacionado con la ocupación el 70% de ellas eran amas de casa. El régimen de seguridad social en salud de las pacientes se clasificó en contributivo 42%, subsidiado 35% y vinculado 23%. Solamente el 5% de las pacientes asistieron a una consulta preconcepcional.
Al analizar la exposición a agentes potencialmente teratógenos, solamente en cuatro casos (5%) se registró este hecho; todas las pacientes tuvieron contacto con dichos agentes durante el primer trimestre de la gestación: una con ingesta de warfarina, la segunda con exposición a un agente insecticida órgano-fosforado (Baygon), la tercera estuvo en contacto con agentes utilizados en revelado fotográfico en razón de su profesión y la cuarta expuesta a pegantes químicos (Boxer).
]]> Se hallaron antecedentes de algún familiar, diferente al padre o la madre, afectado por malformación o enfermedad genética en doce de las pacientes (15%): dos casos de síndrome de Down, dos de sindactilia, dos de pie equino y un caso de cada una de las siguientes patologías: cardiopatía congénita, sordera congénita, displasia de cadera, hipoplasia renal, polidactilia y un defecto craneoencefálico no especificado. Por interrogatorio o examen físico no se detectó ninguna malformación o trastorno genético en las 78 parejas de padres de los niños evaluados en el estudio.En cuanto a las enfermedades sistémicas de la madre, ocho de ellas (10%), presentaron alguna enfermedad o trastorno médico, dentro de las que se destacan hipertensión arterial (dos casos), artritis (uno), diabetes gestacional (uno), falla renal crónica (uno), hipoglucemia (uno).
Treinta de las pacientes (38,5%) refirieron haber ingerido algún tipo de medicamento durante la gestación (no se incluyen: hierro, ácido fólico o vitaminas). Los medicamentos utilizados fueron: antibióticos (catorce casos), progestágenos (tres), analgésicos (dos), anti-inflamatorios no esteroideos (dos), antieméticos (dos), antiulcerosos (dos), antiparasitarios (dos), anticonceptivos (uno), antitusivos (uno) y warfarina (uno).
Con respecto a los antecedentes obstétricos, el 37% eran primigestantes, el 52% tenían entre uno y tres partos, y el 11% cuatro o más partos. El antecedente de aborto se presentó en 19 pacientes (24%), catorce de ellos ocurrieron en el primer trimestre y cinco en el segundo trimestre. Dieciséis de estas pacientes presentaban antecedente de un aborto, dos con historia de dos abortos y una con antecedente de tres abortos. En los dos casos con antecedente de dos abortos se halló polihidramnios en la ecografía obstétrica. Una tuvo mortinato y otra un niño normal. En la paciente con el antecedente de tres abortos se obtuvo un producto con riñón displásico multiquístico e hipoplasia pulmonar. El 9% de las pacientes registraron el antecedente de muerte fetal previa, tres de ellas con presencia de malformaciones en dichos fetos (mielomeningocele, polidactilia, polihidramnios).
Cuatro de las pacientes registraron historia de infertilidad (5%). El antecedente de consanguinidad se presentó en siete casos (9%). Las malformaciones encontradas en estas parejas consanguíneas fueron en su mayoría defectos del tubo neural (anencefalia un caso, mielomeningocele con malformación de Arnold Chiari dos casos, holoprosencefalia asociada con trisomía 13 un caso).
El motivo de remisión más común fue el hallazgo ecográfico anormal 66 casos (85%), seguido de edad materna avanzada dos casos (2,5%), antecedente de malformación en embarazo previo un caso (1,3%), exposición a teratógenos un caso (1,3%). Las restantes ocho pacientes (11%) fueron sometidas a ecografía por indicaciones diferentes, entre las que se mencionan amenaza de parto pretérmino, ruptura prematura de membranas, placenta previa, enfermedad materna. La edad gestacional al momento del diagnóstico fue de 29,4 ± 6,7 semanas.
Con relación al tipo de alteración ecográfica prenatal se tienen los siguientes hallazgos: renal 21 casos (26,9%), sistema nervioso central 19 (24,4%), tracto gastrointestinal ocho (10,3%), hidrops fetalis seis (7,7%), osteomuscular cinco (6,4%), polihidramnios cinco (6,4%), cardiaco cuatro (5,1%), órganos pélvicos cuatro (5,1%), facial y cuello dos (2,6%), alteración del crecimiento fetal dos (2,6%) y dos casos de siameses (2,6%).
El volumen de líquido amniótico (evaluado mediante la técnica de los cuatro cuadrantes) fue normal en 43 pacientes (55%), disminuido en doce (15%) y aumentado en 23 (30%). Se efectuó amniocentesis en ocho pacientes, tres con fines de diagnóstico genético prenatal (en dos de las cuales el diagnóstico cromosómico fue trisomía 18, y en la restante no se obtuvo el cariotipo debido a que el cultivo de amniocitos no fue exitoso), tres con fines terapéuticos (descompresión del útero) y dos para evaluar madurez pulmonar fetal.
La vía de culminación del embarazo fue: parto vaginal en 47 pacientes, cesárea en 28 y se presentaron tres abortos (dos de los cuales tenían diagnóstico genético prenatal de trisomía 18). Hubo en total 42 casos de muerte perinatal, de los cuales 20 fueron mortinatos (25,6%) y 22 muertes neonatales (28,2%). Se realizaron ocho necropsias (19%).
Las malformaciones encontradas en el examen postnatal, clasificadas por sistema comprometido, fueron: tracto urinario 16 casos (20,5%), sistema nervioso central 16 (20,5%), tracto gastrointestinal diez (12,5%), sistema osteomuscular dos (3,7%), tórax y cuello dos (2,5%), órganos pélvicos dos (2,5%); alteraciones cardiacas uno (1,3%), síndromes diez (12,8%), aneuploidías seis (7,7%), hidrops fetal no inmune cuatro (5%), alteraciones del crecimiento fetal dos (2,5%), gemelos siameses dos (2,5%), recién nacidos sanos cinco (6,4%), de los cuales cuatro fueron gestaciones que cursaron con polihidramnios; el quinto caso correspondió a un recién nacido macrosómico, en quien se había sospechado una miocardiopatía hipertrófica, la cual se descartó.
]]> Los síndromes y asociaciones diagnosticados postnatalmente fueron: pentalogía de Cantrell (tres casos), asociación VACTERL (dos casos) y síndromes de Dandy Walker, Mohr, Adams-Olliver, Noonan y Pena-Shockeir (un caso de cada uno).En la correlación entre el diagnóstico ecográfico prenatal y el resultado postnatal se obtuvieron los siguientes resultados: correlación total en 66 casos (84,6%) y parcial en 12 (15,4%). Esta última se debió a fallo en la detección ecográfica completa de todos los defectos observados en la evaluación postnatal, entre los cuales se incluyen: labio hendido en 2 casos, mielomeningocele 2 y 1 caso para cada una de las siguientes condiciones: micrognatia y labio hendido, aracnodactilia, encefalocele, calcificaciones intracerebrales secundarias a toxoplasmosis, presunción errónea de miocardiopatía hipertrófica, cardiopatía cianosante, síndrome de Noonan (no se detectaron pabellones auriculares de implantación baja, cuello palmeado y cardiopatía congénita), y finalmente un caso de síndrome de Down en el cual solo se identificó imagen de doble burbuja en abdomen, no se detectaron pabellones auriculares de implantación baja y comunicación interauricular. Se calculó una sensibilidad del 83%, con un valor predictivo positivo del 92% y una tasa de falsos negativos del 16%, para la detección de malformaciones congénitas mediante ecografía obstétrica practicada a las pacientes con las características del presente estudio.
DISCUSIÓN
Antes del uso generalizado del ultrasonido obstétrico, la mayoría de las malformaciones fetales se conocían solamente en el momento del parto, y a partir de entonces el pediatra y el obstetra iniciaban la búsqueda de los factores etiológicos, intentando ofrecer a los padres una explicación, y de paso, establecer un pronóstico. En la actualidad, la ecografía ha permitido el reconocimiento de una gran cantidad de anomalías fetales, en ocasiones tempranamente, así como también cambios en el volumen de líquido amniótico, situaciones que se asocian con trastornos estructurales fetales o anomalías genéticas. En nuestro medio, la tecnología ecográfica se introdujo en la década de los ochenta.
El presente estudio incluye 78 casos de anomalías congénitas detectadas prenatalmente en un periodo de 30 meses, lo que representa un promedio cercano a tres casos mensuales. Esta frecuencia no revela la incidencia real del problema en nuestro medio, pues a pesar de la difusión que se hizo del estudio en los centros básicos de atención y en todos los centros de ecografía de primer nivel, probablemente no todas las pacientes con sospecha de alteración fetal fueron remitidas al grupo de estudio; además, muchas pacientes con feto malformado al momento del parto no tuvieron valoración ecográfica durante su gestación o no tuvieron control prenatal.
Al clasificarlas por sistema comprometido comparten el primer lugar las anomalías del tubo neural y las del tracto urinario, lo que está de acuerdo con lo reportado en la literatura.1, 2, 4, 6, 10, 13, 14 Sólo el 5% de las pacientes del presente estudio tuvieron consulta preconcepcional; esto demuestra la falta de motivación para dicha consulta, la cual en muchos casos puede establecer al menos criterios de riesgo para malformación y planear un seguimiento ecográfico y la utilización de pruebas de tamizaje para detección precoz, así como también el uso de ácido fólico, el cual ha demostrado efecto benéfico al disminuir la incidencia de defectos del tubo neural cuando se administra en forma periconcepcional.15-19
La caracterización de las pacientes o parejas con riesgo para el desarrollo de feto malformado o con trastorno genético ha sido un objetivo primordial para aquellos grupos comprometidos con la atención y control de las malformaciones. Infortunadamente los datos obtenidos de la historia personal y familiar, el antecedente de malformaciones en parientes cercanos y otras variables como edad de los padres y consanguinidad, no permiten establecer con precisión un riesgo definitivo para la presencia de malformaciones. El factor de riesgo más comúnmente identificado, previo al embarazo, para anomalías cromosómicas ha sido la edad materna mayor de 35 años.5, 6, 9, 14, 17 En este estudio, el 16,7% de las pacientes tenían edades de 35 o más años. El antecedente familiar de malformación o enfermedad genética se registró en el 14,8% de ellas, con una frecuencia de consanguinidad del 8,6%. De acuerdo con la literatura, la consanguinidad incrementa la frecuencia de desórdenes autosómicos recesivos y malformaciones congénitas multifactoriales. En caso de historia familiar negativa para estos trastornos, la pareja tendrá un riesgo de malformación congénita mayor del 4%, en comparación con el 2% que se registra en la población general.20
Es compleja la asociación entre agentes potencialmente teratógenos y malformaciones; diversos estudios reportan como factor etiológico de las malformaciones observadas en el primer año de vida en menos del 1% de los casos la exposición a químicos, drogas, radiación ionizante e hipertermia (se excluyen mutágenos y agentes infecciosos).21 En el presente grupo de pacientes, la frecuencia de exposición a sustancias de riesgo fue del 4,9%, pero conviene mencionar que es discutible en un momento dado la relación de causalidad existente entre los productos a los que se expusieron las pacientes y la malformación observada. Treinta de los casos (38,5%) confirmaron ingesta de medicamentos diferentes a hierro, ácido fólico o suplementos vitamínicos. En el análisis de los medicamentos utilizados, solamente cinco de ellas recibieron sustancias con algún potencial teratógeno (progestágenos tres, anticonceptivos una, warfarina una), de los cuales el único con potencial realmente establecido fue la warfarina, ya que se ha descrito la embriopatía por warfarina, consistente en talla baja, nariz hipoplásica y condrodisplasia puntata. Podemos concluir que a pesar de la frecuencia con la que las gestantes consumen medicamentos de diverso tipo, la mayoría de ellos no se incluyen dentro del grupo de fármacos con riesgo teratógeno.21
La elección de la vía del parto para fetos malformados es un verdadero dilema para el equipo responsable de la atención obstétrica. Deben considerarse factores como tipo de anomalía, pronóstico, posibilidad de tratamiento neonatal y condiciones obstétricas propias de cada situación. En este grupo de pacientes se registró una frecuencia de cesárea del 37,3%, la cual es definitivamente elevada si se parte de la premisa de que muchas decisiones de parto por cesárea se ven influenciadas por alteraciones de la frecuencia cardíaca fetal, como desaceleraciones variables, muy frecuentes en anomalías asociadas con oligoamnios o presencia de múltiples malformaciones fetales; o la sola existencia de la malformación predispone al médico a este tipo de parto, sin que medie un adecuado balance de riesgos y beneficios (1, 22). Evidentemente, la obtención mediante cesárea de un feto polimalformado, con pésimo pronóstico de vida, se convierte en un procedimiento innecesario desde todo punto de vista.
A través de los años, el uso rutinario de la ultrasonografía prenatal ha generado múltiples controversias, se han encontrado conceptos tan extremos como el de desconocer por completo el valor de dicha tecnología en la reducción de la morbilidad y mortalidad perinatal (Estudio RADIUS: Routine Antenatal Diagnostic Imaging with Ultrasound).23 Sin embargo, otros autores demuestran los beneficios de esta tecnología, destacándose como su gran logro el de permitir la valoración del feto en su medio natural, la evaluación de su bienestar y muy especialmente, el estudio de la anatomía fetal con el fin de reconocer de manera oportuna las anomalías del desarrollo.1, 3-5, 7, 9, 16, 17, 24-26
]]> Por las características de la presente investigación no es posible calcular la especificidad de la técnica, razón por la cual nos limitamos a establecer la correlación entre los hallazgos ecográficos prenatales y el resultado neonatal. Calificamos dicha correlación como total, parcial o ninguna. Se logró una correlación total en el 85% de los casos, que puede considerarse aceptable. No cabe duda que la utilización de un protocolo de informe ecográfico sistemático y uniforme obliga al examinador a realizar evaluaciones de la anatomía fetal más exhaustivas, como también a la valoración de todos los órganos y sistemas. Ciertamente se tienen dificultades con el diagnóstico acertado de anomalías como el labio hendido, otras anomalías faciales, implantación baja de pabellones auriculares y defectos neurológicos como mielomeningoceles pequeños y espina bífida.1, 7, 27Hacia las 36 semanas de gestación, más del 85% de todas las anomalías mayores pueden ser detectadas por valoración ecográfica. Anomalías cromosómicas sin marcadores estructurales o funcionales no son identificadas por métodos ecográficos. La tasa de detección disminuye dramáticamente en gestaciones tempranas, ya que la condición anómala puede no haberse expresado aún (ej.: obstrucción ureteropélvica), o la lesión puede ser demasiado pequeña para ser visualizada (ej.: un pequeño mielomeningocele). En estas condiciones, una tasa de detección por ultrasonografía del 100% para las anomalías permanece sólo como una posibilidad teórica y no se ha logrado en la práctica clínica. En general, la probabilidad de detección de una lesión está directamente relacionada con el índice de sospecha del examinador, su nivel de entrenamiento y las características del equipo en asociación con la utilización de otros criterios de riesgo aumentado de anomalía para cada paciente en particular.1
La baja frecuencia de autopsias realizadas en la mayoría de los casos se explica por el rechazo de los padres al procedimiento a pesar de motivarlos a su realización.
REFERENCIAS
1. Manning FA. The anomalous fetus. Aspects of diagnosis and management. In: Manning FA (ed). Fetal Medicine: principles and practice. Appleton & Lange; 1995. p. 451-576. [ Links ]
2. Valencia A, Muñoz OL, Escobar AM. Anomalías congénitas en Caldas, 1993-1995. Boletín Epidemiológico de Caldas 1997;8:1. [ Links ]
3. Fescina R. Introducción a la ultrasonografia en perinatología. Crecimiento intrauterino. Publicación científica Centro Latinoamericano de Perinatología y Desarrollo Humano. Montevideo: CLAP/OPS; 1982. [ Links ]
4. Arias F. Antenatal diagnosis of congenital diseases. In: Arias F (ed). Practical Guide to High-Risk Pregnancy and Delivery. Second edition. St Louis: Mosby Year Book; 1993. p. 22-52. [ Links ]
5. Evans MI, Hume RF Jr, Johnson MP, Treadwell MC, Krivchenia EL, Zader UE, et al. Integration of genetics and ultrasonography in prenatal diagnosis: just looking is not enough. Am J Obstet Gynecol 1996;174:1925-31. [ Links ]
6. Manning FA. General principles and applications of ultrasonography. In: Creasy R, Resnik R (eds). Maternal-Fetal Medicine. Fourth edition. WB Saunders; 1999. p. 169-206. [ Links ]
7. Sanders RC. Ultrasonic clues to the detection of chromosomal anomalies. Obstet Gynecol Clin North Am 1993;20:455-83. [ Links ]
8. Romero R, Goncalves L, Ghezzi F. Prenatal detection of anatomic congenital anomalies. In: Fleischer AC, Manning F, Jeanty P (eds). Sonography in Obstetrics and Gynecology. Principles and Practice. Fifth edition. Appleton & Lange; 1996. p. 343-73. [ Links ]
9. Perry K, Roberts W. Utilizing sonography in a general obstetric practice. Obstet Gynecol Clin North Am 1998;25:451-661. [ Links ]
10. Sanders R. Claves ultrasonográficas para la detección de anomalías cromosómicas. Clínicas de Ginecología y Obstetricia. Temas Actuales 1993;3:427-54. [ Links ]
11. Goldberg JD. The role of genetic screening in the obstetric patient. In: Callen PW (ed). Ultrasonography in Obstetrics and Gynecology. Third edition. WB Saunders; 1994. p. 15-23. [ Links ]
12. Whittle MJ. Prenatal screening - ultrasound. In: Whittle MJ, Connor JM (eds). Prenatal Diagnosis in Obstetric Practice. Second edition. Blackwell Science; 1995. p. 30-3. [ Links ]
13. Ross HL, Elias S. Maternal serum screening for fetal genetic disorders. Obstet Gynecol Clin North Am 1997;24:33-47. [ Links ]
14. Chan L, Uerpairojkit B, Reece EA. Diagnosis of congenital malformations using two-dimensional and three-dimensional ultrasonography. Obstet Gynecol Clin North Am 1997;24:49-69. [ Links ]
15. Brent RL. Prevention of embryonic, fetal and perinatal disease. In: Eden R, Bohem F, Haire M (eds). Assesment and Care of the Fetus. Physiological, clinical and medicolegal principles. Appleton & Lange; 1990. [ Links ]
16. Lumley J, Watson L, Watson M. Periconceptional supplementation with folate and/or multivitamines for preventing neural tube defects. The Cochrane Library, Issue 2, 2002. [ Links ]
17. Hall J, Solehdin F. Folic acid for the prevention of congenital anomalies. Eur J Pediatr 1998;157:445-50. [ Links ]
18. Reisch HS, Flynn MA. Folic acid and the prevention of neural tube defects (NTDs). Challenges and recommendations for public health. Can J Public Health 2002;93:254-8. [ Links ]
19. Brundage SC. Preconception health care. Am Fam Physician 2002;15:65:2507-14. [ Links ]
20. Connor JM. Genetic assessment and counseling. In: Whittle MJ, Connor M (eds). Prenatal Diagnosis in Obstetrics Practice. Second edition. Oxford: Blackwell Science; 1995. p. 1-11. [ Links ]
21. Whittle MJ. Exposure to teratogens. In: Whittle MJ, Connor JM. Prenatal Diagnosis in Obstetric practice. Oxford: Blackwell Sience; 1995. p. 114-20. [ Links ]
22. Wilkins-Haug L. Considerations for delivery of infants with congenital abnormalities Obstet Gynecol Clin North Am 1999;26:399-412. [ Links ]
23. Ewigman BG, Crane JP, Frigoletto FD, LeFreve ML, Bain RP, McNellis D. Effect of prenatal ultrasound screening on perinatal outcome. RADIUS Study Group. N Engl J Med 1993;329:821-7. [ Links ]
24. Neilson JP. Ultrasound for fetal assessment in early pregnancy (Cochrane review) In: The Cochrane Library. Issue 4. Oxford: Update Software; 2002. [ Links ]
25. Wald NJ, Kennard A. Routine ultrasound scanning for congenital abnormalities. Ann N Y Acad Sci 1998;847:173-80. [ Links ]
26. Sanders R. Ultrasonic clues to the detection of chromosomal anomalies. Obstet Gynecol Clin North Am 1993;20:455-83. [ Links ]
27. Cash C, Set P, Coleman N. The accuracy of antenatal ultrasound in the detection of facial clefts in a low-risk screening population. Ultrasound Obstet Gynecol 2001;18:432-6. [ Links ] ]]>