Gladis Adriana Vélez-Alvarez, M.D.*, Joaquín Guillermo Gómez-Dávila, M.D., MSc**, John Jairo Zuleta-Tobón, M.D., MSc**
Recibido: junio 30/06 - Revisado: agosto 15/06 - Aceptado: agosto 22/06
* Ginecóloga y Obstetra. Departamento de Obstetricia y Ginecología. Universidad de Antioquia. Correo electrónico: adriana.velez@medicina.udea.edu.co Dirección: carrera 52D #62-29 Oficina 283, Medellín, Colombia. Bloque central Facultad de Medicina. Teléfono: (57 4) 2106087 Fax: (57 4) 2106079
** Ginecólogo y Obstetra, Epidemiólogo, docente asociado Facultad de Medicina, Universidad de Antioquia.
RESUMEN
Objetivo: identificar los factores que predisponen a la mortalidad materna por hemorragia obstétrica en el departamento de Antioquia (Colombia) durante los años 2004-2005.
Metodología: estudio descriptivo retrospectivo con componente cuantitativo y cualitativo. El análisis de los casos se realizó utilizando la metodología del “Camino para la supervivencia a la muerte materna” que identifica tres retrasos, 1: de la comunidad para identificar la enfermedad o consultar, 2: dificultades de acceso al servicio de salud y 3 deficiencias en la calidad o en la oportunidad de la atención.
Resultados: la principal causa de hemorragia obstétrica fue la hemorragia posparto. Un 29% de las pacientes que fallecieron después de un parto vaginal tuvieron su parto en casa. El 100% de las muertes se consideraron evitables y los principales factores detectados estuvieron dentro de las categorías retraso 1 (43%) y 3 (88%). En el tipo 3, los principales fueron: la subvaloración de los cuadros clínicos, las conductas inoportunas y el tratamiento inadecuado de las pacientes: no se aplica el manejo activo del alumbramiento de manera universal, manejo inadecuado del shock y retraso en la administración de hemoderivados.
]]> Conclusiones: la hemorragia obstétrica es el principal problema en mortalidad materna en el departamento de Antioquia y los aspectos a mejorar tienen que ver con la implementación del manejo activo del alumbramiento, un diagnóstico temprano y un tratamiento agresivo del shock y la reanimación.Palabras clave: hemorragia posparto, hemorragia obstétrica, mortalidad materna, shock hipovolémico.
SUMMARY
Objective: identifying the factors influencing maternal mortality caused by obstetric haemorrhage in the department of Antioquia (Colombia) during 2004-2005.
Methodology: a retrospective descriptive study having quantitative and qualitative components. The cases were analysed using the “Pathway to survival - Maternal mortality” methodology which identifies three delays caused by (1) the community in identifying the disease or consulting a doctor, (2) difficulties regarding access to health services and (3) deficiencies in the quality or prospect of being attended.
Results: obstetric haemorrhage was mainly caused by postpartum haemorrhage. 29% of patients who died following vaginal childbirth gave birth at home. All deaths were considered avoidable and the main detected factors occurred within category 1 (43%) and 3 (88%) delays. The main causes in type 3 delay were the poor quality of assessing a patient’s condition, inopportune conduct and substandard patient care, active management of the third state of labour was not applied to all patients, inadequate treatment of hypovolemic shock and blood components were administered too late.
Conclusions: obstetrical haemorrhage has the greatest influence on maternal mortality in the department of Antioquia. Attempts at improving the situation must deal with implementing active management of the third state of labour and early diagnosis, aggressive volume replacement and resuscitation.
Key words: postpartum hemorrhage, obstetric hemorrhage, maternal mortality, hypovolemic shock.
]]> INTRODUCCIÓNCatorce millones de mujeres sufren de hemorragia obstétrica en el mundo cada año.1 En el departamento de Antioquia (Colombia), murieron 41 mujeres por esta causa durante los años 2004 y 2005, destacándose como la primera causa de muerte materna.2
La principal causa de hemorragia obstétrica es la hemorragia posparto, evento que si no es tratado adecuadamente lleva a la muerte en cuestión de horas. Tradicionalmente los factores que se han considerado como predisponentes para sufrir una hemorragia posparto son: la preeclampsia, el trabajo de parto prolongado, el uso de oxitocina durante el trabajo de parto, los antecedentes de hemorragia posparto, el embarazo múltiple, la macrosomía y la multiparidad.3 Sin embargo, la identificación de dichos factores no siempre es de utilidad porque en dos tercios de los casos la hemorragia se presenta en pacientes sin riesgo.4 Si bien es un evento en buena medida prevenible y tratable, en los países en desarrollo generalmente se convierte en fatal, dada la limitación en el acceso a servicios de salud de buena calidad y con recursos suficientes para afrontar estas emergencias, entre otros, la posibilidad de brindar una transfusión oportuna de sangre y hemoderivados.4 La probabilidad de morir se incrementa en forma importante cuando la mujer llega con anemia al momento del parto, situación frecuente en estos países; una mujer en estas condiciones puede morir con pérdidas sanguíneas tan bajas como 250 a 500 cc.5
Las estrategias planteadas a nivel mundial para prevenir las muertes por esta causa son diversas y en algunos casos la recomendación es realizar más estudios acerca del tema. Adicionalmente la realidad epidemiológica de Colombia en salud es de transición de un país subdesarrollado a uno desarrollado y no todas las medidas propuestas universalmente son consecuentes con esta realidad. Es por lo tanto necesario realizar un examen detallado de las muertes por hemorragia para identificar los factores que están incidiendo en su presentación en el medio para proponer medidas que sean coherentes y permitan alcanzar la meta de los objetivos del milenio de reducir en dos tercios la mortalidad materna para el año 2015.
El objetivo principal del presente estudio fue identificar los factores predisponentes de la mortalidad materna por hemorragia obstétrica en el departamento de Antioquia, durante los años 2004 y 2005. Los objetivos secundarios fueron describir las características sociodemográficas y clínicas de las mujeres fallecidas por hemorragia obstétrica e identificar los retrasos que se presentaron en estos casos según la metodología “el camino para la supervivencia a la muerte materna”.
MATERIALES Y MÉTODOS
Estudio descriptivo, retrospectivo, con un componente cuantitativo y otro cualitativo.
Población: se analizaron todas las muertes maternas ocurridas en los años 2004 y 2005 de mujeres residentes en el departamento de Antioquia.
Identificación de casos: se empleó la definición de muerte materna actualmente adoptada por la décima clasificación internacional de enfermedades (CIE 10) y por la Organización Mundial de la Salud.
Las instituciones de salud tienen la obligación de reportar inmediatamente cada uno de los casos de muerte materna a sus respectivas direcciones locales de salud mediante el Sistema de Vigilancia Epidemiológica en Salud Pública (SIVIGILA), de allí la información se centraliza en la Dirección Seccional de Salud de Antioquia donde la persona encargada de recibir la información la comunicó a los investigadores. Adicionalmente se hizo búsqueda activa revisando todos los certificados de defunción de mujeres en edad fértil, 10 a 50 años, para identificar no solamente los casos que directamente catalogaban la muerte como materna, sino también para estudiar más a fondo los casos que, aunque no informaran relación con el embarazo, por las causas directa y básica fueran sospechosos de estar relacionados con él.
]]> Adicionalmente se tuvo comunicación directa y frecuente con el personal de salud de todas las instituciones del departamento que tienen que ver con la atención obstétrica y se investigaron todos los informes verbales recibidos.Modelo de análisis: El análisis de la mortalidad materna parte de dos preguntas. La primera es: ¿De qué murió? Esta permite identificar las causas médicas de la muerte. La segunda pregunta, quizás más importante para completar el análisis es: ¿Por qué murió? Esta permite identificar los factores que hacen que una mujer muera y otra sobreviva a pesar de sufrir la misma enfermedad. Una metodología validada que permite responder a estas preguntas es la conocida como “Camino para la supervivencia a la muerte materna” propuesta por la Organización Panamericana de la Salud y Organización Mundial de la Salud en 1996.6
La metodología pone de manifiesto tres retrasos: el retraso 1 es la incapacidad de la mujer o su familia de detectar que está ante un peligro o la falta de toma de decisión para asistir al servicio de salud a pesar de reconocer el riesgo; el retraso 2 es la dificultad para llegar hasta los servicios de salud y el retraso 3 son las deficiencias en la calidad de la atención, incluyendo en este retraso la falta de ambulancia o de suministros, las fallas en la atención por parte del personal de la salud y las dificultades administrativas. Adicionalmente estos retrasos se dividen por áreas y sectores para poder identificar sobre quién y en qué aspecto se debe intervenir para mejorar con el fin de prevenir nuevas muertes maternas. Estas áreas son la habilidad, los recursos y la actitud y los sectores son la comunidad, el sector salud y otros sectores.
El análisis de estos retrasos permite definir la evitabilidad de la muerte, desde una perspectiva de la salud pública. Si la muerte pudo prevenirse con una o más intervenciones relacionadas con el cuidado médico, los recursos, la infraestructura o factores relacionados con el paciente, se considera evitable.
Implementación del modelo. Investigación de la muerte: se obtuvo la historia clínica de cada una de las instituciones que participaron en el proceso de atención de la embarazada, desde su control prenatal hasta su atención final con el propósito de analizar los factores biológicos y médicos que intervinieron en la muerte y posteriormente una profesional de enfermería hizo una entrevista semiestructurada a los familiares con el propósito de identificar los factores sociales que contribuyeron al desenlace, previo consentimiento informado. Toda esta información fue analizada por un comité de mortalidad materna independiente de las instituciones, conformado por un grupo de obstetras y profesionales de enfermería, todos docentes universitarios, que realiza las actividades de vigilancia epidemiológica en mortalidad materna y perinatal para la Dirección Seccional de Salud de Antioquia. Por último, se generaron recomendaciones individuales que se comunicaron a los representantes de las Instituciones Prestadoras de Servicios de Salud, de las Empresas Promotoras de Salud y de las Direcciones Locales de Salud. Análisis estadístico: los resultados se presentan por número de casos con su respectivo porcentaje para las variables nominales y ordinales y con su medida de tendencia central y de dispersión para las variables cuantitativas de razón. Para los resultados en que sea pertinente presentar la mediana se acompañará del percentil 10 y 90 o 25 y 75 según sea más informativo. Para el procesamiento de la información se empleó el paquete estadístico SPSS® versión 13.
RESULTADOS
Características de las pacientes
En el departamento de Antioquia durante el año 2004 hubo 56 muertes maternas de las cuales 23 fueron causadas por hemorragia obstétrica y en el 2005 murieron 64 de las cuales 18 tuvieron igual causa. La razón de mortalidad general proyectada para el departamento fue 59,5 y 68,4 por 100.000 nacidos vivos, respectivamente. La razón de mortalidad para las mujeres que fallecieron por hemorragia y tuvieron parto en la casa fue de 353,8/100.000 NV para el año 2004 y 252,7/100.000 NV para el 2005.
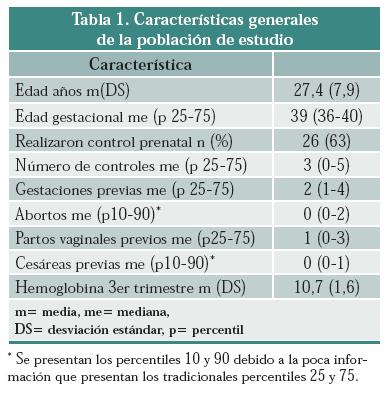
Los resultados que se presentan en la tabla 1 dan cuenta de las principales características de las mujeres que murieron y en la tabla 2 se presenta el régimen de afiliación en salud al que pertenecían, en las tablas 3 y 4 se presentan las características de la atención del parto. La tabla 5 presenta las causas básicas que desencadenaron la complicación hemorrágica.
]]>
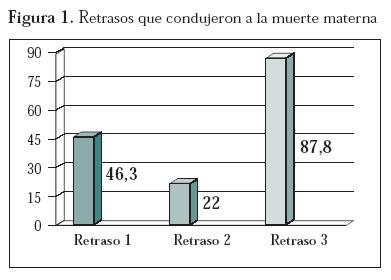
Análisis de los retrasos. La figura 1 presenta la influencia de los diferentes retrasos en la mortalidad por hemorragia, la suma de los valores excede el 100% porque una misma paciente puede tener simultáneamente varios retrasos.
En la tabla 6 se observan las categorías contempladas dentro del retraso, para estos cálculos se tuvieron en cuenta 37 pacientes para las que se disponía de información. En la tabla 7 se presenta la frecuencia de los factores que configuran el retraso 2 del cual no se contó con la información para 3 casos, debido a la imposibilidad de realizar la entrevista y en la tabla 8 se presenta la influencia de las conductas que dentro del sistema de salud contribuyeron a estas muertes para las pacientes que recibieron atención.
]]>Manejo de la hemorragia
La mediana del tiempo trascurrido entre el evento desencadenante y el diagnóstico de la hemorragia fue de 15 minutos (percentil 5 = 0 y percentil 95 = 984 minutos).
De 13 pacientes que fallecieron después de un parto vaginal hospitalario, en el 84% no se encontró información en la historia clínica referente a que se hubiera realizado manejo activo del alumbramiento, o al menos alguno de los componentes del mismo, como es la administración inmediata de oxitocina. En 9 casos (69%) se realizó revisión uterina, pero solamente en 3 (23%) se describió la realización de revisión del canal del parto.
De 12 pacientes con atonía uterina y 4 con inversión uterina, el 50% no recibió oxitocina.
En cuanto al manejo del shock hipovolémico, la mediana de cristaloides infundidos en la primera hora fue de 1.500 cc (p25 = 0 y p75 = 2.500). La mediana de la hemoglobina pretrasfusión fue de 5,5 g/dl (p5 = 1,6 y p95 =10).
]]> La administración de los hemoderivados se observa en la tabla 9.

La mediana del tiempo para llegar al sitio de atención definitiva fue de 2 horas (p10=0,5 h y p90 = 8 h) y la mediana del tiempo desde el diagnóstico de la hemorragia hasta la decisión quirúrgica fue de 85 minutos (p25=25 min y p 75= 6 h).
Intervenciones
17 pacientes requirieron alguna intervención quirúrgica: tres se sometieron a legrado uterino, a ocho se les realizó histerectomía abdominal total, a tres se les realizó histerectomía subtotal, a una se le realizó empaquetamiento y se realizaron dos laparotomías. 11 de estas 17 pacientes requirieron una reintervención, generalmente para drenar un hemoperitoneo residual o recurrente, para realizar un empaquetamiento o retirar el previo.
De las nueve pacientes que ingresaron al tercer nivel, siete ingresaron a una unidad de cuidados intensivos y la media de días de estancia allí fue de 2,63 (DS 1,92).
La mediana del tiempo desde el diagnóstico de la hemorragia hasta la muerte fue de 10 h (p5 = 1 h y p95 = 5,4 días).
Discusión
En la presente investigación se encontró que la mayoría de las mujeres que murieron como consecuencia de una hemorragia obstétrica eran jóvenes, con gestaciones de término y frecuentemente ya habían estado en embarazo, pero no eran grandes multíparas, característica que igualmente en la literatura reciente se ha cuestionado como factor de riesgo.3 Llama la atención que la mayoría no estaban afiliadas al Sistema General de Seguridad Social en Salud, lo que indirectamente pone de manifiesto las menores posibilidades para tomar la decisión de consultar, de acceder al sistema de salud y de recibir una atención adecuada para este grupo de población.
]]> En algunos países con razones altas de mortalidad materna, más del 80% de los partos son atendidos en casa por personal no calificado.7 En Colombia, el porcentaje de partos institucionales alcanzó un 92% en el año 2004, el 6% de las mujeres tuvo su parto sola y el porcentaje de partos atendidos por partera fue mínimo,7 sin embargo, aquellas mujeres que en Antioquia decidieron o se vieron obligadas a tener su parto en casa tuvieron un comportamiento, en cuanto a mortalidad, similar a la de esos países y tuvieron una razón de mortalidad cinco veces superior a la del departamento.A pesar de que el departamento de Antioquia presenta cifras de atención de parto hospitalario superiores al 90%, 12 pacientes (29%) de las que murieron a causa de una hemorragia posparto tuvieron su parto en casa y ocho fallecieron allí mismo o durante el traslado al servicio de salud. Solamente cuatro de ellas llegaron con vida a una institución de salud. Este hecho representa un reto para las instituciones para lograr que las mujeres asistan a los servicios de salud a tener el parto, máxime si se tiene en cuenta que el 41% de las que tuvieron su parto en la casa realizaron como mínimo 2 controles prenatales.
Adicionalmente, con estos indicadores de atención hospitalaria se esperarían cifras de mortalidad mucho más bajas que las que ostentan nuestro país y el departamento de Antioquia. Esta falta de correlación refleja deficiencias en la calidad y en la oportunidad de la atención. Este no es un hecho exclusivo de nuestro departamento ni de nuestro país. Las muertes maternas por hemorragia están frecuentemente relacionadas con un cuidado no óptimo del proceso reproductivo.8
En el 73% de las muertes la causa básica fue una hemorragia posparto (HPP), 40% de las cuales fueron por atonía uterina; esto coincide con lo informado en el mundo5 y enfatiza la necesidad de insistir en la implementación, en nuestro medio, del manejo activo del alumbramiento, intervención que ha demostrado ampliamente su efectividad en la prevención de la HPP9 y que a pesar de que un estudio reciente informó su utilización en el 80% de los partos atendidos en tres hospitales de Medellín,10 en las pacientes que fallecieron por hemorragia en Antioquia después de un parto vaginal, solamente se utilizó en el 16% de los casos.
En la mayoría de los casos el manejo del evento fue inadecuado, caracterizado por la administración de un volumen de líquidos insuficiente, demostrado por la infusión de únicamente 1.500 cc de cristaloides en la primera hora del evento en el 50% de las pacientes. Está demostrado que la mortalidad por hemorragia obstétrica está asociada con la severidad y duración del shock y por lo tanto la primera prioridad es la restauración adecuada del volumen y el mantenimiento del mismo.11 No se realizó la revisión del canal de parto en el 77% de las pacientes que la requerían, conducta que hace parte de las recomendaciones tradicionales del enfoque diagnóstico inicial de la paciente con hemorragia y de múltiples protocolos de manejo de la HPP, entre ellos nuestra normatividad vigente.12 No se utilizó oxitocina en el 50% de los casos en los cuales estuvo indicada y no se utilizaron otras técnicas para el control de la hemorragia diferentes como el taponamiento uterino, la inyección intramiometrial de oxitocina o incluso la compresión de la aorta a través de la pared abdominal, medida particularmente útil cuando no se dispone en forma inmediata de la atención definitiva o cuando han fallado otras medidas.13
En el reporte del Reino Unido de las muertes por hemorragia del año 2002 también se encontró que la calidad de la resucitación fue variable y en algunos casos pobre.8 La subvaloración de la hemorragia posparto es un hecho conocido y que se calcula en un 50%.14 En este estudio se presentó una valoración inadecuada en el 51,3% de los casos y una subvaloración del cuadro clínico en el 23%, lo que probablemente se reflejó en el manejo inadecuado del shock y el retraso tan marcado en el inicio de hemoderivados. Pero además hay problemas con la disponibilidad de los mismos ya que hubo dificultades con el suministro en más de la mitad de las pacientes.
En el manejo de la HPP el tiempo es más crítico que en otras situaciones debido al volumen sanguíneo tan alto que se pierde por minuto, a la anemia fisiológica del embarazo y a que cuando se diagnostica la hemorragia, la paciente ya ha superado la pérdida considerada “normal” durante el parto. Si bien en el 50% de los casos el diagnóstico se hizo en un lapso de 15 minutos, tiempo reconocido como óptimo,15 un retardo promedio de 3 horas para iniciar la administración de los hemoderivados es inadmisible, mas aún si se tiene en cuenta la recomendación del Colegio de Obstetras y Ginecólogos del Reino Unido de trasfundir sangre O negativo en un lapso de 10 minutos y la sangre con pruebas cruzadas en un lapso de 30 minutos.11 El retraso en la administración de los otros hemoderivados también es importante, pues la oportunidad en su aplicación determina que una paciente que está desarrollando una coagulación intravascular diseminada sea recuperable o no.
Igualmente crítico es el tiempo para definir la cirugía. Si bien en el 50% de las pacientes se definió en 85 minutos, un 25% tuvieron tiempos superiores a 6 horas. El manejo de la hemorragia obstétrica severa requiere no sólo de la habilidad técnica para realizar una histerectomía posparto, sino de la experiencia para decidir en que momento realizarla.11 El procedimiento que con mayor frecuencia se utilizó para controlar el sangrado fue la histerectomía abdominal total, con la mayor morbilidad que implica. Después de tomada la decisión de un manejo quirúrgico en una institución de segundo o tercer nivel, no se utilizaron otras técnicas quirúrgicas que se proponen actualmente como las ligaduras arteriales selectivas o las suturas compresivas del útero y en el tercero no se utilizaron técnicas radiológicas como la embolización de las arterias uterinas. Esta situación probablemente refleja la falta de entrenamiento en ellos, pero ante todo que se sigue pensando que la histerectomía es la mejor opción y no se ha asimilado la utilidad de los procedimientos que se recomiendan como medidas previas a una histerectomía, que se debe dejar como alternativa final.16 La alta proporción de reintervenciones no se explica por accidentes ni por mala técnica quirúrgica, su principal causa es que la mayoría de las pacientes se intervinieron sin corregir la coagulopatía y la histerectomía deja un mayor lecho cruento que favorece la recidiva del hemoperitoneo.
La mediana del tiempo de muerte desde el diagnóstico fue de 10 horas, lo que refleja el efecto de un manejo inadecuado de la situación.
El comité consideró evitable el 100% de las muertes. El retraso 1 (43%) y 3 (88%) están presentes en la mayoría de las muertes maternas y constituyen el punto de partida para generar las estrategias de intervención. El alto porcentaje del retraso 3 debe hacer reflexionar sobre el papel del sistema de salud en el bienestar materno.
]]> Esta situación enfatiza básicamente dos aspectos: la necesidad de un entorno habilitante, es decir que las instituciones cuenten con los recursos técnicos necesarios17 y la importancia de garantizar que el proveedor de la salud sea calificado, esto es, que tenga procesos de reentrenamiento frecuentes en lo que tiene que ver con la atención del parto y sus complicaciones.18Como la investigación debe tener una repercusión para la sociedad, con estos hallazgos se inició un programa de auditoría de la calidad de la atención en las tres regiones del departamento de Antioquia con mayor mortalidad, que incluye la autoevaluación de los programas de planificación familiar, control prenatal, atención del parto, participación social, vigilancia epidemiológica y nutrición, con posterior verificación de lo autoevaluado, generación de planes de acción y verificación del cumplimiento de los mismos.
Si se quiere reducir la mortalidad materna por hemorragia es fundamental instaurar medidas para lograr que todos los partos sean atendidos en los hospitales, que estos centros cuenten con la infraestructura y los recursos acordes con la gravedad de la situación y que dispongan del personal calificado. Otra prioridad es la identificación de las causas por las cuales la comunidad no asiste a las instituciones de salud y diseñar estrategias y programas con la comunidad y el personal de salud que realmente impacten el problema del parto domiciliario.
AGRADECIMIENTOS:
Esta investigación fue realizada gracias al compromiso político y a la financiación de la Dirección Seccional de Salud de Antioquia.
REFERENCIAS
1. World Health Organization. Mother-baby package: implementing safe motherhood in countries. WHO/FHE/ MSM/94.11. Geneva: World Health Organization;1998. [ Links ]
2. Vélez GA, Gómez JG, Zuleta JJ, Agudelo B, Méndez O. Vigilancia de la mortalidad materna y perinatal, año 2005. Informe técnico. Medellín: Dirección Seccional de Salud de Antioquia; 2006. [ Links ]
3. Mousa HA, Alfirevic Z. Treatment for primary postpartum haemorrhage (Cochrane Review). En: The Cochrane Library, Issue 2, 2005. Oxford: Update Software. [ Links ]
4. Tsu VD, Langer A, Aldrich T. Pospartum hemorrhage in developing countries: is the public health community using the right tools? Int J Gynaecol Obstet 2004;85 Suppl 1:S42-51. [ Links ]
5. World Health Organization: Managing complications in pregnancy and childbirth: a guide for midwives and doctors. WHO/RHR/00.7. Geneva: World Health Organization; 2000. p. s25-s34 [ Links ]
6. Berg C, Danel I, Mora G. (Eds). Guidelines for maternal mortality epidemiological surveillance. Washington: OPS; 1996. [ Links ]
7. Profamilia. Encuesta Nacional de Demografía y Salud 2005. Versión 2005. Visitado 2006 Abril 10. Disponible en: http://www.profamilia.org.co/encuestas/index.htm [ Links ]
8. Department of Health. Why mothers die? Report of the Confidential Enquiries into Maternal Deaths in the United Kingdom 1994-96. London: HMSO; 1998. [ Links ]
9. PATH; USAID. Prevención de la hemorragia posparto. Outlook 2002;19:1-8. [ Links ]
10. Gómez JG, Londoño JG, Monterrosa de E. Frecuencia de uso de prácticas médicas basadas en la evidencia en el cuidado del parto en hospitales de la ciudad de Medellín. Años 2004-2005. Iatreia 2006;19:5-13. [ Links ]
11. Bonaar J. Massive obstetric haemorrhage. Baillires Best Pract Res Clin Obstet Gynaecol 2000;14:1-18. [ Links ]
12. República de Colombia, Ministerio de Salud, Dirección general de promoción y prevención. Guía de atención de las complicaciones hemorrágicas asociadas al embarazo en: Resolución 412 de 2000. [ Links ]
13. Riley DP, Burguess RW. External abdominal aortic compression: a study of a resuscitation manoeuvre for postpartum hemorrrage. Anaesth Intensive Care 1994;22:571-5. [ Links ]
14. Hofmeyr GJ, Mohlala BK. Hypovolaemic shock. Best Pract Res Clin Obstet Gynaecol 2001;15:645-62. [ Links ]
15- Bouvier-Colle MH, Ould El Joud D, Varnoux N, Goffinet F, Alexander S, Bayoumeu F, et al. Evaluation of the quality of care for severe obstetrical haemorrhage in three French regions. BJOG 2001;108:898-903. [ Links ]
16. Tamizian O, Arulkumaran S. The surgical management of postpartum haemorrhage. Curr Opin Obstet Gynecol 2001;13:127-31. [ Links ]
17. Grupo de trabajo Interagencial Regional para la Reducción de la Mortalidad Materna. Reducción de la Mortalidad y Morbilidad Maternas: Consenso estratégico Interagencial para América Latina y el Caribe. Washington DC: PAHO; 2003. [ Links ]
18. WHO, ICM, FIGO. Making pregnancy safer: the critical role of the skilled attendant. Geneva; 2004. [ Links ]
Conflicto de intereses: los tres autores reciben remuneración económica de su participación como investigadores del convenio firmado entre la Universidad de Antioquia (institución pública) y la Dirección Seccional de Salud de Antioquia (organización gubernamental) para la vigilancia de la mortalidad materna y perinatal y de la sífilis congénita en el departamento de Antioquia. Dos de los autores (Gladis Adriana Vélez y Joaquín Guillermo Gómez) ejercen como obstetras en instituciones públicas y privadas de la ciudad de Medellín que han tenido casos de muertes maternas durante el periodo.
]]>