John Jairo Zuleta-Tobón, MD MSc1; Fredy Quintero-Rincón, MD2; Ana María Quiceno-Ceballos, MD2
Recibido: octubre 1/12 - Aceptado: mayo 23/13
1 Especialista en ginecología y obstetricia. Magíster en epidemiología. Profesor titular, Nacer, Salud Sexual y Reproductiva. Grupo Académico de Epidemiología Clínica Graepic. Departamento de Obstetricia y Ginecología, Universidad de Antioquia. Medellín, Colombia. jjzuleta@une.net.co
]]> 2 Especialista en ginecología y obstetricia, Universidad de Antioquia. Medellín, Colombia.RESUMEN
Objetivo: el exceso de cesáreas aumenta el riesgo de morbimortalidad materna y perinatal. Para disminuir la tasa de cesáreas y fijar una meta es necesario caracterizar adecuadamente las condiciones de la población atendida. Este artículo evalúa el desempeño del modelo de Robson como herramienta para identificar los grupos prioritarios por intervenir y para estimar una meta racional de cesáreas.
Materiales y métodos: estudio descriptivo de corte transversal realizado en una institución general de alta complejidad que atiende pacientes del aseguramiento subsidiado por el Estado. Se aplicó el modelo de Robson de clasificación de las cesáreas para calcular el tamaño relativo, la proporción específica y la contribución de cada grupo a la proporción general de cesáreas. Se comparan los resultados de la caracterización local con los resultados de otras instituciones que han aplicado la clasificación para hacer la estimación de la meta racional de cesáreas. Se contó con la aprobación del Comité de Investigación institucional.
Resultados: 43,1% de los 1319 partos fueron por cesárea. La aplicación del modelo permitió identificar que el exceso de cesáreas en la institución se da en mujeres nulíparas y multíparas sin antecedente de cesárea, con embarazo a término y con feto en cefálica (grupos 1 a 4 de Robson). Las proporciones de cesárea dentro de estos grupos fueron: 35,6; 55,4; 15,0 y 49,5%, las cuales son superiores a las reportadas por otros hospitales de tercer nivel. Se estimó una tasa racional de cesárea en la institución de 27,6%.
Conclusiones: la aplicación del modelo de Robson es fácil y útil para identificar las mujeres, los procedimientos y las prácticas posiblemente susceptibles y prioritarias de intervenir con el fin de tener una proporción racional de cesárea adaptada a las condiciones propias de la institución y de las mujeres atendidas en ella.
Palabras clave: cesárea, sistema de clasificación, parto, embarazo.
ABSTRACT
]]> Objective: Excess use of cesarean section (C section) increases the risk of maternal and perinatal morbidity and mortality. In order to reduce the rate of C section and establish a threshold, there is a need to adequately characterize the conditions of the population receiving care. To assess the performance of the Robson model as a tool to identify priority groups and estimate a rational threshold for C sections.Materials and methods: Descriptive cross-sectional study conducted in a general high-complexity institution providing care to patients with insurance health system subsidied by the state. The Robson model for C section classification was used to estimate the relative size, the specific proportion and the contribution of each group to the overall proportion of C sections. The local characterization results are compared with the results of other institutions that have applied the classification, in order to estimate a rational threshold for cesarean sections. The study was approved by the Institutional Research Committee.
Results: Of 1319 deliveries, 43.1% were by C section. Using the model, it was possible to determine that excess numbers of C sections in our institution occur in nulliparous and multiparous women with no prior history of C section, term pregnancies and fetuses in cephalic position (Robson groups 1 to 4). C section proportions in those groups were 35.6%, 55.4%, 15.0% and 49.5%, respectively, higher than those reported by other level III hospitals. The rational rate of cesarean sections in the institution was estimated at 27.6%
Conclusions: The Robson model is easy to use and is a useful tool when it comes to identify the women, the procedures and the practices requiring priority interventions in order to arrive at a rational proportion of C sections, suited to the conditions of the institution and of the women receiving institutional care.
Key words: Cesarean section, classification system, delivery, pregnancy.
INTRODUCCIÓN
La cesárea surgió como una alternativa segura, en casos de desproporción cefalo-pélvica (DCP), a procedimientos como la craneotomía, la sinfisiotomía o la utilización de fórceps altos (1), con lo cual contribuyó a disminuir la morbimortaliad materna y perinatal. Posteriormente, sus indicaciones se ampliaron con efectos benéficos, sin embargo, incrementos por encima del 10% en la frecuencia de la cesárea no se han correlacionado con una disminución aún mayor en la morbimortalidad (2, 3). Por el contrario, múltiples publicaciones relacionan este exceso de cesáreas con un aumento en el riesgo de complicaciones maternas y fetales (4-6). Más importante aún, se ha detectado incremento en la mortalidad materna y perinatal (2, 3, 5, 7-11).
La Organización Mundial de la Salud (OMS) sostiene que no hay beneficios para un porcentaje de cesárea superior al 15% (12, 13). En América Latina el porcentaje de partos por cesárea está alrededor de 40% (14), y en Colombia en 34% (15). En el Hospital Universitario de San Vicente Fundación, según datos del Servicio de Obstetricia, la proporción de cesáreas durante el año 2010 fluctuó entre el 36 y el 46%.
La proporción de cesáreas en una institución puede ser consecuencia de las condiciones médicas y obstétricas, más que de inadecuadas prácticas institucionales, por tanto, para comparar la proporción de cesáreas entre instituciones y para proponer e implementar medidas de intervención adecuadas en una institución es esencial ajustar por las condiciones maternas o fetales de la población que se atiende en ella. La clasificación de las cesáreas teniendo en cuenta las diferentes condiciones obstétricas es un insumo previo para ese propósito. Una revisión sistemática de la literatura encontró 27 clasificaciones para la cesárea y concluyó que el modelo de Robson alcanzó los puntajes más altos de validez desde el punto de vista teórico, y tuvo un alto desempeño en los escenarios clínicos en que se probó (16). Los autores concluyen que la utilización de esta clasificación facilita la auditoría, permite comparaciones entre diferentes escenarios y ayuda a crear e implementar estrategias efectivas específicamente dirigidas para optimizar las proporciones de cesáreas, cuando es necesario. La clasificación de Robson discrimina la población atendida en diez grupos basados en cuatro conceptos obstétricos y permite: identificar los grupos que más aportan a la cifra global de cesárea, hacer comparaciones en igualdad de condiciones entre instituciones y dentro de la misma institución en el tiempo, y planear intervenciones específicas (17, 18). La utilización de este modelo ha sido fácil de implementar, es reproducible y ha contribuido a lograr efectos positivos de disminución en la proporción de cesáreas sin aumentar la morbimortalidad perinatal (19, 20).
El objetivo de este estudio fue evaluar la aplicabilidad del modelo de Robson para identificar los grupos de gestantes y las condiciones médicas u obstétricas en las cuales una intervención dirigida a disminuir la frecuencia de la cesárea lograría el mayor impacto, y para estimar la meta racional de cesárea a la cual puede aspirar una institución según las características particulares de la población que atiende.
]]> MATERIALES Y MÉTODOSEstudio descriptivo de corte transversal realizado entre febrero de 2011 y febrero de 2012 en el Hospital Universitario de San Vicente Fundación (HUSVF), Medellín, Colombia, hospital de tercer nivel de complejidad, centro de referencia del departamento de Antioquia y el Chocó, que dispone de 40 camas para la atención de maternas y atiende aproximadamente 1200 partos al año.
Se incluyeron todas las pacientes que tuvieron parto con pesos fetales mayores de 500 g. El Departamento de Registro Clínico entregó el listado de pacientes atendidas, y dos residentes de último año de formación recolectaron los datos a partir de las historias clínicas electrónicas.
Previo al inicio del estudio se establecieron las características demográficas y clínicas pertinentes. Se tuvo en cuenta la edad materna, la paridad, la presentación y el número de fetos. Se consideró el inicio del trabajo de parto como espontáneo cuando no hubo intervención médica para desencadenar el inicio de las contracciones uterinas, inducido cuando se dio una intervención farmacológica para hacerlo y sin trabajo de parto cuando se programó la cesárea antes de que ocurriera uno de esos dos eventos; el antecedente de cicatriz uterina incluyó cesárea o miomectomía previa. La edad gestacional se definió por la ecografía más temprana o por la amenorrea anotada al momento del parto, sin embargo, debido a la reconocida falta de confiabilidad de la fecha de la última menstruación y el margen de error de las ecografías para estimarla con el progreso de la gestación, si se encontraba un recién nacido con una edad gestacional estimada inferior a 37 semanas, con un peso superior al percentil 95 para la semana 36 (3093 g), se reclasificaba como recién nacido de 37 semanas o más. De la historia clínica se tomó el registro de diabetes pregestacional o gestacional, restricción del crecimiento intrauterino, infección intraamniótica previa al procedimiento, infección por VIH, abrupcio de placenta, trastorno hipertensivo asociado al embarazo, malformaciones fetales, el diagnóstico para la indicación de la terminación de la gestación o la realización de la cesárea, y el peso del recién nacido.
La tasa de cesáreas se calculó como la proporción de pacientes que tuvieron parto por cesáreas del total de partos atendidos en el lapso de tiempo. Las pacientes se clasificaron de acuerdo con los diez grupos clínicos, mutuamente excluyentes, previamente descritos por Robson (tabla 1). Se calculó la relación entre las pacientes pertenecientes a cada grupo de Robson con respecto al total de la población atendida ([Número de pacientes atendidas pertenecientes a cada grupo / Número total de pacientes atendidas, tanto vía vaginal como vía cesárea] x 100), lo cual representa el tamaño relativo de cada uno de los grupos. Se calculó la proporción específica de cesáreas realizadas dentro de cada grupo ([Número de cesáreas realizadas a mujeres pertenecientes a cada grupo / Número de nacimientos, vaginales y por cesárea, pertenecientes a ese mismo grupo] x 100). Para cuantificar la contribución hecha por cada grupo al porcentaje general de partos se dividió el número de cesáreas en el grupo por el total de partos atendidos en el periodo ([Número de total cesáreas realizadas / Número total de nacimientos, vaginales y por cesárea] x 100). Para la estimación de la meta racional de cesáreas se hizo la estandarización de tasas mediante la determinación de la tasa de cesárea que tendría el Hospital Wycombe si atendiera la población del HUSVF (21, 22).
Las metodologías para ajustar las tasas de cesárea por el riesgo incluyen la regresión logística y la estandarización directa de tasas, sin embargo, cuando se van a comparar dos instituciones se considera que esta última es la más simple (21). Se utilizó el número de mujeres en cada grupo de Robson en el HUSVF para calcular el porcentaje de cesárea que tendría el Hospital Wycombe si, conservando las mismas proporciones de cesáreas en cada grupo, atendiera la población del HUSVF, es decir, se ajustó por la diferencia en el porcentaje de mujeres en cada grupo. Este análisis permite evaluar la influencia que tiene la combinación de características clínicas de la población atendida en la tasa de cesárea. Se eligió como referente el Hospital Wycombe porque es el hospital de tercer nivel que presenta la menor proporción de cesáreas entre los que han reportado el empleo del modelo de Robson, según la revisión de literatura realizada (17).
La información se almacenó en una base de datos de Excel y el análisis estadístico se hizo con los programas SPSS 20, Excel 2010 y Epidat 3.1.La edad, la edad gestacional y el peso fetal se presentan en mediana y percentiles 25 y 75 porque se confirmó que sus valores no se adaptaban a una distribución normal según la prueba de Kolmogorov-Smirnov; las variables cualitativas se presentan en número absoluto y en porcentaje.
El trabajo contó con la autorización del comité de ética hospitalaria y se garantizó la confidencialidad de la información.
RESULTADOS
En el periodo de febrero de 2011 a febrero de 2012 se atendieron 1319 partos de los cuales el 43,1% fue por cesárea. La mediana de la edad de las mujeres fue de 22 años (19-27 semanas) y la de la edad gestacional fue de 37 semanas (35-39 semanas). El 50,1% eran primíparas y el 49,9% multíparas. En 62,2% de los casos el trabajo de parto se inició espontáneamente, en 19,9% se realizó inducción del trabajo de parto y el 17,9% correspondió a cesáreas electivas. El 94,8% de los fetos se encontraban en presentación cefálica al momento de parto. El 11,9% de las pacientes presentaron antecedente de cicatriz uterina previa. La mediana del peso fetal fue de 2839 g (2395,3 - 3201,3 g). La distribución por grupos clínicos de Robson y sus respectivas tasas de cesáreas se resumen en la tabla 1.
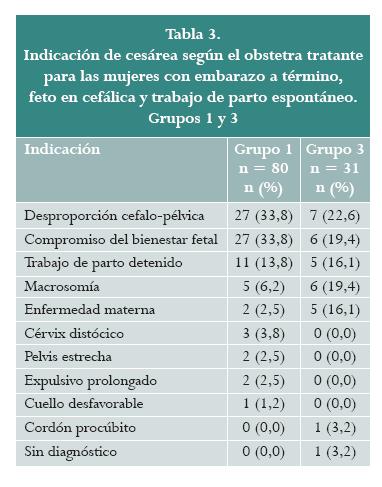
]]> En la tabla 2 se presenta la comparación de las proporciones específicas del hospital contra las de las instituciones que han publicado sus datos, donde se identifica que los grupos 1 a 4 presentan proporciones específicas mayores, por lo cual ameritan una mejor caracterización.La tabla 3 presenta la indicación de la cesárea de las mujeres con embarazo a término con feto en cefálica que iniciaron trabajo de parto espontáneamente (grupos 1 y 3). En 51 casos del grupo 1 y en 18 del grupo 3 se presentó algún tipo de distocia.

La tabla 4 presenta las indicaciones de la cesárea para las mujeres con embarazo a término con feto en cefálica que se indujeron o se intervinieron sin trabajo de parto (grupos 2 y 4). De las 157 mujeres nulíparas con estas características (grupo 2) que llegaron sin trabajo de parto, a 119 (75,8%) se les intentó inducción, y de ellas, 70 (58,8%) terminaron vía vaginal. De las 49 que tuvieron una inducción previa a la cesárea, 36 se operaron por algún tipo de distocia. De las 38 con cesárea electiva, siete se programaron con diagnóstico de DCP. De las 13 que se operaron con diagnóstico de cérvix desfavorable, seis tenían de base preeclampsia, cuatro ruptura prematura de membranas ovulares (RPMO), una tenía restricción del crecimiento intrauterino (RCIU) y en dos no se encontró el motivo. De las 95 multíparas sin cicatriz uterina previa de este grupo que consultaron sin trabajo de parto en el periodo (grupo 4), a 66 (69,5%) se les intentó inducción y 48 (72,7%) de ellas terminaron vía vaginal. De las 18 que tuvieron una inducción previa a la cesárea, 13 se operaron por algún tipo de distocia, 7 de ellas sin haber entrado aún en trabajo de parto activo, con diagnósticos de cérvix desfavorable, cérvix distócico e incluso trabajo de parto detenido. De las 29 programadas para cesárea de manera electiva, los obstetras consideraron que 11 tenían una indicación materna para la terminación, cuatro eran positivas para VIH, tres tenían placenta previa, tres preeclampsia grave y una tenía trombosis de senos durales. De los seis casos operados por cérvix desfavorable tres tenían RPMO, dos preeclampsia y en una no se encontró el motivo.
Meta de la proporción de cesáreas. Si el HUSVF llegara a tener las proporciones específicas de cesáreas que tuvo para el año 1997 el Hospital de Wycombe, se tendría una meta de cesárea del 26,1% (IC 95%: 22,8-29,3), según la estandarización directa realizada.
DISCUSIÓN
La aplicación del modelo permitió identificar cuáles son los grupos que más están aportando al hecho de que la proporción de cesáreas del hospital supere a doce de las trece instituciones de tercer nivel de complejidad de atención en Latinoamérica, Norteamérica y Europa que han publicado los resultados de la caracterización de la población con la clasificación de Robson (tabla 2) (17, 18, 23-27). Estos hospitales son centros de tercer nivel, referencia en su región, la mayoría de ellos universitarios, lo que los hace comparables entre sí; para garantizar esto se excluyeron dos hospitales de segundo nivel del estudio de Brennan (26).
Es necesario identificar si las diferencias entre hospitales se deben a las variaciones en el tamaño del grupo, a una diferencia en la proporción específica de cesárea dentro del grupo o a una combinación de ambos factores (18). Las proporciones específicas dentro de cada grupo son independientes de su tamaño y permiten hacer comparaciones entre instituciones o dentro de una misma institución en el tiempo, porque se contrastan poblaciones relativamente estandarizadas por unas características obstétricas comunes (17). Como se aprecia en la tabla 2, el hospital presenta las proporciones específicas de cesárea más altas entre las mujeres del grupo 1 y solo es superado por el hospital de Brazil (23) en los grupos 2, 3 y 4. La proporción específica de cesárea de las pacientes con embarazo pretérmino (grupo 10) está dentro de lo encontrado en los otros hospitales, pero como una tercera parte de los partos atendidos en la institución pertenecen a este grupo, él se convierte en el que más aporta a la tasa general de cesárea en la institución. Robson opina que es difícil disminuir de manera segura la tasa de cesárea en este grupo (18).
Las mujeres con feto en podálica (grupos 6 y 7) y embarazo gemelar (grupo 8) generalmente tienen una mayor probabilidad de parto por cesárea, y las que presentan fetos en situación transversa (grupo 9) tienen indicación obstétrica para su realización. La cantidad de mujeres perteneciente a estos grupos es minoritaria dentro de la institución y el aporte a la cifra global de cesáreas es inferior a la de otros grupos con menos riesgo inherente de requerir parto operatorio.
]]> Los elementos comunes de los grupos donde se encuentra una proporción específica de cesáreas más alta comparada con los otros hospitales son la presencia de preeclampsia y la RPM, la necesidad de terminar la gestación de manera anticipada y la realización de inducción por la calificación del obstetra del cérvix como desfavorable o de distocia durante el trabajo de parto. Estos hallazgos sugieren que se podría mejorar la aplicación de prácticas clínicas basadas en la evidencia existente en estos temas.Un argumento frecuente para justificar las proporciones altas de cesáreas en los hospitales de remisión es la complejidad de las pacientes que se atienden. En la literatura existen múltiples intentos para ajustar las tasas de cesárea de acuerdo con los factores de riesgo, enfermedades y complicaciones maternas (22, 28-31), sin embargo, contrario a lo que se pudiera pensar, no hay consistencia en los factores que se incluyen en los modelos para ese ajuste (32). La función de la aplicación del modelo empleado en este estudio es identificar los grupos que más aportan a la cesárea y, a partir de allí, realizar un análisis pormenorizado de dichos grupos en el cual se analiza la influencia de estas condiciones.
Un segundo elemento importante del estudio es la estimación de una meta racional a la proporción de cesárea en la institución. Antes de declarar que una institución tiene una tasa muy baja o una muy alta de cesárea, o de establecer una meta para una unidad en particular es necesario identificar la cifra apropiada para las particularidades de esa institución (25). Con la aplicación del modelo se estimó una proporción racional para la institución, pero esto amerita una confirmación empírica de su validez y, obviamente, sería necesario vigilar de manera simultánea la evolución de la morbi-mortalidad materna y perinatal, para confirmar que efectivamente no se incrementa. Un análisis alternativo al ajuste de tasas permite ver que el grupo 10, que es mayoritario en la institución, tiene una proporción específica similar a la de las otras instituciones; el grupo 5 impactaría poco aun si se implementara la política de ofrecer trabajo de parto a mujeres con antecedente de cesárea cuando tengan indicación; los grupos 6, 7, 8 y 9, adicional a tener muy poco impacto en la cifra general, tienen una indicación para el procedimiento, lo que lleva a que de entrada existe un 18,3% de partos por cesárea casi inmodificables. Si se logra disminuir la cesárea dentro de los grupos 1 a 4 hasta las tasas más bajas de los otros hospitales (4,7% en sumatoria) o hasta las cifras más altas sin contar la que se aproxima a la del hospital (12,7% en sumatoria), la meta propuesta estaría entre 27,1 y 35,1%, rango que confirma lo encontrado en el ajuste.
Adicional a la información clínica, este trabajo hace aportes a la aplicación del modelo de Robson, que se debe tomar como un punto de partida porque él no pretende de entrada dar explicaciones a los hallazgos (18). Aunque la revisión sistemática de las clasificaciones de cesárea la identificó como la más adecuada para cubrir las necesidades locales e internacionales, reconoce que no existe una ideal y propone la realización de modelos híbridos que incluyan otras características (16). Nosotros complementamos la clasificación con la indicación de la cesárea y con la identificación de las enfermedades de base de la mujer. Se considera más adecuado utilizar la indicación consignada por el médico y no una categoría preestablecida por los investigadores porque esto permite una mejor aproximación a la realidad de la atención; igualmente, la inclusión de las enfermedades es importante porque ellas influyen tanto en la decisión de terminar la gestación como en la elección de la vía del parto, situación particularmente relevante para las instituciones de remisión. Igual que otros autores que han utilizado el modelo, proponemos en futuros trabajos incluir el número de cesáreas previas en las mujeres con este antecedente, la medida de la dilatación en la cual se realizan las cesáreas por distocia (33), así como incluir un juicio con respecto al cumplimiento de los criterios de inducción fallida en las mujeres de los grupos 2 y 4 sometidas a ella. Igualmente, es necesario que las instituciones estandaricen y diferencien previamente los diagnósticos para la terminación anticipada de un embarazo y la indicación de la cesárea, con el fin de obtener información válida desde la primera implementación del modelo.
Dentro de las limitaciones del estudio está la falta de estandarización de los diagnósticos, sin embargo, esto es un reflejo de la práctica obstétrica rutinaria, y la falta de evaluación de la satisfacción de las mujeres y de los desenlaces de morbimortalidad, indispensables para tomar la decisión con respecto a una meta válida de proporción de cesáreas. El carácter retrospectivo de la recolección de la información y la falta de información en las historias clínicas con respecto a algunas conductas clínicas evaluadas son otros limitantes, no obstante, la disponibilidad de registros electrónicos mejora la calidad de los datos.
CONCLUSIÓN
Este estudio muestra la facilidad y utilidad de la aplicación del modelo de Robson para comparar las proporciones de cesárea con otras instituciones pero, ante todo, para identificar los grupos de pacientes que más contribuyen y que requieren de manera prioritaria un análisis más detallado cuando se confirma un exceso en la frecuencia del procedimiento. Asimismo, presenta la utilidad de estimar una meta para la tasa de cesárea adaptada a la realidad de la institución. La complementación del modelo con otra información permite identificar las condiciones médicas y obstétricas que ameritan mayor análisis y posiblemente modificación de los protocolos de manejo o el establecimiento de estrategias para lograr su correcta implementación.
Agradecimientos: al Hospital Universitario de San Vicente Fundación.
REFERENCIAS
1. Cyr RM. Myth of the ideal cesarean section rate: commentary and historic perspective. Am J Obstet Gynecol. 2006;194:932-6. [ Links ]
2. Villar J, Valladares E, Wojdyla D, Zavaleta N, Carroli G, Velazco A, et al. Caesarean delivery rates and pregnancy outcomes: the 2005 WHO global survey on maternal and perinatal health in Latin America. Lancet. 2006;367:1819-29. [ Links ]
3. Souza JP, Gülmezoglu A, Lumbiganon P, Laopaiboon M, Carroli G, Fawole B, et al. Caesarean section without medical indications is associated with an increased risk of adverse short-term maternal outcomes: the 2004-2008 WHO Global Survey on Maternal and Perinatal Health. BMC medicine. 2010;8:71. [ Links ]
4. Wen SW, Rusen ID, Walker M, Liston R, Kramer MS, Baskett T, et al. Comparison of maternal mortality and morbidity between trial of labor and elective cesarean section among women with previous cesarean delivery. Am J Obstet Gynecol. 2004;191:1263-9. [ Links ]
5. Burrows LJ, Meyn L a, Weber AM. Maternal morbidity associated with vaginal versus cesarean delivery. Obstet Gynecol. 2004;103:907-12. [ Links ]
6. Cárdenas R. [Cesarean-associated complications: the importance of a scarcely justified use]. Gac Med Méx. 2002;138:357-66. [ Links ]
7. MacDorman MF, Declercq E, Menacker F, Malloy MH. Infant and neonatal mortality for primary cesarean and vaginal births to women with "no indicated risk", United States, 1998-2001 birth cohorts. Birth. 2006;33:175-82. [ Links ]
8. Chongsuvivatwong V, Bachtiar H, Chowdhury ME, Fernando S, Suwanrath C, Kor-Anantakul O, et al. Maternal and fetal mortality and complications associated with cesarean section deliveries in teaching hospitals in Asia. J Obstet Gynaecol Res. 2010;36: 45-51. [ Links ]
9. Kamilya G, Seal SL, Mukherji J, Bhattacharyya SK, Hazra A. Maternal mortality and cesarean delivery: an analytical observational study. J Obstet Gynaecol Res. 2010;36:248-53. [ Links ]
10. Liu S, Liston RM, Joseph KS, Heaman M, Sauve R, Kramer MS. Maternal mortality and severe morbidity associated with low-risk planned cesarean delivery versus planned vaginal delivery at term. CMAJ. 2007;176:455-60. [ Links ]
11. Deneux-Tharaux C, Carmona E, Bouvier-Colle M-H, Bréart G. Postpartum maternal mortality and cesarean delivery. Obstet Gynecol. 2006;108:541-8. [ Links ]
12. Appropriate technology for birth. Lancet. 1985;2: 436-7. [ Links ]
13. Chalmers B. WHO appropriate technology for birth revisited. BJOG. 1992;99:709-10. [ Links ]
14. Betrán AP, Gulmezoglu AM, Robson M, Merialdi M, Souza JP, Wojdyla D, et al. WHO global survey on maternal and perinatal health in Latin America: classifying caesarean sections. Reprod Health. 2009;6:18. [ Links ]
15. Profamilia. Salud Materno-Infantil. Encuesta Nacional de Demografía y Salud 2010. Bogotá; 2011. p. 62. [ Links ]
16. Torloni MR, Betran AP, Souza JP, Widmer M, Allen T, Gulmezoglu M, et al. Classifications for Cesarean Section: A Systematic Review. PLoS ONE. 2011;6:e14566. [ Links ]
17. Robson MS. Classification of caesarean sections. Fetal Matern Med Rev. 2001;12:23-39. [ Links ]
18. Robson MS. Can we reduce the caesarean section rate? Best Pract Res Clin Obstet Gynaecol. 2001;15:179-94. [ Links ]
19. Robson MS, Scudamore IW, Walsh SM. Using the medical audit cycle to reduce cesarean section rates. Am J Obstet Gynecol. 1996;174:199-205. [ Links ]
20. Salinas PH, Carmona GS, Albornoz VJ, Veloz RP, Terra VR, Marchant GR, et al. ¿Se puede reducir el índice de cesárea? Experiencia del Hospital Clínico de la Universidad de Chile. Rev Chil Obstet Ginecol. 2004;69:8-13. [ Links ]
21. Bailit J. Comparison of risk-adjustment methodologies for cesarean delivery rates. Obstet Gynecol. 2003;102:45-51. [ Links ]
22. Lieberman E, Lang JM, Heffner LJ, Cohen A. Assessing the role of case mix in cesarean delivery rates. Obstet Gynecol. 1998;92:1-7. [ Links ]
23. Vera C, Correa R, Neira J. Utilidad de la evaluación de 10 grupos clínicos obstétricos para la reducción de la tasa de cesárea en un hospital docente. Rev Chil Obstet Ginecol. 2004;69:219-26. [ Links ]
24. The National Maternity Hospital Holles Street. Annual Report 2006; 2006. p. 74. [ Links ]
25. McCarthy FP, Rigg L, Cady L, Cullinane F. A new way of looking at Caesarean section births. Aust N Z J Obstet Gynaecol. 2007;47:316-20. [ Links ]
26. Brennan DJ, Robson MS, Murphy M, O'Herlihy C. Comparative analysis of international cesarean delivery rates using 10-group classification identifies significant variation in spontaneous labor. Am J Obstet Gynecol. 2009;201:308.e1-8. [ Links ]
27. Costa ML, Cecatti JG, Souza JP, Milanez HM, Gülmezoglu MA. Using a Caesarean Section Classification System based on characteristics of the population as a way of monitoring obstetric practice. Reprod Health. 2010;7:13. [ Links ]
28. Elliott JP, Russell MM, Dickason LA. The labor-adjusted cesarean section rate-a more informative method than the cesarean section "rate" for assessing a practitioner's labor and delivery skills. Am J Obstet Gynecol. 1997;177:139-43. [ Links ]
29. Aron DC, Harper DL, Shepardson LB, Rosenthal GE. Impact of risk-adjusting cesarean delivery rates when reporting hospital performance. JAMA. 1998;279:1968-72. [ Links ]
30. Korst LM, Gornbein JA, Gregory KD. Rethinking the cesarean rate: how pregnancy complications may affect interhospital comparisons. Med Care. 2005;43:237-45. [ Links ]
31. Fantini MP, Stivanello E, Frammartino B, Barone AP, Fusco D, Dallolio L, et al. Risk adjustment for inter-hospital comparison of primary cesarean section rates: need, validity and parsimony. BMC Health Serv Res. 2006;6:100. [ Links ]
32. Gregory KD. Monitoring, risk adjustment and strategies to decrease cesarean rates. Curr Op Obstet Gynecol. 2000;12:481-6. [ Links ]
33. Zhang J, Troendle J, Reddy UM, Laughon SK, Branch DW, Burkman R, et al. Contemporary cesarean delivery practice in the United States. Am J Obstet Gynecol. 2010;203:326.e1-326.e10. [ Links ]
Conflicto de intereses: ninguno declarado.
]]>