Dr. César A. Restrepo Valencia: Internista Nefrólogo de las Universidades de Caldas y Antioquia, Director Científico del Servicio de Terapia Renal de Caldas,Hospital Santa Sofía, Profesor Asistente de la Universidad de Caldas. Manizales-Caldas, Colombia.
Correspondencia a Dr. Cesar A Restrepo V. Servicio de Terapia Renal de Caldas, Dirección: Carrera 28B # 7156 Edificio los Olivos tercer piso. Teléfonos: 8891022 y 8892211, Fax: 8876692. Manizales. E-Mail: carvel@telesat.com.co
Recibido: 01/10/05 Aceptado: 23/11/05
Se presenta el caso de una mujer de 23 años de edad con cuadro clínico inicial compatible con glomerulonefritis aguda de origen indeterminado, en quien posteriormente aparecen lesiones de cutáneas características de púrpura de Henoch-Schönlein, y quien luego se complica con hemorragia pulmonar severa y glomérulonefritis rápidamente progresiva, configurándose un síndrome pulmón riñón. La biopsia renal demuestra presencia de depósitos lineales de inmunoglobulina A y proliferación extracapilar difusa. El caso se concluye correspondió a un síndrome de Goodpasture por anticuerpos antimembrana basal del tipo de IgA en el contexto de una púrpura de Henoch-Schönlein.
Palabras claves: púrpura de Henoch-Schonlein, Síndrome de Goodpasture, IgA antimembrana basal glomerular.
Abstract
This is a case of a 23 year old woman with an initial clinical syndrome compatible with glomerulonephritis of uncertain origin, who later showed lesions of purpuric rash characteristics of Henoch-Schönlein Purpura and then complicated with a pulmonary hemorrhage and a rapidly progressive glomerulonephritis, with a mixed lung-kidney syndrome. The renal biopsy showed presence of linear deposits of immunoglobulin A and extra capillary proliferative changes. The case was concluded corresponding to Goodpasture's syndrome for antibodies antiglomerular basement membrane of the type of IgA in the context of a Henoch-Schönlein Purpura.
Key words: Henoch-Schönlein purpura, Goodpasture's syndrome, anti-glomerular basement membrane IgA.
Descripción del caso
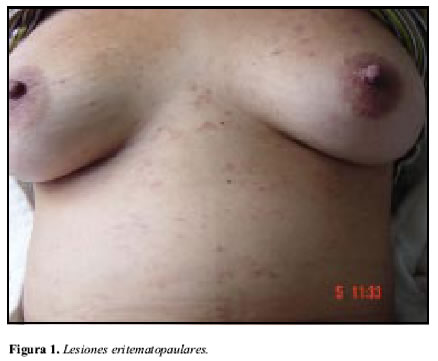
Paciente de sexo femenino, 23 años de edad, originaria y procedente de área rural del departamento de Caldas, quien consultó por primera vez a médico general en hospital local por presentar cuadro de diarrea fétida amarillenta, cólicos abdominales, dolores articulares difusos, orinas hiperpigmentadas y edema bipalpebral, la presión arterial se informó en 140/90, se le practicaron paraclínicos básicos y se halló una creatinina plasmática (Pcr) de 1,2 mgs/100 cc y un examen de orina con hematuria, leucocituria y leve proteinuria, se le diagnóstico glomerulonefritis aguda y se inició hidroclorotiazida 25 mgs por día, siendo remitida a consulta por nefrología. En la evaluación por nefrología se consideró el mismo diagnóstico dado por medicina general, pero al actualizar los paraclínicos (30 días posteriores a los iniciales) se detectó una Pcr de 2.3 mgs/ 100cc, y un examen de orina con persistencia de la hematuria, leucocituria e intensificación de la proteinuria. Con base en lo anterior se modificó el diagnóstico a glomerulonefritis rápidamente progresiva, ordenándose biopsia renal percutánea, infortunadamente la paciente no se hospitalizó y regresó a consulta sólo dos meses más tarde con disnea de medianos esfuerzos, oliguria, emesis y presencia de lesiones pruriginosas eritematopapulares en brazos, piernas y tórax (Figura 1), su presión arterial se halló en 180/130 y frecuencia cardiaca (fc) de 106 por minuto. Se da nueva orden de hospitalización y por su aspecto y distribución de las lesiones cutáneas se consideró probable una purpura de Henoch-Schönlein, solicitándose evaluación por dermatología. Se inicia tratamiento con diuréticos de asa, antihipertensivos y se solicitan nuevos paraclínicos, en ellos se reporta PCR: 11.5mg/100 cc, BUN: 166 mg/100cc, potasio: 5.8 meq/L, Na: 140meq/L, hemoglobina: 6.6 gr/ 100cc, leucocitos: 5200, plaquetas: 237000, examen de orina: Densidad: 1,030, proteínas: 300 mgs/100cc, leucocitos: 10-12 por campo, hematíes: mayor de 100 por campo, cilindros hemáticos: 2 por campo y cilindros granulosos: 2 por campo.

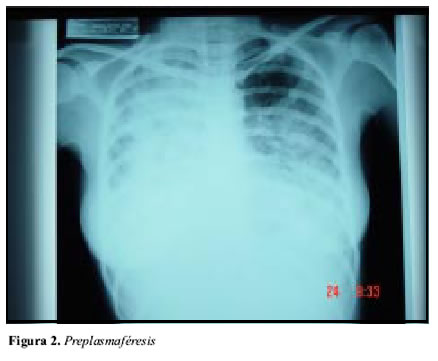
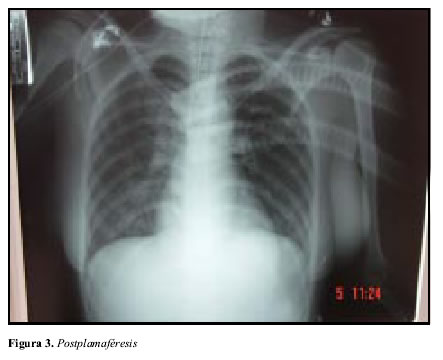
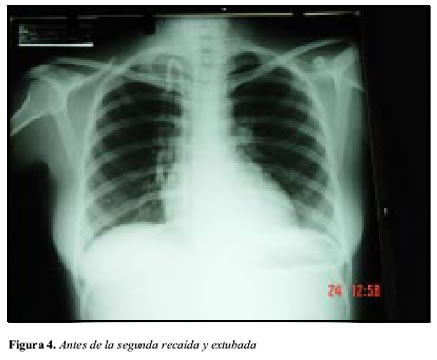
Con diagnóstico de síndrome pulmón-riñón (glomérulo nefritis rápidamente progresiva y hemorragia alveolar difusa) muy probablemente por vasculitis se inicia plasmaféresis de dos volúmenes plasmáticos diarios por cinco días, complementada con hemodiálisis día de por medio, obteniéndose una gran mejoría clínica y radiológica (Figura 3), lo cual permitió suspender la ventilación asistida y posterior extubacion de la paciente (Figura 4), se recomendó continuar con plasmaféresis día de por medio a igual volúmenes; pero tal continuidad no fue aceptada por su entidad de salud, optándose por iniciar esteroides a 2 mg/kg/día asociado a ciclofosfamida 2 mg/kg /día, y ante la oliguria de la paciente y no recuperación de su función renal se continuó hemodiálisis día de por medio por catéter yugular; se aclara además que durante la fase en que presentó las lesiones cutáneas activas no fue posible la evaluación por dermatología ni la práctica de la biopsia de piel. Se solicita además a cirugía general biopsia renal, la cual se practica bajo anestesia general y a cielo abierto, procedimiento bien tolerado.
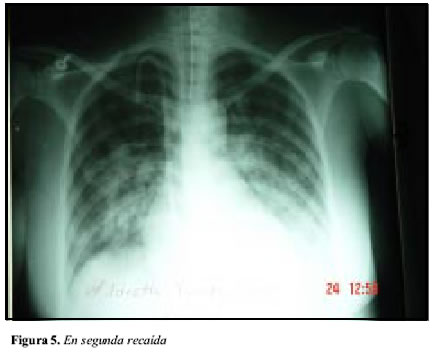
Siete días más tarde a la biopsia renal reaparece el cuadro de disnea con hemoptisis severa, siendo necesario trasladar de nuevo a la paciente a la UCI, allí por segunda vez es intubada confirmándose una nueva hemorragia pulmonar por el drenaje observado por el tubo endotraqueal y por los infiltrados alveolares difusos apreciados en la radiografía de tórax (Figura 5); con la paciente en ventilación asistida se recomienda de nuevo plasmaféresis, siendo aceptado el procedimiento por su entidad de salud, se llevan a cabo cuatro plasmaferesis diarias de dos volúmenes plasmáticos, siempre restituidas con Hartman y albúmina a una concentración final al 2% y plasma fresco tres unidades al finalizar cada procedimiento, suplementadas por hemodiálisis día de por medio sin anticoagulación.
]]>
Infortunadamente la paciente continuó con severa hemorragia pulmonar requiriendo gran cantidad de transfusiones de concentrado globular, falleciendo por tal complicación, la familia no aceptó que se le practicara autopsia.
Entre los paraclínicos que se le solicitaron se anotan como importantes: anticuerpos (Ac) antinucleares positivos patrón moteado 1/40, Ac citoplasmáticos antineutrófilos (ANCAS) negativos, C3:70 (referencia 80-170), C4:10 (referencia 15-47), AgsHB: no reactivo, Ac VHB: 5 UI/ml, Ac VHC: no reactivo, Ac VIH: no reactivo, Ac Chagas: negativo, VDRL: no reactiva, críoglobulinas negativo y Ac a membrana basal glomerular tipo IgG menor a 2.5 (referencia 0-2.5), aclarándose que la determinación de los tipos IgM e IgA contra membrana basal glomerular no se practican de rutina en ningún laboratorio a nivel mundial.
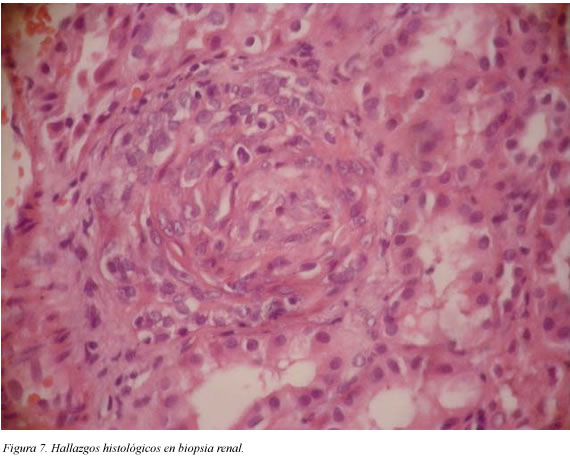
Reporte de biopsia renal: se observan 25 glomérulos, el 95% con proceso proliferativo difuso a predominio de células epiteliales, las cuales llenan completamente el espacio de Bowman (Figuras 6 y 7), en el intersticio infiltrados principalmente de linfocitos. En la inmunofluorescencia se identificaron depósitos lineales contra IgA y aislados para C3, escasos depósitos aislados de IgG e IgM (no hay figura al respecto), concluyéndose como diagnóstico histológico: cuadro compatible con glomerulonefritis proliferativa extracapilar (proliferación de células por fuera de la membrana basal glomerular, principalmente células epiteliales) y depósitos antimembrana basal glomerular (tipo I).

Discusión
El actual caso clínico presentado corresponde a un síndrome pulmón-riñón en un paciente con clínica característica de púrpura de Henoch-Schönlein, no obstante con una distribución no tan típica de las lesiones cutáneas.
]]> El cuadro de hemorragia pulmonar severa claramente documentado por sus hallazgos radiológicos y por el material obtenido a través del tubo endotraqueal es compatible con hemorragia alveolar difusa secundaria a lesiones en la membrana alveolocapilar. Si a los hallazgos anteriores le adicionamos la presencia de glomerulonefritis rápidamente progresiva (o extracapilar difusa) confirmada en la biopsia renal, y con presencia de depósitos lineales de IgA y C3 se configura un síndrome de Goodpasture por IgA.Lo anterior no sería raro de encontrar, pero el detectar en la inmunoflurescencia de la biopsia renal depósitos lineales de IgA es el hecho que confiere importancia al actual caso clínico.
La púrpura de Henoch-Schönlein es una vasculitis aguda que afecta principalmente a niños y jóvenes, se caracteriza por la presencia de lesiones purpúricas, artritis, dolor abdominal, sangrado gastrointestinal y nefritis manifestada generalmente por hematuria. El compromiso cardiaco y pulmonar es raro en esta entidad (1, 2), para el año 2004 en una muy completa revisión se reportaron sólo 28 casos con compromiso pulmonar en los cuales la mortalidad fue de 32%, aunque sólo en 40% de los pacientes se logró por biopsia pulmonar confirmar la sospecha clínica (81% postmorten). El hallazgo característico fue la presencia de vasculitis leucocitoclástica o capilaritis y hemorragia alveolar difusa con depósitos granulares de IgA (3).
La enfermedad de Goodpasture se diagnostica por la presencia de glomerulonefritis rápidamente progresiva asociada a depósitos lineales de inmunoglobulinas en la membrana basal glomerular, habitualmente son del tipo de la IgG, y solo se han descrito 12 casos con depósitos de otras inmunoglobulinas diferentes a la IgG, de ellos nueve han sido por IgA (4). Si el cuadro renal se acompaña de hemorragia pulmonar generalmente se le da el nombre de síndrome de Goodpasture; a la fecha actual se han reportado cinco casos confirmados de esta entidad generada por depósitos lineales de inmunoglobulina A (siendo este el primero en ser reportado en la literatura en español), los cuales se han confirmado todos en la biopsia renal (5-9), método recomendado como el ideal para establecer el diagnóstico por la facilidad con la que se puede practicar el procedimiento y por su alto rendimiento diagnóstico.
Un aspecto también llamativo del actual caso reportado es el hecho de encontrarnos con una enfermedad cuyos depósitos de IgA son característicamente de tipo granuloso (púrpura de Henoch-Schönlein) y que posteriormente da lugar a depósitos lineales en la membrana basal glomerular. Carreras y col (9) también recientemente describen un paciente con una secuencia semejante a la actual, lo cual demuestra la posibilidad de encontrar activa participación del sistema inmunológico de la inmunoglobulina A en varios eventos clínico y patológicos (10, 11).
Finalmente quiero resaltar el aspecto de que las actuales pruebas de laboratorio utilizadas para documentar anticuerpos antimembrana basal circulantes están dirigidas sólo a detectar inmunoglobulina G, impidiendo establecer diagnósticos adecuados en situaciones tan complejas como la actual. Además es importante recordar que la remoción de anticuerpos antimembrana basal es un proceso lento y a largo plazo, el cual se debe de acompañar de una adecuada terapia inmunosupresora para evitar la generación de un fenómeno de rebote inmunológico el cual puede acarrear severas consecuencias como ocurrió con la paciente descrita (12).
Referencias
1. Agraharkar M, Gokhale S, Le L, Rajaraman S and Campbell GA. Cardiopulmonary manifestations of Henoch-Schonlein. Am J Kidney Dis 2000;35: 319-322. [ Links ]
2. Ros S, Ara M, Garcia de Miguel MA, Olea T and de Alvaro F. Púrpura de Henoch-Schönlein de carácter familiar exteriorizada como hemorragia pulmonar. Nefrologia 2004;5:499-502. [ Links ]
3. Nadrous HF, Yu AC, Specks U and Ryu JH. Pulmonary involvement in Henoch-Schonlein purpura. Mayo Clin Proc 2004;79: 1151-1157. [ Links ]
4. Shaer AJ, Stewart LR, Cheek DE, Hurray D and Self SE. IgA Antiglomerular basement membrane nephritis associated with Crohn's disease: A case report and review of glomerulonephritis in inflammatory bowel disease. Am J Kidney Dis 2003;41:1097-1109 [ Links ]
5. Border WA, Baehler RW, Bhathena D, Glassock RJ. IgA antibasement membrane nephritis with pulmonary hemorrhage. Ann Intern Med 1979; 91: 21-25. [ Links ]
6. Espinosa-Melendez E, Forbes RD, Hollomby DJ, Katz MG. Goodpasture's syndrome treated with plasmapheresis. Report of case. Arch Inter Med 1980; 140:542-543. [ Links ]
7. Nakano H, Suzuki A, Tojima H, Watanabe A, Mizuguchi K, Shinozaki T, Kamei K. A case of Goodpasture's syndrome with IgA antibasement membrane antibody. Nihon Kyobu Shikkan Gakkai Zasshi 1990;28: 634-638. [ Links ]
8. Fervenza FC, Terreros D, Boutaud A, Hudson BG, Williams RA, Donadio JV and Schwab TR. Recurrent goodpasture's disease due to a monoclonal IgA-Kappa circulating antibody. Am J Kidney Dis 1999; 34: 549-555. [ Links ]
9. Carreras L, Poveda R, Bas J, Mestre M, Rama I, Carrera M. Goodpasture syndrome during the course of a Schonlein-Henoch purpura. Am J Kidney Dis 2002;39: E21. [ Links ]
10. Kurt Lee and Marks EA. The emerging spectrum of IgA-mediated renal diseases: Is there an IgA variant of Goodpasture's syndrome?. Am J Kidney Dis 1999; 34: 565-568 [ Links ]
11. Maes B, Vanwalleghem J, Kuypers D, VanDamme B, Waer M, Vanrenterghem Y. IgA Antiglomerular basement membrane disease associated with bronchial carcinoma and monoclonal gammopathy. Am J Kidney Dis 1999; 33:E3. [ Links ]
12. Hattori M, Ito K, Konomoto T, Kawaguchi H, Yoshioka T and Khono M. Plasmapheresis as the sole therapy for rapidly progressive Henoch-Schonlein purpura nephritis in children. Am J Kidney Dis 1999; 33: 427-433. [ Links ] ]]>