Dr. Eduardo Zúñiga Rodríguez: Residente III Medicina Interna;
Dr. Salim Ahumada: Médico Internista;
Dr. Abraham Ali: Jefe Unidad Cuidados Intensivos Médicos; ]]>
Correspondencia Dr. Eduardo Zúñiga Rodríguez. Calle 163A No 13-60, Bogotá, D.C (Colombia). Telefono 6672727 Ext 4500. Email: ezuniga81@gmail.com
Recibido: 5/XII/06 Aceptado: 28/II/07
Resumen
La piomiositis es una infección infrecuente del músculo esquelético que afecta principalmente a hombres jóvenes no sólo de regiones tropicales, generalmente causada por Staphylococcus aureus. Describimos el caso de un paciente de 23 años que consultó por dolor abdominal irradiado a región glútea con incapacidad para la marcha. Refería antecedente de colocación de piercing y la presencia de forúnculo inguinal en resolución. Al examen físico se encontró estable hemodinámicamente, febril, con piercing en labio inferior, dolor abdominal a la palpación y dolor a la movilización de la cadera izquierda. La impresión clínica inicial fue artritis séptica para lo que se inició manejo; sin embargo, la evolución tórpida y los estudios imagenológicos concluyeron miositis inespecífica y abscesos metastásicos pulmonares. Requirió manejo en unidad de cuidado intensivo (UCI) con ventilación mecánica y antibióticos de amplio espectro con lenta resolución a la mejoría.
Palabras clave: piomiositis, Staphylococcus aureus, embolia séptica.
Abstract
Pyomiositis is an infrequent infection of the skeletal muscle, that affects mainly young men, and not only in the tropical regions. It is usually caused by Staphylococcus aureus. This is a case of a 23 year old patient that came to consultation due to abdominal pain irradiating to the buttocks region producing gate disability. He referred history of piercing and the presence of an inguinal furuncle in regression. He was hemodinamically stable at the physical examination, slight fever, a piercing on the lower lip, abdominal pain at palpation and pain when moving the left hip. The first clinical diagnosis was septic arthritis for which management started; however the torpid evolution and the imaging tests concluded unspecific myositis and pulmonary metastasic abscess. Management in the intensive care unit was required with mechanical ventilation and broad spectrum antibiotics. Improvement with slow regression.
Key words: pyomyositis, Staphylococcus aureus, septic embolism.
Paciente de 23 años con cuadro de ocho días de evolución de dolor progresivo en región glútea izquierda, de intensidad leve, no irradiado, que aumentó de intensidad hasta incapacitarlo parcialmente para la deambulación, asociado a fiebre no cuantificada y diaforesis.
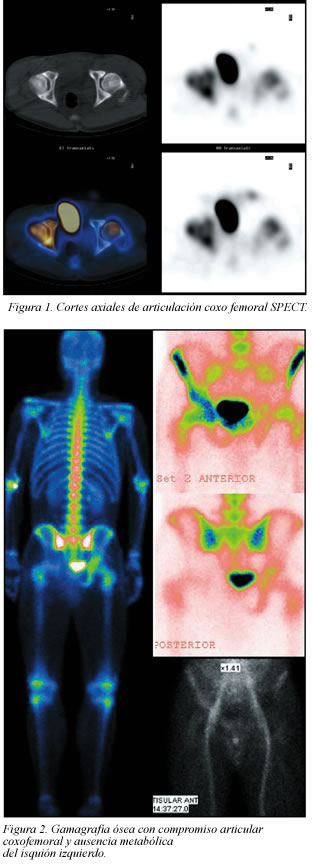
]]> Ocho días antes del inicio del cuadro estuvo en zona rural de Girardot, donde fue picado por garrapatas y otros artrópodos. Tiene como antecedentes la presencia de una lesión foruncular un mes antes, que resolvió espontáneamente; y la colocación de piercing en el labio inferior 15 días antes del cuadro, sin complicaciones inmediatas. No refirió factores de riesgo para VIH o inmunosupresión. A la revisión por sistemas acusaba pérdida de 6 kg en el último año, sin otros síntomas. Al examen físico de ingreso se encontraba TA 110/70 mmHg Fc 79x´ Fr 24x´ T° 38,7°C e índice de masa muscular 21 kg/m2. Mucosas secas con piercing en el labio inferior sin signos de infección, examen cardiopulmonar sin alteraciones; en hipogastrio presentaba dolor a la palpación profunda sin irritación peritoneal y sin masas. El examen osteoarticular evidenció marcha antálgica, con dolor a la flexión, aducción, rotación interna y externa de la cadera izquierda. En piel se encontraron lesiones secundarias a picaduras de insectos, escoriadas sin signos de infección. Considerando los hallazgos al examen físico se diagnosticó artritis séptica y por el antecedente de procedencia tropical y de picaduras por garrapatas se planteó infección por Borrelia. Se inició manejo antibiótico endovenoso con oxacilina y doxiciclina. En las primeras 24 horas de hospitalización los paraclínicos mostraron leucocitosis de 13200/mm3 (neutrófilos 75%) sin compromiso de las otras líneas sanguíneas, con PCR 15,8 mg/dL, ecografía de glúteo sin colecciones, gammagrafía ósea con cambios inflamatorios de tejidos blandos con desplazamiento de la vejiga a la derecha y ausencia metabólica del isquión izquierdo sin evidencia de compromiso articular coxofemoral (Figuras 1 y 2). Presentó rápido deterioro clínico con hipotensión, disnea en reposo, taquipnea, taquicardia, y mal estado general.

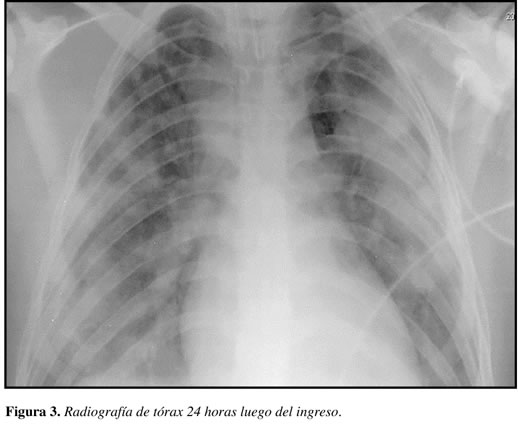
Gasimétricamente con acidemia metabólica (pH 7,33 BE 11.9 y HCO3 13.9). Se manejó con altos requerimientos de cristaloides sin recuperar tensión arterial, por lo que se trasladó a la unidad de cuidados intensivos médicos (UCI). Los paraclínicos en la UCI mostraron leucopenia de 2.860/mm3, bandemia y trombocitopenia de 92.800/mm3. La radiografía de tórax al ingreso de urgencias fue normal y 24 horas después mostró infiltrados alveolares en parches de predominio subpleural (Figura 3). Considerando el reporte gamagráfico y ante la sospecha de absceso abdominal se tomó TAC abdominopélvico, que mostró derrames pleurales bilaterales con consolidaciones subsegmentarias aisladas sugestivas de embolismo séptico; alteración de la densidad del músculo obturador interno con aumento del tamaño del mismo y de los músculos pectíneos izquierdos sin identificar colecciones susceptibles de drenaje percutáneo. Se consideró que el paciente cursaba con sepsis de origen pélvico secundario a miositis del músculo obturador interno con hallazgos de embolia séptica pulmonar, por lo que se inició antibiótico de amplio espectro con piperacilina tazobactam y vancomicina.
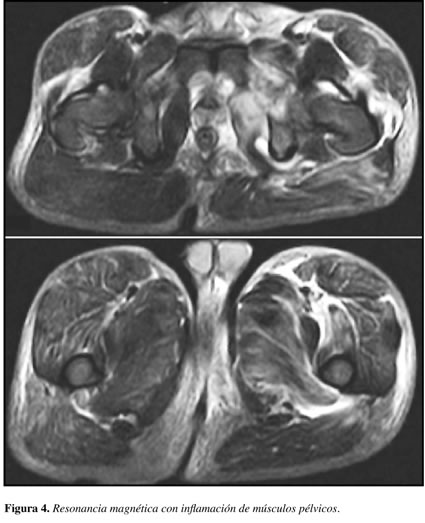
A pesar del manejo presentó deterioro hemodinámico, requiriendo inicio de soporte vasopresor y esteroides endovenosos. El reporte de hemocultivos mostró crecimiento de Staphylococcus aureus por lo que se suspendió piperacilina tazobactam y continuó con vancomicina y gentamicina. La resonancia de pelvis y muslo mostró importante proceso inflamatorio de los diferentes grupos musculares pélvicos en lado izquierdo (glúteo mayor, obturador interno, externo pectíneo y del grupo de los músculos aductores) concluyendo miositis inespecífica (Figura 4).
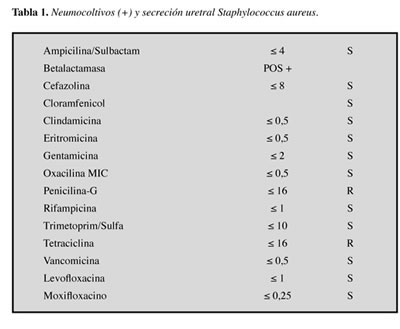
Como estudios complementarios se realizó ecocardiograma transesofágico que evidenció cor pulmonale con severa disfunción sistólica del ventrículo derecho con ventrículo izquierdo normal, sin vegetaciones. Serología para VIH negativa, VDRL no reactivo. Posteriormente se recibió antibiograma (Tabla 1), por lo que se inició nuevamente oxacilina en infusión para 24 horas.
]]>
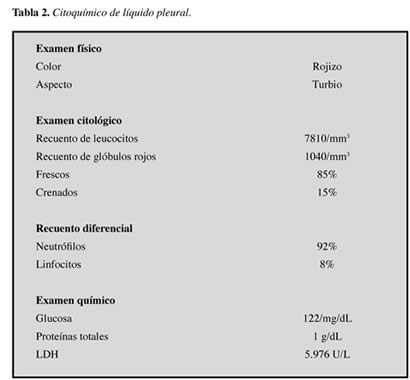
Durante su estancia en UCI persistió febril, con mayor compromiso respiratorio y de los índices de oxigenación con índice de injuria pulmonar (LIS) de 3,75 sugiriendo síndrome de dificultad respiratoria del adulto (SDRA). Requirió ventilación protectora pulmonar con hipercapnia permisiva, relajación muscular y sedación; a pesar de estas medidas presentó presiones elevadas en la vía aérea. Se decide ventilación en prono intermitente durante 48 horas, obteniendo mejoría de parámetros ventilatorios. Radiográficamente se mantuvo con infiltrados en los cuatro cuadrantes, e imagen de neumotórax bilateral secundario a altas presiones en vía aérea requiriendo colocación de toracostomía bilateral. El análisis de líquido pleural se muestra en la Tabla 2. Durante su evolución se aisló Candida tropicalis en línea arterial requiriendo manejo con anfotericina B.
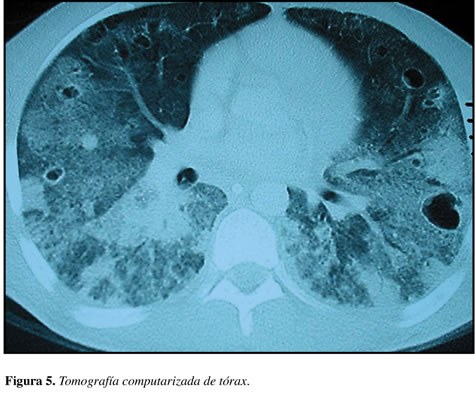
A pesar del cubrimiento antimicrobiano el paciente persistió con fiebre por lo que se tomo TAC toracoabdominal, que mostró múltiples consolidaciones parenquimatosas subsegmentarias de distribución periférica que comprometían predominantemente los segmentos posteriores de ambos pulmones con broncograma aéreo que se correlacionó con diagnóstico de embolismo séptico; además, múltiples imágenes cavitadas entre 10-20 mm, las cuales corresponden a zonas de necrosis del parénquima pulmonar y neumatoceles (Figura 5).
El paciente persistió con neumotórax derecho a pesar de toracostomía permeable, con drenajes hemorrágicos altos, y anemización importante en 24 horas requiriendo toracotomía abierta, encontrando hemotórax coagulado de 800 c.c, con múltiples microabscesos y áreas de despulimiento sin sangrado tanto en la pared interna del tórax como en el pulmón, sugiriendo ruptura de neumatóceles con anemización y hemorragias intermitentes, además del desarrollo de neumonía necrotizante por Staphylococcus aureus de acuerdo con la evidencia macroscópica descrita.
Evolucionó satisfactoriamente con adecuada respuesta al manejo antibiótico que se continuó hasta 21 días. Por ventilación prolongada se llevó a traqueostomía percutánea sin complicaciones, la cual posteriormente se ocluyó y retiró con adecuada tolerancia. Se inició programa de rehabilitación fisica-pulmonar y se dio de alta.
]]> DiscusiónLa piomiositis tropical se ha llamado también miositis tropical, piógena, infecciosa, purulenta o bacteriana entre otras. En general se define como una infección bacteriana aguda profunda del músculo esquelético sin relación con fenómenos fisiopatológicos de continuidad (1, 3). Inicialmente fue descrita por Virchow y Osler hacia 1800 como una infiltración difusa purulenta de los músculos (12), luego Scriba en 1885 hace referencia nuevamenta a ella (7), y sólo hasta 1980 se describe en Colombia y América Latina de los primeros casos por Iglesias y Barón (5, 6). Esta enfermedad es la causante de 4% de los ingresos hospitalarios en Uganda y 2.2% en Ecuador (2). Se describe en la literatura anglosajona 676 casos hasta el año 2002; sin embargo, hasta 1968 en Uganda se calculan 3.500 casos. La incidencia es variable de acuerdo con las diferentes regiones, siendo mucho más alta en países de África y la costa pacífica; mientras que países como Estados Unidos tienen una incidencia mucho más baja, pero no despreciable, por lo que la asociación con el trópico queda en entredicho, e incluso algunos autores dividen la enfermedad como tropical y no tropical (4, 7, 8). Afecta más frecuentemente a hombres con una relación 1.5:1, entre la primera y la tercera décadas de la vida; los músculos afectados generalmente son únicos en el 60%, principalmente pélvicos y de miembros inferiores; mientras que los de afectación múltiple como en el caso descrito, alcanzan hasta 43%, siendo el compromiso del músculo obturador infrecuente (15). El Staphylococcus aureus es el agente etiológico en 75 a 90% (8, 14), seguido por Streptococcus, Haemophilus, Klebsiella, Escherichia coli, Salmonella, Proteus, Bartonella, entre otros (4, 11, 12); los factores de riesgo incluyen el antecedente de trauma, infecciones virales o parasitarias, alteraciones del sistema inmune adquiridas o congénitas, antirretrovirales (7), deficiencia de tiamina, escorbuto, beriberi, uso de drogas intravenosas y asplenia (3, 8, 12).
Respecto a la fisiopatología de la enfermedad se debe recalcar que no tiene relación con lesiones por continuidad, dando importancia a la hipótesis de bacteremia transitoria por infecciones lejanas (3, 7). En el caso descrito no se puede descartar la relación entre la colocación del piercing, las lesiones dérmicas secundarias a la picadura de insectos y el antecedente de la lesión foruncular con el desarrollo de piomiositis.
Llama la atención que estudios en animales han demostrado que el músculo esquelético es resistente a la bacteremia y solamente es susceptible luego de alguna alteración estructural favorecida por infecciones parasitarias, virales, choque eléctrico, convulsiones o trauma (1) y además algunos han postulado que existen cepas con miotropismo que se colocan en contacto con receptores de fibronectina en las células musculares como puerta de entrada (12). Los hallazgos patológicos muestran edema, miocitolisis, y en caso de infecciones por Streptococcus necrosis muscular.
La presentación clínica se divide en tres etapas (1). En la primera semana (fase invasiva) ocurre la entrada del microorganismo al músculo comprometiendo la fascia y aponeurosis, manifestándose con fiebre, mialgia localizada y malestar general; es característico que los pacientes reconsulten frecuentemente por un difícil diagnóstico en este periodo. Durante la segunda a tercera semanas (fase supurativa) hay evidencia de manifestaciones locales y sistémicas de infección, describiéndose en esta etapa la presencia de una masa dolorosa, firme y de consistencia leñosa. En la fase de toxicidad (días a meses) se describe signos locales de infección así como choque séptico e incluso abscesos metastáticos (piomiositis fulminante) (1, 2) como los que se presentaron a nivel pulmonar en el paciente descrito. Es una enfermedad de difícil diagnóstico, ya que los signos locales no son aparentes y pueden simular apendicitis, osteomielitis, artritis séptica o tromboflebitis (1-4). En algunas oportunidades pueden tener una presentación atípica con abscesos pulmonares, cerebrales o hepáticos, pericarditis, miocarditis, endocarditis, meningitis o falla renal. La mortalidad alcanza hasta el 10% de los casos y en la población pediátrica hasta 25% (4).
Las pruebas diagnósticas muestran leucocitosis y desviación a la izquierda, VSG elevada y en algunas oportunidades eosinofilia, puede haber una ligera elevación de las transaminasas, CPK, deshidrogenasa láctica. Los hemocultivos pueden ser positivos hasta en 38% de los casos (1, 2, 4). Las imágenes diagnósticas pueden ser útiles; la radiografía descarta patologías óseas, pero con poca especificidad y sensibilidad para el diagnóstico de miositis; la tomografía muestra aumento del tamaño muscular en forma asimétrica, hipodensidad y gas periférico; además puede mostrar embolizaciones sépticas (4, 9). La resonancia magnética es la prueba más precisa que puede demostrar inflamación difusa con hiperintensidad en T1 y T2, entre otros, además descarta otras patologías como hematomas, tumores o compromiso osteoarticular (4, 10, 13). La gamagrafía es poco usada por sus altos costos y menor definición anatómica (2).
El manejo debe ser con antibióticos antiestafilococo como oxacilina con o sin aminoglucósidos, glicopéptidos o antibióticos de última generación como linezolid, dalfopristin-quinapristin (2). La duración del tratamiento debe ser de seis semanas inicialmente parenteral y luego oral; en caso de persistir con fiebre se debe descartar resistencia antibiótica, sitios avasculares como abscesos o fiebre por antibióticos. El manejo quirúrgico es parte fundamental del tratamiento; recomendándose siempre el drenaje de abscesos abierto o percutáneo. En el momento no hay medidas de prevención eficaces; sin embargo, algunos han recomendado el uso de mupirocina nasal, rifampicina o dicloxacilina.
Agradecimientos
A los doctores Sinay Arévalo y Rodolfo Dennis por su orientación en la edición y preparación del artículo.
Referencias
]]>1. Bickels J, Ben-Sira L, Kessler A, Wientroub S. Primary Pyomyositis. J Bone Joint Surg Am 2002; 84: 2277-86. [ Links ]
2. Chauhan S, Jain S, Varma S, Chauhan S. Tropical pyomyositis (myositis tropicans): current perspective. Postgrad Med J 2004; 80; 267-70. [ Links ]
3. Small L, Ross J. Tropical and Temperate Pyomyositis. Infect Dis Clin North Am 2005; 19: 98189. [ Links ]
4. Fan HC, Lo WT, Chu ML, Wang CC. Clinical characteristics of staphylococcal pyomyositis. J Microbiol Immunol Infect 2002; 35: 121-24. [ Links ]
5. Iglesias A, Pineda R, Piomiositis Tropical. Acta Med Colomb 1980; 5: 33-43. [ Links ]
6. Baron A, Rodriguez G. Piomiositis Tropical. Acta Med Colomb 1980; 5: 45-52. [ Links ]
7. Villamil-Cajoto I, Maceiras-Pan F, Villacián-Vicedo MJ. Pyomyositis. Report of seventeen cases. Rev Med Chil 2006; 134: 31-8. [ Links ]
8. Martín-Millán M, García-Ibarbia C, Gutiérrez-Cuadra M, Gutiérrez-Santiago M, Fernández-Sampedro M, González-Macías J, et al. Piomiositis: una revisión retrospectiva en un hospital terciario del norte de España. Enferm Infecc Microbiol Clin 2006; 24: 173-7. [ Links ]
9. Cook R, Ashton R, Aughenbaugh G, Ryu J. Septic Pulmonary Embolism: Presenting Features and Clinical Course of 14 patients. CHEST 2005; 128: 162-6. [ Links ]
10. Boniotti V, Carlone N, Perboni G, Caudana R. Apporto dell´imaging nella valutazione della piomiosite. Radio Med 2005; 109: 40413. [ Links ]
11. De Olivieira. Tropical Pyomiositis. An Bras Dermatol 2005; 4: 413-4. [ Links ]
12. Crum NF. Bacterial Pyomyositis in the United States. Am J Med 2004; 117: 420-8. [ Links ]
13. Gordon B, Martinez S, Collins A. Pyomyositis: characteristics at CT and MR imaging. Radiology 1995; 197: 279-86. [ Links ]
14. ValerianoMarcet J, Carter D, Vasey F. Soft Tissue disease. Rheum Dis Clin North Am 2003; 29: 7788. [ Links ]
15. Yahalom G, Guranda L, Meltzer E. Internal obturator muscle abscess caused by Klebsiella pneumoniae. J infect 2007; 54: 157 60. [ Links ] ]]>