Tuberculosis extrapulmonar: revisión de 102 casos en el Hospital Universitario San Jorge de Pereira, 2000-2004
William Arciniegas, Dora Luisa Orjuela
Facultad de Ciencias de la Salud, Universidad Tecnológica de Pereira, Pereira, Colombia
Introducción. La tuberculosis continúa siendo un problema de salud pública en el mundo. Es necesario conocer su magnitud en cada institución, la oportunidad en el diagnóstico y la utilización de recursos.
Objetivo. Determinar las localizaciones y caracterizar la tuberculosis extrapulmonar desde el punto de vista epidemiológico, clínico, microbiológico, de diagnóstico y de costos hospitalarios de los pacientes egresados en un hospital estatal de III nivel.
Materiales y métodos. Estudio descriptivo retrospectivo realizado entre el 2000 y el 2004 mediante la revisión de historias clínicas y archivos de laboratorio de pacientes egresados con diagnóstico de tuberculosis extrapulmonar del Hospital Universitario San Jorge de Pereira, Colombia.
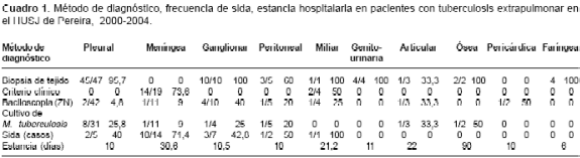
Resultados. Se encontraron 102 casos, con promedio de edad de 31,6 años, de los cuales el 62,7% correspondía a hombres. El 70,6% procedía del área urbana y el 59,6% presentó síntomas clínicos mayores a los 15 días de evolución. La forma más frecuente de presentación fue la pleural, con 47 casos, seguida de la meníngea con 19, la ganglionar con 13, la peritoneal con 5, la miliar con 4, la genitourinaria con 4, la faríngea con 4, la articular con 3, la ósea con 2 y la pericárdica con 1 caso. Los métodos de diagnóstico más utilizados fueron la biopsia en 68 casos (66,6%), el clínico en 28 (27,4%). Por medio de baciloscopia con coloración de Zielh Neelsen, se diagnosticó el 3,9%, y con el cultivo de Mycobacterium tuberculosis, el 5,8%. El tiempo de estancia hospitalaria promedio fue de 13 días y el costo promedio fue de $5'784.603 por caso. Fallecieron 15 pacientes, de los cuales el 60% se asoció con sida, y 53,3% con meningitis.
Conclusión. Las localizaciones más frecuentes fueron la pleural, la meníngea y la ganglionar. El principal método de diagnóstico fue la biopsia. La estancia prolongada se relacionó con demora en el diagnóstico y sida. La mortalidad fue mayor en los casos de sida y localización meníngea.
Palabras clave: tuberculosis, signos y síntomas, diagnóstico, costos de hospital, síndrome de inmunodeficiencia adquirido.
]]> Extrapulmonary tuberculosis: a review of 102 cases in Pereira, Colombia.Introduction. Tuberculosis continues to be a serious public health problem worldwide. At the local institutional level, the magnitude of the problem must be assessed in terms of diagnosis efficiency and adequate use of resources.
Objective. to determine the disease focus and to summarize the epidemiologic, clinical, microbiologic, and diagnostic data, along with associated hospital costs in a third level public hospital.
Materials and methods. A retrospective study based on clinical records of 102 patients with extrapulmonary tuberculosis occurring between 2000 and 2004 and discharged from the Hospital Universitario San Jorge in Pereira, Colombia, was carried out.
Results. The average patient age was 31.6 years; 62.7% were men and 70.6% were urban dwellers. The most frequent form was pleural TB with 47 cases, followed by the meningeal (19), lymphadenitis (13), peritoneal (5), miliary (4), genitourinary (4), pharyngeal (4), osteoarticular (3), skeletal (2), and pericardial (1) forms. The diagnostic methods were biopsy in 68 cases (66.6%), and clinical diagnosis in 28 (27.4%). Zielh-Neelsen stain diagnosed 3.9% of cases and bacterial culture5.8%. The average hospital stay was 13 days. The average cost was of US $2,410 per case. Fifteen patients died; of these 9 had AIDS and 8 had meningitis.
Conclusions. The most frequent extrapulmonary forms were pleural tuberculosis, meningeal tuberculosis and lymphadenitis. The principal diagnostic method was the biopsy. A prolonged hospital stay was associated with a delay in diagnosis and AIDS infection. The highest mortality was associated with AIDS and the meningeal form of tuberculosis.
Keywords: Tuberculosis, signs and symptoms, diagnosis, hospital costs, acquired immunodeficiency syndrome
La tuberculosis es un grave problema de salud pública en el mundo; una tercera parte de la población mundial está infectada por el bacilo de Kock, y se reportan nueve millones de casos nuevos al año y tres millones de muertes. El 95% de los casos y el 98% de las muertes por tuberculosis ocurre en países no industrializados (1). Se estima que entre el 2000 y el 2020 cerca de mil millones de personas se infectarán, 200 millones enfermarán y 35 millones morirán por esta causa.
Desde 1997, a nivel mundial se inició una tendencia sostenida al incremento de la enfermedad. En Colombia, las dos terceras partes de las entidades territoriales tuvieron incidencias superiores al promedio nacional (26 por 100.000 habitantes), con seis departamentos clasificados como de muy alto riesgo. En el 2002 se notificaron 11.376 casos, 1.509 de ellos extrapulmonares, lo que muestra un incremento del 1,7% con respecto al 2001 (2).
La tuberculosis extrapulmonar se produce cuando las actividades de detección, diagnóstico y tratamiento de los casos pulmonares no se realizan oportunamente. Puede afectar cualquier órgano y destruirlo si no se tratan a tiempo y, además, la condición es una gran simuladora que aparece bajo la forma de otras enfermedades; las formas más comunes son la pleural, la meníngea y la miliar (3). La infección por VIH ha cambiado la epidemiología, aumentando el riesgo de tuberculosis extrapulmonar y haciendo más difícil el diagnóstico oportuno por la presentación clínica atípica y la presencia de población paucibacilar (4). Según el Ministerio de Protección Social, en Colombia el sida fue la cuarta causa de muerte en población joven en el 2001, y se estima que las personas portadoras del VIH/sida son entre 140.000 y 200.000 y que solamente 4.000 reciben tratamiento (5).
]]> La modificación en 1993 de la estructura del programa de tuberculosis en Colombia, acompañada con una reducción de los recursos, afectó las labores de localización de casos, de supervisión y de capacitación. Debido al deterioro en las actividades de búsqueda y registro de casos, el departamento de Risaralda, por ejemplo, muestra una aparente reducción en la incidencia de tuberculosis pulmonar y extrapulmonar: las formas extrapulmonares disminuyeron en forma sostenida de 8,3 por 100.000 habitantes en 1997 a 2,0 en el 2001 (6).La demanda de atención médica por remisión de casos de TB extrapulmonar a instituciones de tercer nivel de atención ocurre en la forma esperada, pero existen grandes deficiencias en el abordaje diagnóstico, el inicio del tratamiento y el seguimiento (7).
En este estudio nos propusimos caracterizar los casos de tuberculosis extrapulmonar hallados en el Hospital Universitario San Jorge de Pereira (HUSJ) entre enero del 2000 y junio de 2004 desde el punto de vista epidemiológico, microbiológico y clínico, y establecer los costos de su atención.
Materiales y métodos
Este es un estudio descriptivo retrospectivo que incluyó el análisis de las historias clínicas y de los archivos de laboratorio de 102 pacientes que egresaron con diagnóstico de tuberculosis extrapulmonar entre el 1 de enero de 2000 y el 30 de junio de 2004 en el HUSJ de Pereira. Este hospital es un centro de referencia de tercer nivel de atención para la población del departamento de Risaralda y municipios vecinos de otros departamentos.
Las variables utilizadas fueron epidemiológicas, clínicas, de laboratorio, métodos de diagnóstico, asociación con sida, estancia hospitalaria y costos de hospitalización.
En la tuberculosis extrapulmonar se considera como caso sospechoso aquél que cumple los criterios clínicos que sugieren tuberculosis del órgano afectado. Para efectos de este estudio se definió cada uno de los casos como se describe a continuación.
1. Derrame pleural tuberculoso: todo caso sospechoso con base en criterios clínicos que sugirieran tuberculosis y cumplieran, al menos, uno de los siguientes criterios: a) muestras positivas por baciloscopia con la coloración de Zielh Neelsen (ZN) o cultivo para Mycobacterium tuberculosis en líquido o biopsia pleural; b) espécimen de biopsia pleural con granulomas con necrosis de caseificación, y c) medición de adenosina deaminasa mayor de 32 u/l a 37°C.
2. La tuberculosis meníngea se consideró caso en presencia de uno de dos criterios: clínico o microbiológico. El criterio clínico se basó en el cumplimiento, al menos, de dos de los siguientes signos: a) anormalidades del sistema nervioso central que sugirieran causa infecciosa de tipo tuberculosis; b) alteración del líquido cefalorraquídeo de tipo inflamatorio que sugiriera meningitis; c) alteraciones de la tomografía axial computarizada o resonancia magnética compatibles con tuberculosis del sistema nervioso central; d) PPD mayor a 10 milímetros; e) historia de contacto reciente con adulto bacilífero, y f) medición de adenosina deaminasa en líquido cefalorraquídeo mayor de 5 u/l a 37°C. El criterio microbiológico consistió en muestras positivas por baciloscopia con la coloración ZN o cultivo de M. tuberculosis en líquido cefalorraquídeo.
3. Como tuberculosis miliar se consideró todo caso sospechoso con base en criterios clínicos que sugiriera tuberculosis con el cumplimiento, por lo menos, de uno de los siguientes signos:
]]> a) muestras positivas por baciloscopia con la coloración de ZN o cultivo de M. tuberculosis; b) biopsia de tejido que presentara granulomas con necrosis de caseificación respaldada por el criterio radiológico, y c) criterio radiológico con base en imágenes micronodulares múltiples diseminadas bilateralmente.4. Para las tuberculosis articular, ganglionar, genitourinaria, pericárdica, peritoneal, ósea y de faringe se aceptó todo caso sospechoso con base en criterios clínicos que sugirieran tuberculosis con el cumplimiento de uno de los siguientes requisitos: a) muestras positivas por baciloscopia con la coloración ZN o cultivo del M. tuberculosis en el correspondiente tejido o líquido biológico; b) el respectivo espécimen de biopsia con granuloma con necrosis de caseificación, y c) adenosina deaminasa elevada.
Resultados
En los 102 pacientes estudiados, con un promedio de 31,6 años (rango, 7 meses a 75 años), 64 fueron hombres (62,7%), y el 70,6% procedía del área urbana. El tiempo de evolución de los síntomas fue menor de 15 días para el 40,4%, entre 15 y 30 días en el 31,9%, y más de 30 días en el 27,7%.
La forma más frecuente fue la pleural con 47 casos (46,0%), seguida en orden de frecuencia por la meníngea con 19, la ganglionar con 13, la peritoneal con 5, la miliar con 4, la genitourinaria con 4, la faríngea con 4, la articular con 3, la ósea con 2, y la pericárdica con 1.
Los métodos de diagnóstico utilizados en todas las formas de presentación de la enfermedad fueron la biopsia en 68 casos (66,6%), seguida del criterio clínico en 18 (27,4%), la identificación del bacilo por la coloración de ZN en 15 (14,7%), el aislamiento de M. tuberculosis en 13 (13,0%), y aumento de la adenosina deaminasa en 3 (2,94%), 2 de los cuales tenían localización pleural; en uno de estos dos últimos se realizó simultáneamente biopsia pleural positiva, y en el otro se administró tratamiento para tuberculosis con evolución satisfactoria (
cuadro 1).
En algunas ocasiones, varios métodos fueron positivos de manera simultánea; sólo en dos casos se presentaron bacilos ácido alcohol resistentes en la biopsia. Al analizar separadamente cada método con resultado diagnóstico conclusivo, sin que simultáneamente diera positivo con otro, se encontró que 3,9% de los casos se diagnosticó con baciloscopia por coloración de ZN; 5,8% con cultivo de M. tuberculosis; 62,7% con biopsia, y con la adenosina deaminasa se sugirió la presencia de tuberculosis en el 0,98%; todos los otros casos se evaluaron con base en criterios clínicos.
La estancia hospitalaria promedio fue de 13 días, con rango entre 1 a 80 días, pero más prolongada en tuberculosis de localización meníngea. El costo promedio fue de $5'784.603, fue la forma meníngea la de mayor costo. Fallecieron 15 pacientes (14,7%), de los cuales el 60% se asoció con sida y el 53,3% con meningitis.
]]> Tuberculosis pleuralSe presentaron 47 casos. La edad de los pacientes osciló entre 6 y 75 años, con un promedio de 36,1 años; dos casos se presentaron en menores de 15 años; el 68% tenía entre 15 y 45 años. El 70,2% correspondía a hombres y el 70,2% procedía de Pereira. El compromiso tanto del espacio pleural derecho como del izquierdo se presentó en igual proporción y sólo un caso fue bilateral.
El tiempo de evolución de los síntomas para el 80,8% de los casos fue menor de 30 días.
Los síntomas clínicos más frecuentes fueron: fiebre en el 95,4%, disnea y tos en 61,3%, dolor torácico en 47,7%, disminución de peso en 34,0%, y expectoración en 22,7%. Sólo un paciente de 75 años fue asintomático.
En el 97,8% de los casos se detectó en el examen citoquímico del líquido pleural exudado linfocítico, y el único caso de trasudado con predominio de neutrófilos se asoció con sida.
En el 93,1% de los casos el diagnóstico se hizo mediante biopsia pleural con aguja percutánea. Hubo 4 casos diagnosticados después de la decorticación por probable "empiema pleural bacteriano", los cuales presentaron granulomas con necrosis caseosa en la patología, aunque en ninguno se había considerado la tuberculosis. Se realizó baciloscopia por coloración ZN en líquido pleural a 42 pacientes (89,3%), de los cuales sólo dos fueron positivos. Se solicitó cultivo de M. tuberculosis del líquido pleural para 31 pacientes (65,9%), el cual arrojó 8 casos positivos (25,8%).
El tamaño del derrame pleural calculado radiológicamente por altura de la radiopacidad fue de un tercio del hemitórax en el 31,8%, de dos tercios en el 27,2% y masivo en el 40,9%. Se demostraron septos en la pleura por ecografía en nueve casos.
Un caso presentó derrame pleural mes y medio después de iniciado el tratamiento para tuberculosis pulmonar; otro caso con sida presentó compromiso pleural bilateral, pericárdico y peritoneal.
En las biopsias pleurales se hizo coloración de Zielh Neelsen, con resultados negativos en todos los casos.
Según la información recogida, se solicitaron cinco estudios de comprobación de VIH, de los cuales dos fueron positivos, una niña de 6 años y una mujer de 40 años.
]]> El costo promedio de cada hospitalización fue de $3`058.000, y el máximo de $10`332.000.Tuberculosis meníngea
Se presentaron 19 casos en personas cuyas edades oscilaron entre 7 meses y 70 años (promedio de 27,9 años); 10 eran mujeres (52,6%) y 9 hombres (47,4%). El tiempo entre el inicio de los síntomas y la solicitud de la primera consulta fue de 21 días, y el tiempo de hospitalización promedio fue de 30,6 días.
Las principales manifestaciones clínicas fueron: cefalea (64,4%), fiebre (63,1%), pérdida de peso (10,5%), ptosis palpebral (10,5%), y desviación de la mirada (5,2%).
El examen citoquímico del líquido cefalorraquídeo fue anormal en todos los casos; cuando los síntomas se prolongaron por menos de 10 días hubo predominio de polimorfonucleares; en los otros casos predominaron los linfocitos. Se halló elevación de las proteínas e hipoglucorraquia en el 70% de los casos.
La tomografía axial computarizada cerebral fue normal en cinco casos (26,3%); la alteración más frecuente fue la hidrocefalia en cinco casos (26,3%); hubo hallazgos inespecíficos como la hipodensidad en tres casos, edema difuso en uno,y calcificación basal en otro. En dos personas no se realizó el examen debido al deterioro avanzado de su estado general.
El diagnóstico se estableció con mayor frecuencia mediante criterio clínico (14 casos)(73%). En líquido cefalorraquídeo se diagnosticó un caso por medio de baciloscopia con coloración de ZN y otro por cultivo de M. tuberculosis; se solicitó prueba de adenosina deaminasa para dos pacientes, y en uno de ellos fue sugestiva de tuberculosis. El diagnóstico clínico de un paciente fue sugestivo de tuberculosis meníngea y pulmonar simultánea-mente, con baciloscopia positiva en el lavado bronquial positiva. No se solicitaron exámenes de comprobación de tuberculosis para 42,1% de los pacientes.
Diez pacientes tenían sida (52%). Entre los 4 y los 54 días de hospitalización fallecieron 8 pacientes, todos con sida.
El costo de hospitalización osciló entre $ 1'114.420 y $ 21'767.984, para un promedio de $ 9'246.421 por caso.
Tuberculosis ganglionar
]]> Se encontraron 13 casos de personas con edades entre 4 y 40 años (promedio de 23,2 años), tres de ellas menores de 15 años. El 61,5% correspondía a hombres. El tiempo promedio de duración de los síntomas fue de 38,5 días. Las principales manifestaciones clínicas fueron la presencia de masa en crecimiento (100%), fiebre y dolor en el sitio de la adenomegalia (38%), astenia (30%), pérdida de peso y anorexia (23%) y diaforesis (15%); un caso fue asintomático. El tamaño promedio de la masa ganglionar fue de 2,2 cm. El sitio más frecuente fue la región cervical con siete casos (53,8%), seguido de las regiones supraclavicular y axilar con 15,4% cada una, y las maxilar e inguinal con 7,7% cada una. Los casos de localización en cuello suman el 76,8%. Cuatro casos de ganglios localizados en cuello se fistularon y un caso se asoció con sida.Se realizó biopsia del ganglio a 10 pacientes (76,9%) y en todos los casos se hallaron granulomas con necrosis de caseificación. La coloración de ZN fue positiva en una muestra de tejido, y en tres casos se encontró pus de la fístula (23,1%); de los cuatro cultivos solicitados sólo uno fue positivo. En un niño de 12 años, contacto reciente de una persona tuberculosa, la tuberculosis ganglionar se asoció con la pulmonar. Se comprobó sida asociada con neumonía en dos personas, ninguno de las cuales falleció.
La estancia promedio fue de 10,5 días, con un rango entre 1 y 50 días. El costo promedio fue de $963.601 con valores que oscilaron entre $352.709 y $1'982.276.
Tuberculosis peritoneal
Se presentaron cinco casos en personas con edad promedio de 28 años. Los síntomas más frecuentes fueron fiebre y dolor abdominal y su duración promedio fue de 40 días. En dos casos el diagnóstico se hizo con biopsia por laparotomía, un caso por coloración de ZN y cultivo de M. tuberculosis; otro caso (paciente de 14 años) fue sugestivo de respuesta adecuada al tratamiento para tuberculosis por el nivel de adenosina deaminasa de 79 u/l, y otro caso por biopsia percutánea positiva. El promedio del costo fue de $1'870.000 y de la estancia, 10 días.
Tuberculosis miliar
Se encontraron cuatro casos en personas con edad promedio de 31,2 años (todos hombres), y síntomas de tos, fiebre y astenia. Dos pacientes fueron diagnosticados con criterios clínicos, uno por coloración de ZN en esputo y otro por biopsia de ganglio, este último asociado a sida. Fallecieron dos pacientes. El promedio de la estancia fue de 21,2 días y del costo, $10'840.000.
Tuberculosis faríngea
Se presentaron cuatro casos en personas con edad promedio de 47,8 años y síntomas de disfonía, odinofagia y obstrucción nasal detectados con biopsia en lesiones ulcerativas. El promedio de la estancia fue de 6 días y del costo, $1'550.000
Tuberculosis genitourinaria
]]> Se encontraron cuatro casos en personas con edad promedio de 34,3 años, tres de ellas con compromiso de trompas de Falopio y ovarios y una en próstata. Todas las personas consultaron por dolor pélvico y el diagnóstico se confirmó por biopsia. El promedio de la estancia fue de 11 días y del costo, $2'620.000. No hubo ningún caso de tuberculosis renal.Tuberculosis articular
Hubo tres casos localizados en rodilla, dos de los cuales presentaron fístula cutánea. El diagnóstico se realizó por baciloscopia de pus en uno, en otro por cultivo de biopsia para M. tuberculosis, y en el otro por biopsia para necrosis de caseificación. El promedio de la estancia fue de 22 días y del costo, $3'050.000.
Tuberculosis ósea
Se detectaron dos casos con mal de Pott. Un paciente de 4 años tuvo síntomas de dolor en la región lumbar durante 4 meses y el diagnóstico se confirmó por biopsia. El otro paciente (de 60 años) con antecedente de tuberculosis pulmonar 30 años antes, tuvo síntomas de dolor durante un año; el diagnóstico se confirmó con cultivo de pus del absceso y biopsia. La estancia fue de tres meses en cada caso y el costo promedio fue de $35'000.000.
Tuberculosis pericárdica
Se presentó un caso de un niño de 11 años, con síntomas de fiebre y dolor retroesternal durante 10 días, diagnosticados por coloración de ZN en líquido pericárdico y adenosina deaminasa sugestiva de tuberculosis; la biopsia mostró inflamación inespecífica. Se presentó taponamiento pericárdico por derrame grave, el cual fue drenado quirúrgicamente. La estancia fue de 21 días y el costo, $9'904.167.
Discusión
La tuberculosis es la segunda enfermedad responsable de mortalidad en adultos en el mundo. En los países en desarrollo ocurre el 95% de los casos, 75% de ellos en la población económicamente productiva (15 a 45 años). Las muertes por tuberculosis corresponden al 25% de la mortalidad evitable (8).
Entre 1997 y 2002, el programa de control de tuberculosis en Pereira disminuyó de manera evidente la búsqueda de sintomáticos respiratorios por medio del indicador de concentración de baciloscopias por paciente, el cual ha oscilado entre 2,3 y 2,4 (inferior a la norma de 2,5). Igualmente, se redujo en 25% el número de baciloscopias y en 75% el de los cultivos de M. tuberculosis. En el 2000 hubo menos diagnóstico de casos con baciloscopia positiva y se estudió el 53,9% de los contactos inscritos. Así mismo, la tasa de letalidad aumentó de 6,4% en 1997 a 8,8% en el 2000. Estas estadísticas sugieren que se presta una atención inoportuna de la enfermedad en su forma pulmonar y extrapulmonar, lo que resulta en un mayor impacto económico sobre un programa con escasez de recursos.
]]> Los efectos negativos más relevantes de la implementación del Sistema General de Seguridad Social en Salud de Colombia en las acciones de control de la tuberculosis fueron la falta de voluntad política, la corrupción en el manejo de los recursos, la poca capacidad técnico-administrativa, la deficiencia del Estado en las actividades de supervisión a nivel local, y el inadecuado cumplimiento de las obligaciones administrativas y financieras por parte del Estado (9).Existe una demanda importante de atención médica por causa de la tuberculosis en sus formas pulmonar y extrapulmonar; sin embargo, en un número importante de casos no se considera el diagnóstico en el momento de la remisión del paciente al tercer nivel de atención. Por ejemplo, el 78,7% de los casos de tuberculosis pleural en este estudio fue diagnosticado como neumonía bacteriana con derrame pleural en los niveles I y II de atención.
Por otro lado, si bien la tuberculosis es una enfermedad de notificación obligatoria ante los organismos de salud, encontramos un grave subregistro en el departamento de Risaralda, pues de los 102 casos diagnosticados durante el período de estudio se hallaban registrados solamente 26, lo cual, asociado al deterioro de las actividades de localización de casos, supervisión, capacitación e insuficiente asignación de recursos, empeora el panorama.
El diagnóstico rápido y definitivo de la tuberculosis extrapulmonar ha sido siempre un desafío, pues es la sospecha clínica con respecto a la enfermedad la que permite iniciar estudios apropiados. Además, éstos tienen sus limitaciones: la baja sensibilidad de la baciloscopia con coloración de ZN y del cultivo para M. tuberculosis en líquidos y biopsias, ya que depende del estado paucibaciliar de los especímenes, y la dificultad de obtener muestras de tejidos para la confirmación diagnóstica, como en el caso de la tuberculosis meníngea.
La morbilidad asociada más importante fue el sida.
Tuberculosis pleural
La enfermedad tiende a comprometer a un grupo joven (72,2% de los pacientes era menor de 45 años), y se presenta de forma aguda o subaguda. El síntoma principal fue la fiebre; la característica en el líquido pleural fue la linfocitosis, y la mayoría de los pacientes no tenían una condición predisponente, lo que coincide con lo observado en otros estudios (10). En una serie de 105 casos con pleuritis tuberculosa, el cultivo de la biopsia y el del líquido fueron positivos en el 61% y en el 27% de los pacientes, respectivamente (11). En nuestro estudio no se realizó cultivo de biopsias, y el cultivo del líquido pleural fue de poca sensibilidad (25,8%). La baciloscopia con coloración de ZN del líquido pleural aportó poco al diagnóstico, ya que únicamente el 4,76% de los casos fueron positivos, los cuales también habían resultado positivos simultáneamente en la biopsia con aguja. Con la biopsia pleural percutánea se diagnosticó tuberculosis en el 93,1% de los casos en los que se realizó, lo que también se ha reportado en otros estudios (12). Éste resultó ser el método de diagnóstico más sensible, y es una técnica simple, segura y poco invasiva.
Los marcadores bioquímicos como la adenosina deaminasa, gamma interferón producido por los linfocitos CD4, son parámetros útiles para el diagnóstico temprano de pleuresía tuberculosa (13,14). La sensibilidad y especificidad de la ADA depende de la prevalencia de tuberculosis en la población. La PCR tiene resultados variables: en un estudio de 21 pacientes con tuberculosis pleural confirmada, la PCR mostró sensibilidad del 81% y especificidad del 100% (15), mientras en otro estudio presentó una sensibilidad entre 42% y 81% (16).
Al definir la sensibilidad de la biopsia pleural con aguja con respecto al número de muestras obtenidas, la cantidad no fue importante para el diagnóstico de tuberculosis, contrario a lo que ocurre en el cáncer, en que la sensibilidad aumenta según la cantidad de especímenes (17). En el presente trabajo se tomaron un mínimo de cuatro muestras en todos los pacientes. Para el diagnóstico de tuberculosis se ha recomendado que, cuando un primer estudio de biopsia pleural percutánea no es concluyente, se debe repetir la biopsia con el mismo método para aumentar su sensibilidad (18). En el estudio de Villena et al. (19) realizado en 100 pacientes, no se encontraron diferencias en las complicaciones cuando la biopsia pleural percutánea se realizó de manera ambulatoria; en nuestro estudio no se solicitó la biopsia de manera ambulatoria ante la ausencia de sospecha clínica de la enfermedad, no contar con una sala de procedimientos ambulatorios adecuada, y al hecho de que el tiempo de espera de los resultados incrementa notablemente los costos.
Tuberculosis ganglionar
]]> Aunque cualquier ganglio linfático puede estar comprometido, los cervicales suelen ser los más afectados (20). En pacientes con sida pueden encontrarse agregados laxos de histiocitos, sin granulomas bien formados (21,22), pero en nuestro estudio los resultados de patología mostraron en todos los casos granulomas con necrosis de caseificación. El método de diagnóstico más efectivo fue la biopsia del ganglio; en ningún caso se envió a cultivo de M. tuberculosis el tejido de ganglio. De los cuatro casos con fístula, en tres se realizó el diagnóstico por baciloscopia.La toma para la baciloscopia del pus y la biopsia para diagnóstico debería realizarse en forma ambulatoria, pues los costos se incrementan con la hospitalización, y la entrega de los resultados tarda en promedio 10 días.
Tuberculosis meníngea
En los casos de meningitis, sólo el 21% de los pacientes presentó signos meníngeos. En concordancia con lo reportado en la literatura, en los primeros 10 días de los síntomas hay predominio de polimorfonucleares en el líquido cefalorraquídeo. En la gran mayoría de nuestros pacientes, el diagnóstico fue clínico. No se solicitaron exámenes para comprobación de tuberculosis en 42,1% de los pacientes, incluso contando con las muestras del líquido cefalorraquídeo, y en todos se inició el tratamiento para tuberculosis. Sólo uno de los nueve cultivos solicitados fue positivo para M. tuberculosis, en tanto que dos casos fueron positivos por coloración de ZN en líquido cefalorraquídeo. La PCR no se realizó en ningún caso y la prueba de adenosina deaminasa se solicitó en dos casos, uno de los cuales resultó sospechoso de tuberculosis.
El diagnóstico por imágenes del sistema nervioso central no es específico, pero sí sugestivo o compatible, y en muchas ocasiones se convierte en punto de partida del análisis diagnóstico. Los hallazgos más frecuentes de la tomografía axial computarizada, que es anormal en el 80% de los casos, son la dilatación ventricular, la hidrocefalia, las lesiones hipodensas, el engrosamiento de las meninges, los infartos cerebrales, los granulomas y los tuberculomas (23,24). Nuestros hallazgos fueron similares a los descritos en 214 niños turcos con tuberculosis meníngea, en quienes la tomografía de cráneo mostró hidrocefalia en 80%, enfermedad del parénquima cerebral en 26% y meningitis bacilar en15% (25).
Diez de nuestros pacientes (52,6%) tenían además sida y, de ellos, el 80% falleció. De acuerdo con la literatura, la mortalidad por asociación de tuberculosis meníngea y sida oscila entre el 33% y el 69% (26). El costo promedio de atención es alto y la estancia hospitalaria prolongada.
La tuberculosis peritoneal se presentó con síntomas prolongados. Dos pacientes hicieron manifestaciones de abdomen agudo, por lo cual se les practicó laparotomía, y se utilizó poco la biopsia percutánea.
En los pacientes con tuberculosis genitourinaria los síntomas fueron inespecíficos y el diagnóstico se hizo por laparotomía con biopsia, sin haber existido sospecha clínica de la enfermedad. No hubo casos de tuberculosis renal.
Los pacientes con tuberculosis ósea con síntomas de varios meses sólo consideraron el diagnóstico cuando presentaron fracturas de vértebras (de alta morbilidad). Esta fue la forma con mayor estancia y costo. El paciente con tuberculosis pericárdica presentó como complicación el taponamiento, que incrementó su estancia y costos.
Las infecciones causadas por micobacterias ocupan un lugar relevante entre las complicaciones infecciosas de los pacientes con sida. En pacientes con recuentos bajos de linfocitos CD4, las formas extrapulmonares y diseminadas de tuberculosis son muy usuales. Las forma ganglionar es la más frecuente, le sigue la meníngea, la cual se presenta en 5% a 10% de los pacientes con sida y tuberculosis; son mas raras la ósea, la cutánea, la renal o la pericárdica (27). En el estudio de Murcia Aranguren et al. (28), el 5,6% de 286 pacientes con sida fue positivo para alguna especie de Mycobacterium, el 94% fue positivo por cultivo y el 6% por baciloscopia. Mycobacterium aviar fue más frecuente. En el presente estudio se encontraron 18 casos (17%) positivos para sida, y sólo se solicitó la prueba de VIH al 29,4%; el 55,5% de los casos se dio en hombres; la forma más frecuente fue la meníngea (55,5%), seguida de la pleural, la ganglionar y la miliar (11,1% cada una), y la faríngea y la peritoneal (5,5%). No existe reglamentación clara con respecto a la vigilancia epidemiológica del sida, condición que debió explorarse en un número mayor de casos dada su alta incidencia. La asociación sida-tuberculosis se relacionó con un mal pronóstico (falleció el 50%).
]]> Para reducir las formas extrapulmonares es importante tener controlada la cadena de contagio, con énfasis en la mejora de los programas de control de la tuberculosis. Entre las estrategias para reducir costos se debería incluir la capacitación de los niveles I y II de referencia, la consulta externa con citas oportunas, una sala de procedimientos adecuada, y la agilidad en la entrega de los resultados de patología.Conclusiones
La tuberculosis extrapulmonar es una fuente importante de morbimortalidad, con fuerte demanda de atención médica en los hospitales de tercer nivel, a pesar del retardo existente en la solicitud de la consulta. Sus localizaciones más frecuentes son en pleura, meninges y ganglios y el principal método de diagnóstico es la biopsia. La estancia hospitalaria prolongada se relaciona con la demora en el diagnóstico, lo cual incrementa los costos de manera significativa. La asociación con sida tiene alta mortalidad y es más frecuente en la localización meníngea.
Existe evidente subregistro de la enfermedad y poca búsqueda de las diferentes formas de presentación clínica.
Conflicto de Intereses
Los autores declaramos que no existió conflicto de intereses de tipo económico o de otro tipo que pudiera condicionar los resultados o suponer un sesgo del trabajo.
Financiación
Este trabajo no recibió ayuda económica de ninguna entidad.
Correspondencia:
William Arciniegas
]]> Calle 19 #5-13, consultorio 708, Clínica Risaralda, Pereira.Teléfono: (6)335 7049
williamarciniegas@telesat.com.co
Recibido:31/03/05; aceptado: 07/11/05
Referencias.
1. Raviglione MC. The TB epidemic from 1992 to 2002. Tuberculosis 2003;83:4-14. [ Links ]
2. Chaparro PE, García I, Guerrero MI, León CI. Situación de la tuberculosis en Colombia, 2002. Biomédica 2004;24(Suppl.1):102-14. [ Links ]
3. Fanning A. Tuberculosis: 6. Extrapulmonary disease. CMAJ 1999;160:1597-603. [ Links ]
4. Iseman MD. A clinicians guide to tuberculosis. Philadelphia: Lippincontt Williams and Wilkins 2000. p.199-252. [ Links ]
5. Acosta J, Prieto F. Situación actual epidemiológica del VIH/SIDA. Bogotá: Instituto Nacional de Salud de Colombia. Ministerio de Protección Social de Colombia; 2002. [ Links ]
6. Machado JE. El control de la tuberculosis en Pereira en los últimos 5 años. Revista Epidemiológica de Pereira 2002;1:12-20. [ Links ]
7. Díaz ML, Muñoz S, García LB. Tuberculosis en el Hospital Universitario San José, Popayán, 1998-2000. Biomédica 2004;24(Suppl.1):92-101. [ Links ]
8. Ministerio de Salud República de Colombia. Normas técnicas y guías de atención. Guía de atención de la tuberculosis pulmonar y extrapulmonar. Primera edición. Bogotá: Ministerio de Salud; 2000. [ Links ]
9. Carvajal R, Cabrera GA, Mosquera J. Percepciones de los efectos de la implementación del Sistema General de Seguridad Social en Salud sobre las acciones de control de tuberculosis en el Valle del Cauca, Colombia. Colomb Méd 2005;35:179-84. [ Links ]
10. Ibrahim WH, Ghabdan W, Khinji A, Yasin R, Soub H, Al-Khal AL et al. Does pleural tuberculosis disease pattern differ among developed and developing countries? Respir Med 2005;99:1038-45. [ Links ]
11. Haro M, Ruiz-Manzano J, Gallego M, Abad J, Manterola JM, Morera J. Pleural tuberculosis: analysis of 105 cases. Enferm Infecc Microbiol Clin 1996;14:285- 9. [ Links ]
12. Querol JM, Minguez J, García-Sánchez E, Farga MA, Gimeno C, García-de-Lomas J. Rapid diagnosis of pleural tuberculosis by polymerase chain reaction. Am J Respir Crit Care Med 1995;152:1977-81. [ Links ]
13. Valdés L, San José E, Álvarez D, Sarandeses A, Pose A, Chomon B et al. Diagnosis of tuberculous pleurisy using the biologic parameters adenosine deaminase, lysozyme, and interferon gamma. Chest 1993;103:458-65. [ Links ]
14. Villegas MV, Labrada LA, Saravia NG. Evaluation of polymerase chain reaction, adenosine deaminase and interferon gamma in pleural fluid for the differential diagnosis of pleural tuberculosis. Chest 2000;118:1355-64. [ Links ]
15. Villena V, Rebollo MJ, Aguado JM, Galán A, López- Encuentra A, Palenque E. Polymerase chain reaction for the diagnosis of pleural tuberculosis in immunocompromised and immunocompetent patients. Clin Infect Dis 1998;26:212-4. [ Links ]
16. Canto A, Rivas J, Saumench J, Morera R, Moya J. Points to consider when choosing a biopsy method in cases of pleurisy of unknown origin. Chest 1983;84:176-9. [ Links ]
17. Jiménez D, Pérez-Rodríguez E, Díaz G, Fogue L, Light RW. Determining the optimal number of specimens to obtain with needle biopsy of the pleura. Respir Med 2002;96:14-7. [ Links ]
18. Suri JC, Goel A, Gupta DK, Bhatia A. Role of serial pleural biopsies in the diagnosis of pleural effusions. Indian J Chest Dis Allied Sci 1991;33:63-7. [ Links ]
19. Villena V, López-Encuentra A, de Pablo A, Echave- Sustaeta J, Alvarez-Martinez C, Martin-Escribano P. Ambulatory diagnosis of patients requiring a pleural biopsy: study of 100 consecutive cases. Arch Bronconeumol 1997;33:395-8. [ Links ]
20. Fain O, Lortholary O, Djouab M, Amoura I, Babinet P, Beaudreuil J, et al. Lymph node tuberculosis in the suburbs of Paris: 59 cases in adults not infected by the human immunodeficiency virus. Int J Tuberc Lung Dis 1999;3:162-5. [ Links ]
21. Codecasa LR, Besozzi G, De Cristofaro L, Miradoli A, Sabolla L, Tagliaferri B. Epidemiological and clinical patterns of intrathoracic lymph node tuberculosis in 60 human immunodeficiency virus-negative adult patients. Monaldi Arch Chest Dis 1998;53:277-80. [ Links ]
22. Spyridis P, Maltezou HC, Hantzakos A, Scondras C, Kafetzis DA. Mycobacterial cervical lymphadenitis in children: clinical and laboratory factors of importance for differential diagnosis. Scand J Infect Dis 2001;33:362-6. [ Links ]
23. Schutte CM. Clinical, cerebrospinal and pathological findings and outcomes in HIV-positive and HIV-negative patients with tuberculous meningitis. Infection 2001;29:213-7. [ Links ]
24. Jeren T, Beus I. Characteristics of cerebrospinal fluid in tuberculous meningitis. Acta Cytol 1982;26:678-80. [ Links ]
25. Yaramis A, Gurkan F, Elevli M, Soker M, Haspolat K, Kirbas G et al. Central nervous system tuberculosis in children: a review of 214 cases. Pediatrics 1998;102:49-54. [ Links ]
26. Karstaedt AS, Valtchanova S, Barriere R, Crewe- Brown HH. Tuberculous meningitis in South African urban adults. QJM 1998;91:743-7. [ Links ]
27. Lacasa JM, Consiglio E, Podzamczer D. Infecciones por micobacterias en pacientes con sida. Enf Emerg 2000;2:103-19. [ Links ]
28. Murcia-Aranguren M, Gómez-Marin JE, Alvarado FS, Bustillo JG, de Mendivelson E, Gómez B et al. Frequency of tuberculous and non-tuberculous mycobacteria in HIV infected patients from Bogotá, Colombia. BMC Infect Dis 2001;1:21
. [ Links ] ]]>