
0(t) Exp (1.377 x enf. hepática + 1.214 x t. de ventilación (0 < 48 horas - 1 ³ 48 horas) + 0,360 x edad (1(16 - 44 años) 2(45 - 60 años) 3(> 60 años))]]>
o(t) Exp (1.377 x hepatic disease + 1.214 x ventilation time (0 <48 hours-1 ³ 48 hours) + 0.360 x age [ 1 (16- 44 years) 2 (45-60 years) 3 (> 60 years)].]]>
Clínica Cardiovascular Santa María. Medellín, Colombia.
Correspondencia: Juan C. Jaramillo, MD. Clínica Cardiovascular Santa María, Calle 78B N° 75-21, Medellín, Colombia, Teléfono: 2570902 Correo electrónico: jjaramillo@congregaciónmariana.org.co; juancjaramillo@une.net.co
Recibido: 17/04/06. Aprobado: 28/04/2006.
Para determinar la significancia de cada una de las variables, se utilizó la ecuación de Breslow.
Las variables identificadas como «de riesgo» fueron: enfermedad ácido-péptica, falla hepática, historia de tabaquismo, cirugía previa que comprometiera el pericardio, tiempo de ventilación prolongado, técnica quirúrgica de implantación, edad, sangrado asociado con anticoagulación y tiempo de inicio de la ciclosporina. Finalmente, las variables incluidas en el modelo de Cox fueron: presencia de enfermedad hepática, edad y tiempo de ventilación (mayor o igual a 48 horas).
El modelo final es el siguiente:
Palabras clave: trasplante cardiaco, riesgo, modelo de Cox.
After 20 years of experience with 193 heart transplants using the Cox model of proportional risks, it was possible to evaluate the different risk variables, both pre, intra and post-operatory, in order to construct a risk model for the population undergoing the surgical procedure.
For determining the significance of each one of the variables, the Breslow equation was utilized.
]]> The variables identified as risky, were: peptic acid disease, liver failure, cigarette smoking, previous surgery with pericardial involvement, prolonged ventilation time, surgical implantation technique, age, bleeding associated to anticoagulation and cyclosporine starting time. Finally, the variables included in the Cox model were: presence of liver disease, age and ventilation time (greater or equal to 48 hours).The final model is the following:
Key words:heart transplant, risk, Cox model.
Justificación
La evolución en el manejo de la información obtenida mediante la experiencia en la aplicación de procedimientos médico-quirúrgicos en el mundo, ha llevado a tratar de predecir los resultados de un procedimiento dado de acuerdo con los riesgos propios de cada paciente. Esta es la razón por la cual se han diseñado diferentes técnicas estadísticas que permiten modelar el comportamiento de un evento en el tiempo. Estas funciones se denominan funciones de riesgo.
Cada vez los programas de trasplante incluyen dentro de sus listas, pacientes con patologías de base más complejas que pueden incidir en la supervivencia a corto, mediano y largo plazo, que a su vez se pueden convertir en causas de rechazo para el procedimiento.
La evaluación de los factores de riesgo permite tomar mejores decisiones al conocer el impacto de cada uno de ellos en la sobrevida de los pacientes sometidos a un tratamiento específico.
]]> IntroducciónCon la experiencia de 20 años del Grupo de Trasplantes de Corazón de la Institución, se obtuvo suficiente información que permitiera la evaluación de diferentes factores de riesgo con el fin de establecer una función para valorar la probabilidad que tienen los pacientes de sobrevivir determinado tiempo luego del trasplante.
La información recogida sistemáticamente en una base de datos diseñada para tal fin, permite que este tipo de evaluaciones pueda llevarse a cabo de manera confiable.
El modelo de riesgos proporcionales de Cox, permite predecir el riesgo de que un paciente con determinados factores de riesgo, sobreviva un tiempo dado con respecto a otro paciente que no posee dichos factores (1).
En este modelo el interés radica en la función de riesgo instantáneo de «morir» h(t), denominada «hazard function», que se define como la probabilidad de que un individuo «muera» (o le ocurra el evento de interés, ya sea positivo o negativo) al tiempo t, dado que ha sobrevivido hasta ese mismo momento.
La modelación de la función de riesgo permite, indirectamente, la estimación de una medida de tendencia central como la mediana del tiempo de supervivencia, ya que a partir de la función de riesgo se puede estimar la función de supervivencia y, a partir de esta última, la mediana del tiempo de supervivencia.
En el modelo de riesgos proporcionales la función de riesgo para un individuo se define como: hi(t) = h0(t) * exp (b1 xi1 + b2 xi2 + ... + bp xip), donde: los x i = (xi1, xi2, ..., xip) son los valores para el i-ésimo individuo de las p variables X1, X2 y Xp que se supone predicen la función de riesgo. Se presume que la medición de estas p variables ocurre al inicio de la observación (el tiempo cero) en cada individuo.
h0(t) es la función de riesgo basal; es la función de riesgo para un individuo en quien todas las p variables predictoras toman el valor cero.
Material y métodos
Se incluyeron 180 de 188 pacientes que sobrevivieron al procedimiento quirúrgico en 20 años de existencia del programa de trasplantes de la Institución.
]]> La información se consignó, como se mencionó anteriormente, en una base de datos diseñada para tal fin en el programa ACCESS® de Microsoft®, la cual fue evaluada en la plataforma estadística SSPS v. 13,0.Los datos de incidencia se presentan en porcentaje y los de las variables numéricas en valores de promedio ± desviación típica. Los cruces de variables se realizaron mediante la evaluación de curvas de supervivencia actuarial utilizando la ecuación de Breslow (Wilcoxon generalizado) y pruebas de X2, con valores de significancia estadística con p < 0,05.
La función de riesgo se evaluó mediante el modelo de «riesgos proporcionales de Cox» utilizando los siguientes parámetros:
- Método hacia atrás condicional.
- Número máximo de iteraciones de 50.
- Probabilidad para ingreso de la variable al modelo de 0,05.
- Probabilidad para salida de la variable del modelo de 0,1.
Las variables que se consideraron posibles predictoras de riesgo para este grupo de pacientes y que fueron evaluadas en el trabajo, se consignan en la tabla 1.

Desde su inicio, el programa de trasplantes ha realizado 193 trasplantes en 188 pacientes.
Información demográfica del receptor
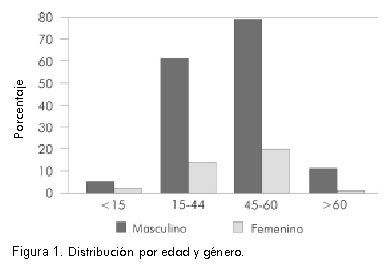
El 81% (156) de los pacientes eran de género masculino. El promedio de edad de los pacientes fue de 44 ± 13,4 años (3 – 66,3 años); la figura 1 muestra la distribución del grupo poblacional por edad y género. El promedio de peso fue de 61,7 ± 13,3 kg y el de talla de 165,9 ± 11,8 cm.
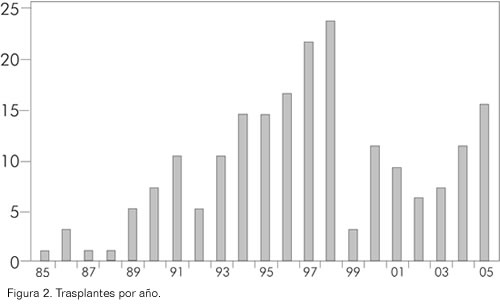
La figura 2 muestra la distribución del número de trasplantes por año.
Antecedentes personales
]]> Los antecedentes personales de los pacientes se muestran en la tabla 2.
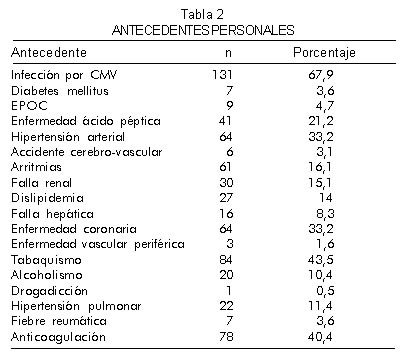
Es importante resaltar la incidencia de anticuerpos positivos para citomegalovirus en el 67,9% de los pacientes, tabaquismo en el 43,5% e hipertensión arterial y enfermedad coronaria en el 33,2% de los casos.
Antecedentes quirúrgicos
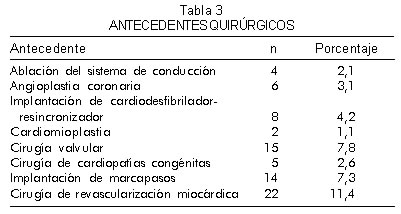
Previo al trasplante los pacientes fueron sometidos a una serie de procedimientos, muchos de ellos tendientes a mejorar las causas desencadenantes de la falla cardiaca. La tabla 3 muestra en resumen los procedimientos realizados a este grupo de pacientes, en donde se destacan la revascularización miocárdica en el 11,4% y la cirugía valvular en el 7,8% de los casos.
Diagnóstico
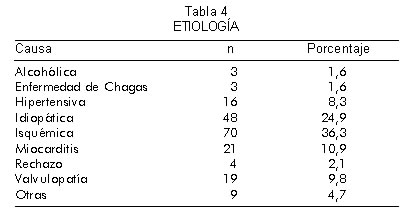
Los pacientes que llegaron al trasplante, tuvieron una variedad de entidades patológicas como responsables de su enfermedad. La tabla 4 resume las causas diagnósticas de este grupo de pacientes con trasplante entre las que se resaltan la causa idiopática en el 24,9% de los pacientes, la isquémica en el 36,3% y la miocarditis en el 10,9% de los casos.
]]>
Clase funcional
Como corresponde a este grupo de pacientes, la clase funcional está deteriorada en forma importante. El 51,3% de los pacientes se encontraba en clase funcional III/IV de la New York Heart Association (NYHA). 79 pacientes (40,9%) estaban sometidos a terapia con soporte inotrópico previo al trasplante.
Tiempo de espera
El tiempo de espera es en promedio de 46 ± 64 días con un rango de 1 a 526 días.
Información del donante
En el 85% de los casos los donantes fueron de género masculino (170), con una edad promedio de 24,1 ± 7,1 años de edad. La causa de muerte cerebral ocurrió con más frecuencia debido a heridas por arma de fuego (40,9%).
Procedimiento quirúrgico
Técnica de implantación
]]> Hasta 1995, el procedimiento se realizaba mediante la técnica auricular que luego fue cambiada a la técnica bicava que es la que se realiza aún en la actualidad. En 129 casos (66,8%) esta última fue la técnica que se utilizó.El tiempo de isquemia fue de 144,4 ± 57 minutos, mientras que el tiempo de perfusión fue de 115,2 ± 43 minutos.
Resultados post-operatorios
Luego de terminado el procedimiento quirúrgico, el 91,7% de los pacientes necesitó algún tipo de soporte farmacológico, básicamente inotrópicos, inodilatadores y vasopresores en diferentes combinaciones.
Complicaciones post-operatorias
Los pacientes con trasplante son propensos a una serie de complicaciones, derivadas de sus condiciones previas, como anticoagulación, falla hepática, falla renal, etc., y otras derivadas del manejo farmacológico, como la inmunosupresión.
La tabla 5 muestra el resumen de las complicaciones post-operatorias.
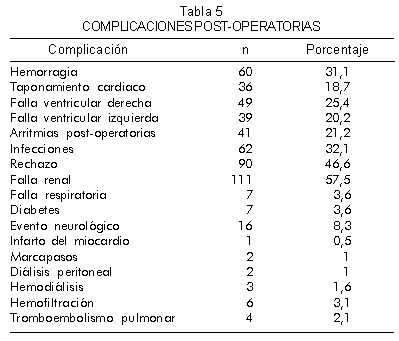
Las complicaciones principales más importantes fueron el sangrado post-operatorio en el 31,1% de los casos, dependiente en la mayoría de los pacientes de la anticoagulación previa a la que se someten por la falla cardiaca, y de la falla hepática previa. El taponamiento cardiaco se presenta en el 18,7%, usualmente en forma más tardía.
]]> La falla ventricular tanto derecha como izquierda ocurre con frecuencia, y es más común en el lado derecho (25,4%) en comparación con la falla izquierda (20,2%), con origen en la hipertensión pulmonar previa.Las infecciones son otra de las complicaciones frecuentes en este tipo de pacientes (32,1%), y su origen se debe al uso de fármacos inmunosupresores.
El rechazo temprano de algún grado se presenta en el 46,6% de los pacientes en el post-operatorio.
La falla renal ocurre en el 57,5% de los casos, y en algunos pacientes depende del bajo gasto preoperatorio o post-operatorio inmediato y en otros, del inicio del uso de la ciclosporina.
Complicaciones tardías
En la tabla 6 se muestran las complicaciones tardías.
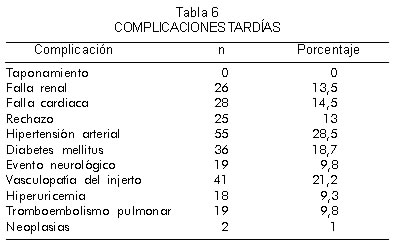
Entre ellas se destacan la presencia de hipertensión arterial (28,5%), diabetes mellitus en el 18,7%, asociadas principalmente al uso de los esteroides; falla renal en el 13,5% y falla cardiaca en el 14,5%.
El rechazo sintomático en la fase de seguimiento se presentó en el 13% de los pacientes, mientras que la vasculopatía del injerto como manifestación del rechazo, asociada o no a síntomas, se presentó en el 21,2% de los casos.
]]> MortalidadMortalidad intra-operatoria
La mortalidad intra-operatoria se presentó en el 6,7% de los pacientes, e incluyó la mortalidad en las primeras ocho horas del post-operatorio.
Mortalidad temprana
Se define como la mortalidad después de las primeras ocho horas y hasta el primer mes del trasplante, y se presentó en el 13% (25 pacientes).
Mortalidad tardía
La mortalidad tardía se presentó en el 37,8% (73 pacientes).
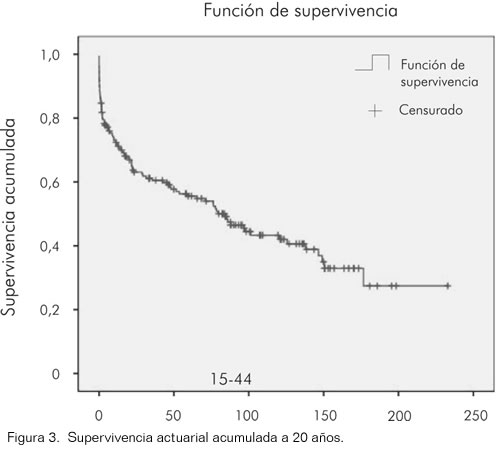
La figura 3 muestra la curva de supervivencia actuarial acumulada a 20 años del grupo de pacientes con trasplante. Es importante resaltar que la supervivencia a uno, cinco, diez y quince años es del 71,2%, 55,6%, 42% y 27,4% respectivamente.
Cuando los pacientes con trasplante se dividen por grupos de edad (menores de 15, 15 – 44, 45 – 60 y mayores de 60 años), las curvas de supervivencia muestran un comportamiento que es más favorable para el grupo de pacientes menores de 15 años, aunque su pequeño número no permite hacer comparaciones adecuadas. Los grupos de 15 – 44 y mayores de 60 años, tienen mejor supervivencia a largo plazo que los pacientes del grupo de 45 – 60 que son el mayor número de pacientes, y esta posiblemente es la causa de este fenómeno (Figura 4).
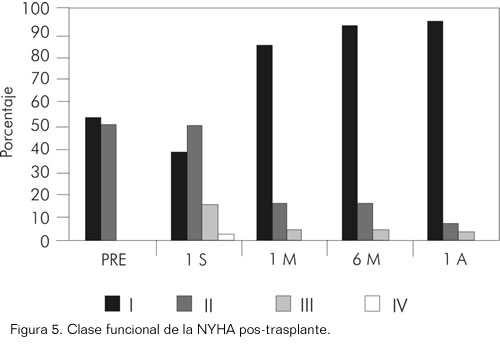
Clase funcional post-operatoria
Los pacientes con trasplante tienen una mejoría muy importante de la clase funcional de la NYHA; el 92% de estos estaba en clase funcional I. La figura 5 muestra la distribución de la clase funcional en el post-operatorio y en ella se evidencia la mejoría de la clase funcional aún desde la primera semana del post-operatorio, cuando el 37% de los pacientes se encuentran en clase funcional I y mejora aún más al primer mes pos-trasplante cuando el 83% de los pacientes se encuentran en dicha clase funcional (p= 0,000). Esa mejoría se mantiene en el tiempo incluso después del año de seguimiento (Figura 5).

Seguimiento
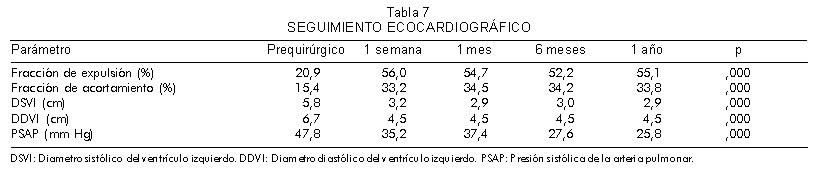
La tabla 7 muestra el resumen de los resultados del seguimiento ecocardiográfico a un año en los pacientes con trasplante.
]]>
La tabla 8 resume los hallazgos del seguimiento de los parámetros hemodinámicos a un año de seguimiento.
Cuando se comparan los datos de las variables ecocardiográficas pre-trasplante, con el promedio de los datos del seguimiento mediante la utilización de pruebas de T pareadas por diferencia de medias, se observa que en el seguimiento hay una mejoría de la fracción de expulsión, de la fracción de acortamiento, de los diámetros tanto sistólico como diastólico y de la PMAP. Todas estas variaciones tienen diferencia estadísticamente significativa.
Cuando se evalúan los parámetros hemodinámicos siguiendo la misma metodología, éstos también mejoran en el post-operatorio de una manera importante y consistente, excepto la frecuencia cardiaca que no mejora sino que se incrementa, aunque no de una manera importante, sí con significancia estadística; tal fenómeno es consecuencia de la nueva fisiología del corazón trasplantado.
Cálculo de la función de riesgo
Para el cálculo de la función de riesgo se tomó como base la supervivencia a cinco (5) años, debido a que es aproximadamente el tiempo de vida media de los pacientes con trasplante.
Se analizó la relación entre la supervivencia a cinco años y las siguientes variables: edad, género, antecedentes de procedimientos quirúrgicos previos, presencia de citomegalovirus, hipertensión arterial, diabetes mellitus, hipertensión pulmonar, enfermedad pulmonar obstructiva crónica, dislipidemia, evento neurológico previo, enfermedad vascular periférica, tabaquismo, falla hepática, alcoholismo, enfermedad ácido péptica, tiempo de isquemia, tiempo de perfusión, tiempo de espera, tiempo de inicio de la ciclosporina, técnica quirúrgica; tipo de diagnóstico: idiopática, isquémica, de origen valvular, miocarditis e hipertensiva.
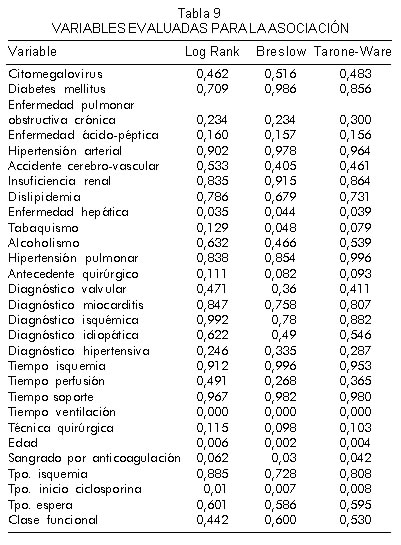
Los estadísticos utilizados para evaluar la asociación de estas variables con la supervivencia fueron Log Rank, Breslow y Tarone-Ware. En el cálculo de la función de riesgos proporcionales de Cox, se incluyeron aquellas variables que en cualquiera de los tres estadísticos antes mencionados, tuvieran un valor menor de 0,2.
La tabla 9 muestra los valores estadísticos de las diferentes variables.
]]>
Luego de evaluar los valores obtenidos se corre la función de riesgo proporcional de Cox, en la cual se incluyen las variables señaladas, excepto la enfermedad ácido-péptica y la técnica quirúrgica porque se ha considerado que estas correlaciones son espúreas.
Los resultados obtenidos se observan en la tabla 10.
En la variable de edad se excluyeron los pacientes menores de 16 años, debido a que se consideró que la etiología y las condiciones comórbidas son diferentes a las de la población general. Esta edad fue codificada en rangos de 16 a 44, de 45 a 60 y mayores de 60 años.
El tiempo de ventilación en el post-operatorio fue codificado como mayor o igual a 48 horas y menor de 48 horas.
Discusión de los resultados
La evaluación de los factores de riesgo inherentes a un procedimiento dado, puede hacer que un grupo quirúrgico en este caso, tome la decisión o no de ofrecer un procedimiento dado a un paciente específico. Se pretende entonces evaluar cuál es la función de riesgo de los pacientes sometidos a trasplante cardiaco en una institución con veinte años de experiencia en este tipo de procedimientos.
Inicialmente, se tomaron todas las variables preoperatorias y del post-operatorio inmediato que se han considerado clásicamente como factores de riesgo para este tipo de pacientes. Por esta razón se incluyeron variables como la presencia de citomegalovirus, diabetes mellitus, enfermedad pulmonar obstructiva crónica, enfermedad ácido-péptica, hipertensión arterial, eventos cerebro-vasculares, insuficiencia renal, dislipidemia, falla hepática, tabaquismo, alcoholismo, hipertensión pulmonar, procedimientos quirúrgicos que comprometen el pericardio; e igualmente la etiología valvular, por miocarditis, isquémica, idiopática, hipertensiva; los tiempos de isquemia, el tiempo de perfusión, el tiempo de soporte farmacológico y de ventilación mecánica, la técnica quirúrgica de implantación, la edad, el sangrado por anticoagulación, el tiempo de isquemia, el tiempo de inicio de la ciclosporina, el tiempo de espera y la clase funcional de acuerdo con la New York Heart Association.
Otras publicaciones en las cuales se han evaluado algunos factores de riesgo como la publicada por Czerny y colaboradores (2), han demostrado que, por ejemplo, la diabetes mellitus es un factor de riesgo para la mortalidad a largo plazo, pero no por la vía de una mayor incidencia de enfermedad coronaria en el corazón donado, sino aparentemente por el deterioro general de la economía del paciente. Otra publicación, aunque no específicamente relacionada con el trasplante, establece que la hipertensión pulmonar es un factor determinante de mortalidad en los pacientes con miocardiopatía (3).
]]> Colombo, en su artículo publicado en 1998 (4), cuando evalúa el resultado de 461 pacientes con trasplante, logra demostrar que la hipertensión pulmonar y las presiones elevadas en la aurícula derecha, son los factores de riesgo más importantes en el post-operatorio temprano, sin tener impacto en la supervivencia a largo plazo, cuando se hace un análisis multivariable.Aunque la edad cada vez se considera menos una limitante para el trasplante cardíaco y las fronteras son más amplias, especialmente cuando el estado general del paciente no está comprometido y no hay daño de órgano blanco, el encontrar que la edad avanzada tiene un impacto en la mortalidad, es importante al momento de tomar una decisión. Hallazgos semejantes a estos fueron documentados por Borkon (5) cuando halló que los pacientes con trasplante con edades superiores a 55 años, tenían una mortalidad 4,6 veces mayor que los pacientes de edades menores. Igualmente, en ese estudio se evidenció que otros factores de riesgo (en un análisis de regresión logístico) fueron la presencia de hipertensión pulmonar y la falla hepática del receptor.
Kirsch y colaboradores (6), en un estudio de 234 pacientes con trasplante, encontraron que los factores de riesgo asociados a mortalidad fueron la edad avanzada al momento del trasplante, la hipertensión pulmonar, y nuevamente la falla hepática.
Bourge y colaboradores (7), en un estudio multicéntrico con 911 pacientes con trasplante, documentaron los siguientes factores de riesgo para mortalidad: edad en los extremos de la vida al momento del trasplante, soporte ventilatorio al momento del trasplante, función renal anormal, bajo gasto pre-trasplante, hipertensión pulmonar y tiempo de isquemia prolongado.
Finalmente, una publicación hecha por Foerster (8), en Oslo (Noruega), enfocada a la búsqueda de la función de riesgo de rechazo en trasplante cardiaco, mostró que la incompatibilidad para dos antígenos de tipo HLA-DR y el uso de tratamiento triconjugado con bajas dosis de esteroides (ciclosporina A, azatioprina, esteroides) comparados con el esquema de ciclosporina A y esteroides a altas dosis, eran los factores de riesgo primordiales para el riesgo de rechazo luego del trasplante.
Como es evidente por el análisis de la bibliografía, la mayoría de los estudios reportados en la literatura, indican diferentes variables como responsables del riesgo de mortalidad de los pacientes con trasplante y depende en cada caso, posiblemente, del tipo de población sometida a dicho procedimiento. El hallazgo de que la edad, la presencia de falla hepática concomitante y el tiempo de ventilación prolongado sean los factores de riesgo para nuestra población, determinado por primera vez en Colombia, deberá ayudar a tener una mejor selección de los pacientes con trasplante.
Conclusiones
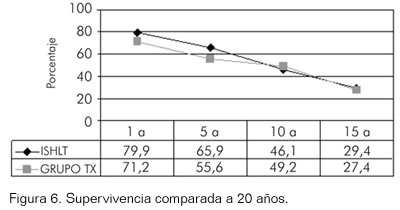
El programa de trasplantes de la Institución ha realizado hasta el momento 193 trasplantes de corazón. Como es evidente, en 1999 se presentó una importante disminución de los trasplantes debido a factores extrínsecos al programa; estos hechos afectan las estadísticas especialmente en lo que concierne a la supervivencia a largo plazo, debido a la reducción en el número de pacientes que ingresan al programa. A pesar de todo, la supervivencia a largo plazo (15 años), es comparable con las estadísticas de la International Society of Heart and Lung Transplantation (ISHLT), que en su último reporte disponible muestra una supervivencia a quince años del 29,4%, cuando la nuestra es del 27,4%. La figura 6 muestra comparativamente la supervivencia a 1, 5, 10 y 15 años que son del 79,9%, 65,9%, 46,1% y 29,4% para la ISHLT y del 71,2%, 55,6%, 49,2% y 27,4%.
La falla respiratoria y, por ende, la ventilación prolongada constituyen una de las complicaciones de mayor impacto tanto en la mortalidad temprana como a largo plazo. A un año, la mortalidad de los pacientes que hacen falla respiratoria en el post-operatorio inmediato, es del 28,6%, mientras que la supervivencia de los pacientes que no presentan falla respiratoria es del 74,2% (p: ,001).
La determinación de la función de riesgo en el grupo de pacientes con trasplante en la Institución, ayudará a mejorar la selección de los pacientes y los resultados a corto, mediano y largo plazo.
Bibliografía
1. Mauger EA, Wolfe RA, Port FK. Transient effects in the Cox proportional hazards regression model. Stat Med 1995; 14 (14): 1553-65. [ Links ]
2. Czerny M, Sahin V, Fasching P, et al. The impact of diabetes mellitus at the time of heart transplantation on long-term survival. Diabetol 2002; 45 (11): 1498-508. [ Links ]
3. Cappola TP, Felker GM, Kao WH, et al. Pulmonary hypertension and risk of death in cardiomyopathy: patients with myocarditis are at higher risk. Circulation 2002; 105 (14): 1663-8. [ Links ]
4. Colombo T, Vitali E, Lanfranconi M, et al. Heart transplantation 1985-1998: 13-years experience at Angelo De Gasperis Cardio-Thoracic Department-Milan. Clin Transpl 1998: 315-25. [ Links ]
5. Borkon AM, Muehlebach GF, Jones PG, et al. An analysis of the effect of age on survival after heart transplant. J Heart Lung Transplant 1999; 18 (7): 668-74. [ Links ]
6. Kirsch M, Baufreton C, Naftel DC, Benvenuti C, Loisance DY. Pretransplantation risk factors for death after heart transplantation: the Henri Mondor experience. J Heart Lung Transplant 1998; 17 (3): 268-77. [ Links ]
7. Bourge RC, Naftel DC, Costanzo-Nordin MR, et al. Pretransplantation risk factors for death after heart transplantation: a multiinstitutional study. The Transplant Cardiologists Research Database Group. J Heart Lung Transplant 1993; 12 (4): 549-62. [ Links ]
8. Foerster A, Abdelnoor M, Froysaker T, et al. Human heart transplantation. Rejection risk factors. APMIS 1988; 2 (suppl.): 160-73. [ Links ] ]]>