Clínica de Marly S.A., Bogotá, DC., Colombia.
Correspondencia: Alberto Barón Castañeda, MD., Director Departamento Médico Clínica de Marly S.A. Calle 50 No. 9-67 Oficina 611, Teléfono 34336600 Ext.: 2611 - 2613, Bogotá, D.C. Correo electrónico: albertobaronc@gmail.com; departamentomedico@marly.com.co
Recibido: 31/05/05. Aprobado: 23/03/07.
El electrocardiograma muestra supradesnivel del ST en las derivaciones III, V1 a V3 y en V4R. El ecocardiograma muestra hipoquinesia o aquinesia de la pared libre del ventrículo derecho y hay dilatación de las cavidades derechas e insuficiencia tricúspide. El Doppler demuestra aumento en la duración de los intervalos de contracción y relajación isovolumétrica; el período eyectivo se acorta y el índice de desempeño miocárdico aumenta a valores anormales. El Doppler tisular es anormal por la disminución de la velocidad sistólica del anillo tricúspide.
Una parte importante del tratamiento es optimizar el ritmo y la frecuencia cardiaca por lo que se debe evitar el uso de beta-bloqueadores; dependiendo de la severidad de la bradicardia se puede usar atropina, aminofilina o marcapasos transitorio, con la finalidad de asegurar una frecuencia adecuada. En caso de fibrilación auricular se pueden usar antiarrítmicos o cardioversión eléctrica. Se debe asegurar un adecuado volumen de llenado, para mantener la presión venosa central mayor de 15 mm Hg. El uso de vasodilatadores o diuréticos está contraindicado. Es importante recanalizar rápidamente la arteria obstruida mediante trombólisis o angioplastia. Si persisten signos de bajo gasto se debe usar inotrópico parenteral. Se puede usar un balón de contrapulsación aórtica o dispositivo de asistencia mecánica. Recientemente, se ha descrito el uso de óxido nítrico para reducir la resistencia vascular pulmonar y mejorar el gasto cardiaco.
Palabras clave: infarto del miocardio, choque cardiogénico, arteria coronaria derecha, función sistólica del ventrículo derecho.
In general, right ventricular infarction is associated with left ventricular inferior wall infarction. Obstructive chronic pulmonary disease and right ventricular hypertrophy are predisposing factors. It usually occurs as a consequence of proximal obstruction of the right coronary artery, which leads to right systolic and diastolic ventricle dysfunction. Stroke volume is diminished and diastolic volume and right ventricular filling pressure increase, causing hypotension and peripheral congestion. Pulmonary blood flow and left ventricular venous return are diminished, which may lead to shock. Besides, complications such as atrioventricular block, sinus dysfunction and ventricular aneurysm may occur.
The electrocardiogram shows ST elevation in leads III, V1 to V3 and in V4R. The echocardiogram shows right ventricular free wall hypokinesis or akinesis and there is right cavities dilation and tricuspid regurgitation. The Doppler shows an increment in the duration of isovolumetric contraction and relaxation intervals; the ejection period is shortened and the myocardial performance index increase to abnormal values. The tissue Doppler is abnormal because of the decrease of systolic velocity in the tricuspid annulus.
The optimization of rhythm and heart rate is an important part of treatment, and by this reason, beta-blockers may be avoided; depending on the severity of bradycardia, atropine, aminophylline or transient pace-maker can be used in order to ensure an adequate heart rate. In case of atrial fibrillation, anti-arrhythmic drugs or electric cardioversion may be used. An adequate filling volume may be guaranteed for maintaining the central venous pressure over 15 mm Hg. The use of vasodilators and diuretics is contraindicated. It is important the quick recanalization of the obstructed artery through thrombolisis or angioplastia. If the low cardiac output signs persist, a parenteral inotropic must be used. Intra-aortic balloon pump or mechanic assistance device can be used.Recently, the use of nitric oxide for pulmonary vascular resistance reduction and enhancement of heart output have been described.
Key words: myocardial infarction, cardiogenic shock, right coronary artery, right ventricular systolic function.
Introducción
Es difícil establecer la incidencia del infarto del ventrículo derecho ya que casi nunca ocurre en forma aislada. En estudios de autopsia se ha encontrado una incidencia del infarto puro del ventrículo derecho en alrededor del 2% de los casos (1). Se asocia casi siempre con necrosis de la pared inferior del ventrículo izquierdo. Se han informado cifras muy variables de prevalencia que oscilan entre 14% y 80% (1, 2-5). Es importante resaltar que no es una entidad benigna y cursa con una tasa de mortalidad intra-hospitalaria de más del 25%, cifra muy superior a lo esperado actualmente en el curso del infarto con supradesnivel del ST (6, 7). Se han descrito algunos factores que lo predisponen como la enfermedad pulmonar obstructiva crónica y la hipertrofia del ventrículo derecho (8).
]]> Consideraciones anatómicasExiste la tendencia a menospreciar la importancia funcional del ventrículo derecho, sin tener en cuenta que a pesar de ser una cámara de paredes delgadas y poseer una geometría compleja, cada minuto bombea el mismo volumen de sangre que el ventrículo izquierdo. Su desempeño está afectado por la interdependencia entre los dos ventrículos, dada por el movimiento del septum interventricular y la limitación en la distensibilidad por el pericardio.
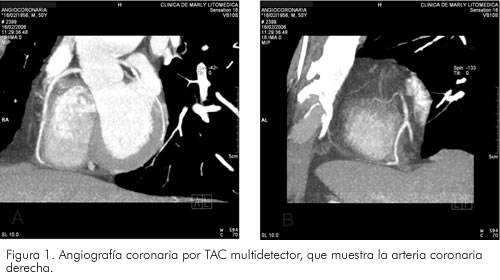
La irrigación de la pared libre del ventrículo derecho, depende en forma casi exclusiva de las ramas ventriculares derechas que se derivan de la arteria coronaria derecha (Figura 1). La única excepción es la pared anterior que recibe sangre de la coronaria izquierda por medio de la rama del cono, por lo tanto el infarto de esta pared es muy raro. Una diferencia con la irrigación del ventrículo izquierdo es que puede recibir oxígeno por las venas de Tebesio.

Fisiopatología
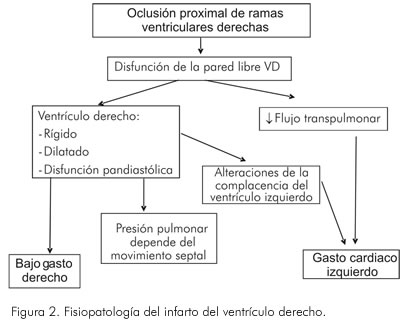
El infarto del ventrículo derecho ocurre como consecuencia de la oclusión de la arteria coronaria derecha en su porción proximal. De esta manera se afecta la circulación para el ventrículo derecho sometiéndolo a la cascada de hipoxia, isquemia y necrosis. La pérdida de miocardio funcional conduce a la disfunción diastólica y sistólica del ventrículo derecho. Hay disminución del volumen latido y aumento en el volumen diastólico y la presión de llenado del ventrículo derecho. Estas alteraciones llevan a hipotensión y signos congestivos periféricos (Figura 2). Dependiendo de la severidad de la falla del ventrículo derecho, se disminuye el flujo sanguíneo pulmonar. Esto explica que la presencia de signos congestivos pulmonares, es rara (9).
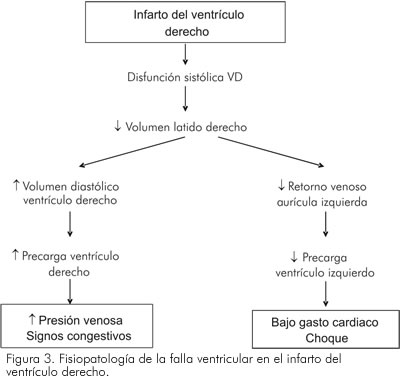
Una de las consecuencias hemodinámicas graves del infarto derecho, es que se disminuye el aporte de sangre para las cavidades izquierdas; en ocasiones la reducción de la precarga es tan severa que conduce a estado de choque (Figura 3). Cuando se conjugan la hipotensión sistémica severa y el aumento de la presión diastólica del ventrículo derecho, se disminuye la presión de perfusión en las ramas arteriales que irrigan al ventrículo derecho, agravando la isquemia, entrando en un círculo vicioso de disfunción, isquemia y disfunción.
]]>
Las principales complicaciones del infarto derecho son: choque cardiogénico, alteraciones de la conducción con bloqueo aurículo-ventricular de grado variable, disfunción del nodo sinusal y, aunque es raro, se han descrito casos de aneurisma del ventrículo derecho (10).
Existen mecanismos compensadores para tratar de mantener el gasto cardiaco como el incremento en la contracción auricular y del septum que cambia la dirección del movimiento en sentido paradójico. Cuando se pierde la sincronía aurículo-ventricular, debido a bloqueo AV, o la contracción auricular efectiva, como consecuencia de fibrilación, se produce una alteración hemodinámica severa.
Diagnóstico
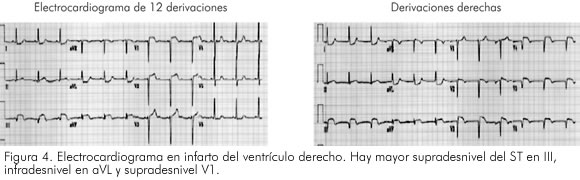
Se debe sospechar infarto del ventrículo derecho cuando en presencia de infarto agudo del miocardio de la pared inferior del ventrículo izquierdo, se desarrolla estado de hipotensión severa y estado de choque, o cuando hay signos de bajo gasto y falla cardiaca sin congestión pulmonar. Se han identificado algunos cambios electrocardiográficos que en el infarto de pared inferior pueden sugerir la presencia de infarto del ventrículo derecho: supradesnivel del ST de mayor magnitud en la derivación III que en II o aVF, elevación del ST en V1 a V3 e infradesnivel del ST en aVL (Figura 4). Cuando se presentan estos signos de dudas se debe complementar con la toma de derivaciones derechas; se considera significativo el supradesnivel del ST en V4R (11-13).
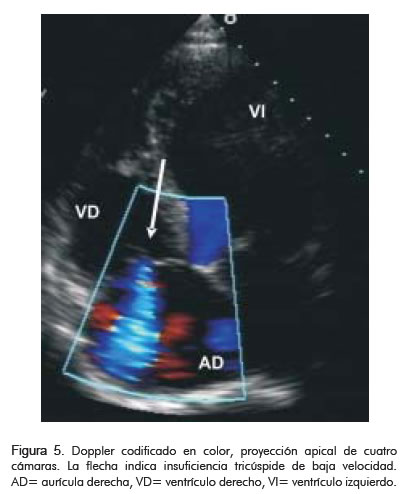
Uno de los exámenes de gran utilidad para el diagnóstico del infarto del ventrículo derecho es el ecocardiograma, que tiene la gran ventaja que se puede hacer en la habitación, en urgencias o en la unidad de cuidado intensivo. El diagnóstico ecográfico consiste en demostrar aquinesia o hipoquinesia en por lo menos un segmento de la pared libre del ventrículo derecho (14, 15). Se deben explorar todas las ventanas posibles, en las regiones paraesternal, apical y subxifoidea. En algunos casos puede ser difícil determinar la alteración segmentaria debido a que el movimiento de translación del corazón puede causar confusión; se debe evaluar con atención el aumento sistólico del espesor de la pared como signo de contracción. Además, es de gran utilidad buscar signos indirectos como la dilatación de las cavidades derechas que ocurre en casi todos los pacientes con infarto derecho (16). Es muy frecuente encontrar insuficiencia tricúspide, que tiende a ser severa. La velocidad sistólica puede ser baja, como manifestación del escaso gradiente de presión que hay entre la aurícula y el ventrículo derecho debido al gran aumento de la presión auricular (17) (Figura 5).
]]>
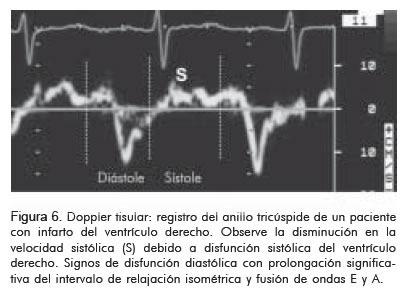
Por medio del Doppler del tracto de entrada, se puede determinar el período de contracción isovolumétrica, que en el infarto derecho se prolonga; también aumenta la duración del intervalo de relajación isométrica, el período eyectivo se acorta y como consecuencia el índice de desempeño miocárdico derecho descrito por Tei (18) aumenta en forma significativa en comparación con pacientes con infarto inferior puro (16, 19). El Doppler tisular permite cuantificar la velocidad de movimiento de las paredes y en el infarto derecho la velocidad sistólica máxima es baja, por lo general menos de 8 cm/seg (Figura 6).
Tratamiento
El tratamiento del infarto del ventrículo derecho se debe en primer lugar a mejorar la alteración hemodinámica para asegurar un gasto cardiaco suficiente. Es importante normalizar la precarga para el ventrículo izquierdo y disminuir la carga isquémica, lo cual da oportunidad para que comience la recuperación funcional de la pared infartada.
Uno de los primeros pasos en el tratamiento del infarto del ventrículo derecho, es optimizar el ritmo cardiaco ya que el ventrículo derecho deprimido es muy dependiente de la frecuencia para mantener el gasto cardiaco. La bradicardia es perjudicial y puede ser la manifestación de la incapacidad para aumentar la frecuencia sinusal por sobre-estimulación vagal o consecuencia de isquemia del nodo sinusal, que recibe su irrigación del segmento proximal de la arteria coronaria derecha. Es importante recordar que algunos medicamentos como los beta-bloqueadores, que son de uso frecuente en el infarto, pueden empeorar la bradicardia.
Para corregir la bradiarritmia se puede usar atropina. Si no se obtiene mejoría se recomienda aminofilina en infusión continua. Si la severidad del caso lo amerita, se debe considerar el implante de marcapasos transitorio uni o bicameral; idealmente, se debe colocar bajo visión fluoroscópica, ya que no siempre se logra una buena estimulación si el electrodo queda en una región infartada o isquémica del ventrículo (20). Se ha demostrado que a medida que aumenta la frecuencia mejoran la presión arterial y el gasto cardiaco (21).
La contracción auricular ejerce una función importante para mantener el gasto cardiaco cuando está disminuida la función sistólica del ventrículo derecho. En caso que se pierda la sincronía aurículo-ventricular, por ejemplo por la aparición de bloqueo, se debe controlar rápidamente con un marcapasos. La fibrilación auricular es otra complicación que lleva a la pérdida funcional de la contracción auricular, de manera que es importante tratar de revertirla con cardioversión eléctrica o antiarrítmicos como la amiodarona o la propafenona. Si hay inestablilidad hemodinámica se debe realizar cardioversión eléctrica.
El ventrículo derecho que ha perdido su complacencia y se dilata, es dependiente del volumen de llenado para mantener una adecuada expulsión. Es indispensable asegurar un aporte de líquidos, idealmente dirigido por la presión venosa central, tratando de sostener valores alrededor de 15 mm Hg, evitando llevar al paciente a un estado de sobrecarga de volumen que pueda causar más dilatación del ventrículo o empeorar la insuficiencia tricúspide (22, 23). Está contraindicado el uso de vasodilatadores, inhibidores de la enzima convertidora de angiotensina y diuréticos.
]]> Es poco lo que se puede hacer como manejo farmacológico de terapia anti-isquémica ya que no se usa la nitroglicerina debido al riesgo de hipotensión ni los betabloqueadores por temor a la bradicardia; se debe considerar el balance riesgo/beneficio. La terapia anti-isquémica más efectiva es reperfundir la arteria obstruida; lo ideal es realizarla en las primeras horas del infarto. Se puede usar terapia trombolítica con rTPA o con estreptoquinasa, pero la angioplastia primaria es el procedimiento de elección si el hospital cuenta con las condiciones adecuadas (24, 25). Se ha demostrado que la reperfusión temprana mejora el desempeño del ventrículo izquierdo, logrando, en algunos casos, la recuperación de la función ventricular desde las primeras horas y la normalización de la función ventricular después de 3 a 12 meses (26). Si el paciente sobrevive a los primeros días del infarto, el ventrículo derecho inicia un proceso de recuperación funcional después de 3 a 10 días, aún sin reperfusión de la arteria.Cuando persisten los signos de bajo gasto cardiaco a pesar del manejo del volumen y del control del ritmo, se debe usar un agente inotrópico, por vía parenteral. Los inotrópicos no actúan en el miocardio infartado pero el ventrículo derecho mejora su función en respuesta a un incremento en la contracción del septum interventricular. La dobutamina tiene menos efectos adversos relacionados con la vasodilatación, el aumento del consumo de oxígeno o favorecer arritmia. Se puede combinar con la dopamina para mantener la presión arterial en valores adecuados. Otra alternativa es la noradrenalina. No se recomienda el uso de ino-dilatadores por el riesgo de exacerbar la hipotensión.
Cuando hay bajo gasto cardiaco o hipotensión refractaria al manejo médico, se puede asistir al paciente colocando un balón de contrapulsación aórtica, que mejora la presión de perfusión coronaria, disminuye la isquemia del ventrículo derecho y mejora la función de ambos ventrículos. El balón provoca cambios hemodinámicos favorables por aumento de la presión arterial, del volumen latido y del gasto cardiaco, y por reducción de la resistencia vascular pulmonar (27). También se ha descrito que el uso de dispositivos de asistencia mecánica puede mejorar la función ventricular derecha. Estos dispositivos se usan como una medida desesperada de preparación para el transplante cardiaco.
Una de las nuevas alternativas terapéuticas que puede mejorar la sobrevida del infarto derecho, es el óxido nítrico (NO), que ejerce un efecto vasodilatador potente en las arteriolas pulmonares, mediado por el endotelio. La inhalación a dosis de 80 ppm reduce en forma significativa la resistencia vascular pulmonar, alrededor del 36%, la presión de la aurícula derecha disminuye en promedio 12% y la presión pulmonar media baja alrededor de 13% (28, 29). Como consecuencia de estos cambios el volumen latido aumenta en 23% y el índice cardiaco en 24%.
Se han informado casos desesperados de realizar atrio-septostomía en choque refractario buscando aliviar la presión en las cavidades derechas y mejorar el llenado de las cavidades izquierdas (30).
Conclusiones
Es importante diagnosticar el infarto del ventrículo en forma oportuna, basándose en la sospecha clínica, el electrocardiograma, el ecocardiograma y el Doppler (color, tisular) (Tabla 1). El tratamiento se basa en optimizar la frecuencia cardiaca, evitar el uso de vasodilatadores como nitroglicerina, inhibidores de la enzima convertidora de angiotensina, opiáceos y manejo agresivo de líquidos; en lo posible se debe intentar reperfusión temprana mediante angioplastia o trombólisis. Si hay alteración circulatoria se debe iniciar soporte inotrópico (evitar ino-dilatador) y en casos severos se puede usar balón de contrapulsación. El óxido nítrico ofrece beneficios hemodinámicos que pueden mejorar la sobrevida (Tabla 2).

]]>

Bibliografía
1. Wartman WB, Hellerstein HK. The incidente of heart disease in 2.000 consecutive autopsies. Ann Intern Med 1948; 28: 41. [ Links ]
2. Andersen HR, Falk E, Nielsen D. Right ventricular infarction: frequency, size and topography in coronary heart disease: a prospective study comprising 107 consecutive autopsies from a coronary care unit. J Am Coll Cardiol 1987; 10: 1223-1232. [ Links ]
3. Ratliff NB, Hackel DB. Combined right and left ventricular infarction: pathogenesis and clinicopathologic correlations. Am J Cardiol 1980; 45: 217-221. [ Links ]
4. Isner JM, Roberts WC. Right ventricular infarction complicating left ventricular infarction secondary to coronary heart disease: frequency, location, associated findings and significance from analysis of 236 necropsy patients with acute or healed myocardial infarction. Am J Cardiol 1978; 42: 885-894. [ Links ]
5. Cabin HS, Clubb KS, Wackers FJT, Zaret BL. Right ventricular myocardial infarction with anterior wall left ventricular infarction: an autopsy study. Am Heart J 1987; 113: 16-23. [ Links ]
6. Zehender M, Kasper W, Kauder E, et al. Right ventricular infarction as an independent predictor of prognosis after acute inferior myocardial infarction. N Engl J Med 1993; 328: 981-988. [ Links ]
7. Jacobs AK, Leopold JA, Bates E, MD, Mendes LA, Sleeper LA, et al. Cardiogenic shock caused by right ventricular infarction. J Am Coll Cardiol 2003; 41: 1273-1279. [ Links ]
8. Kinch JW, Thomas JR. Right ventricular infarction. N Eng J Med 1994; 330: 1211-1217. [ Links ]
9. Goldstein JA. Right heart ischemia: pathophysiology, natural history, and clinical management. Prog Cardiovasc Dis 1998; 40: 325-341. [ Links ]
10. Akdemir O, Gül C, Ozbay G. Right ventricular aneurysm complicating right ventricular infarction. Acta Cardiol 2001; 56 (4): 261-2. [ Links ]
11. Moye S, Carney MF, Holstege C, Mattu A, Brady WJ. The electrocardiogram in right ventricular myocardial infarction. Am J Emerg Med 2005; 23 (6): 793-9. [ Links ]
12. The GUSTO Investigators. An international randomized trial comparing four thrombolytic strategies for acute myocardial infarction. N Engl J Med 1993; 329: 673-682. [ Links ]
13. Hurst JW. Comments about the electrocardiographic signs of right ventricular infarction. Clin Cardiol 1998; 21: 289. [ Links ]
14. D’Arcy B, Nanda NC. Two-dimensional echocardiographic features of right ventricular infarction. Circulation 1982; 65: 167-173. [ Links ]
15. Bodh J. Right ventricular infarction: contribution of echocardiography to diagnosis and management. Echocardiography 1999; 16 (3): 297-306. [ Links ]
16. Mattioli AV, Vandelli R, Mattioli G. Doppler echocardiographic evaluation of right ventricular function in patients with right ventricular infarction. J Ultrasound Med 2000; 19: 831-6. [ Links ]
17. Casazza F, Bongarzoni A, Capozi A, Agostoni O. Regional right ventricular dysfunction in acute pulmonary embolism and right ventricular infarction. Eur J Echocardiography 2005; 6: 11e14. [ Links ]
18. Tei C. New noninvasive index of combined systolic and diastolic ventricular function. J Cardiol 1995; 26: 135-6. [ Links ]
19. Dokainish H, Abbey H, Gim K, Ramanathan K, Lee P, Jue J. Usefulness of tissue doppler imaging in the diagnosis and prognosis of acute right ventricular infarction with inferior wall acute left ventricular infarction. Krishnan, MBBS, Pui-Kee MBBS, John MD et al. Am J Cardiol 2005; 95: 1039-1042. [ Links ]
20. Goodfellow J, Walker PR. Reversal of atropine-resistant atrioventricular block with intravenous aminophylline in the early phase of inferior wall acute myocardial infarction following treatment with streptokinase. Eur Heart J 1995; 16: 862–865. [ Links ]
21. Vrouchos GT, Kiulpalis A, Trullakis GA, Stasinos PG, Ellinkakis SG, Koumatzias NC, et al. High-rate cardiac pacing increases blood pressure and decreases right atrial pressure in patients with hemodynamic significant acute right ventricular myocardial infarction and bradyarrhythmia. Clin Cardiol 1997; 20: 41. [ Links ]
22. Antman EM et al. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee to Revise the 1999 Guidelines for the Management of patients with acute myocardial infarction). J Am Coll Cardiol 2004; 44: E1-E211. [ Links ]
23. Mebazaa A, Karpati P, Renaud E, Algotsson L. Acute right ventricular failure - from pathophysiology to new treatments. Intensive Care Med 2004; 30 (2): 185-96. [ Links ]
24. Zeymer U, Neuhaus KL, Wegscheider K, Tebbe U, Molhoek P, Schroder R. Effects of thrombolytic therapy in acute inferior myocardial infarction with or without right ventricular involvement. HIT-4 Trial Group. Hirudin for improvement of thrombolysis. J Am Coll Cardiol 1998; 32: 882-4. [ Links ]
25. Moreyra AE, Porway MN, Kostisl JB. Rapid hemodynamic improvement in right ventricular infarction after coronary angioplasty. Chest 1988; 94: 197-9. [ Links ]
26. Goldstein JA. Pathophysiology and management of right heart ischemia. J Am Coll Cardiol 2002; 40: 841-853. [ Links ]
27. Nordhaud D, Steensrud T, Muller S, Husnes KV, Myrmel T. Intraaortic balloon pumping improves hemodynamics and right ventricular efficiency in acute ischemic right ventricular failure. Ann Thorac Surg 2004; 78 (4): 1426-32. [ Links ]
28. Inglessis I, Shin JT, Lepore JJ, Palacios IF, Zapol WM, Bloch KG et al. Hemodynamic effects of inhaled nitric oxide in right ventricular myocardial infarction and cardiogenic shock. J Am Coll Cardiol 2004; 44: 793-8. [ Links ]
29. Fujita Y, Nishida O, Sobue K, Ito H, Kusama N, Inagaki M, Katsuya H. Nitric oxide inhalation is useful in the management of right ventricular failure caused by myocardial infarction. Crit Care Med 2002; 30 (6): 1379-81. [ Links ]
30. Kernis SJ, Goldstein J, Yerkey M, Levin RN, O’Neill WW. Percutaneous atrial septostomy for urgent palliative treatment of severe refractory cardiogenic shock due to right ventricular infarction. Catheter Cardiovasc Interv 2003; 59 (1): 44-8. [ Links ] ]]>