Instituto de Ciencias de la Salud -CES- Medellín, Colombia.
Clínica las Américas, Medellín, Colombia.
SONOFETAL, Medellín, Colombia.
Recibido: 09/10/06. Aprobado: 08/03/07.
Las taquiarritmias son las alteraciones del ritmo cardiaco más comunes en el feto que pueden generar complicaciones fatales. En general, se recomienda tratamiento cuando son persistentes. Los medicamentos más usados para el tratamiento de esta arritmia en los fetos son digoxina, flecainida, sotalol y amiodarona. Si bien son efectivos, su aplicación en los fetos se fundamenta en las características mecánicas y no electrofisiológicas, con riesgo de generar arritmias fatales o de más difícil control. El fenómeno pro-arritmogénico y los efectos secundarios, comprometen también a las gestantes. La hipotensión y arritmias como el flutter auricular, exigen una vigilancia comprometida. Es importante considerar un medicamento más seguro que pueda ser útil en las formas más simples y comunes de taquiarritmias del feto.
Objetivo: mostrar, por medio de un caso clínico y mediante la revisión de artículos relevantes, que el propanolol puede estar dentro del grupo de los medicamentos para el tratamiento de la taquicardia supraventricular del feto. Para el tratamiento de esta patología se han impuesto una serie de alternativas, con resultados adecuados; sin embargo, son exigentes en su conocimiento y control, y definitivamente no están exentas de riesgos.
El objetivo es mostrar que el propanolol es aún una alternativa para casos específicos de taquiarritmias del feto, ya sea como aplicación aislada o en combinación con otros fármacos.
Palabras clave: taquiarritmia fetal, arritmia fetal, taquicardia supraventricular fetal, propanolol.
Tachyarrhythmias are common alterations of cardiac rhythm in the fetus that may generate fatal complications. In general, when they are persistent, treatment is advised. The more used drugs for the treatment of this arrhythmia in fetuses are digoxin, flecainide, sotalol and amiodarone. Even though they are effective, its use in fetuses is based on mechanical and not in electrophysiological characteristics, with the risk of generating fatal arrhythmias or some of more difficult control. The pro-arrhythmogenic phenomenon and the secondary effects involve also the pregnant women. Hypotension and arrhythmias such as auricular flutter demand a compromised vigilance. It is important to consider a safer drug that may be useful in the simpler and more common forms of fetal tachyarrhythmias.
Objetivo: to show by means of a clinical case and by revision of relevant articles, that propanolol can be part of the group of drugs for the treatment of fetal supraventricular tachycardia. A series of alternatives have been imposed with adequate results; nevertheless, these are exigent in its knowledge and control and definitely not exempt of risks.
Our objective is to show that propanolol is still an alternative for specific cases of tachyarrhythmias in fetuses, isolated or combined with other drugs.
Key words: tachyarrhythmia, fetal arrhythmia, fetal supraventricular tachycardia, propanolol.
Uno de los temores de iniciar medicamentos antiarrítmicos son los fenómenos pro-arrrítmicos, los cuales pueden llegar a ser fatales. Todos los antiarrítmicos pueden iniciar un fenómeno pro arrítmico tardío, excepto los betabloqueadores (1). No obstante, la digoxina es el medicamento más usado en el tratamiento de las taquiarritmias en la vida fetal, con una frecuencia de éxito de aproximadamente el 60%. La digoxina se contraindica en casos de síndrome de Wolff-Parkinson-White, el cual se puede encontrar hasta en el 10% de los fetos con taquicardia supraventricular (1). Este síndrome no se puede confirmar por medio de la ecocardiografía prenatal. El diagnóstico podrían hacerlo herramientas menos prácticas como la magnetocardiografía fetal.
Los medicamentos antiarrítmicos utilizados tienen un margen estrecho de seguridad. Se deben controlar y pueden potenciarse cuando se combinan con otros antiarrítmicos (quinidina, amiodarona, propafenona y flecainida) (2).
Metodología
Se presenta el caso de un feto de 32 semanas de gestación en una primigestante, por lo demás sana, sin antecedentes patológicos, de 33 años, quien asiste a la consulta prenatal de bajo riesgo y en forma regular, sin condiciones patológicas previas ni actuales.
En la ecografía de la semana 32 se identifica una taquicardia supraventricular sostenida con una frecuencia de 228 latidos por minuto, y respuesta ventricular 1:1. No presenta cardiopatía estructural. La evaluación anatómica del feto es normal. No se observan hidrops ni derrames en cavidades.
Se inicia tratamiento con propanolol a dosis de 160 mg al día por vía oral. La frecuencia cardiaca materna es de 81 latidos por minuto, regular. A las 48 horas el feto presenta una frecuencia cardiaca de 110 a 120 latidos por minuto con la presencia de extrasístoles únicas frecuentes. No hay signos de sobrecarga cardiaca o hidrops. Se reduce la dosis a 120 mg al día y se hace una nueva evaluación a las 96 horas. La frecuencia cardiaca fetal es de 116 latidos por minuto, con extrasístoles ocasionales. Se reduce la dosis de propanolol a 80 mg por día. Se realiza una nueva evaluación a las 96 horas y se evidencia frecuencia de 125 latidos por minuto y extrasístoles menos frecuentes en comparación con las evaluaciones previas. Se hace una nueva revisión una semana después y se observa una frecuencia cardiaca fetal de 120, con las extrasístoles descritas, ocasionales y simples. No hay compromiso fetal de otro tipo. Tanto el líquido amniótico como el crecimiento fetal son normales.
La presentación de este caso cuenta con la aprobación de la paciente y se sostiene confidencialidad para fines publicitarios.
Resultados
Su embarazo se finaliza de forma espontánea a la semana 38 de gestación confiable por ecografía del primer trimestre. El peso fetal es de 3.250 gramos. No hay complicaciones neonatales ni hipoglucemia o hipotensión neonatal.
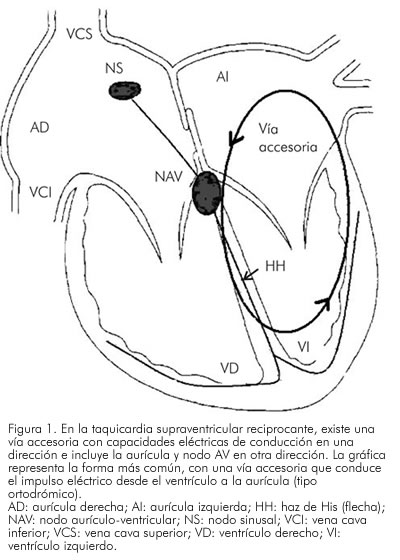
]]> El neonato fue evaluado en la unidad de cardiología infantil de dos centros diferentes. En ambos presentó episodios de taquicardia supraventricular paroxística con compromiso hemodinámico. La ecocardiografía neonatal no evidenció lesiones estructurales. El diagnóstico de trabajo actual es taquicardia supraventricular paroxística por reentrada aurículo-ventricular (Figura 1). Recibió bolos de adenosina, algunos sin respuesta. Estuvo controlado exclusivamente con propanolol hasta los 5 meses de edad, cuando se agregó betametildigoxina para controlar una recaída. Al año de vida se encuentra estable y sin necesidad de medicamentos antiarrítmicos.

Discusión
El uso del propanolol fue amplio en las décadas de los 70 y 80 para el tratamiento de las hipertensiones en el embarazo. Estos artículos arrojaron un considerable número de informes en los que se relacionaba al propanolol con bajo peso al nacer y otros efectos perinatales como hipoglicemia, hipotensión y bradicardia neonatal; sin embargo, usualmente estos últimos son eventos poco sintomáticos (3).
El propanolol cruza la barrera placentaria y alcanza niveles variables en el cordón umbilical, incluso iguala los valores de la madre.
La relación más adversa que se le acusa a este medicamento es el bajo peso al nacer o el RCIU, pero los estudios no diferencian en forma adecuada el peso de la condición de base, a saber, hipertensión arterial y preeclampsia. No existe una relación clara entre este fármaco y el bajo peso al nacer cuando se usa en patologías diferentes a la hipertensión arterial, como por ejemplo en casos de tirotoxicosis o migraña.
La última revisión sistemática publicada de estudios aleatorizados sobre el uso de los betabloqueadores en el embarazo (4), incorpora dos estudios con propanolol el cual se iniciaba desde la segunda mitad tardía de la gestación en casos de hipertensión. No se reportó un incremento significativo entre este medicamento y RCIU o bajo peso al nacer.
La mayoría de las taquiarrimias del feto se presentan en el segundo trimestre tardío o en el tercer trimestre, usualmente mayores de 27 semanas en donde se hace menos probable que repercutan en restricciones considerables sobre el peso fetal.
El 90% de las taquiarritmias del feto se explican por mecanismos de reentrada y la mayoría de éstas se deben a taquiarritmias supraventriculares reciprocantes, con ritmos entre 200 y 300 latidos por minuto y con relación 1:1 entre aurícula y ventrículo (5). La probabilidad de desarrollar hidrops es de aproximadamente 35% a 40% (6). La digoxina tiene alta efectividad en este grupo de arritmias. Muchas de ellas también responden al propanolol. La imposibilidad de reconocer el síndrome de Wolff-Parkinson-White en ellas por medio de la herramienta más común y disponible en nuestro medio, la ecocardiografía, la posibilidad de un efecto proarrítmico con la digoxina u otro antiarrítmico, favorecen la aplicación de propanolol en los casos no complicados y especialmente con tiempos aurículo-ventriculares muy prolongados, como las taquicardias reciprocantes permanentes de la unión, o donde haya respuesta auricular variable (taquiarritmias con disociación aurículo-ventricular 2:1 o más), como en las taquicardias auriculares ectópicas o de la unión (7).
]]> Aunque el uso de la magnetocardiografía es escaso, algunos reportes prenatales han diagnosticado síndrome de Wolff-Parkinson-White, con confirmación post-natal. Hosono y colaboradores (8) publicaron el tratamiento exitoso de este síndrome y su manejo con propanolol luego de iniciarlo en un feto de 32 semanas. Chang y colaboradores (9) reportaron el caso de un feto con hidrops y episodios intermitentes de bloqueo aurículo-ventricular y taquicardia ventricular que fue tratado exitosamente con la combinación de propanolol y digoxina. El embarazo fue llevado hasta la semana 39 y el diagnóstico se confirmó después del nacimiento.La combinación de digoxina y propanolol se ha reportado en otras arritmias más severas como la reportada por Kovats y colaboradores (10). Con esta combinación se trató un feto con un ritmo de 400 latidos por minuto e hidrops. El ritmo y el hidrops se controlaron. El parto por cesárea de un neonato sano se hizo a la semana 40.
Durante el tratamiento con propanolol a una gestante con el síndrome de Romano-Ward, Mc Curdy y colaboradores (11) informaron del éxito del tratamiento a la gestante sin complicaciones neonatales. Cuando la digoxina se usa en estos casos, puede haber 1% de probabilidad de desarrollar fibrilación auricular. Este es un hallazgo descrito en la población adulta no reportado aún en la población fetal, sin embargo se hace la inferencia en vista de que el mecanismo electrofisiológico es el mismo (7). Aunque existen otros medicamentos de reconocida eficacia en el contol de la taquicardia supraventricular, sus efectos adversos tanto para el feto como para la gestante, exigen bastante en su seguimiento. Hipotéticamente, algunos casos de muerte fetal súbita luego de iniciar los antiarrítmicos puede explicarse por efecto pro-arritmogénico, fibrilación auricular, entre otras (5-7). En general, la digoxina es relativamente segura, pero requiere evaluación de los niveles en sangre materna, control estricto de factores que puedan variar los electrolitos séricos como el vómito, y descarte de alteraciones asintomáticas de la conducción previa a su aplicación. En el nenonato se deben llevar estos mismos cuidados.
Para casos no complicados de taquicardia supraventricular reciprocante de tipo ortodrómico, en la revisión de Kothari y colaboradores (12), se eligen en primera línea betabloqueadores de larga acción, ya que son seguros y efectivos.
La quinidina y la procainamida, antiarrimicos de la clase IA de Vaughan-Williams, han reportado efectos sobre la actividad uterina y trabajo de parto pretérmino. Con niveles superiores o tóxicos se han reportado abortos y lesiones del par VIII (13).
La propafenona y la flecainida, antiarrítmicos de la clase IC, son considerados categoría C por la Administración de Drogas y Alimentos; el balance riesgo-beneficio se circunscribe principalmente a los fenómenos pro-arritmogénicos, aproximadamente 0,5%, más que a los posibles efectos teratogénicos.
La amiodarona, medicamento clase III, contiene yodo que puede pasar al feto y producir bocio fetal e hipotiroidismo neonatal hasta en el 9% de las gestantes expuestas.
El sotalol, otro fármaco utilizado en las taquiarritmias fetales, se relacionó con alta mortalidad posiblemente por efectos proarrítmicos, los cuales para estos medicamentos varían en la población pediátrica entre el 0,5% y 5% (2, 13).
En casos de hidrops fetal, las consideraciones terapéuticas son diferentes. A los medicamentos con efectividad más reconocida como la digoxina, se les aprovecha además su efecto inotrópico positivo para un corazón fetal con disfunción miocárdica.
Conclusión
]]> La digoxina es el medicamento más ampliamente usado en la literatura. En la revisión retrospectiva de Krapp y colaboradores, en la cual se incluyen 485 pacientes con diagnóstico prenatal de flutter y taquicardia supraventricular, el medicamento de primera elección fue la digoxina. La conversión a ritmo sinusal con la digoxina como único medicamento en fetos sin hidrops, fue del 45,1% en casos de flutter y del 51,5% en casos de taquicardia supraventricular, aunque no se explican los casos de proarritmias, se aduce que algunos casos de mortalidad precoz luego de iniciar el medicamento antiarrítmico, se deben a estos fenómenos generalmente fatales. No se incluyeron artículos con el uso de propanolol.La digoxina, como la mayoría de los antiarrítmicos, requiere una evaluación electrocardiográfica de la madre al igual que la medición de los niveles séricos del fármaco. Patologías asintomáticas de la gestante así como la sobredosificación secundaria al compromiso de controlar la arritmia fetal y la farmacocinética secundaria a la gravidez, la exponen a fenómenos proarritmogénicos.
El propanolol no requiere control materno electrocardiográfico, ni evaluación de los niveles séricos. Los principales efectos adversos que se reportan con otros betabloqueadores son potencialmente reconocibles y controlables; además, pueden mezclarse con otros antiarrítmicos, entre ellos la digoxina (6).
Los escasos reportes del uso del propanolol comparativamente con la amplia serie de digoxina, se deben entre otros, a factores históricos. Las dudas de su seguridad prenatal por su relación con la restricción del crecimiento intrauterino, el conocimiento y la confianza de los especialistas con otros medicamentos, el conocimiento de la enfermedad prenatal y su respuesta a nuevos antiarrítmicos, fueron parte de la catapulta para la digoxina, el sotalol, la amiodarona y otros medicamentos para uso fetal.
El propanol puede ser un medicamento efectivo en este tipo de taquiarrimitmias supraventriculares, en fetos sin hidrops, en fetos sin restricción del crecimiento, en fetos del segundo trimestre tardío en adelante y con tiempos ventrículo-auriculares muy prolongados o respuesta auricular variable, así como en gestantes sin contraindicación para usarlo o con problemas para usar otras alternativas farmacológicas, en pacientes en espera de una evaluación más precisa o mientras llega a un nivel que cuente con el grupo multidisciplinario para el control de ambos, madre y feto.
Para este grupo selecto de casos, el propanolol se puede rescatar como uno más del grupo de fármacos útiles para considerar.
Bibliografía
1. Gembruch U, Yagel S, Silverman N. Fetal tachyarrhytmia. In: Gembruch U, editors. Fetal Cardiology. Dunitz; 2003. p. 355-361. [ Links ]
2. Martijn AO, Jopje MR, Barbara EA, et al. Drug treatment of fetal tachycardias. Pediatric Drugs 2002; 4 (1): 49. [ Links ]
3. Tcherdakoff P, Goupil-Colliard M. Are the theorical drawbacks of beta-blocker treatment in pregnancy being confirmed? A review of literature. J Pharmacol 1983; 14 (Suppl 2): 143-50 (abstract). [ Links ]
4. Laura AM, Einat E, Shelley BB, et al. Risk and benefits of B-receptor blockers for pregnancy hypertension: overview of the randomized trials. Eur J Obstet Gynecol Reprod Biol 2000; 88 (1):15-26. [ Links ]
5. Kleinman CS, Copel JA. Electrophysiological principles and fetal antiarrhythmic therapy. Ultrasound Obstet Gynecol 1991; 1: 286-297. [ Links ]
6. Krapp M, Kohl T, Simpson JM, Sharland GK, Katalinic A, Gembruch U. Review of diagnosis, treatment, and outcome of fetal atrial flutter compared with supraventricular tachycardia. Heart 2003; 89: 913-917. [ Links ]
7. Kleinman CS, Nehgme RA. Cardiac Arrhythmias in the Human Fetus. Pediatr Cardiol 2004; 25: 234-251. [ Links ]
8. Hosono T, Chiba Y, Shinto M, et al. A fetal Wolff-Parkinson-White syndrome diag-nosed prenatally by magnetocardiography. Fetal Diagn Ther 2001; 16 (4): 215-217. [ Links ]
9. Chang IK, Shyu MK, Lee CN, et al. Prenatal diagnosis and treatment of fetal long QT syndrome: a case report. Prenat Diagn 2002; 22 (13): 1209-1212. [ Links ]
10. Kovats-Szabo E, Horvath I, Nagy M, Kadar K. Intrauterine treatment of fetal tachycardia causing circulatory failure. Orv Hetil. 1990; 131 (15): 807-809. [ Links ]
11. McCurdy CM Jr, Rutherford SE, Coddington CC. Syncope and sudden arrhtyhmic death complicating pregnancy. A case report of Romano-Ward syndrome. J Reprod Med 1993; 38 (3): 233-234. [ Links ]
12. Kothari DS, Skinner JR. Neonatal tachycardias: an update. Arch Dis Child Fetal Neonatal Ed 2006; 91: F136-F144. [ Links ]
13 Theodore C, Joseph G, Brian M. Antiarrythmic drug therapy in pregnancy and lactation. Am J Cardiol 1998; 82: 58I-62I. [ Links ] ]]>