ARTÍCULOS ORIGINALES DERIVADOS DE INVESTIGACIÑN
Análisis de la posición y trayectoria del conducto alveolar inferior (CAI) en tomografía volumétrica computarizada (TC Cone Beam - TCCB)1
Cone Beam computed tomographic analysis of the position and course of the mandibular canal
José Domínguez Mejía2; Omar Ruge Jiménez3; Germán Aguilar Méndez4; Óscar Ñañez López5; Guillermo Oliveros Torres6
1 Artículo derivado de una investigación como requisito y aceptado para optar al título de especialista en Cirugía Oral y Maxilofacial de los dos últimos coautores, Facultad de Odontología, Universidad de Antioquia, Medellín, Colombia ]]>
2 Odontólogo. Especialista en Cirugía Oral y Maxilofacial y en Ciencias Básicas Biomédicas, Universidad de Antioquia. Profesor asistente, Facultad de Odontología, Universidad de Antioquia, Medellín, Colombia
RESUMEN
INTRODUCCIÓN: los procedimientos quirúrgicos que se realizan en la mandíbula requieren conocimiento detallado de la posición y trayectoria del conducto alveolar inferior (CAI) que contiene en su interior al nervio alveolar inferior (NAI).La tomografía volumétrica computarizada (TCCB) es un medio diagnóstico subutilizado en nuestro medio principalmente por los costos, sin embargo es un medio sensible y preciso para la evaluación del CAI por encima de otros medios diagnósticos.
MÉTODOS: se evaluaron 50 tomografías volumétricas computarizadas de última generación con tecnología Cone Beam (TCCB) de las mandíbulas de pacientes mayores de dieciocho años, con premolares y molares mandibulares en boca, sin anomalías evidentes de los maxilares, patologías mandibulares y patologías que comprometieran la calidad ósea, se realizaron cortes transeccionales e imágenes panorámicas. ]]>
Palabras clave: canal alveolar inferior, tomografía volumétrica computarizada, tomografía computarizada de haz cónico, foramen mandibular, foramen mental.
ABSTRACT
INTRODUCTION: surgical procedures involving the mandible require a deep understanding of the position and course of the inferior alveolar conduct (IAC) that encloses the inferior alveolar nerve. Computerized volumetric tomography (CVT) is an under used diagnostic tool in our context, mostly because of the costs it compels, nevertheless it´s a sensitive and precise method for the evaluation of IAC above other diagnostic current tools.
METHODS: 50 last generation computerized volumetric tomographies, using Cone Beam technology, were evaluated in 18 years old patients or older, with premolars and molars present, without any evident maxillary anomalies, mandibular pathology or alteration that decrease bone quality. Panoramic and transectional cuts were performed.
RESULTS: the average distance from IAC to alveolar crest was 17.9 mm for women and 19.8 mm for men. The average distance from IAC to the vestibular plate was 3.8 mm for both genders towards the lingual plate, the distances from IAC was 3,2mm for women and 2.8 mm for men. The average distance from basilar border to IAC was 6.5 mm for women and 6.2 mm for men. From the mandibular foramen to anterior border of mandibular ramus, the average distance for men was 13.2 mm and 12.3 mm for women.
CONCLUSIONS: CVT is a highly sensitive diagnostic tool for the assessment of IAC position and course. There were no differences regarding age or between both sides of the mandible among the three measured points on the mandibular body.
Key words: inferior alveolar canal, volumetric computed tomography, Cone Beam computed tomography, mandibular foramen, mental foramen.
]]>
INTRODUCCIÓN
El entendimiento y la aplicación de la anatomía son de suma importancia para los diferentes profesionales que intervienen en la evaluación, diagnóstico, pronóstico y tratamiento de las diferentes alteraciones del complejo maxilofacial. Los diferentes procedimientos que se realizan en la mandíbula requieren conocimiento detallado de la posición y trayectoria del conducto alveolar inferior (CAI), el cual contiene en su interior el nervio alveolar inferior (NAI), la arteria y la vena alveolares inferiores.1
Todo procedimiento quirúrgico realizado en el sector posteroinferior requiere particular conocimiento de la posición y trayectoria del CAI; desde la instalación de implantes y miniimplantes osteointegrados, cirugía perirradicular, cirugía preprotésica y exodoncia de dientes retenidos hasta cirugías mayores como trauma mandibular, cirugía ortognática distracción osteogénica y cirugía oncológica.2-7
El desconocimiento de las relaciones anatómicas del CAI en los diferentes procedimientos quirúrgicos puede lacerar, comprimir o estirar el nervio8, 9 generando lesiones como neuropraxia, axonotmesis y neurotmesis.10, 11
De acuerdo con lo anterior, los diferentes trastornos de la sensibilidad ocasionados por el desconocimiento de la posición y trayectoria del CAI pueden afectar el éxito de los diferentes procedimientos quirúrgicos, provocando en los pacientes dolor, incomodidad e insatisfacción con el procedimiento realizado. Así mismo, los trastornos de la sensibilidad suelen complicar y alargar tratamientos, generando pérdidas de tiempo, materiales y dinero al profesional y generando repercusiones de tipo ético y médico legal.
Aunque en la literatura existe evidencia de investigaciones acerca del curso y trayectoria del CAI, estos solo son en población caucásica12-22 y mongoloide, 23-25 lo que no nos permite saber con certeza si estos estudios son aplicables a nuestra población mestiza. En nuestro medio no se han reportado investigaciones que se utilicen la TCCB como ayuda diagnóstica en la valoración de la posición y trayectoria del CAI. Por tal motivo, el presente artículo tiene como objeto describir las variaciones en el recorrido y las medidas del CAI aplicables a la población colombiana para su uso en la práctica clínica.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo retrospectivo, analizando la TCCB de 50 hemimandíbulas de 32 pacientes, 16 hombres y 16 mujeres. Los criterios de inclusión fueron los siguientes: pacientes mayores de dieciocho años de ambos sexos, con premolares y molares mandibulares en boca, sin asimetrías o anomalías evidentes en el tamaño de los maxilares y sin patologías mandibulares.
]]> La muestra se obtuvo seleccionando al azar, del archivo del centro radiológico Imágenes & Especialistas ubicado en la ciudad de Medellín, tomografías que cumplieran con los parámetros de inclusión, estas tomografías fueron tomadas con un tomógrafo volumétrico de última generación, New Tom 3G dental CBCT 230V/60HZ®.Para el análisis de las tomografías se realizaron cortes transeccionales de 1 x 1 mm de paso en TCCB, a nivel de las crestas distales de primeros y segundos molares y premolares mandibulares, y se estimaron cinco variables:
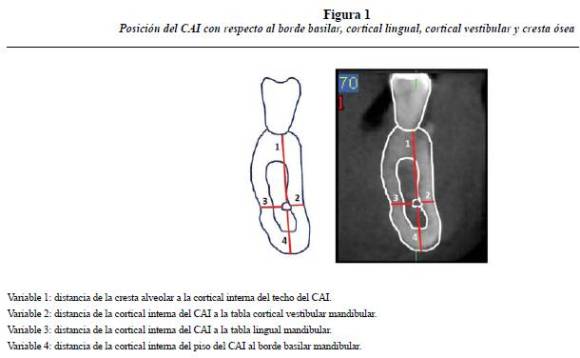
1.a variable: distancia de la cresta alveolar al borde superior del CAI.
2.a variable: distancia de los bordes medial y lateral del CAI a la tabla cortical externa o vestibular mandibular.
3.a variable: distancia de los bordes medial y lateral del CAI a la tabla cortical interna o lingual mandibular.
4.a variable: distancia del borde inferior del CAI al borde basilar mandibular (figura 1).
5.a variable: distancia del foramen mandibular al borde anterior de la rama mandibular, para lo cual se hicieron imágenes panorámicas en TCCB en la región de la cara interna de la rama mandibular (figura 2).
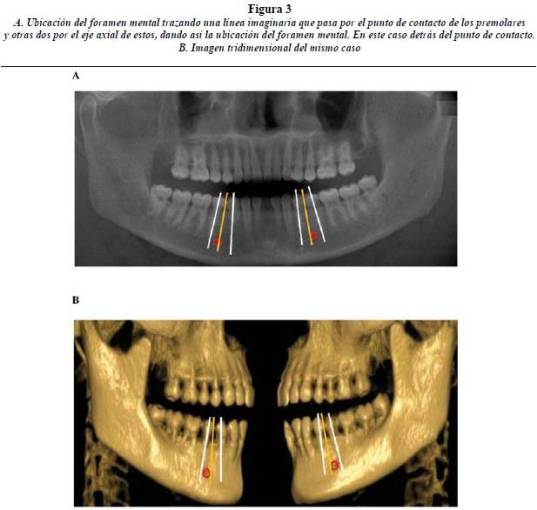
Para la ubicación del foramen mental se hicieron imágenes panorámicas en TCCB en zona vestibular de premolares mandibulares, trazando una línea que pasara por el eje de inserción de los premolares y luego se trazó una línea imaginaria que pasara por el punto de contacto de los premolares, dando así la ubicación del foramen mental: por delante, sobre o detrás de esta línea imaginaria. Para estimar el valor de las medidas anteriores se utilizó el programa NNT basic versión 2.0 (figura 3).
]]>
Para el procesamiento de los datos obtenidos de la evaluación tomográfica de cada una de las variables se utilizó el programa estadístico SPSS 15.0® (SPSS Inc., Chicago, IL, USA). Inicialmente se hizo análisis descriptivo de acuerdo con la naturaleza de las variables; se estimaron medidas de distribución de frecuencia (variables cualitativas) y medidas de tendencia central y de dispersión (variables cuantitativas).
Posteriormente se verificó el supuesto de normalidad de las variables utilizando la prueba de Shapiro-Wilk debido al tamaño de la muestra. Basado en estos resultados se utilizó la prueba U de Mann-Whitney (no paramétrica) para estimar la diferencia de las medidas. Para hallar la asociación entre variables se utilizó el coeficiente de correlación de Pearson. El nivel de significación establecido fue de P < 0,05.
RESULTADOS
Se evaluaron TCCB de 50 hemimandíbulas que correspondieron a 32 pacientes, 16 hombres y 16 mujeres. En cuanto a la edad, el promedio en las mujeres fue de 35,9 (IC 95% 23,5-48,2) y de 43,1 para los hombres (IC 95% 30,5-55,7) (tabla 1).
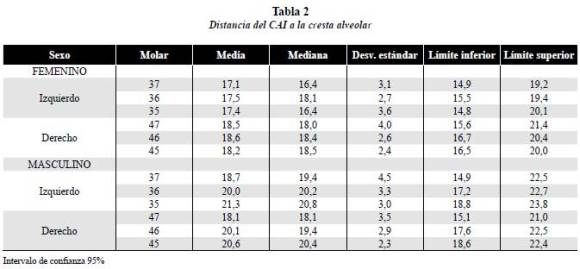
Variable 1: distancia del CAI a la cresta alveolar
En las mujeres, del lado izquierdo la zona con menor altura promedio fue la zona del 37 con 17,1 mm (IC 95% 14,9-19,2 mm); y la de mayor altura promedio fue la zona del 36 con 17,5 mm (IC 95% 15,5-19,4 mm) y del lado derecho la altura promedio menor se presentó en el 45 con 18,2 mm (IC 95% 16,5-20 mm), y la mayor fue en el 46 con 18,6 mm (IC 95% 16,7-20,4 mm); estos datos no revelaron una tendencia clara en esta población.
En la población masculina, la medida promedio menor del lado izquierdo se dio en el 37 con 18,7 mm (IC 95% 14,9-22,5 mm) y la medida promedio mayor se dio en la zona del 35 con 21,3 mm (IC 95% 18,8-23,8mm.), en el lado derecho el promedio menor fue de 18,1 mm en la región del 47 (IC 95% 15,1-21 mm), y la mayor medida promedio fue de 20,6 mm en la zona del 45 (18,6-2,4 mm); observándose una tendencia de aumento de la altura de la cresta alveolar de los segundos molares hacia los segundos premolares (tabla 2).
]]>
Variable 2: distancia del CAI a la tabla cortical vestibular
Encontramos que la región que presentó la menor medida promedio en las mujeres en el lado izquierdo fue la correspondiente al 35 con 2,5 mm (IC 95% 2-3,1 mm), y la de mayor promedio fue la del 37 en 4,9 mm (IC 95% 3,8-5,9 mm); la zona del 45 en el lado derecho presentó el menor promedio con 2,8 mm (IC 95% 1,9-3,7 mm), y la región del 47 presentó el mayor promedio con 5,1 mm (IC 95% 4-6,2 mm). En los hombres la medida promedio menor en el lado izquierdo fue de 2,9 mm en la región del 35 (IC 95% 2,4-3,4 mm) y el mayor promedio se dio en el 37 con 4,3 mm (IC 95% 3,4 mm-5,3 mm) y del lado derecho el menor promedio se dio en el 45 con 2,9 mm (IC 95% 2,3-3,3 mm) y la medida de mayor promedio fue en el 47 con 5,1 mm (IC 95% 3,7-6,4 mm). Todas estas medidas disminuyeron a medida que el canal ocupaba una posición más vestibular en la mandíbula (tabla 3).
Variable 3: distancia del CAI a la tabla cortical lingual
En las mujeres, el lado izquierdo, la zona que registró la menor distancia promedio con 2,3 mm fue la del 37 (IC 95% 1,6-2,9 mm), y la de mayor distancia promedio con 4,1 mm fue la zona del 35 (IC 95% 3,7-4,5 mm); del lado derecho el menor promedio fue de 1,9 mm que corresponde a la zona del 47 (IC 95% 1,3-2,4 mm) y el mayor promedio se dio en la región del 45 con 4,3 mm (IC 95% 3,4- 5,1 mm); esta misma variable en la población masculina tuvo su menor promedio del lado izquierdo en la zona del 37 con 2,1 mm (IC 95% 1,4-2,8 mm), y el mayor promedio fue de 3,8 mm en la región del 35 (IC 95% 3-4,5 mm); del lado derecho el promedio menor fue de 1,7 mm en la región del 47 (IC 95% 0,9-2,4 mm), y el mayor promedio fue de 3,9 mm en el 45. (IC 95% 2,5-5,2 mm). Estas medidas eran mucho menores en la zona del segundo molar y a medida que el canal avanzaba hacia los premolares iba aumentando (tabla 4).
Variable 4: Distancia del CAI al borde basilar mandibular
En la población femenina, del lado izquierdo, la región que presentó la menor medida promedio con 6 mm fue la del 37 (IC 95% 4,5-75 mm) y el mayor promedio fue de 7,8 mm en la zona del 35 (IC 95% 5,9-9,7 mm); del lado derecho la menor medida promedio fue de 6 mm que correspondió a la zona del 47 (IC 95% 4,7-7,3 mm), la de mayor promedio fue la región del 45 con 6,9 mm (IC 95% 5,3-8,5 mm). En los hombres la menor medida promedio del lado izquierdo correspondió a la región del 37 con 5,8 mm (IC 95% 4,5-7,1 mm), y la mayor medida promedio fue de 7,1 mm en la zona del 35 (IC 95% 5-9,1 mm); en el lado derecho la menor medida promedio correspondió a la zona del 47 con 5,4 mm (IC 95% 4,5-6,2 mm) y la mayor medida promedio fue de 7,4 mm (IC 95% 5,5-9,2 mm). Estas medidas demostraron mayor altura ósea en la zona del segundo premolar, la cual va disminuyendo a medida que se avanza hacia los segundos molares (tabla 5).
]]> Variable 5: Distancia del foramen mandibular al borde anterior de ramaEl promedio de la variable 5 (distancia del foramen mandibular al borde anterior de rama) del lado derecho en las mujeres fue de 12,1 mm; en el lado izquierdo la media fue de 12,6 mm. En los hombres el promedio del lado derecho fue de 12,9 mm y del lado izquierdo la media fue de 13,6 mm (IC 95% 12,5-14,7 mm) (tabla 6).
Al aplicar la prueba U de Mann-Whitney se observó que no había diferencias significativas estadísticamente entre las medias por sexo y por lado (derecho e izquierdo), con significancia estadística de 0,087 para el lado derecho y de 0,168 para el lado izquierdo.Ubicación del agujero mentoniano
Con la técnica utilizada, el agujero mentoniano se encontró ubicado: 36% por detrás de la bisectriz trazada, 36% sobre esta y 28% por delante de la bisectriz. La prueba U de Mann-Whitney, utilizada para evaluar la diferencia entre las medias de las variables por sexo y por lado (derecho e izquierdo) demostró que en esta muestra no hubo diferencias estadísticamente significativas.
DISCUSIÓN
La mandíbula contiene en su interior al CAI por el cual transita el paquete vásculonervioso (nervio, vena y arteria dentaria inferior), este nace en la cara medial de la rama de la mandíbula en el foramen mandibular, protegido por la língula, y luego desciende por el tejido esponjoso del hueso en sentido anteroinferior, apical a los dientes inferiores y progresivamente más vestibular en su recorrido, siguiendo una curva de concavidad anterosuperior y finalizando en el agujero mentoniano.26 Al ser observado en un corte transversal tiende a ser redondeado. El CAI es el resultado de la osificación de tres procesos óseos durante la vida intrauterina, por ello su recorrido se divide regularmente en 4 sectores: rama, ángulo, cuerpo y agujero mentoniano.27
En el interior del CAI se encuentra el NAI el cual hace parte de la porción mandibular del nervio trigémino (V3). El NAI es la rama más larga de V3, con función puramente aferente, inerva los dientes inferiores, hueso y tejido mucogingival de la mandíbula, con excepción de la zona vestibular posteroinferior, inervada por el nervio bucal, rama también de V3. De igual manera la vascularidad de la zona está suministrada principalmente por la arteria y la vena dentaria inferior.1
En la literatura hay evidencia de investigaciones acerca del curso y trayectoria del CAI; en su mayoría son estudios norteamericanos y europeos, en los cuales se analizan mandíbulas de cadáveres y radiografías planas,13-22, 28 también existen en menor proporción estudios que usan TCCB.23-25 En nuestro medio, dados los costos y la falta de conocimiento de la TCCB como medio diagnóstico, no hay evidencia de investigaciones de estas características.
]]> La radiografía panorámica es un examen diagnóstico de gran ayuda en cirugía por su capacidad para reproducir diferentes estructuras óseas; entre las cuales se encuentra el CAI. Este se observa como dos líneas radiopacas paralelas que describen una banda radiolúcida dispuesta a ambos lados de la mandíbula, la cual presenta un recorrido oblicuo hacia abajo y adelante inicialmente; luego en el ángulo mandibular se torna rectilíneo, para en su recorrido final, hacer una curva hacia arriba y atrás emergiendo como agujero mentoniano, dando la apariencia de una “S” itálica.27 La radiografía panorámica no describe su disposición en sentido transversal (bucolingual), omitiendo una parte importante de su orientación espacial. Por tal motivo, la tomografía se constituye en una herramienta fundamental para el estudio, por su exactitud para evaluar altura, ancho y relación espacial en el cuerpo mandibular.9La relación del CAI con la rama mandibular ha sido motivo de investigación con énfasis en diversos procedimientos quirúrgicos. La posición anteroposterior del inicio del CAI en la rama mandibular es por lo general justo por encima del plano oclusal de los dientes inferiores;16 en estudios de mandíbulas disecadas, su localización en el tercer cuadrante anteroposterior de la rama se da aproximadamente a 15 mm de su borde anterior, justo por detrás de la língula,21, 29 esta se localiza entre 7,5 y 13,3 mm por debajo de la unión de la línea oblicua externa e interna.14 Otra variante anatómica para tener en cuenta es la localización de la antilíngula, la cual solo está presente en el 42% de la población.19
Múltiples estudios han reportado información complementaria acerca del CAI, así tenemos que la distancia entre el borde superior del cuerpo mandibular y el borde superior del CAI en la zona posterior al segundo molar es de 7,8 mm; la entrada del CAI en la rama mandibular se encuentra a 13 mm con relación al borde anterior de la rama mandibular y 8,1 mm por debajo de la unión de las líneas oblicuas interna y externa.28
El haz neurovascular (nervio, arteria y vena dentaria inferior) está localizado en contacto o muy cerca a la tabla cortical lingual.13
Littner y colaboradores concluyeron que la localización del CAI es más vestibular en los ápices de segundo molar, mientras que es más lingual en los ápices del primer molar, localizándose entre 3,5 y 5,4 mm por debajo de las raíces de estos.17
Además, Anderson y colaboradores, en una revisión de la literatura acerca del recorrido del NAI, indican que cursa a través de la mandíbula en una rama única en el 66%, mientras que el otro 34 se divide en diferentes variantes morfológicas, con ramas que cursan por fuera del NAI, recorriendo la mandíbula cerca a la cortical lingual en la zona posterior y cerca a la cortical vestibular en la zona anterior, terminando en algunas ocasiones en agujeros mentonianos bífidos.15 En otro estudio en veintiséis mandíbulas disecadas se demostró que el canal mandibular presenta forma ovoidea y que sus diámetros disminuyen a medida que desciende hasta el agujero mentoniano.26
Un análisis en 50 mandíbulas disecadas a las cuales se les hizo cortes y valoración con TC determinó que la distancia del CAI a la tabla cortical lingual es menor que su distancia hacia el borde basal y la tabla cortical vestibular en el cuerpo mandibular, de igual forma, el CAI recorre el cuerpo mandibular orientado hacia la tabla ósea lingual con un rango de distancia de 2,5 a 2,8 mm con diámetro homogéneo en su recorrido entre 2,3 y 2,6 mm.30
Las investigaciones coinciden en que el CAI se encuentra en mayor porcentaje más cercano a la tabla ósea lingual y al borde basilar de la mandíbula. 9, 16, 31, 32
En el presente estudio pudimos determinar que de la superficie externa del CAI a la cresta alveolar, la media osciló en los dos lados (derecho e izquierdo) para hombres y mujeres entre 16,4 y 20,6 mm, siendo este un rango amplio pero acorde al estudio de Levine y colaboradores,33 quienes hallaron rangos entre 17,2 y 20,3 mm con promedio de 17,4 mm.
La distancia del CAI a la tabla vestibular tuvo una variación en la media muy amplia de acuerdo con el sector que se evaluó, siempre aumentando de la zona del segundo premolar hacia el segundo molar; en las mujeres estuvo entre 2,5 y 5,1 mm y en los hombres, entre 2,9 y 5,1 mm. Estos hallazgos concuerdan con los encontrados en los estudios de Beltrán30 y Gowgiel.13
]]> La evaluación tomográfica de la distancia del CAI a la tabla lingual mostró aumento en las medidas del segundo molar al segundo premolar, con medias que oscilaron entre 1,9 y 4,3 mm para las mujeres y 1,7 y 3,9 mm para los hombres; difiere esto de los estudios de Beltrán30 y Ylikontiola9 quienes concluyeron que en esta zona la distancia era homogénea.La distancia del CAI al borde basilar demostró ser mayor que la distancia a la tabla lingual, con medias que oscilaron entre 6,0 y 7,8 mm en las mujeres y 5,8 y 7,4 mm en los hombres, estas medidas y el hecho de la mayor distancia que hacia la tabla lingual concuerda con los estudios anteriores.9, 24, 30
En cuanto a la distancia del foramen mandibular al borde anterior de la rama los resultados de nuestra investigación son similares a los hallados en la gran mayoría de los estudios, con un promedio en mujeres de 12,1 y 12,6 mm lado izquierdo y derecho respectivamente y en hombres con 12,9 y 13,6 mm lado derecho e izquierdo9, 13, 25, 30 a diferencia del de Yu24 quien encontró promedio mayor de 18,6 mm.
En este estudio no se encontraron diferencias significativas por edad, o por lados derecho e izquierdo; en cuanto al sexo, se observó en promedio, medidas mayores en los hombres frente a las de las mujeres.
La radiografía panorámica también ha sido usada en el análisis del foramen mental como estructura importante en el abordaje de procedimientos quirúrgicos en la zona, encontrándose en el 60% de los casos inferior al segundo premolar;20 y no siempre bien definido, de manera que puede observarse con respecto a su relación con el CAI, como separado en el 43% de los casos, difuso en 24, continuo en 21 e inidentificable en 12%. Además la presencia de canales bífidos se ha presentado en aproximadamente el 0,35%.18
En este estudio analizamos la ubicación del foramen mental en cuanto a su relación con los premolares, no se estudió el tamaño, ni la orientación con relación al CAI; encontramos que el foramen mental se ubica en promedio mayor de 70% en íntima relación con el ápice del segundo premolar; situándose por debajo o mesial a este. Estas relaciones se confirman cuando al intentar evaluar la salida del NAI en distal del primer premolar no fue posible, puesto que en este punto el nervio ya había emergido totalmente. Estos hallazgos son consistentes con los encontrados en otros estudios donde el agujero ha sido ubicado en alto porcentaje inferior a segundo premolar, aunque estos han sido en su mayoría evaluados en radiografías planas y no en TCCB que presenta mayor exactitud en la ubicación de estructuras anatómicas; a pesar de esto los resultados son concordantes.
La TC es cada vez más usada en el mundo para evaluar la posición y trayectoria del CAI y planificar tratamientos quirúrgicos en la mandíbula, lastimosamente en nuestro medio está subutilizada, los estudios, en su mayor parte, provienen del continente asiático.33-36
Por lo expuesto, es importante tener conocimiento sobre la posición y trayectoria del CAI y a su vez apoyarse en exámenes auxiliares como la radiografía panorámica y principalmente la TCCB que definitivamente es una ayuda diagnóstica más sensible para evaluar la localización del CAI, en el momento de planificar una intervención quirúrgica.15
CONCLUSIONES
La TCCB es una ayuda diagnóstica altamente sensible para la ubicación de la posición y trayectoria del CAI.
La distancia del CAI a la tabla ósea lingual es menor que su distancia hacia el borde basal y la tabla ósea vestibular, en los tres sectores evaluados del cuerpo mandibular.
El foramen mental en más del 70% presenta su emergencia en el ápice del segundo premolar o mesial a este.
No hay diferencias significativas en cuanto a edad y lados de las medidas tomadas en los tres sectores del cuerpo mandibular.
Se sugieren otros estudios que se puedan cruzar otras variables y obtener una muestra mucho mayor para ver si es posible encontrar diferencias significativas.
El conocimiento de la ubicación del CAI es de vital importancia para disminuir el riego de trauma al NAI en los diferentes procedimientos invasivos mandibulares.
Las medidas espaciales obtenidas del CAI son de gran utilidad al momento de una planeación quirúrgica en casos de osteotomías sagitales de rama en cirugía ortognática.
REFERENCIAS
1. Shankland W. The tigeminal nerve. Part IV: the mandibular division. J Cranio Mandib Pract 2001; 3: 153-161. [ Links ]
2. Wolford L. The sagital split ramus osteotomy as the prefered treatment for mandibular prognathism. J Oral Maxillofac Surg 2000; 58: 310-312. [ Links ]
3. Kendell B, Frost D. Applied surgical anatomy of the head and neck. En: Fonseca R, Walker R, Barber H, Powers M, Betts N. Oral and maxillofacial trauma. 3.ª ed. St. Louis: Elsevier; 2005. p. 281-328. [ Links ]
4. Quereshy F, Savell T, Palomo M. Applications of Cone Beam computed tomography in the practice of oral and maxillofacial surgery. J Oral Maxillofac Surg 2008; 66: 791-796. [ Links ]
5. Lekholm U. The surgical site. En: Lindhe J, Karring T, Lang N. Clinical periodontology and implant dentistry. 4.ª ed. Oxford: Blackwell Munksgaard; 2003. p. 852-865. [ Links ]
6. Wehrbein H. Implants used for anchorage in orthodontic therapy. En: Lindhe J, Karring T, Lang N. Clinical periodontology and implant dentistry. 4.ª ed. Oxford: Blackwell Munksgaard; 2003. p. 1004-1013. [ Links ]
7. Rood JP, Nooraldeen Shehab BAA. The radiological prediction of alveolar nerve injury during third molar surgery. Br J Oral Maxillofac Surg 1990; 28: 20-25. [ Links ]
8. Teerijoki T, Jääskeläinem K, Forsell K, Forsell H, Vähätalo K, Tammisalo T. Risk factors of nerve injury during mandibular sagital split osteotomy. Int J Oral Maxillofac Surg 2002; 31: 33-39. [ Links ]
9. Ylikontiola L. Comparison of three radiographic methods used to locate the mandibular canal in the buccolingual direction before bilateral sagittal split osteotomy. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 93: 736-742. [ Links ]
10. Dimitroulis G. A simple classification of orthognathic surgery complications. Int J Adult Orthod Orthog Surg 1998; 13: 79-87. [ Links ]
11. Moscoso D, Duarte M. Paresia del nervio facial relacionada a cirugía ortognática. Rev ADM 1994; 2: 70-74. [ Links ]
12. Neugebauer J, Shirani R, Mischkowski R, Ritter L, Scheer M, Keeve E. Comparison of Cone Beam volumetric imaging and combined plain radiographs for the localization of the mandibular canal before removal of impacted lower third molars. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2007; 105: 633-642. [ Links ]
13. Gowgiel J. The position and course of the mandibular canal. J Oral Implantol 1992; 4: 383-385. [ Links ]
14. Tom W, Martone C, Mintz S. A study of mandibular ramus anatomy and its significance to sagital split osteotomy. Int J Oral Maxillofac Surg 1997; 26: 176-178. [ Links ]
15. Anderson L, Kosinski T, Mentag P. A review of intraosseus course of the nerves of the mandible. J Oral Implantol 1991; 4: 394-403. [ Links ]
16. Stockdale C. The relationship of the roots of mandibular third molars to the inferior dental canal. Oral Surg Oral Med Oral Pathol 1959; 12: 1061-1072. [ Links ]
17. Littner M, Kaffe I, Tamse A, Dicapua P. Relationship between the apices of the lower molars and mandibular canal -a radiographic study-. Oral Surg Oral Med Oral Pathol 1986; 62: 595-602. [ Links ]
18. Sánchez J, Peñarrocha M, Soler F. Bifid mandibular canal. J Oral Maxillofac Surg 2003; 61: 422-424. [ Links ]
19. Martone C, Ben-Josef A, Wolf S, Mintz S. Dimorphic study of surgical anatomic landmarks of the lateral ramus of the mandible. Oral Surg Oral Med Oral Pathol 1993; 75: 436-438. [ Links ]
20. Philips J, Weller W, Kulild J. The mental foramen: part I. Size, orientation and positional relationship to the mandibular second premolar. J Endod 1990; 16: 221-223. [ Links ]
21. Da Fontoura R, Vasconcellos H, Siqueira A. Morphologic basis for the intraoral vertical ramus osteotomy: anatomic and radiographic localization of the mandibular foramen. J Oral Maxillofac Surg 2002; 60: 660-665. [ Links ]
22. Yosue T, Brooks S. The appearance of mental foramina on panoramic radiographs I. Evaluation of patients. Oral Surg Oral Med Oral Pathol 1989; 68: 360-364. [ Links ]
23. Tsuji Y, Muto T, Kawakami J, Takeda S. Computed tomographic analysis of the position and course of the mandibular canal: relevance to the sagital split ramus osteotomy. Int J Maxillofac Surg 2005; 34(3): 243-246. [ Links ]
24. Yu I, Wong K. Evaluation of mandibular anatomy related to sagital split ramus osteotomy using 3-dimentional computed scan images. Int J Maxillofac Surg 2008; 37: 521-528. [ Links ]
25. Yamamoto R, Nakamura A, Ohno K, Michi K. Relationship of the mandibular canal to the lateral cortex of the mandibular ramus as a factor in the development of neurosensory disturbance after bilateral split osteotomy. J Oral Maxillofac Surg 2002; 60: 490-495. [ Links ]
26. Suazo I, Morales C, Cantín M, Zavando D. Biometric aspects of the mandibular canal. Int J Morphol 2007; 25(4): 811-816. [ Links ]
27. Poirot G, Delttre JF, Palot C, Flament JB. The inferior alveolar artery in its bony course. Surg Radiol Anat 1986; 8: 236-244. [ Links ]
28. Garzón M, Mercado P, Muñoz A, Ruiz C. Relaciones anatómicas intraóseas en rama y cuerpo mandibular en la técnica de osteotomía sagital mandibular modificada. Univ Odontol 2004; 24: 46-52. [ Links ]
29. Hayward J, Richarson E, Malhotra S. Anteroposterior position of mandibular foramen. Oral Surg 1977; 44: 837-843. [ Links ]
30. Beltrán J, Abanto L, Meneses A. Disposición del conducto dentario inferior en el cuerpo mandibular. Estudio anatómico y tomográfico. Acta Odontol Venez [Revista en línea] 2007 [fecha de acceso 16 de febrero de 2010]; 45(3) URL disponible en: http://www.actaodontologica.com/ediciones/2007/3/ conducto_dentario_inferior.asp [ Links ]
31. Kieser JA, Paulin M, Law B. Intrabony course of the inferior alveolar nerve in the edentulous mandible. Clin Anat 2004; 17: 107-111. [ Links ]
32. Levine MH, Goddard AL, Dodson TB. Inferior alveolar nerve canal position: Inferior alveolar nerve canal position: a clinical and radiographic study. J Oral Maxillofac Surg 2007; 65(3): 470-474. [ Links ]
33. Levine M, Goddard A, Dodson T. Inferior alveolar nerve canal position: a clinical and radiographic study. J Oral Maxillofac Surg 2007; 65: 470-474. [ Links ]
34. Angeolopoulos C, Thomas S, Hechler S, Parissis N, Hlavacek M. Comparison between digital panoramic radiography and Cone Beam computed tomography for the identification of the mandibular canal as part of presurgical dental implant assessment. J Oral Maxillofac Surg 2008; 66: 2130-2135. [ Links ]
35. Friedland B, Donoff B, Dodson T. The use 3-dimensional reconstructions to evaluate the anatomic relationships of the mandibular canal and impacted mandibular third molars. J Oral Maxillofac Surg 2008; 66: 1678-1685. [ Links ]
36. Tantanapornkul W, Okouchi K, Fujiwara Y, Yamashiro M, Maruoka Y, Ohbayashi N. A comparative study of Cone Beam computed tomography and conventional panoramic radiography in assessing the topographic relationship between the mandibular canal and impacted third molars. Oral Surg Oral Med Oral Pathol 2007; 103: 253-225. [ Links ]
RECIBIDO: ABRIL 28/2010 - ACEPTADO: JULIO 27/2010
CORRESPONDENCIA
José Domínguez Mejía ]]>
Facultad de OdontologíaDomínguez J, Ruge O, Aguilar G, Ñáñez Ó, Oliveros G. Análisis de la posición y trayectoria del conducto alveolar inferior (CAI) en tomografía volumétrica computarizada (TC Cone Beam - TCCB). Rev Fac Odontol Univ Antioq 2010; 22(1): 12-22.
Domínguez J, Ruge O, Aguilar G, Ñáñez Ó, Oliveros G. Cone Beam computed tomographic analysis of the position and course of the mandibular canal. Rev Fac Odontol Univ Antioq 2010; 22(1): 12-22.
]]>