LA INTEGRACIÓN VERTICAL EN EL SISTEMA DE SALUD COLOMBIANO
VERTICAL INTEGRATION IN THE COLOMBIAN HEALTH SECTOR
Jairo Humberto Restrepo* ]]>
John Fernando Lopera*** Magíster en Gobierno y Asuntos Públicos, profesor e investigador de la Facultad de Ciencias Económicas de la Universidad de Antioquia y Coordinador del Grupo de Economía de la Salud, Medellín, Colombia, jairo@catios.udea.edu.co
** Magíster en Economía, asistente de investigación del Grupo de Economía de la Salud de la Universidad de Antioquia, Medellín, Colombia, jflopera@gmail.com
*** Magíster en Economía, profesora e investigadora del Instituto de Estudios Económicos del Caribe, Universidad del Norte, Barranquilla, Colombia, rsandra@uninorte.edu.co Este artículo fue elaborado en el marco de la investigación Estrategias de integración vertical en el sistema de salud colombiano, financiada por la Universidad de Antioquia y la Universidad del Rosario, y en ella participó como asesor el profesor Luis H. Gutiérrez, profesor de la Universidad del Rosario. Los autores agradecen los comentarios y sugerencias de otros colegas y expertos (Ramón A. Castaño, Jaime Ramírez, Mauricio Vélez, María L. Escobar, Jorge J. Osorio, Walter Toro, José F. Arias y Mauricio Toro). Fecha de recepción: 13 de junio de 2006, fecha de modificación: 20 de agosto de 2007, fecha de aceptación: 23 de agosto de 2007.
RESUMEN
[Palabras clave: economía de la salud, organización industrial, integración vertical, atención médica asegurada, beneficios, precios; JEL: I11, L22]
La integración vertical en el sector de la salud es una estructura de gobierno que coordina y controla los servicios de atención, y facilita la colaboración y comunicación entre los oferentes. Mediante la integración vertical, los aseguradores (EPS) prestan servicios de salud de forma directa, a través de centros de atención propios o redes de servicios (IPS) y otras modalidades de integración o control vertical. Este artículo propone un modelo de doble marginalización en el que participan una EPS y una IPS, y encuentra que cuando la aseguradora ejerce control vertical sobre el prestador, el precio final es menor y los beneficios son mayores que un esquema de firmas independientes.
ABSTRACT
[Key words: health economics, industrial organization, vertical integration, health care insurance, profits, prices; JEL: I11, L22]
]]> Vertical integration in the health sector refers to the government structure designed to coordinate and control attention services in the different states of the value chain, and to facilitate the collaboration and communication between the suppliers. In Colombia, the vertical integration allows insurers (EPS) to provide health services directly through their own centers of attention (IPS). This situation has motivated the EPS to create their own IPS and other modalities of vertical integration or control. This article offers a model of double marginalization for only one EPS and one IPS, and concludes that when the insurance company practices vertical control toward the lender, the benefits are larger than in a scheme of independent firms; also, the final price of the integrated scheme is smaller.
Según Ronald Coase (1937), la integración vertical (IV) está asociada a la decisión de hacer o comprar, es decir, producir los insumos necesarios para la producción (integración hacia atrás) o adquirirlos en el mercado, y distribuir los productos directamente (integración hacia delante) o mediante firmas especializadas. Diversas teorías han hecho aportes al estudio de la IV, entre ellas la de los costos de transacción (Williamson, 1975 y 1985, y Klein, Crawford y Alchian, 1978), que explica la IV por la incertidumbre en las negociaciones, los contratos incompletos e imperfectos y los activos o inversiones específicos; y la de los derechos de propiedad (Grossman y Hart, 1986, y Hart y Moore, 1990), para la cual la IV es la compra de activos de un oferente para adquirir derechos residuales de control.
Es difícil analizar la IV en el sector de la salud debido a sus características y a la interacción entre la cadena de producción de servicios y el seguro de salud; además, pocos estudios tratan el tema (Gaynor, 2006). Según Evans (1937), predomina la IV incompleta porque no hay una relación entre dos agentes independientes productores y consumidores sino entre cinco clases de agentes (consumidores, proveedores de primera línea, proveedores de segunda línea, gobiernos y aseguradores).
A pesar de la escasa documentación sobre la IV en salud y a que la existente se ocupa de la experiencia de Estados Unidos y del Reino Unido (Robinson y Casalino, 1996, y Simoens y Scott, 1999b), todo indica que las reformas a los sistemas de salud buscan mayor competencia entre planes de salud y prestadores de servicios, lo que induce cambios en la organización de los mercados y tiene efectos sobre la eficiencia, la calidad y las necesidades de regulación.
En América Latina, una reforma con grandes implicaciones en los mercados de salud es la colombiana (Restrepo et al., 2002), que mantuvo el seguro solidario, rompió el monopolio estatal de la oferta y desintegró la producción, preservó el monopolio del financiamiento para garantizar la solidaridad, delegó la administración del seguro en empresas promotoras de salud (EPS) y dio fuerza al mercado de prestaciones médicas mediante instituciones prestadores de servicios (IPS). En 1995 debía producirse la desintegración vertical del Instituto de Seguros Sociales (ISS) y someterse a la competencia de las EPS que entrarían en operación. Las EPS empezarían a contratar los servicios de salud para sus afiliados, y para ello podrían crear IPS propias, participar patrimonialmente en la creación o conservación de otras, o hacer contratos con IPS en las que no tuvieran participación patrimonial.
Esta experiencia suscita diversas preguntas para orientar la evaluación de la reforma y contribuir a las metas de desarrollo institucional, eficiencia y calidad. El artículo analiza la IV en salud y presenta un ejercicio de optimización que muestra los resultados económicos de un esquema de IV entre EPS e IPS. La primera sección presenta las consideraciones teóricas, reseña los aportes al estudio de la IV y su aplicación al sector. La segunda describe el sistema de seguridad social en salud que se puso en marcha en 1995, precisa algunos aspectos que dan lugar a la IV entre EPS e IPS y examina el fenómeno con base en la revisión documental, la consulta a expertos y una estimación de la amplitud y el grado de IV de varias EPS del régimen contributivo en cinco ciudades colombianas. En la tercera se hace un ejercicio de doble marginalización que formaliza y analiza los efectos de la IV sobre beneficios y precios. Por último, se sintetiza la discusión y se presentan las conclusiones.
CONSIDERACIONES TEÓRICAS
CONCEPTOS Y MEDIDAS DE INTEGRACIÓN VERTICAL
Para distinguir los aspectos horizontales y verticales de una firma, Tirole (1989) plantea que si ésta produce un solo bien la dimensión horizontal se refiere a la escala de producción, y si produce varios bienes, a las economías de alcance; la dimensión vertical refleja el grado en que los bienes y servicios que se podrían comprar a terceros se producen en la firma. Estas distinciones hacen necesario precisar el significado de la firma, y Tirole propone tres maneras de concebirla: sinergia entre distintas unidades de producción en un momento dado, lo que permite explicar las economías de escala o de alcance; acuerdos a largo plazo entre esas unidades, o especificación de lo que se debe hacer cuando surgen contingencias no previstas en un contrato.
]]> Coase (1937) examina los factores que influyen en la decisión de qué bienes producir y cuáles adquirir en el mercado, considerando que el objetivo fundamental del diseño de las organizaciones es minimizar los costos. Y señala que puede haber una cadena de actividades necesarias para fabricar un bien dentro de la firma verticalmente integrada o una cadena de actividades externa, donde cada empresa realiza una actividad separada.En la cadena integrada, la producción se enlaza hacia atrás (upstream) y la firma ofrece los insumos requeridos. Si la firma realiza las actividades que la aproximan a los consumidores hay IV hacia adelante (downstream). Dos definiciones aceptadas de la IV son la de Perry (1989) una firma es integrada verticalmente si para producir un solo producto usa al menos dos procesos de producción, y una parte o la totalidad se emplea como insumo y la de Tirole (1989) la empresa está verticalmente integrada si controla (directa o indirectamente) todas las decisiones que toma la estructura vertical.
La IV ha sido analizada desde diversos enfoques teóricos, como el de costos de transacción (Williamson, 1975 y 1985, y Klein et al., 1978). Siguiendo a Coase, estos autores consideran que dichos costos inducen la IV debido a la incertidumbre sobre el futuro, lo que implica contratos incompletos e imperfectos con los proveedores de insumos; a la incertidumbre en la negociación, para evitar problemas de oportunismo o comportamiento estratégico; y a la existencia de activos o inversiones específicas1.
Entre las contribuciones basadas en los derechos de propiedad se destacan las de Grossman y Hart (1986) y Hart y Moore (1990), para quienes la propiedad es la compra de derechos residuales de control y la IV es la compra de activos de un oferente para adquirir derechos residuales de control. Aquí las formas de gobierno que rigen las transacciones de mercado o internas a la firma se clasifican según se asignen tales derechos.
Otros enfoques, basados en los dos anteriores, subrayan la importancia de los contratos incompletos y el comportamiento estratégico de quienes participan en el intercambio, y sugieren razones propias para la IV. Hasta ahora, la IV supone arreglos dentro de la firma que se relacionan con la propiedad y, por tanto, con las formas de gobierno. Pero puede haber restricciones o controles verticales, como reconoce Mahoney (1992), que usa el concepto de propiedad financiera vertical para referirse a la eliminación de los intercambios de mercado y a la sustitución de las transferencias dentro de los límites de las firmas mediante el desarrollo interno y las fusiones. De modo que la estrategia de IV se puede implementar mediante un continuo de estructuras de gobierno que incluye mercados, contratos de corto y largo plazo, franquicias, contratos de riesgo compartido e IV financiera. Para Tirole (1989), los controles verticales se pueden ejercer sin que haya IV, mediante contratos que especifiquen restricciones verticales. Así, el control vertical es el grado de dominio que una firma ejerce sobre la cadena de valor de sus productos, y surge de un contrato entre dos firmas, donde una transfiere control, no todo, sobre aspectos de producción o distribución.
El grado de control que puede ejercer una firma sobre otra se clasifica en integración total, cuasiintegración e integración parcial. En el primer caso, una firma plenamente integrada hacia atrás en un insumo puede satisfacer internamente todas sus necesidades de insumos. En la cuasiintegración2, las firmas no poseen el dominio de todos los activos en sus cadenas de valor y deben usar medios que aseguren relaciones estables, bien sea con proveedores de insumos o comercializadores de sus productos; estas relaciones no involucran controles adicionales sobre decisiones de producción o distribución. Y la integración parcial es sectorizada, hacia atrás o hacia adelante, de modo que la firma depende parcialmente de fuentes externas para el suministro de un insumo o la entrega de un producto.
Perry (1989) considera además que la IV puede surgir de la formación vertical, es decir, cuando es simultánea a la creación de la firma; de la expansión vertical, cuando es resultado del crecimiento de la firma, que crea subsidiarias en los procesos colindantes o vecinos; y de la fusión, cuando es fruto de la adquisición de una firma existente en un proceso colindante.
También hay razones para que las firmas se desintegren o para que las decisiones de IV lleven al cierre de mercados. Para Stigler (1951), hay desintegración cuando los mercados son pequeños, algunas firmas producen sus insumos, el crecimiento de algunas divisiones upstream permite desintegrarlas para aprovechar la especialización y las economías de escala, y terminan siendo oferentes en los mercados downstream. Para él, la desintegración vertical es típica de industrias en crecimiento y la IV de industrias en declive3. Para Cheng (2005) la desintegración vertical ocurre si y sólo si los beneficios totales de la industria son mayores con separación vertical que con integración. Hart et al. (1990) muestran que la IV cambia el carácter de la competencia en los mercados e identifican las condiciones en que un mercado se puede cerrar como consecuencia o propósito de la integración; por ejemplo, la monopolización ex post crea incentivos para que una firma upstream se integre con una firma downstream y restrinja el producto en el mercado downstream. Por último, Salop y Scheffman (1983) consideran que la IV o las restricciones verticales a veces proporcionan incentivos para aumentar los costos de los rivales y beneficiarse con la reducción del mercado de productos.
Cuadro 1
Motivaciones y estrategias para la integración vertical
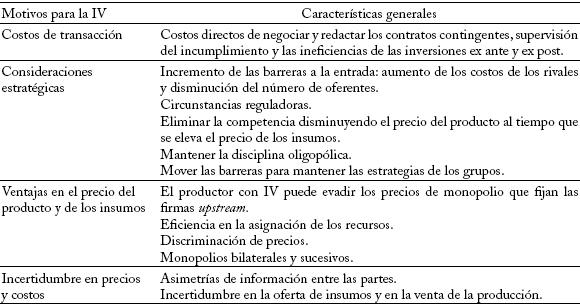
En suma, en la literatura sobre organización industrial la IV es motivada por consideraciones estratégicas y de costos de transacción, ventajas en el precio del producto y de los insumos e incertidumbre de precios o costos (cuadro 1). Siguiendo a Mahoney (1992), es clave predecir cuándo son suficientes los mecanismos de mercado, cuándo son necesarias las formas intermedias de contratación vertical y cuándo se prefiere la IV como estructura de gobierno.
Ahora cabe precisar los aspectos operativos de las dimensiones de la IV (Harrigan, 1985):
1. Estados de integración: número de etapas en la cadena de producción que ejecuta una firma.
2. Amplitud: número de actividades (para un estado de producción) que ejecuta la firma o grado en que depende de sus recursos internos para satisfacer sus necesidades de insumos o comercializar sus productos. Se mide como la fracción del valor de los insumos o productos internos con respecto al valor total de sus transacciones, internas y externas, para una unidad de la firma.
3. Grado de integración: fracción del producto total que se produce internamente, es decir, que transfiere internamente o vende a terceros. La firma totalmente integrada transfiere internamente el 95% o más de sus requerimientos de recursos.
4. Forma de integración: muchas firmas prefieren mantener la propiedad de las unidades integradas verticalmente, pero a veces no se necesita la propiedad de la unidad de negocios para controlar y disfrutar los beneficios de las relaciones verticales; por ello, es posible una variedad de arreglos y controles. Mide qué tanto capital social posee la firma en cada unidad de negocios verticalmente relacionada.
Aunque Harrigan no define la dirección de la integración, el grado de integración hacia atrás se puede medir mediante el porcentaje de requerimientos de un insumo que la empresa asegura internamente; y el grado de integración hacia adelante de un producto, mediante el porcentaje que distribuye una unidad propia.
LA IV EN EL SECTOR DE LA SALUD
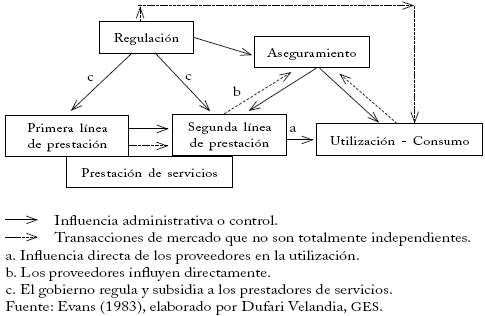
]]> A pesar de las dificultades para precisar la IV en el sector de la salud, debido a las características particulares del mercado4, Simoens y Scott (1999a) la definen como la coordinación de líneas de servicio dentro o entre las etapas de producción de atención en salud. Esto supone que la integración se relaciona con la circulación del paciente entre las etapas determinadas por el episodio de atención en salud5. La IV es una estructura organizacional que coordina y controla la atención en diferentes eslabones de la cadena, y facilita la colaboración y la comunicación entre los oferentes de servicios.Evans (1983) afirma que las relaciones verticales en este sector no son abiertas ni totalmente jerárquicas, de modo que se refiere a la IV incompleta. No se puede determinar una relación entre dos clases de agentes independientes productores demandantes de un bien o servicio, así que hay problemas para definir los límites y agentes secuenciales; con ese fin explora el subconjunto de actividades que constituyen la producción de atención en salud y los intercambios que generan. Encuentra cinco clases de agentes: consumidores, que usan los servicios; proveedores de primera línea, con los que el consumidor entra en contacto directamente para satisfacer sus necesidades; proveedores de segunda línea, a quienes consultan los pacientes por remisión de los anteriores y prestan los servicios pactados con los responsables del financiamiento; gobiernos, que regulan la atención en salud, y aseguradores o compradores del riesgo6 (gráfica 1).
Según Evans, el modelo de aseguramiento público universal puede explicar los intercambios entre estos agentes. El gobierno se integra en el control del aseguramiento e influye directamente en los proveedores de primera y segunda línea y en el aseguramiento; los proveedores tienen influencia directa en el uso del servicio por parte de los usuarios (órdenes médicas y racionamiento directo de las órdenes del sistema hospitalario); los proveedores influyen en el aseguramiento, aunque puede haber control público directo, y en los proveedores; y el paciente influye en el comportamiento del proveedor. En este caso, un regulador y un asegurador integrados pueden negociar directamente con los proveedores de primera línea, controlar los hospitales mediante restricciones como la regulación y definir los términos del seguro de los usuarios.
Gráfica 1
Modelo de libre mercado: libre intercambio entre agentes de mercado

En cuanto a las teorías sobre la integración de la atención en salud, Simoens y Scott (1999a) consideran que, en atención primaria, son relevantes las de costos de transacción, imperfecciones de mercado, economías tecnológicas, economías organizacionales, la teoría de la firma basada en los recursos y las teorías institucionales de la firma (ver anexo). La literatura reconoce que las principales restricciones verticales se dan entre aseguradores y proveedores, y entre grupos médicos y hospitales. En el primer caso, Gal-Or (1996) observa que cuando un oferente de atención en salud tiene un trato exclusivo con un asegurador puede aceptar un pago menor por un gran volumen de pacientes; por tanto, al reducirse las opciones de los oferentes, las aseguradoras garantizan sus beneficios. En el segundo caso, Link y Morrisey (1987) analizan los contratos de exclusividad entre un hospital y un grupo médico, y encuentran que pueden mejorar la calidad y la eficiencia; y, al contrastar empíricamente el poder de mercado que adquieren los hospitales para obtener un contrato exclusivo con grupos de médicos, encuentran una relación negativa entre la participación del hospital en el mercado y la probabilidad de un contrato exclusivo, y rechazan la hipótesis de que los contratos exclusivos eliminan la competencia.
Por otra parte, Simoens y Scott (1999a), siguiendo a Harrigan (1985), estudian algunas dimensiones de la IV en atención en salud: amplitud, forma, grado, modo de control, nivel de integración y duración de la integración. La amplitud se refiere a la gama de servicios que proporciona la firma y a la población que sirve; la forma de integración a la estructura que gobierna la relación de intercambio; el grado de integración a la proporción de servicios que presta la firma; el modo de control a la manera de establecer el control dentro de la firma, propiedad de activos o de acciones; el nivel de integración a su nivel jerárquico, y la duración al término de la relación.
En cuanto al modo de control, Robinson y Casalino (1996), señalan que las relaciones de coordinación en la atención en salud no requieren la propiedad, pues se pueden realizar mediante redes de contratos. La firma puede elegir entre un sistema verticalmente integrado y uno virtualmente integrado; en el primer caso, el sistema incluye atención primaria, grupos de especialistas y hospitales, la firma ejerce el control y la dirección, y puede focalizar los esfuerzos de sus unidades en las mismas metas y estrategias. La integración virtual hace posible la adaptación autónoma a las circunstancias porque la independencia organizacional preserva los riesgos y los premios para el comportamiento eficiente. Si bien la reducción de los costos de transacción en la contratación es la razón fundamental para que aparezcan sistemas integrados, en la atención en salud existen muchos riesgos y es preferible la integración en vez de hacer contratos que pueden ser volátiles y complejos7.
Con respecto a las ganancias, los determinantes de la IV en el mercado de salud, siguiendo a Gaynor (2006), son: eficiencia por menores costos de transacción; garantía de la oferta de insumos; mejor supervisión; mayor coordinación de precios entre médicos y hospitales que venden servicios complementarios. La IV puede tener dos efectos anticompetitivos: en la relación entre médicos y hospitales, puede llevar a un cierre de mercados, y en cuanto al incremento del poder de negociación de la firma integrada frente a los aseguradores puede elevar los precios de los servicios médicos.
]]> A IV EN EL SISTEMA DE SEGURIDAD EN SALUD DE COLOMBIACARACTERÍSTICAS BÁSICAS: EL ROL DE ASEGURADORES Y PRESTADORES
La Ley 100 de 1993 delimitó la estructura y el funcionamiento del sistema general de seguridad social en salud cuyo propósito es garantizar el acceso universal a los servicios de salud, atribuyó al Estado las labores de regulación e introdujo nuevos mecanismos de financiamiento y provisión de servicios (Restrepo, 1999).
En este contexto, la estructura del sistema tiene cuatro núcleos funcionales interdependientes: la dirección, en cabeza del Consejo Nacional de Seguridad Social en Salud (CNSSS), que d icta las reglas básicas de operación del sistema8; el financiamiento, a través del Fondo de Solidaridad y Garantía que reúne las contribuciones sobre la nómina y algunos recursos fiscales, y cubre la prima del seguro y otros gastos de salud de los afiliados, como las licencias de maternidad y la promoción de la salud; el aseguramiento de salud, que opera en un mercado de competencia regulada a través de las EPS, y la prestación de servicios mediante las IPS (Restrepo et al., 2002).
Como objetivo de política y teniendo en cuenta el propósito del sistema, el aseguramiento es la principal herramienta de acceso universal a los servicios, delegando en las EPS la administración del riesgo de los afiliados, que actúan como agente informado que agrupa las demandas y compra los servicios de salud que requieren los afiliados9. Así, la EPS cumple el papel de articulador entre la población y los prestadores, y entre el financiamiento y la prestación, puesto que canaliza los recursos hacia la prestación de servicios (Frenk, 1997).
Este diseño institucional que separa el aseguramiento y la prestación de servicios busca que cada función se cumpla en condiciones de competencia y los recursos fluyan del aseguramiento a la prestación mediante mecanismos de negociación que buscan a los proveedores de servicios que garanticen el menor costo. Y permite que el asegurador preste los servicios directamente o los contrate con IPS y profesionales (Ley 100, art. 179), lo que ha llevado a la creación de IPS por parte de EPS, a compras, fusiones y otras formas de integración entre el aseguramiento y la prestación de servicios.
Las EPS son de naturaleza pública, privada o mixta y compiten por igual para atraer afiliados en un marco regulador en el que se destacan: e l plan obligatorio de salud (POS), un producto homogéneo o plan único de salud definido por el CNSSS, y la unidad de pago per cápita (UPC), precio o prima que se reconoce a las EPS para cubrir el valor del POS, incluidos sus gastos de administración. Las EPS ofrecen un producto estándar a cambio de un precio unitario, y la rentabilidad o el equilibrio financiero dependen de la contención del gasto y del desarrollo de modelos de atención de bajo costo, con la posibilidad de prestar servicios directos o usar diversos tipos de control vertical, como contratos de riesgo compartido o de exclusividad.
Además, de acuerdo con las normas de competencia, la Ley 100 estableció la libertad de elección a los usuarios o afiliados del seguro, que pueden decidir a qué EPS se afilian y cambiar cuando no estén satisfechos; también pueden elegir al prestador de servicios entre las opciones que presente el asegurador10. En respuesta a las restricciones de oferta del seguro, las EPS pueden usar diversas estrategias para captar afiliados, como su localización geográfica y la calidad de los servicios, y reducir los gastos mediante el manejo del riesgo, modalidades de contratación que comparten el riesgo con los prestadores y participación en el negocio de prestación de servicios.
CONSIDERACIONES TÉCNICAS SOBRE LA IV ENTRE EPS E IPS
El examen de la IV entre EPS e IPS parte de considerar la dirección de la cadena vertical del proceso de producción en que participan ambas firmas. De acuerdo con la IV incompleta y la existencia de un mayor número de agentes, tiene en cuenta la producción de servicios de salud y su financiación a través del seguro. Es decir, a diferencia de la teoría estándar y la práctica común, la integración no obedece a requerimientos técnicos, como la adquisición de un insumo físico o la entrega del producto al consumidor, sino a que se generan flujos financieros para pagar los servicios, pues el seguro reúne los recursos de los afiliados y reconoce la prestación de los servicios prestados según el plan de beneficios correspondiente a la prima del seguro.
]]> Esta complicación del análisis de la IV en salud implica la relación entre dos cadenas de producción, que pueden marchar en forma separada como productos diferentes (el seguro y las prestaciones médicas). Debido a esta complicación, y pese a la propuesta de Pauly (1987) de atención médica asegurada, no es muy claro cuál es el producto, cuáles los insumos y cuáles los canales de distribución para definir la dirección de la integración entre el seguro y los servicios11. En el caso colombiano, dado que la función primordial de las EPS es garantizar la prestación de los servicios del POS, como producto final, se supone que esta firma debe decidir si presta directamente los servicios o mediante transacciones de mercado, es decir, la EPS se puede integrar hacia adelante con la IPS y controlar directamente la atención a sus afiliados.La amplitud de la integración entre EPS e IPS se puede ver de dos maneras: en términos de la gama de servicios que integran el POS y que la EPS entrega directamente, y en términos de la población que recibe el servicio como proporción del total de afiliados. Por su parte, el grado de la IV, porcentaje del gasto en servicios de salud que la EPS presta a través de sus IPS, resume la amplitud en cuanto a población atendida y valor de la atención.
Por último, en cuanto a la forma de integración, la EPS puede controlar a la IPS mediante la propiedad de activos, como dependencia de la EPS o parte del mismo grupo empresarial, y mediante contratos de exclusividad o de riesgo compartido, entre otras modalidades.
APROXIMACIÓN EMPÍRICA Y ESTADO DE LA DISCUSIÓN
Para estimar la IV entre EPS e IPS en el régimen contributivo se recogió información que permite plantear algunas regularidades e inquietudes mediante la revisión de estudios previos y opiniones registradas en medios escritos, la consulta entre expertos y el acopio de datos de los servicios que ofrecen las EPS a sus afiliados.
La revisión documental mostró que no hay trabajos que aborden el tema con rigor científico y que los estudios existentes no dan una visión clara de la IV y, en general, la atacan o defienden aduciendo riesgos para la calidad de la atención y la estabilidad de hospitales y clínicas.
Aunque es notoria la falta de estudios sobre IV entre EPS e IPS, el ensayo de Castaño (2004) reconoce que mucha parte del debate no responde a un conocimiento de la teoría económica y la evidencia empírica disponible en la literatura científica. Castaño plantea que la IV se presenta principalmente en el nivel básico (puerta de entrada) por la ausencia de mercado, ya que no sólo atiende problemas de salud sino que es el eje de coordinación de todo el proceso de atención, o al menos el punto de control que determina el uso de recursos en los niveles superiores. Además, considera que la IV surge porque las EPS crean IPS para defenderse de la estrechez de los ingresos que reciben por la UPC y de la cartelización de profesionales de la salud e IPS, o por la presencia de activos específicos. Por último, advierte que la IV se puede convertir en una oportunidad para capturar rentas por la vía de bajar costos sin importar la calidad, manteniendo las diferencias entre el gasto médico y la UPC en poder del asegurador.
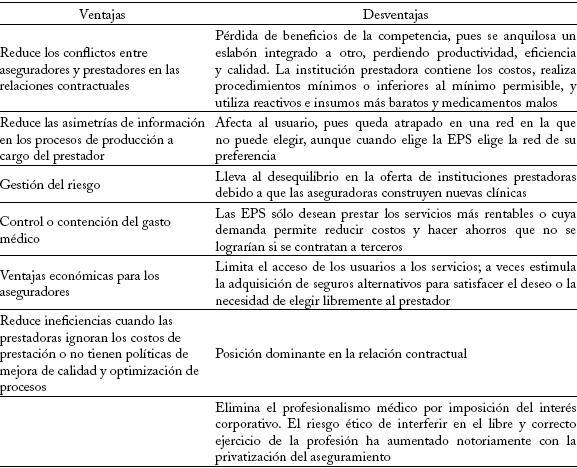
Cuadro 2
Ventajas y desventajas de la integración vertical entre EPS e IPS
 ]]>
]]>
El cuadro 2 resume las ventajas y desventajas que algunos críticos y defensores de la IV han señalado en medios de comunicación o debates sobre los resultados de los diez primeros años del sistema y las alternativas de reforma. Entre sus consecuencias negativas cabe mencionar: 1) limita la competencia y genera ineficiencias en el mercado, pues además de restringir la libre elección del usuario, la integración con servicios de altos niveles de complejidad es una desviación, porque los recursos no se canalizan hacia los prestadores más eficientes sino hacia los prestadores de propiedad del asegurador; 2) la IV ha seguido la modalidad de creación de nueva infraestructura de alta complejidad, lo que tiene un impacto negativo en las finanzas del país porque deja infraestructura ociosa, y 3) algunas formas de IV, como los contratos por capitación, perjudican a los niveles II y III, porque incluyen una transferencia implícita del riesgo al prestador de servicios, que no tiene capacidad financiera ni técnica para asumirlos.
Entre las ventajas de la IV se destaca la inexistencia o reducción de los conflictos entre EPS e IPS, que se expresa en menores costos de supervisión. Además, reduce las asimetrías de información porque la EPS tiene el control directo de la producción de servicios. Uno de los puntos más mencionados por su impacto económico sobre el conjunto del sistema y que da lugar al principal argumento empírico en favor de la IV es la posibilidad de contener el gasto médico y obtener los mejores resultados posibles en producción de salud.
La consulta a expertos se hizo en dos fases. En la primera, atendida por nueve expertos (cuatro académicos, un funcionario de alto nivel del gobierno, dos representantes gremiales, un asesor de EPS y un directivo de EPS), se preguntó: “¿Qué formas de integración vertical identifica entre EPS e IPS?. Las respuestas apuntan a una definición amplia de IV que trasciende la propiedad e incluye contratos y control o restricciones verticales. Además, identifican diversos tipos de integración que, partiendo de la separación total entre EPS e IPS, toman formas diferentes según el tipo de servicios y el carácter, tamaño o ubicación de la EPS que concentra la demanda: creación y operación de IPS (clínicas o centros de propiedad de EPS que ofrecen servicios básicos o de primer nivel); dependencia técnica y administrativa de la IPS mediante la propiedad común de EPS e IPS; contratos de exclusividad entre ambas empresas o con firmas externas como los contratos de capitación; creación o dependencia técnica y administrativa de IPS que ofrecen servicios específicos, de laboratorio y medios diagnósticos; y contratos con IPS de diferente tipo agrupadas o asociadas (redes de servicios).
La segunda fase fue atendida por seis expertos, dos académicos de la fase anterior, un asesor del gobierno, un asesor internacional y dos directivos de EPS. Aquí se buscaba conocer los factores o incentivos para la IV de las EPS, y las razones para que tome formas diferentes. En general, los principales motivos se relacionan con problemas asociados a las relaciones contractuales, al gasto médico, a las asimetrías de información, a relaciones de agencia, mantenimiento de la imagen y marca del asegurador, y a la ausencia de oferta pública y privada. Por tanto, la IV entre EPS e IPS es una forma de gobierno que remplaza a los intercambios de mercado por intercambios dentro de la firma.
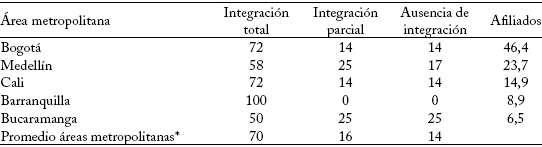
Con ayuda de la información que las EPS suministran a sus afiliados se midió el grado de integración del servicio de atención básica en las cinco principales áreas metropolitanas, que concentran cerca del 60% de la población afiliada al régimen contributivo12. Para estimar el grado de integración de las principales EPS, que cubren un 90% de la población del régimen contributivo en estas áreas y corresponden a 15 firmas, se tuvieron en cuenta todas las IPS o puntos de atención de cada EPS en cada área metropolitana y se asignaron los siguientes valores: 2 cuando la IPS es parte de la EPS o de su grupo empresarial (integración total); 1 cuando la EPS tiene algún grado de control vertical sobre la IPS (integración parcial), y 0 cuando la EPS contrata servicios con prestadores ajenos a su red de atención.
Pese a las limitaciones formales, este ejercicio, muestra que cerca del 70% de las EPS presta los servicios de atención básica únicamente a través de su red o la de su grupo empresarial, el 16% mediante IPS sobre las que tiene algún dominio o control vertical, a través de alianzas o contratos de riesgo compartido, y el 14% restante con IPS sobre las que no tiene ningún control. Este comportamiento puede variar en cada área y sugiere que la IV está determinada por factores asociados a la organización industrial, como el tamaño del mercado y la competencia en los servicios. La mayor integración se encuentra en Barranquilla, Bogotá y Cali, y la menor en Bucaramanga y Medellín (cuadro 3).
Cuadro 3
Grado de integración vertical entre EPS e IPS (EPS con algún grado de integración, porcentajes)
 ]]>
]]>
UN EJEMPLO DE IV: LA DOBLE MARGINALIZACIÓN
En los mercados de aseguramiento (EPS) y prestación de servicios (IPS) del sistema colombiano se consideran varias decisiones que la EPS querría que tomara la IPS sobre aspectos que no puede controlar, como los de información asimétrica. La EPS es una firma upstream y la IPS una firma downstream, es decir, la IPS presta el servicio de atención a un usuario cubierto por el seguro de salud que le suministra la EPS; así, el seguro de salud es una condición necesaria para producir el bien o servicio llamado atención médica asegurada (Pauly, 1987).
MODELO PARA DEFINIR LAS RELACIONES ENTRE EPS E IPS
En esta sección adaptamos el modelo propuesto por Spengler (1950) y desarrollado por Tirole (1989) para mostrar que la búsqueda del beneficio es un incentivo para la IV. Spengler quería mostrar que la Corte de Justicia de Estados Unidos se equivocó en sus consideraciones de la influencia negativa de la IV sobre la competencia, y sostuvo que el problema es mayor con la integración horizontal13. Propuso un ejercicio donde para producir un bien hay tres estados de producción: A, B y C (donde C es el estado que tiene relación directa con el consumidor) y las siguientes alternativas de producción:
1. Cada estado de producción se realiza en una firma independiente. Cada firma vende su producto en competencia y obtiene un beneficio mínimo por unidad de producto. Los empresarios no tienen incentivos para integrar sus firmas. La IV no reduce el costo de oportunidad ni reporta mayores beneficios.
2. En cada estado, las firmas imponen un recargo sobre el beneficio requerido en la alternativa 1. Por tanto, se reducen el producto y las ventas.
3. Una firma representativa del estado A se integra con una del estado B y luego con una del estado C: la IV beneficia al productor y al consumidor, pues incrementa el excedente total.
El modelo supone que en los mercados de aseguramiento y prestación existen oferentes únicos. La IPS y la EPS se toman como industrias, así la premisa de monopolio upstream y downstream opera perfectamente. Hay una relación vertical que agota el mercado, por ello la demanda de aseguramiento será eventualmente la demanda de servicios de salud. Por último, los agentes se conciben en términos agregados, los asegurados representan a los demandantes promedio.
]]> Se busca determinar el precio de la atención médica asegurada (POS) y el beneficio cuando EPS e IPS se integran en una sola firma, y compararlos con la ausencia de integración. Se considera, además, que la EPS sólo presta el servicio de aseguramiento, no presta servicios de atención de salud sino que los contrata con la IPS. El seguro que adquiere el usuario en la EPS cubre el POS y la EPS contrata la prestación de este plan con la IPS. Los beneficios que busca maximizar la IPS dependen de los costos de la atención c14, el precio de la atención pIPS y la demanda D = (a apEPS); no hay costos fijos. Por tanto, las IPS intentan maximizar la función:
donde a es la demanda autónoma de los asegurados (demanda de servicios sin aseguramiento), a es la pendiente de la curva de demanda15 y pEPS el precio final que pagan los asegurados. Por su parte, la EPS intenta maximizar sus beneficios dependiendo del precio final que pagan los asegurados, pEPS, el precio que cobra la IPS, pIPS, y la demanda, D = (a apEPS). La EPS busca maximizar la función:

Por tanto, si el precio de la EPS (pEPS) aumenta, los beneficios de la aseguradora son menores.
ANÁLISIS DE CASOS
Se identifican cuatro tipos de relación vertical entre EPS e IPS: restricciones verticales y desempeño como industria única o integrada; industria no integrada y sin restricciones verticales; industria no integrada, donde las aseguradoras maximizan el beneficio con respecto al precio, y obligan a las IPS a maximizar el beneficio con respecto a una restricción impuesta por un manual de tarifas; industria no integrada, donde la IPS maximiza su beneficio con respecto a su propio precio, y obliga a la EPS a maximizar su beneficio con respecto a una restricción de fijación de precios de la atención a los usuarios.
Caso 1: Industria integrada
La restricción vertical obliga a las IPS a actuar como una sola, con lo que desaparecen las opciones de elección y es imposible introducir dinamismo y competencia entre IPS16. El problema es entonces:
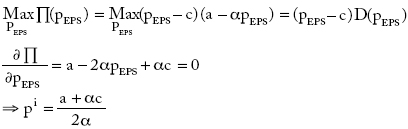
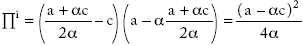
Y la demanda es:
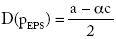
donde pi y Pi son el precio de la atención médica asegurada y el beneficio de la industria integrada, respectivamente.
Caso 2: Industria no integrada sin restricciones verticales
Cada firma maximiza su beneficio con respecto a su precio (pEPS, pIPS). En la cadena aseguramiento-prestación cada firma actúa por separado, como monopolista, y explota su poder de mercado en su propio eslabón. Existe, entonces, una solución de mercado para la EPS y otra para la IPS. El problema para la EPS es maximizar la función:
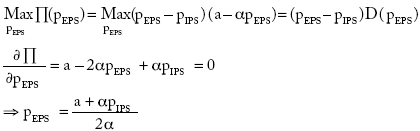
Por tanto,
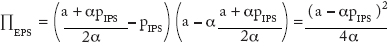
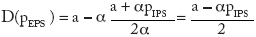
donde PEPS es el beneficio para la aseguradora cuando no se integra. Las EPS maximizan sus beneficios con respecto a su precio y al precio de la atención fijado por las IPS. El problema para la IPS es:
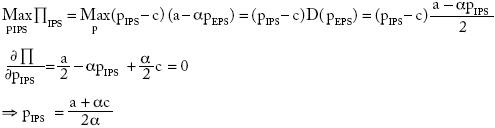
Sustituyendo pIPS en la función objetivo:
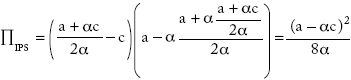
El beneficio total de la industria cuando no esté integrada es:
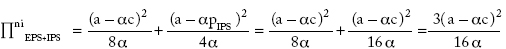
y el precio:
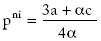
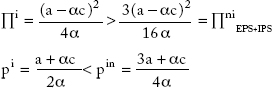
Los beneficios que reporta la estructura integrada son mayores que los de la no integrada; y el precio final es menor cuando está integrada.
Caso 3: Industria no integrada, con restricciones verticales de la EPS a la IPS impuestas por un manual de tarifas
La aseguradora actúa por separado de la IPS y decide teniendo en cuenta sólo sus precios de venta. La solución del problema de maximización para la EPS es entonces:
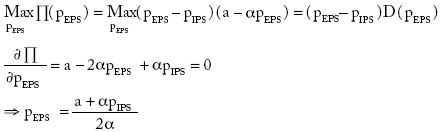
Sustituyendo pEPS en la función objetivo:
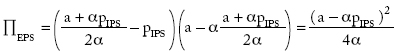
Sustituyendo en la función de demanda:
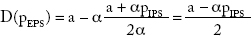
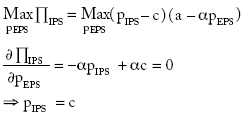
Sustituyendo en la función objetivo:
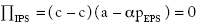
La IPS maximiza su beneficio teniendo en cuenta el precio que impone la aseguradora. Esta aprovecha la información que captura de las IPS y, sin integrarse, controla verticalmente los servicios de atención que presta la IPS imponiendo las tarifas.
Caso 4: Industria no integrada, con restricciones verticales de la IPS a la EPS mediante fijación de precios
Aprovechando su posición de mercado, la IPS puede imponer el precio de los servicios a la aseguradora. El problema para el asegurador es:
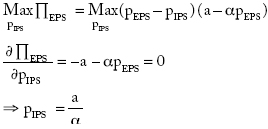
Sustituyendo en la función objetivo:
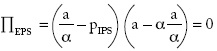
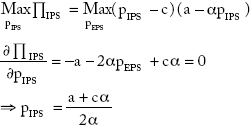
Sustituyendo en la función objetivo:
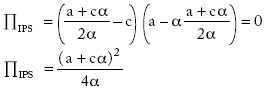
Donde la IPS maximiza su beneficio sujeta a sus propios precios.
COMPARACIÓN DE CASOS
A partir de las decisiones de integración o de imposición de restricciones verticales por una de las industrias, el resultado final que diferencia a cada situación depende del beneficio y el nivel de precios.
Opciones de beneficios en cada caso
El cuadro 4 muestra la matriz de beneficios en cada caso de integración o control vertical.
Matriz de beneficios de EPS e IPS según las decisiones de integración
Casos I y II: los beneficios de las EPS se diferenciarán si deciden integrarse en una sola industria o no. En el esquema totalmente integrado, los beneficios de la EPS aumentan con la integración y los beneficios de la IPS permanecen iguales. Por tanto, el incentivo para la EPS, centrado en los beneficios, es la total integración.
Casos III y IV: si la EPS impone controles verticales a la IPS, se espera que todos los beneficios sean para la EPS; pero si la IPS impone restricciones verticales a la EPS, la IPS se apropia de todos los beneficios. Estos resultados son posibles dado que se considera una situación donde el asegurador y el prestador son oferentes únicos en sus mercados respectivos.
La estrategia dominante para la EPS es imponer restricciones verticales, pues el beneficio siempre será mayor que el que obtiene cuando no impone ninguna restricción. Si aplicaran una restricción vertical considerando la industria integrada o imponiendo restricciones verticales, las EPS obtendrían (a - ac)2/8a y (a - ac)2/4a en cada caso, alternativas de más alto beneficio para la EPS.
Por su parte, el beneficio de las IPS en el caso III es nulo, por lo que no es una alternativa viable. Sus beneficios son mayores cuando imponen restricciones verticales a la EPS o cuando no se integra. Los beneficios en los casos I y II son iguales, pero como la aseguradora no seleccionará II porque reporta menor beneficio, el resultado del juego, o equilibrio de Nash, es la integración plena, caso I.
Opciones de precios en cada caso
Igual que con los beneficios, los precios para EPS e IPS difieren según la estrategia de integración (cuadro 5).
Cuadro 5
Matriz de precios EPS e IPS según las decisiones de integración
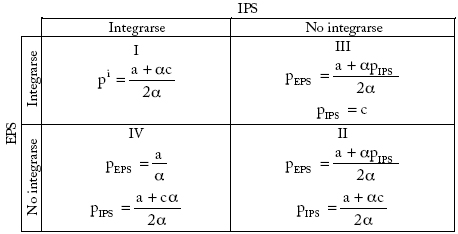
Casos I y II: en la integración plena, el resultado es un precio único que maximiza los beneficios de la industria; en el caso de competencia o no integración, el precio de la EPS (prima) es función de los precios de la IPS (costos para la EPS); para la IPS el precio que maximiza el beneficio es función de sus costos. Para comparar los precios finales de integración y no integración, se obtiene el precio sin integración, pni = (3a + ac)/4a, reemplazando el precio de la IPS en pEPS en el caso II. Así:
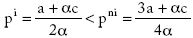
es decir, el precio de la integración plena es menor que el precio de la EPS (final) sin integración.
Casos III y IV: el precio final para la EPS cuando impone restricción vertical a la IPS es igual al de la plena integración, mientras que el precio para la IPS es igual a sus costos:
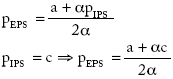
Cuando la IPS impone restricciones verticales a la EPS, el precio de la IPS es pIPS = (a + ca)/2a, igual al de la solución cuando actúan por separado.
En resumen, el precio de la integración plena es igual al precio que surge cuando la EPS impone restricciones verticales a la IPS, y es menor que el precio de la no integración. Éste es también menor que el precio cuando la IPS ejerce control vertical sobre la EPS. Por tanto, en las distintas estrategias de integración el precio final más bajo se obtiene con la integración plena17.
SÍNTESIS Y CONCLUSIONES
Este artículo examina la integración vertical en salud mediante cuatro elementos: consideraciones teóricas sobre el concepto de IV; opiniones de expertos y gremios sobre el sector salud colombiano; una estimación de la amplitud y el grado de IV de varias EPS del régimen contributivo en cinco ciudades colombianas; y un ejercicio de doble marginalización que formaliza y analiza los efectos de la IV sobre beneficios y precios.
]]> En cuanto a lo primero, es difícil definir la IV en el caso de la salud. Es relativamente fácil cuando se analizan, como hacen los libros de texto, procesos de producción de bienes en los que se distingue cada eslabón de la cadena de producción. Dadas las características de los mercados de salud, la IV se puede definir como una línea de servicios dentro o a través de las etapas de los procesos de producción de atención. De acuerdo con Evans (1983), las relaciones en esta industria no son completamente verticales porque existen problemas para definir los límites y el subconjunto de actividades económicas que constituyen la producción de atención en salud y sus intermediarios.Así como la literatura sobre IV muestra las dificultades para definirla, en Colombia no es clara su conveniencia para el sistema. Algunos sostienen que la integración reduce los conflictos entre aseguradoras y prestadores, las asimetrías de información y las ineficiencias; otros consideran que la IV genera pérdidas de productividad, eficiencia y calidad, limita la libre elección de los usuarios y crea riesgos éticos para el personal de la salud.
El desarrollo del sistema colombiano indica que la IV entre EPS e IPS toma dos formas: integración mediante propiedad accionaria, o propiedad financiera vertical, e integración mediante relaciones contractuales, que en algunos casos crea una dependencia técnica y administrativa de las IPS con respecto a la EPS mediante contratos de exclusividad o propiedad común (grupo empresarial)18. La primera está determinada por la propiedad y la segunda es integración virtual, donde la coordinación no requiere la propiedad porque se ejerce mediante redes de contratos.
Un ejemplo de la primera forma de integración es la creación y operación de IPS por EPS en forma de clínicas, hospitales y centros de atención básicos. En la segunda, hay creación o dependencia técnica y administrativa de IPS de servicios específicos con respecto a EPS. También existen relaciones contractuales entre EPS y otro tipo de IPS: grupos de médicos o especialistas agrupados en asociaciones y cooperativas que prestan servicios. Estas formas se presentan en mayor medida en el primer nivel de atención o atención básica (POS), dada su importancia para contener costos y el buen funcionamiento de los modelos de las aseguradoras (EPS). Estas relaciones se establecen mediante capitación, contratos por prestación de servicios y por usuario atendido o paquetes de usuarios.
En cuanto a los motivos para que una EPS decida integrarse con una IPS se destacan los costos de transacción y las consideraciones estratégicas. La IV se presenta principalmente en los servicios de atención básica y es menor en los de hospitalización y cirugía. Se destacan la integración de EPS que crean su propia red de prestadores, o de EPS que usan la red de sus socios. Las EPS también abren clínicas y hospitales, a veces por ausencia de oferta de prestadores (o porque los existentes no cumplen las condiciones mínimas de calidad que exige la EPS). Además, la estrategia de la integración es función del área geográfica donde se ofrecen los servicios de aseguramiento y prestación, y de la competencia.
En general, la integración es motivada por problemas asociados al establecimiento y al mantenimiento de relaciones contractuales, de gasto médico, asimetrías de información, de agencia, mantenimiento de la imagen y marca del asegurador, y falta de oferta pública y privada en la prestación. Por tanto, la IV entre EPS e IPS es una forma de gobierno que sustituye el intercambio de mercado por intercambios dentro de la firma.
Para estimar los beneficios y los precios de la IV en la relación EPS-IPS, se adaptó el modelo de doble marginalización de Spengler. La limitación más importante del ejercicio es el supuesto de oferentes únicos en los mercados de aseguramiento y prestación de servicios. En trabajos futuros sería interesante incluir un mayor número de agentes en ambos mercados. No obstante esa limitación, el ejercicio indica que la IV entre EPS e IPS da una solución superior a la que se obtiene cuando EPS e IPS actúan independientemente. Este resultado es una de las cinco lecciones importantes del seguro de salud (Cutler y Zeckhauser, 2000), dada la tendencia a vincular los costos del riesgo con la provisión de servicios. El argumento toma mucha fuerza e n los servicios de atención básica, que tienen mayor demanda y en donde el gasto se puede contener con una promoción efectiva y protocolos de atención adecuados. En los servicios de niveles superiores de atención, cuyo uso es menor y el costo es mayor, el argumento pierde fuerza y la IV depende del tamaño del mercado, la participación de la firma, la localización y los requerimientos de capital. Las bondades de la IV sólo se obtienen en ciertas condiciones.
No obstante, la IV puede no ser socialmente óptima si es motivada por la apropiación de rentas, de modo que la EPS busca resultados financieros a costa de la calidad y perjudica a la IPS. Esto puede suceder cuando la EPS y sus IPS prestan los servicios de atención directamente y utilizan el ahorro únicamente en su propio beneficio.
Reconociendo los efectos positivos y negativos de la IV sobre la competencia y la calidad, es necesario definir el grado óptimo de IV en el caso colombiano utilizando la metodología propuesta por Baumol (1997), para que todos los agentes obtengan beneficios y, en especial, para mejorar la calidad de los servicios y los resultados. Es necesario usar elementos de la literatura de la firma multiproducto, de los costos de transacción y de la teoría del bienestar para definir el grado de integración y conocer su efecto sobre el precio, la cantidad y la calidad. Y, como proponen Baranes y Bardey (2006), sería interesante establecer el tamaño óptimo de las EPS (número de aseguradoras) para tener una estimación de ambos lados del mercado.
En Colombia no hay criterios homogéneos sobre los efectos de la IV, aunque la visión común entre los encargados de política es que es negativa y que se debe limitar fijando máximos a los servicios que presta la red propia. El Proyecto de Ley 052 que pretende reformar la Ley 100 define la IV patrimonial como “aquellos eventos en que una entidad promotora de salud (EPS) asume a su vez la función de prestadora de servicios de salud, o contrata dicha prestación con IPS que son de su propiedad total o parcialmente, en cuyo caso se denominará red propia. El proyecto limita la contratación de servicios con red propia hasta el 30% del total, el 70% restante se debe contratar con una red externa; además, cuando se contrate entre la EPS y la red propia no puede ser superior a las tarifas mínimas establecidas por el gobierno nacional. El proyecto establece que a partir de la vigencia de la ley ninguna aseguradora, en forma directa o a través de terceros, podrá construir, adquirir total o parcialmente, comprar acciones total o parcialmente o entrar a ejercer algún tipo de dominio sobre alguna institución prestadora de servicios de salud de alta complejidad. Una muestra de la inconsistencia del proyecto es que el ISS recibiría un tratamiento diferente, pues podría prestar hasta el 60% de los servicios mediante su red y las EPS del régimen subsidiado estarían obligadas a contratar al menos el 65% de su presupuesto con la red de hospitales públicos.
]]> Llama la atención el afán de limitar las relaciones entre aseguradores y prestadores, suponiendo que así se garantiza la libre elección del usuario, el respeto a las normas de contratación de profesionales y la sostenibilidad financiera de los prestadores públicos. Así la ley restrinja la contratación de las aseguradoras, eso no es aplicable a todo el país, hay regiones donde no existe libre elección por restricciones de oferta y la integración de los proveedores con la aseguradora es la única opción para prestar servicios que no están a merced del poder de monopolio de la entidad pública de la región o zona geográfica. Por otra parte, en los servicios de alto nivel de complejidad el poder de negociación de los contratos no está en manos de la aseguradora sino de los profesionales y asociaciones médicas, lo que refleja integración con el primer nivel y participación en el mercado de mayores niveles de complejidad. Por último, la limitación de la contratación no soluciona los problemas de calidad y oportunidad de la atención. Más que restringir el mercado, se requiere una regulación clara y creíble sobre estándares de calidad, condiciones de competencia y tarifas mínimas que mejoren la satisfacción del usuario, objetivo último del sistema.TEORÍAS Y DETERMINANTES DE LA IV EN LA ATENCIÓN EN SALUD
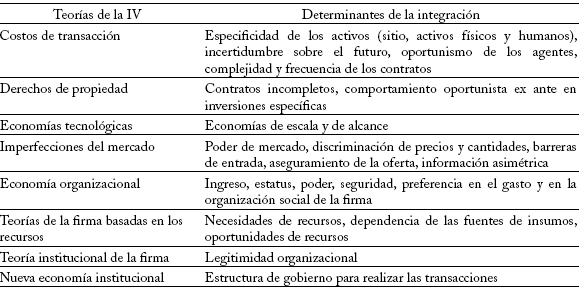
Fuente: Simoens y Scott (1999a, 48) y elaboración propia.
NOTAS AL PIE
1. Los activos específicos significan que una firma dowstream o upstream ha hecho inversiones tales que el valor del intercambio es mayor entre estos dos tipos de firmas (Perry, 1989, 188).
2. Término que propuso Blois (1972) para definir las relaciones financieras entre firmas con procesos colindantes o vecinos.
3. Para Elberfeld (2002), la hipótesis de Stigler sólo es válida cuando hay libre entrada y las firmas compiten.
]]> 4. Como en Colombia, donde para recibir atención médica el usuario requiere la mediación de un tercer pagador, y se puede considerar que es atención médica asegurada. Este concepto se atribuye a Pauly (1987).5. El significado del episodio de atención depende de la naturaleza de la enfermedad. Los pacientes pueden tener varios episodios durante una enfermedad y varias enfermedades en su vida.
6. Para Evans (1983), las compañías de aseguramiento crean y venden gran variedad de títulos que dependen de la condición de salud, asociados imperfectamente al uso de la atención, pero no intervienen en otro mercado excepto mediante la estructura y el precio de los contratos. Así, el uso de la atención por los consumidores depende del estatus de aseguramiento, en cuanto afecta el precio que pagan por la atención.
7. A este respecto, el estudio de Ciliberto y Dranove (2006) sobre el caso de California encuentra que los hospitales tienen precios menores cuando están integrados con los grupos médicos. Cuando existe un tercer agente (el asegurador) en la relación hospital-paciente, los hospitales tienen dos opciones ante la reducción de precios: aumentar la eficiencia y reducir los costos, o aumentar el poder de negociación frente a los aseguradores.
8. Las funciones de dirección, vigilancia y control involucran al Ministerio de Protección Social y a la Superintendencia Nacional de Salud. La importancia del Consejo, un caso muy particular en el mundo (Restrepo y Rodríguez, 2005), radica en su conformación y en su carácter de regulador, que define variables clave para el funcionamiento de los mercados de salud, como el plan de beneficios POS y la prima del seguro UPC.
9. Los aseguradores administran el riesgo mediante dos regímenes: en el contributivo las EPS afilian a la población con capacidad de pago, que aporta al sistema el 12% de su ingreso, y el subsidiado, atendido por las administradoras del régimen subsidiado (ARS), que agrupa a la población sin capacidad de pago con subsidios del Estado.
10. Además del seguro público, se puede negociar un plan complementario con la EPS.
11. Además, la teoría de la IV se ocupa principalmente del análisis de bienes físicos, que se pueden almacenar y producir en momentos o procesos. En salud nos referimos a un servicio, que se produce al tiempo de la entrega.
12. En la atención básica, puerta de entrada al sistema, se presenta la mayor frecuencia de utilización de servicios y, aunque hay diferencias entre EPS según sus modelos de atención, estos servicios incluyen atención médica general, odontología, algunos servicios de laboratorio y ayuda diagnóstica, cirugías menores y entrega de medicamentos.
13. Spengler mostró que la integración horizontal puede y suele fijar precios altos, con una asignación de recursos menos satisfactoria que en competencia. La IV no reduce la competencia y, si la economía se desvía de la competencia, puede intensificarla.
]]> 14. En este caso incluyen los insumos necesarios para producir la atención de la salud.15. Como la demanda es lineal, su elasticidad precio no debería ser constante.
16. En el contexto de mercado se distorsiona el incentivo para que las IPS se diferencien unas de otras (en términos de calidad) frente al asegurado o al consumidor.
17. El precio final de la integración termina siendo el valor que la aseguradora cobra como prima a los asegurados.
18. Según Castaño (2004), en la mayoría de las EPS del régimen contributivo los eslabones de aseguramiento y prestación no están integrados en una misma empresa. Lo que prevalece es el grupo empresarial propietario de ambos negocios, separados jurídicamente y relacionados mediante contratos con diversos grados de exclusividad.
REFERENCIAS BIBLIOGRÁFICAS
1. Baranes, E. y D. Bardey. Is Vertical Integration Anticompetitive in Health Care Markets? A Theoretical Approach, mimeo, 2006. [ Links ]
2. Barney, J. B. How A Firms Capabilities Affect Boundary Decisions, Sloan Management Review 40, 1, 1999, pp. 137-145. [ Links ]
3. Baumol, W. J. Musings on Vertical Integration, International Journal of Social Economics 24, 1997, pp. 16-27. [ Links ]
4. Blois, K. J. Vertical Quasi-integration, Journal of Industrial Economics 20, 1972, pp. 253-272. [ Links ]
5. Castaño, R. A. Integración vertical entre empresas promotoras de salud e instituciones prestadoras de servicios de salud, Revista Gerencia y Políticas de Salud 3, 11, 2004. [ Links ]
6. Cheng, Y. Vertical Desintegration, Journal of Economics & Management Strategy 14, 1, 2005, pp. 209-229. [ Links ]
7. Ciliberto, F. y D. Dranove. The Effect of Physician-Hospital Affiliations on Hospital Prices in California, Journal of Health Economics 25, 2006, pp. 29-38. [ Links ]
8. Coase, R. H. The Nature of the Firm, Economica 4, 1937, pp. 386-405. [ Links ]
9. Cutler, D. y R. Zeckhauser. The Anatomy of Health Insurance, A. Culyer y J. Newhouse, eds., Handbook of Health Economics, Amsterdam, Noth-Holland, 2000. [ Links ]
10. Elberfeld, W. Market Size and Vertical Integration: Stiglers Hypothesis Reconsidered, Journal of Industrial Economics 50, 2002, pp. 23-42. [ Links ]
11. Evans, R. Incomplete Vertical Integration in the Health Care Industry: Pseudomarkets and Pseudopolicies, A. J. Culyer, ed., The Economy of Health, 1983. [ Links ]
12. Frenk, J. y J. L. Londoño. Pluralismo estructurado: hacia un modelo innovador para la reforma de los sistemas de salud en América Latina, Bogotá, Observatorio de la Salud y Funsalud, 1997. [ Links ]
13. Gal-Or, E. Exclusionary Equilibria in Health Care Markets, Journal Economics and Management Strategy 6, 1, 1996, pp. 5-43. [ Links ]
14. Gaynor, M. Is Vertical Integration Anticompetitive? Definitely Maybe (But thats Not Final), Journal of Health Economics 25, 2006, pp. 175-180. [ Links ]
15. González, J. I. Juan Luis Londoño: ideas para la acción, Revista de Economía Institucional 5, 8, 2003. [ Links ]
16. Greenberg, W. y L. G. Goldberg. The Determinants of Hospital and HMO Vertically Integrated Delivery Systems in a Competitive Health Care Sector, International Journal of Health Care Finance and Economics 2, 2002, pp. 51-68. [ Links ]
17. Grossmam, S. y O. Hart. The Cost and Benefits of Ownership: A Theory of Vertical and Lateral Integration, Journal of Political Economy 94, 1986, pp. 691-719. [ Links ]
18. Harrigan, K. Vertical Integration and Corporate Strategy, The Academy of Management Journal 28, 2, 1985, pp. 397-425. [ Links ]
19. Hart, O. y J. Moore. Property Rights and the Theory of the Firm, Journal of Political Economy 98, 1990, pp. 1119-1158. [ Links ]
20. Hart, O.; J. Tirole; D. Carlton y O. Willianson. Vertical Integration and Market Foreclosure, Brookings Papers on Economic Activity. Microeconomics, 1990. [ Links ]
21. Klein, B.; R. Crawford y A. Alchian. Vertical Integration, Appropriable Rents, and the Competitive Contracting Process, Journal of Law and Economics 21, 1978, pp. 297-326. [ Links ]
22. Link, W. J. y M. A. Morrisey. The Economic Basis of Hyde: Are Power and Exclusive Contracts Related?, Journal of Law and Economics 30, 2, 1987, pp. 399-421. [ Links ]
23. Mahoney, J. The Choice of Organizational Form: Vertical Financial Ownership versus Other Methods of Vertical Integration, Strategic Management Journal 13, 8, 1992, pp. 559-584. [ Links ]
24. Pauly, M. Monopsony Power in Health Insurance: Thinking Straight while Standing on Your Head, Journal of Health Economics 6, 1987, pp. 73-81. [ Links ]
25. Perry, M. Vertical Integration. Determinants and Effects, R. Schmalensee y R. Willig, eds., Handbook of Industrial Organization, vol. 1, Amsterdam, North-Holland, 1989. [ Links ]
26. Restrepo, J. H. El sistema colombiano de seguridad social en salud: ¿ejemplo a seguir?, B. Ramírez, comp., La seguridad social: reformas y retos, México, Miguel Angel Porrúa, 1999. [ Links ]
27. Restrepo, J. et al. Estructura y conducta de la oferta de seguro en Colombia, Lecturas de Economía 56, 2002. [ Links ]
28. Restrepo, J. y S. Rodríguez. Diseño y experiencia de la regulación en salud en Colombia, Revista de Economía Institucional 7, 12, 2005, pp. 165-190. [ Links ]
29. Robinson, J. y L. Casalino. Vertical Integration and Organizational Networks in Healthcare, Health Affaires 15, 1, 1996, pp. 7-22. [ Links ]
30. Salgado, F. Reportaje, Revista Salud Colombia 66, 2002. [ Links ]
31. Salop, S. y D. Scheffaman. Raising Rival Costs, American Economic Review 73, 1983, pp. 267-271. [ Links ]
32. Simoens, S. y A. Scott. Towards a Definition and Taxonomy of Integration in Primary Care?, HERU Discussion Paper 03, 1999a. [ Links ]
33. Simoens, S. y A. Scott. What Determines Integration in Primary Care? Theory and Evidence, HERU Discusión Paper 04, 1999b. [ Links ]
34. Spengler, J. Vertical Integration and Anti-trust Policy, Journal of Political Economy 58, 1950, pp. 347-352. [ Links ]
35. Stigler, G. J. The Division of Labor is Limited by the Extent of the Market, Journal of Political Economy 59, 1951, pp. 185-193. [ Links ]
36. Tirole, J. The Theory of Industrial Organization, 1989, Cambridge, MIT Press. La teoría de la organización industrial, C. Matutes, ed., Barcelona, Ariel, 1990. [ Links ]
37. Williamson, O. E. Markets and Hierarchies: Analysis and Antitrust Implications, New York, Free Press, 1975. [ Links ]
38. Williamson, O. The Economic Institutions of Capitalism, New York, Free Press, 1985. [ Links ] ]]>