(1) Unidad de Oncología, Departamento de Ginecología y Obstetricia, Hospital Arnaud de Villeneuve, 371 rue du Doyen Gaston Giraud, 34295 Montpellier Cedex 5, Francia.
(2) Centro de Investigación Clínica, Unidad de Bioestadística, 75 rue de la Cardonille, 34295 Montpellier Cedex 5, Francia.
(3) Clínica del Seno, Clínica del Country, Carrera 16 # 82-57, Bogotá - Colombia.
Fecha de recibo: Enero 25 de 2006. Fecha de aprobación: Febrero 1 de 2006.
Resumen
Este fue un estudio comparativo prospectivo de 104 pacientes con cáncer de seno, a quienes se ofreció la elección entre dos tratamientos quirúrgicos conservadores: cuadrantectomía con mastopexia tipo donut (Grupo CMD, n=39) o cuadrantectomía estándar (Grupo CE, n=75). Los grupos fueron similares en tamaño radiológico del tumor, localización del tumor en el seno, tamaño histológico, y la distribución por estadios pT. En el grupo CMD, la incisión de piel fue tres veces más grande que en el grupo CE, pero con ella se obtuvo al final, una cicatriz alrededor del complejo areola-pezón, sin complicaciones posoperatorias posteriores. El volumen promedio del espécimen quirúrgico y los márgenes de sección, fueron mayores en el grupo CMD comparados con el grupo CE. Se obtuvieron márgenes libres de tumor con mayor frecuencia en el grupo CMD que en el grupo CE, pero la diferencia no fue significativa. Estos datos indican fuertemente que la técnica CMD puede ser más eficiente que la técnica CE, en términos de precisión en la resección del tejido mamario.
Palabras clave: cáncer de mama, cirugía conservadora de mama, reconstrucción de mama, cirugía estética.
Abstract
This is a prospective comparative study comprising 104 patients with breast cancer to which two modalities of conservative therapy were offered: quadrantectomy with mastopexy doughnut type (group QMD, n = 39) or standard quadrantectomy (group QS, n = 75). The two groups had similar tumor size, location of the tumor, histology size and PT distribution. In the QMD group the skin incision was three times greater than in the QS group, but a good healing around the areola-nipple complex was achieved without postoperative complications.
Both the size of the surgical specimen and the free margins were greater in the QMD group. Free section margins were more frequently achieved in the QMD group, but the difference was not significant. Our date strongly indicate that the QMD technique can be more efficient that the QS in terms of precision of mammary tissue resection.
Key words: breast neoplasms, segmental mastectomy, mammaplasty, plastic surgery.
Introducción
]]> La terapia conservadora del seno por medio de la cuadrantectomía, es un valioso componente del tratamiento del cáncer de seno, con la misma sobrevida que la lograda con la mastectomía (1, 2). Una incisión apropiada debe permitir un buen acceso al sitio de lesión, con una mínima distorsión de la anatomía, conservando la simetría y que su resultado sea imperceptible cuando la paciente está vestida normalmente (3, 4). Para realizar la cuadrantectomía, el cirujano generalmente hace una incisión directamente sobre el área que va a ser resecada. La técnica de mastopexia tipo donut (CMD) es una resección mamaria única, en la cual se reseca un segmento de tejido mamario a través de una incisión peri-areolar (5-7). Esta técnica oncoplástica tiene varias ventajas sobre la cuadrantectomía estándar. Primero, una cicatriz peri-areolar es más discreta que una cicatriz de una incisión directa, con mejores resultados estéticos en general. Segundo, en la técnica de mastopexia tipo "donut", el volumen glandular es reacomodado y la piel del seno es remodelada. Intuitivamente, esto sugiere mejores resultados cosméticos que en la cuadrantectomía estándar. Tercero, si se necesitara una mastectomía radical posteriormente, la localización peri-areolar de la cicatriz, permite al cirujano realizar una adecuada incisión de piel para facilitar una futura reconstrucción mamaria. Cuarto, cuando está indicada una mastectomía subcutánea (conservadora de piel), la incisión peri-areolar ofrece una excelente opción (5). Finalmente, las incisiones directas en la zona de lesión pueden comprometer el aporte sanguíneo y aumentar el riesgo de necrosis de la piel (8).En nuestro conocimiento, ningún estudio hasta la fecha ha comparado directamente la cuadrantectomía con mastopexia tipo donut con la cuadrantectomía estándar (búsqueda en MEDLINE: se evaluaron publicaciones inglesas y francesas desde enero de 1966 a mayo de 2005). La presente investigación compara la técnica CMD con la cuadrantectomía estándar CE, en relación con las siguientes variables: longitud de la incisión durante el procedimiento operatorio, tamaño del espécimen glandular, el ancho de los márgenes más cercanos a la lesión, la limpieza de la excisión (negatividad de los bordes) y morbilidad posoperatoria.
Pacientes y método
Pacientes
El estudio fue llevado a cabo en la Unidad de Oncología del Departamento de Ginecología y Obstetricia en el Hospital Universitario de Montpellier, Francia, entre enero de 2004 y mayo de 2005. Doscientas sesenta y nueve mujeres con cáncer de seno fueron operadas. En este estudio se incluyó un total de 104 pacientes, quienes fueron programadas para terapia primaria conservadora de seno. Las mujeres que cumplieron los criterios fueron invitadas a participar y se les ofreció la elección entre los dos tratamientos quirúrgicos: cuadrantectomía con mastopexia tipo donut (Grupo CMD, n=39) o cuadrantectomía estándar, sin mamoplastia concomitante (Grupo CE, n=75). Cuarenta y seis pacientes fueron excluidas por presentar carcinoma inflamatorio (n=4 pacientes), tumores localmente avanzados con compromiso macroscópico de ganglios linfáticos (n=15 pacientes), recidiva local de tratamientos conservadores previos (n=15 pacientes) y enfermedad metastásica (n=12 pacientes). Treinta y ocho pacientes tuvieron un tumor localizado cerca de la areola y fueron operadas utilizando una incisión hemiareolar (n=22 pacientes) o cuadrantectomía central (n=12 pacientes). Veinticinco pacientes necesitaron mastectomía programada. A las restantes 56 pacientes se les realizó una técnica tipo T invertida, para la mastopexia y se excluyeron del estudio.
Luego de ser informadas de los riesgos y beneficios asociados con cada alternativa de tratamiento, las pacientes tomaron sus propias decisiones y fueron entonces asignadas a cada uno de los grupos. Se les realizó toda la evaluación preoperatoria, incluyendo el examen físico de seno, mamografía, ecografía mamaria y resonancia magnética (RMN) con contraste. En todos los casos se realizó biopsia con aguja, guiada radiológicamente según la necesidad, para confirmar el diagnóstico. Se recolectaron todos los datos acerca de las características de cada paciente y de cada tumor, los detalles de la terapia adyuvante, la intervención quirúrgica y las complicaciones de la cirugía, y esta información fue introducida en una base de datos. Se examinaron las pacientes para los patrones de técnicas operatorias y las complicaciones posoperatorias. Se llevaron a cabo, la radioterapia en el seno y en ganglios, así como la quimioterapia, la terapia endocrina y disección de ganglios axilares, sin ninguna modificación de los protocolos estándar utilizados.
Procedimientos quirúrgicos
Todas las pacientes fueron operadas por dos cirujanos, (PLG, NEG) ambos entrenados en cirugía de seno y cirugía plástica. Los tumores subclínicos se resecaron luego de una localización por RMN o por marcación percutánea guiada por radiología.
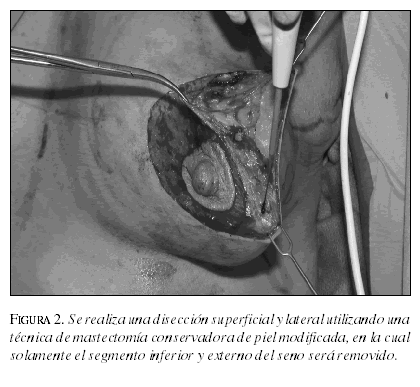
Para las pacientes del grupo CMD, el cirujano realizó una cuadrantectomía amplia y se remodeló el tejido glandular por medio de la técnica de mastopexia tipo donut. Las marcaciones preoperatorias se realizaron con la paciente en posición de pie. Antes de la cirugía se delinearon con marcador, la línea intermamaria medial, el pliegue inframamario y la línea desde la horquilla esternal hasta el pezón (9). La posición del nuevo pezón fue marcada a lo largo de esta línea, a una distancia entre 19 y 21 cm de la horquilla esternal. La distancia vertical inframamaria fue acordada a 50 mm y el diámetro máximo de la areola fue de 40 a 45 mm. Todas las pacientes fueron operadas en posición semisentada. El área a resecar, alrededor del complejo areola pezón (NAC), fue desepitelizada (9). Se incidió la dermis en la porción media del área desepitelizada, correspondiente al segmento mamario afectado por el tumor (figuras 1 y 2). La mitad restante se consideró como el pedículo vascular, que aporta el riego sanguíneo a la glándula y al complejo NAC. Los tumores del polo inferior fueron resecados utilizando un procedimiento de mamoplastia con pedículo superior. Los tumores supero-externos se manejaron utilizando un pedículo superior medial con rotación hacia arriba del complejo NAC.
]]>
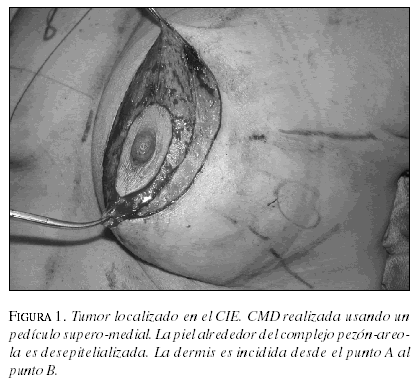

Los tumores supero-internos se resecaron usando una técnica de pedículo central.
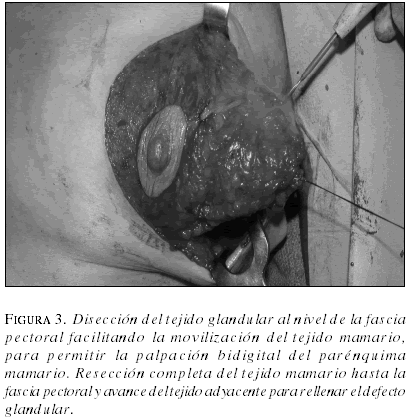
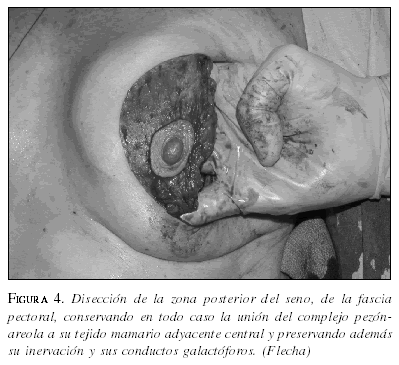
Según la necesidad, el tejido subcutáneo fue disecado y separado con el fin de facilitar una mayor resección de tejido glandular. Posteriormente se realizó una excisión segmentaria orientada con el ánimo de incorporar al tumor al menos 1 cm de tejido macroscópicamente normal (figura 3). Luego la glándula mamaria se desprendió del músculo pectoral, con una adecuada preservación de la fascia del músculo para obtener suficiente avance del tejido mamario, con el fin de realizar el procedimiento de remodelación (figura 4). Esto se realizó adosando el tejido glandular residual, para llenar el defecto y volver a centralizar el complejo areola-pezón, para lograr una forma y tamaño armoniosos. Se completó el procedimiento con un cierre continuo alrededor del pezón, dejando solamente un cierre intradérmico peri-areolar al final de la cirugía (10). Se realizó mamoplastia contra-lateral en 32 pacientes, para lograr una adecuada simetría (figura 5).
]]>

La cuadrantectomía estándar se realizó siguiendo los delineamientos previamente publicados para conservación mamaria, usando incisiones curvilíneas para los tumores en la mitad superior del seno, e incisiones radiales para lesiones en la mitad inferior (5, 11). Después de la disección de la capa subcutánea, se realizó una incisión de grosor completo del tumor y del tejido glandular alrededor, hasta el pectoral. Por medio de una amplia disección subcutánea del tejido fibroglandular hasta la fascia pectoral, el defecto glandular fue eliminado por medio de suturas de aproximación del tejido mamario, para lograr una forma armoniosa. Cada paciente fue operada en posición de decúbito dorsal. En todas las 75 pacientes el tratamiento fue por medio de una incisión directa radial. La resección de los ganglios linfáticos se realizó por vía axilar en casos de tumores invasivos.
Procedimiento histológico
En todos los casos el espécimen de tejido mamario fue orientado en tres dimensiones por el cirujano, enviándolo a patología adecuadamente medido y en estado fresco. Se realizó una radiografía intraoperatoria en todos casos de tumores subclínicos, correlacionándola con los estudios radiológicos previos. Los especímenes se marcaron con tintas de colores para ayudar a identificar adecuadamente los márgenes de sección. Luego de una adecuada fijación con formol, se categorizó el tipo histopatológico de tumor de acuerdo a la clasificación de la OMS (WHO). Los detalles en cuanto a la estadificación del tumor se registraron de acuerdo al sistema de estadios TNM de la última versión de la Unión Internacional Contra el Cáncer. El estado de los márgenes fue analizado en la cara anterior del espécimen (cerca a la piel del seno), la cara posterior del espécimen, (cerca del músculo pectoral mayor) y en las caras laterales. El tamaño del tumor según su tamaño histológico y sus márgenes de sección, fue determinado por micrometría ocular. Los márgenes positivos fueron definidos como la presencia de carcinoma invasivo o CDIS en un borde pintado con tinta. Los márgenes negativos, fueron definidos como carcinoma no invasivo o CDIS presente en los márgenes pintados con tinta. Los márgenes comprometidos por carcinoma lobular in situ, se consideraron como márgenes libres. Todos los tumores fueron analizados para determinar la presencia de un componente intraductal extenso (CIE). El volumen de cada espécimen se calculó multiplicando las medidas de longitud, ancho y altura. Cuando fue necesaria la cirugía secundaria en opinión del cirujano y del patólogo en conjunto, el equipo multidisciplinario se encargó de informar y guiar a la paciente en la elección de la mejor técnica a utilizar. Cuando los márgenes laterales del espécimen estaban focalmente comprometidos (<3 mm de la superficie marcada, comprometida por tumor), se indicó la reexcisión, mientras que la mastectomía se escogió cuando los márgenes estaban extensamente comprometidos (>3 mm de la superficie marcada comprometida por tumor).
Los datos clínicos fueron recogidos en relación con la edad, índice de masa corporal (BMI), tamaño radiológico preoperatorio e histológico del tumor, localización, tamaño de la incisión operatoria, duración del procedimiento quirúrgico y de la hospitalización. Los datos histológicos posoperatorios fueron de particular importancia para el propósito del estudio e incluyeron, el volumen del espécimen mamario, el ancho de los márgenes obtenidos (laterales, anteriores y posteriores), el índice de márgenes laterales libres y el número de pacientes que tuvieron un segundo tiempo operatorio (cirugía reexcisional o mastectomía radical). Finalmente, en ambos grupos se registraron todas las complicaciones posoperatorias (durante un período de 30 días de posquirúrgico).
Análisis estadístico
El analista de datos y el patólogo no conocían de cuál grupo provenía cada paciente. Las variables preoperatorios de base fueron comparadas utilizando el análisis x2 para información categórica o cuando fue apropiado, el test exacto de Fisher; el test Mann-Whitney-U, fue usado para comparar promedios de las variables no paramétricas. El test de correlación de Spearman y el análisis de regresión, fueron usados para analizar la correlación entre dos variables diferentes. P< 0.05 se consideró como estadísticamente significativo. El análisis estadístico fue realizado con el software Stat View (Stat View 512, Brain Power, Inc., Calabasas CA).
Resultados
Características de las pacientes y de los tumores
Las pacientes que tuvieron CMD fueron más jóvenes que las pacientes que escogieron CE. Sin embargo, el índice de masa corporal no fue muy diferente entre estos dos grupos. Los dos grupos eran similares en cuanto al tamaño radiológico del tumor, localización en el seno, tipo histológico, y estadificación pT (tabla 1). El diagnóstico final de patología mostró más tumores DCIS en el grupo CMD que en el grupo CE, 10 (28 %) y 9 (12%) respectivamente; P=0,05.
]]> Sin embargo, no se encontraron diferencias con respecto a los tumores invasivos con EIC, 15 (39,4%) y 24 (32%) respectivamente; P=0,43.En el grupo CMD, fueron registradas las biometrías mamarias de cada paciente y la localización del tumor. La distancia promedio horquilla esternal-areola fue de 23,4 cm (2,1) y el diámetro promedio del complejo areola-pezón fue de 4,7 cm. (0,65). La distancia promedio del tumor a la areola fue de 4,72 cm (1,9) para tumores del cuadrante supero-externo; 3,9 cm (1,7) para tumores del cuadrante supero-interno; 4,5 cm (1,9) para tumores del cuadrante infero-externo, y 3,7 (1,6) para tumores del cuadrante infero-interno. El diámetro de la superficie desepitelizada fue de 9,4 cm (1,3) y el largo de la incisión de piel para la resección de seno, fue de 14,5 cm (1,9).
En el grupo CE la longitud promedio de la incisión de piel para la resección mamaria fue de 5,2 cm (1,2). La cual fue significativamente menor que la utilizada en la técnica CMD (14,5+_1,9 cm.; P0,0007).
El promedio de tiempo operatorio en el grupo CMD fue mayor que en el grupo CE [media (DE): 107,1 (43,5) minutos para las pacientes de CMD versus 80,5 (30,9) minutos para las pacientes CE; P = 0,002]. Sin embargo, no se encontró diferencia en el promedio de estancia hospitalaria [media (DE): 5,2 (4,5) días para las pacientes del CMD versus 5,1 (3,6) días para las pacientes del CE; P = 0,86].
Hubo complicaciones tempranas en pacientes de los dos grupos. Se registró retraso en la cicatrización de la herida, en dos y tres pacientes respectivamente. Se reportó hematoma posoperatorio, en un caso en cada grupo, mientras que se presentó un caso de epidermolisis parcial de la areola, en el grupo CMD (P = 0,2).
Datos histológicos (tabla 2)
El volumen promedio del espécimen mamario y el espesor de los márgenes fueron mayores en el grupo CMD, indicando que fue extraída una mayor cantidad de tejido mamario en el grupo CMD comparado con el grupo CE. Se obtuvieron más frecuentemente márgenes libres en el grupo CMD que en el CE, pero la diferencia no fue estadísticamente significativa (P=0,09). El test de correlación de Spearman mostró una significativa correlación entre el volumen de la resección glandular y el espesor del margen anterior (R2 = 0,39; P = 0,0001), y con respecto al ancho del margen lateral (R2 = 0,21; P = 0,03).
Para las pacientes del grupo CMD con márgenes positivos, el estudio histológico mostró CDIS o carcinoma invasivo más CIE, más frecuentemente, que en el grupo CE, es decir, 5 de 7 pacientes con márgenes positivos (71,4%), versus 7 de 22 (31,8%); P = 0,04. todas las pacientes con márgenes positivos en el grupo CMD tuvieron una cirugía secundaria, en contraste, de las 22 pacientes en el grupo CE, con márgenes positivos, ocho no aceptaron el beneficio de un segundo tiempo quirúrgico y recibieron radioterapia adyuvante.
Discusión
Aunque los procedimientos oncoplásticos son relativamente un tratamiento novedoso para el manejo del cáncer de seno, se han publicado varios reportes que demuestran la amplia difusión de estas técnicas (5, 12-15). La necesidad de demostrar la seguridad oncológica de estos procedimientos oncoplásticos ha estimulado nuestro estudio y la siguiente discusión de los diferentes aspectos de este tratamiento. Nuestro estudio comparativo mostró la clara ventaja de la técnica CMD versus la CE en términos de la longitud de la incisión de piel y el volumen de glándula mamaria resecada. Fue notoria la tendencia hacia un mayor índice de márgenes libres, en el grupo CMD que en el grupo CE.
]]> Después de la terapia conservadora de seno, un pobre resultado estético es una evolución muy indeseable, especialmente para mujeres jóvenes con altas expectativas y con vidas sociales muy activas. Además, la CMD y otras técnicas oncoplásticas, que usualmente exijan remodelación plástica del seno sano, son bien aceptadas por las mujeres jóvenes. Esto puede explicar la edad menor de las pacientes del grupo CMD en nuestro estudio, (una media de 46 años) comparada con las pacientes que escogieron CE. Se ha reportado información similar previamente (15).El BMI y la morfología mamaria no fueron diferentes en los dos grupos. El promedio de tamaño radiológico e histológico, la distribución de estadios pT, la localización tumoral en el seno y los patrones histológicos de los tumores, fueron similares entre los dos grupos. De manera interesante, el promedio de altura de los especímenes no fue diferente entre los grupos, lo cual confirmó que la resección mamaria fue realizada hasta la pared pectoral en ambos grupos. Inversamente el promedio de espesor del espécimen, su longitud y volumen, fueron mayores en el grupo CMD debido a la mayor exposición glandular lograda por la amplia disección en esta técnica.
En el grupo CMD, la incisión de piel fue aproximadamente tres veces mayor que en el grupo CE. Hay que destacar que esta exposición quirúrgica se logró con una cicatriz final localizada alrededor del complejo areola-pezón, sin complicaciones posoperatorias posteriores. La técnica CMD permite una mayor disección superficial y el resultado es una mayor resección de tejido y márgenes más gruesos. Esto es de suma importancia, pues el estado de los márgenes quirúrgicos en mujeres tratadas con cuadrantectomía y radioterapia, es considerado uno de los factores de riesgo más importantes de recidiva en carcinoma invasivo y ductal del seno (16, 19).
La técnica CMD tiene una gran ventaja en cuanto a longitud de la incisión de piel y su localización. La desepitelización peri-areolar provee un gran campo operatorio y una cicatriz final, estéticamente aceptable. La técnica CMD tiene mayores ventajas sobre las técnicas de incisión directa, en casos de una mastectomía secundaria. Cuando es necesaria una mastectomía radical, la localización peri-areolar de la herida, permite al cirujano realizar una incisión de piel adecuada, incorporando el complejo areola-pezón, lo cual facilitará en el futuro la reconstrucción mamaria (5). Contrariamente, las incisiones transversas en los cuadrantes superiores del seno, pueden necesitar posteriormente una mastectomía con cicatriz alta para incorporar al espécimen, la biopsia de la herida quirúrgica previa. Las incisiones verticales en los cuadrantes inferiores del seno, pueden significar la transgresión de dicha cicatriz cuando fuera necesaria una mastectomía (5). Cuando está indicada una mastectomía conservadora de piel, la incisión peri-areolar centrada en el complejo areola-pezón, ofrece una excelente opción. Las localizaciones no favorables de las cicatrices (incisiones curvilíneas cerca de la areola, herida radial directa), pueden resultar además, en colgajos de piel desprovistos de flujo sanguíneo (8).
De aquellas pacientes del grupo CMD que presentaron márgenes positivos (7/39), la mayoría 5/7, lo hicieron con lesiones in situ, a diferencia de aquellas del grupo CE: en este último, 22/ 75 presentaron márgenes positivos, pero sólo 7/22 lo hicieron por CDIS (71,4% versus 29,1% en el grupo CE; P=0,04), a pesar de obtener un espécimen de mayor volumen con la técnica CMD, este resultado se puede ser explicado por la naturaleza histopatológica de las lesiones intraductales. De hecho, aunque la mayoría de lesiones pequeñas involucra sólo un ducto, éstas pueden diseminarse por las ramas del mismo ducto. Son usuales las lesiones multifocales (áreas de CDIS intercaladas con áreas de tejido normal). Así, dependiendo del plano de sección, puede ser difícil determinar si un margen que es negativo histológicamente, significa realmente la excisión completa de la CDIS (18, 19). Esto quiere decir que en casos de tumores CDIS y a pesar de la gran cantidad de tejido resecado, no siempre seremos capaces de resecar el tumor rodeado de suficiente tejido sano.
El método más riguroso para determinar las diferencias entre los dos tipos de manejo quirúrgico, habría sido un estudio aleatorizado. Sin embargo, creemos que logramos limitar algunos sesgos, utilizando criterios de inclusión estrechamente definidos. Por lo tanto el diseño de este estudio puede tener suficiente fuerza estadística para motivar consideraciones serias acerca de nuestros resultados, y esperamos con esto generar posteriores estudios comparativos de mayor seguimiento.
Este estudio reporta un pequeño grupo de pacientes autoseleccionadas, en dos grupos de comparación. A pesar de estos defectos, la información indica fuertemente que la cirugía de tumores de seno con la técnica CMD, puede ser no sólo tan segura, sino más eficiente que la CE en términos de precisión de la resección del tejido mamario. Obviamente se necesita un estudio grande y controlado con mayor seguimiento que analice rigurosamente ambos aspectos, oncológico y económico, para confirmar lo que ya sospechamos: el manejo oncoplástico será algún día, el patrón oro en la cirugía conservadora de seno.
Referencias
1. Veronesi U, Cascinelli N, Mariani L, et al. Twenty-year follow-up of a randomized study comparing breast conserving surgery with radical mastectomy for early breast cancer. N Engl J Med 2003; 347: 1227-1232. [ Links ]
2. Fischer B, Bauer M, Margolese R, et al. Five-Year results of a randomized clinical trial Comparing total mastectomy and segmental mastectomy with or without irradiation in the treatment of breast cancer. N Engl J Med 2002; 347: 1233-1241. [ Links ]
3. Radford DM, Wells SA. Surgical techniques in breast conservation. Adv Surg 1993; 26: 1-27. [ Links ]
4. Shrotria S. Techniques for improving the cosmetic outcome of breast conservation surgery. Eur J Surg Oncol 2001; 27: 109-112. [ Links ]
5. Anderson BO, Masetti R, Silverstein MJ. Oncoplastic approaches to partial mastectomy: an overview of volume-displacement techniques. Lancet Oncol 2005; 6: 145-157. [ Links ]
6. Masetti R, Pirulli PG, Magno S, et al. Oncoplastic techniques in the conservative surgical treatment of breast cancer. Breast cancer 2000; 7: 276-280. [ Links ]
7. Amanti C, Moscaroli A, Lo Russo M, et al. Periareolar subcutaneous quadrantectomy: a new approach in breast cancer surgery. G Chir 2002; 23: 445-449. [ Links ]
8. Hidalgo DA, Borgen PJ, Petrek JA, Heerdt AH, Cody HS, Disa JJ. Immediate reconstruction after complete skin-sparing mastectomy with autologus tissue. J Am Coll Surg 1998; 187: 17-21. [ Links ]
9 Bricout N. Chirurgie du sein. Paris: Springer-Verlag 1992; 130-142. [ Links ]
10. Benelli L. A new periareolar mammaplasty: the "round block" technique. Aesthetic Plast Surg 1990; 14: 93-100. [ Links ]
11. Rudgers EJT. Guidelines to assure quality in breast cancer surgery. Eur J Surg Oncol 2005; 31: 568-576. [ Links ]
12. Clough KB, Lewis JS, Couturaud B, Fitoussi A, Nos C, Falcou MC. Oncoplastic techniques allow extensive resections for breast-conserving therapy of breast carcinomas. Ann Surg 2003; 237: 26-34. [ Links ]
13. Shestak KC, Johnson R, Greco RJ, Williams, SL. Partial mastectomy and breast reduction as a valuable treatment option for patients with macromastia and carcinoma of the breast. Surg Gynecol Obstet 1993; 177: 54-56. [ Links ]
14. Spear SL, Pelletiere CV, Wolfe AJ, Tsangaris TN, Pennanen MF. Experience with reduction mammaplasty combined with breast conservation therapy in the treatment of breast cancer. Plast Reconstr Surg 2003; 111: 1102-1109. [ Links ]
15. Kaur N, Petit JY, Rietjens M, et al. Comparative study of surgical margins in oncoplastic surgery and quadrantectomy in breast cancer. Ann Surg Oncol 2005; 12: 539 545. [ Links ]
16. Smitt MC, Nowels KX, Zdeblick MJ, et al. The importance of the lumpectomy surgical margin status in long-term results of breast conservation. Cancer 1995; 76: 259-267. [ Links ]
17. Neuschatz AC, DiPetrillo T, Steinhoff M, et al. The value of breast lumpectomy margin assessment as a predictor of residual tumor burden in ductal carcinoma in situ of the breast. Cancer 2002; 94: 1917-1924. [ Links ]
18. Holland R, Hendriks JH, Vebeek AL, Mravunac M, Schuurmans Stekhoven JH. Extent, distribution, and mammographic/histological correlations of breast ductal carcinoma in situ. Lancet 1990; 335: 519-522. [ Links ]
19. Kerlikowske K, Molinaro A, Cha I, et al. Characteristics associated with recurrence among women with ductal carcinoma in situ treated by lumpectomy. J Natl Cancer Inst 2003; 95: 1692-1702. [ Links ] ]]>