(1) Cirujano general.
(2) Interno de Cirugía general, Universidad de Antioquia.
(3) Interna de Cirugía general, Universidad de Antioquia.
Fecha de recibo: Agosto 18 de 2006. Fecha de aprobación: Julio 3 de 2007
Resumen
Los quistes esplénicos no parasitarios son poco frecuentes. Sin embargo, es posible clasificarlos en primarios y secundarios dependiendo de la presencia o ausencia de revestimiento epitelial. Los síntomas tienen relación con el tamaño del quiste. Aunque no hay información basada en la evidencia que defina el manejo quirúrgico óptimo, se recomiendan las técnicas de cirugía conservadora (preservación del bazo) en quistes no parasitarios. En la actualidad, la cirugía por laparoscopia es una alternativa.
Se informan dos casos de quiste esplénico no parasitario. Ninguna de las pacientes registra antecedente de trauma. Se practica esplenectomía total por un quiste central y esplenectomía parcial por un quiste en el polo superior.
Una de las pacientes presentó trombosis de la vena porta y esplénica posoperatoria.
Palabras clave: quistes, enfermedades del bazo, esplenectomía.
Abstract
Nonparasitic splenic cysts are not common. They can be classified as either primary or secondary depending on the presence or absence of epithelial lining. Physical examination reveals that the symptoms are related to the diameter of the cyst. Although there is no evidence-based information regarding their optimal surgical treatment, more conservative surgical techniques (spleen-preserving) should be attempted. Nowadays, laparoscopic surgery is a good option.
We report two patients with no history of preceding trauma. In the first case, splenectomy was performed due to a cyst occupying the middle portion of the spleen; in the second case, the patient had a partial splenectomy to remove a cyst located in the upper pole.
]]> One of the patients developed a postoperative portal and splenic vein thrombosis.Key words: cysts, splenic diseases, splenectomy.
Introducción
Los quistes esplénicos se diagnostican frecuentemente como hallazgo incidental en pacientes asintomá-ticos (1, 2). La patogénesis y el tratamiento de los quistes esplénicos son controvertidos (3). Las complicaciones potenciales son hemorragia, perforación e infección (4). Para su diagnóstico se debe sospechar al palpar una masa en el hipocondrio izquierdo (5). El diagnóstico completo se basa en las imágenes como la ecografía y la tomografía axial computadorizada (1), y se asocia con elevación del CA 19-9. En cuanto a su tratamiento, la esplenectomía ha sido la opción más utilizada cuando el quiste es de gran tamaño o compromete el hilio esplénico (6, 7); pero si éste se encuentra localizado en un polo, la esplenectomía parcial es la mejor alternativa. Para el tratamiento de las enfermedades esplénicas el objetivo primordial debe ser las técnicas conservadoras dado el papel inmunológico que tiene el bazo, especialmente en la defensa contra las bacterias encapsuladas.
En la actualidad, la cirugía laparoscópica para el manejo de la patología esplénica se considera un procedimiento estándar (2).
Presentación de casos
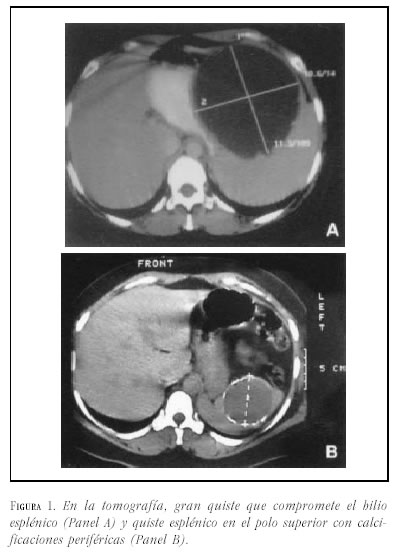
Caso 1. Mujer de 29 años a quien se le detecta, el décimo día de posoperatorio de cesárea, una masa en hipocondrio izquierdo. Presenta antecedente de abortos recurrentes con estudio de anticuerpos antifosfolípidos negativo. En la ecografía de abdomen se encuentra un bazo de 17.5 cm con quiste de 10 cm de diámetro. La tomografía de abdomen (figura 1A) muestra un bazo de 18 cm y lesión quística de 11X10 cm. Se practica laparotomía (figura 2A) y se realiza esplenectomía total donde se encuentra el bazo de 1420 g con gran quiste de 15X13 cm, el cual compromete el hilio (figura 3A). En el posoperatorio presenta episodio de obstrucción intestinal que requiere laparotomía. Por nuevo episodio de obstrucción intestinal parcial a los 16 meses, se realiza tránsito intestinal cuyo resultado es normal y tomografía de abdomen encontrándose alteración en estructuras vasculares portales y suprahepáticas. La resonancia magnética de hígado muestra trombosis de la porta y esplénica, obstrucción de venas hepáticas y lesiones nodulares hepáticas que pueden corresponder a proceso infiltrativo. Se realiza laparoscopia donde se evidencia ascitis e hígado firme con nódulos. Biopsia reporta cirrosis. La paciente es remitida para su evaluación para trasplante hepático, el cual es practicado. A las 9 horas del trasplante se diagnostica insuficiencia hepática y se encuentra hígado hipertenso mal perfundido con trombosis vascular. Se realiza reimplante. Fallece en el posoperatorio.

]]>
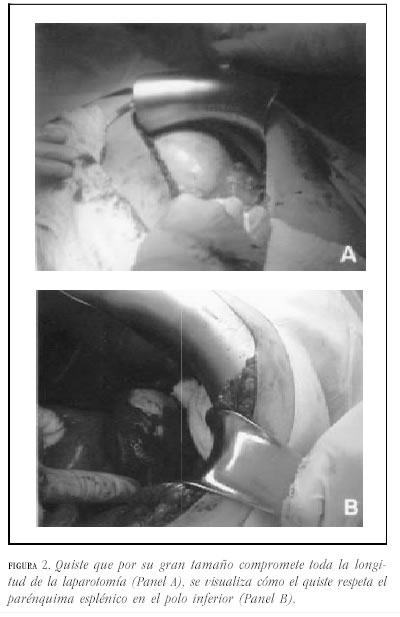
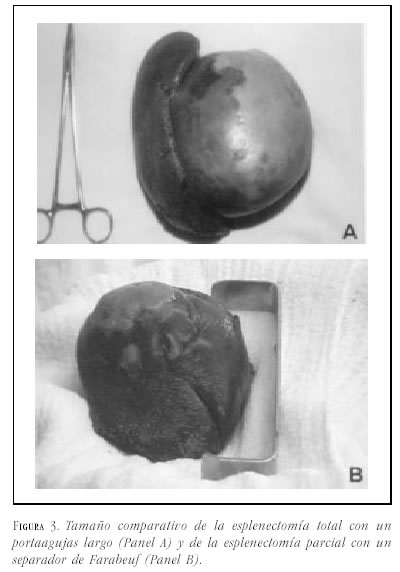
Caso 2. Mujer de 36 años quien consulta al servicio de urgencias por epigastralgia. No presenta antecedentes de importancia. El examen físico es normal. Se realiza esofagogastroduodenoscopia y se diagnostica hernia hiatal tipo I. En la ecografía de abdomen se encuentra un bazo de 11 cm y quiste esplénico de 6X5 cm. La tomografía de abdomen (figura 1B) confirma la presencia de un quiste de este tamaño que compromete el polo superior del bazo. Se le practica laparotomía (figura 2B) con esplentectomía parcial (figura 3B). La evolución posoperatoria es buena.
en ninguna de las pacientes se practicó estudio preoperatorio para equinococosis. Las dos recibieron profilaxis para neumococo y no requirieron transfusión. Además, el estudio de anatomía patológica informó pseudoquiste esplénico.
Discusión
Hasta ahora, se han reportado menos de 1000 casos de quistes esplénicos no parasitarios en la literatura (1, 3, 5).
Los quistes se pueden clasificar en verdaderos y falsos (2). Los verdaderos o primarios se pueden clasificar a su vez en parasitarios y no parasitarios, mientras que los falsos o secundarios son postraumáticos en su mayoría (8-14). La etiología por parásitos es la más frecuente a nivel mundial (2).
Morgenstern recomienda clasificarlos, según su causa, como congénitos, neoplásicos, traumáticos o degenerativos, y concluye que la mayoría de los quistes esplénicos no parasitarios son congénitos y no traumáticos a pesar del antecedente de trauma, pues este antecedente sólo se conoce en el 30% de los pacientes (5). Observaciones que apoyan la teoría congénita de los quistes son la presencia en niños, inclusive en neonatos sin antecedente de trauma (15), o la presencia en bazos accesorios seguramente sin estar implicado el antecedente de trauma en la etiología. Con los cambios en el manejo del trauma esplénico a través del tratamiento no operatorio, si la etiología fuera postraumática, se esperaría un aumento en el número de quistes esplénicos, lo cual no ha sucedido. Este antecedente no estaba presente en las pacientes antes mencionadas.
Los quistes secundarios se pueden desarrollar por infartos esplénicos o infecciones como mononucleosis, tuberculosis o malaria (3). También pueden ser uniloculares, multiloculares y estar localizados a nivel subcapsular, intraesplénico o a nivel del hilio. Casi siempre se localizan en el polo inferior (1, 4).
]]> Dos terceras partes de los casos se reportan en menores de 40 años y el 60 por ciento son mujeres (1, 3, 4). En la literatura relacionada, se han informado casos en mujeres embarazadas en sólo cuatro ocasiones (7). La paciente del caso uno correspondería a este grupo pues su diagnóstico se realizó en el posparto inmediato.La mayoría de los quistes esplénicos causan síntomas abdominales vagos (1, 4) o producen dolor en hipocondrio izquierdo, epigastrio y omalgia izquierda (3). Además, la severidad de los síntomas se relaciona con el tamaño del quiste en un 75% de los pacientes (5, 8).
El examen físico casi siempre es normal, pero se puede palpar una masa en el cuadrante superior izquierdo (4, 5).
Las posibles complicaciones de los quistes esplénicos son ruptura espontánea, sangrado, absceso, hiperesplenismo, hipertensión portal e hipertensión arterial por compresión renal (6, 8, 10, 12, 13, 15).
Los quistes se diagnostican, como mencionamos anteriormente, de manera incidental a través de ecografías realizadas por otras razones (5, 11, 13, 14). La ecografía y la tomografía axial computarizada son los exámenes diagnósticos de preferencia (1, 8, 10) y permiten diferenciar entre lesiones quísticas y sólidas. Los quistes traumáticos son habitualmente uniloculados, mientras que los parasitarios son multiloculados (5). La resonancia magnética ayuda a determinar este aspecto, así como su localización en el bazo y la relación con estructuras adyacentes (3).
La tomografía tiene una utilidad particular en la selección de aquellos pacientes candidatos para cirugía conservadora (11).
Se recomienda en el preoperatorio excluir la equinococosis por laboratorio.
El antígeno sérico CA 19-9 es un marcador; se eleva en presencia de los quistes esplénicos no parasitarios primarios y regresa a valores normales posterior a la resección, permitiendo así detectar la recurrencia (6, 7, 10, 15, 16). Sin embargo, este marcador también eleva su concentración con algunos tumores digestivos, por lo que se está en la obligación de descartar enfermedad oncológica de base o asociada (6).
El diagnóstico diferencial más frecuente es la esplenomegalia, manifestación que siempre evidencia un desorden sistémico como mononucleosis infecciosa, tuberculosis, lúes congénita, histoplasmosis, sepsis, linfoma o leucemia (4).
Los objetivos del tratamiento son evitar las complicaciones, eliminar el quiste y prevenir la recurrencia.
]]> La indicación del tratamiento depende de los síntomas y del diámetro del quiste (13). Son quirúrgicos aquellos mayores de 5 cm, pues son los más propensos a presentar complicaciones (2, 5, 16).Históricamente el tratamiento de los quistes esplénicos no parasitarios ha sido la esplenectomía total abierta (1, 5, 6, 15, 16), pero las técnicas conservadoras se han desarrollado para evitar el riesgo de sepsis posesplenectomía (1, 8, 11-13, 16). Se recomienda que se preserve al menos el 25% del parénquima para una adecuada función inmunológica en el posoperatorio (2, 8, 10).
Se han realizado varios procedimientos para su manejo. A pesar de esto, el drenaje percutáneo y los agentes esclerosantes no son recomendables debido a que no permiten un adecuado control a largo plazo, por su alta tasa de recurrencia (5-8, 10, 15).
Los quistes esplénicos centrales, los de gran tamaño y los ubicados en la superficie posterior se tratan mejor con resección abierta (1, 6, 7, 9).
En la literatura revisada hasta el año 2003 sólo se encuentran cinco casos de resecciones parciales esplénicas por laparoscopia (2), siendo los quistes de localización periférica los más apropiados para este tipo de tratamiento (3). Por ser la esplenectomía parcial un procedimiento que requiere mayor grado de habilidad, estas resecciones parciales se han realizado con frecuencia a través de laparotomía.
Por vía laparoscópica también se ha practicado el destechamiento del quiste. El riesgo de recidiva se disminuye cuando se reseca gran parte de la pared; y la marsupialización para quistes superficiales.
Hoy en día la laparoscopia debe ser la primera opción para el abordaje quirúrgico ante los quistes esplénicos no parasitarios.
Los pacientes no operados requieren seguimiento para determinar el aumento de tamaño del quiste por lo que es recomendable realizar la ecografía entre cada seis a doce meses durante cinco años (3, 10).
La trombosis de la vena porta o esplénica (TVPE) es una complicación de la esplenectomía que puede presentarse con una incidencia mayor de lo que se aprecia clínicamente, y a veces puede ser asintomática. Su identificación es crucial para iniciar el tratamiento precoz y prevenir complicaciones como la hipertensión portal. Se presenta en el posoperatorio en estudios de vigilancia hasta en el 10,9% de los pacientes (17). Puede diagnosticarse del día 2 al 22 en el posoperatorio de la esplenectomía abierta, y aún hasta un año después (17). Dentro de los factores predisponentes para la TVPE están los trastornos mieloproliferativos, la anemia hemolítica (18) y la esplenomegalia, la cual posiblemente aumenta el riesgo asociado a un mayor diámetro de la vena esplénica, que posterior a su ligadura, forma un fondo de saco y una turbulencia en éste, que conlleva a trombosis (18). En pacientes con esplenectomía por laparoscopia se ha observado que el neumoperitoneo puede causar un estado de hipercoagulabilidad, además de cambios en la presión intraabdominal que crean una disminución del flujo venoso portal induciendo éstasis y a su vez aumento en la producción de trombos (17).
Han sido informados, por Loring y Skarsgard, pacientes con resolución parcial y completa de la TVPE sin tratamiento, así como pacientes que padecen TVPE a pesar de estar recibiendo anticoagulación profiláctica (17); lo que sugiere que el papel de la profilaxis es dudoso.
]]> El tratamiento de la TVPE consiste en la antico-agulación con heparina y/o warfarina (17).Aunque no se ha establecido el uso de la ecografía de rutina en el posoperatorio en pacientes con riesgo de TVPE, Chaffanjon la recomienda cuando están presentes factores de riesgo como: trastornos mielopro-liferativos, anemia hemolítica, esplenomegalia notable y trombocitosis (18).
Referencias
1. Yavorski CC, Greason KL, Egan MC. Splenic cysts: a new approach to partial splenectomy-case report and review of the literature. Am Surg 1998; 64: 795-798. [ Links ]
2. Gianom D, Wildisen A, Hotz T et al. Open and laparoscopic treatment of nonparasitic splenic cysts. Dig Surg 2003; 20: 74-78. [ Links ]
3. Hansen MB, Moller AC. Splenic cysts. Surg laparosc endosc percutan tech 2004; 14: 316-322. [ Links ]
4. Kestenberg A. Quiste esplénico: informe de un caso y revisión de la literatura. Colomb Méd 1982; 13: 85-89. [ Links ]
5. Sierra R, Brunner WC, Murphy JT et al. Laparoscopic marsupialization of a giant posttraumatic splenic cyst. JSLS 2004; 8: 384-388. [ Links ]
6. Sánchez JD, Cerquella C. Quiste epitelial esplénico y elevación sérica del Ca 19.9. Arch Cir Gen Dig 1998. Disponible en: http://www.cirugest.com/revista/1998-05-12/1998-05-12.htm [ Links ]
7. Ferra ST, Pérez JL, Peris CC. Quiste epitelial esplénico en una embarazada. A propósito de un caso. Disponible en: http://conganat.sld.cu/autores/trabajos/T194/index.html [ Links ]
8. Mirilas P, Demetriades DM, Siatitsas YS. Epithelial (epidermoid) splenic cysts in childhood: surgical management of eight cases. Am Surg 2002; 68: 134-138. [ Links ]
9. Avital S, Kashtan H. A large epithelial splenic cyst. N Engl J Med 2003; 349: 2173-2174. [ Links ]
10. Cordobés J, Molina FX, Álvarez C. Quiste epidermoide esplénico gigante. Cir Esp 2005; 78: 55-57. [ Links ]
11. Bonventre S, Di Trapani B, Furgiuele G. Osservazioni a proposito di un caso di cisti gigante della milza. G Chir 2005; 26: 379-383. [ Links ]
12. Seshadri PA, Poulin EC, Mamazza J, et al. Needlescopic decapsulation of a splenic epithelial cyst. Can J Surg 2000; 43: 303-305. [ Links ]
13. Sellers GJ, Starker PM. Laparoscopic treatment of a benign splenic cyst. Surg Endosc 1997; 11: 766-768. [ Links ]
14. Montenegro R, Salas M, Celis J, et al. Quiste esplénico abscedado: Reporte de un caso. An Fac Med 2003; 64: 255-260. [ Links ]
15. Morgenstern L. Nonparasitic splenic cysts: pathogenesis, classification, and treatment. J Am Coll Surg 2002; 194: 306-314. [ Links ]
16. Pinder RM, Thomas R, Lyndon P, et al. Nonelevation of serum CA 19-9 Level in a true nonparasitic splenic cyst. Surg laparosc percutan tech 2006; 16: 190-194. [ Links ]
17. Ikeda M, Sekimoto M, Takiguchi S, et al. High incidence of thrombosis of the portal venous system after laparoscopic splenectomy. A prospective study with Contrast-Enhanced CT Scan. Ann Surg 2005; 241: 208-216. [ Links ]
18. Van'T Riet M, Burger JWA, Van Muiswinkel JM. Diagnosis and Treatment of portal vein thrombosis following splenectomy. Br J Surg 2000; 87:1229-1233. [ Links ] ]]>