REPORTE DE CASO
Neumomediastino espontáneo: reporte de un caso y revisión de la literatura
Spontaneous pneumomediastinum: a case report and literature review
MARÍA CAMILA ESTRADA R1, MARÍA ISABEL VELÁSQUEZ C1, MAURICIO ORREGO A2
1 Residentes de pediatría, Universidad CES. (Medellín-Colombia).marisavelasquez @hotmail.com
2 Pediatra CES, Profesor de pediatra de la Universidad CES. (Medellín-Colombia)
RESUMEN
El neumomediastino espontáneo o enfisema mediastinal es una condición rara en niños, generalmente benigna y autolimitada, causada por la ruptura alveolar y disección de aire al espacio mediastinal. Es más común en niños asmáticos, pero puede ocurrir en cualquier paciente que induzca una maniobra de Valsalva. Los signos clínicos son disnea, dolor torácico y enfisema subcutáneo. Su diagnóstico se realiza por sospecha clínica y se confirma con los rayos X de tórax. El tratamiento es sintomático y conservador. Este artículo le permitirá al clínico familiarizarse con los síntomas clínicos específicos y los signos radiológicos asociados. Se presenta el caso de una paciente de 12 años de edad que consulta al servicio de urgencias por dolor torácico y disnea luego de haber realizado un esfuerzo excesivo. Al examen físico se encontró enfisema subcutáneo y se diagnostica neumomediastino espontáneo con la ayuda de los rayos X de tórax. Se hace manejo de soporte y resuelve a los 15 días.
PALABRAS CLAVES
Neumomediastino, Neumomediastino espontáneo, Dolor torácico, Enfisema subcutáneo, Pediatría
ABSTRACT
Spontaneous pneumomediatinum is a rare, generally benign and self-limited condition in children, caused by alveolar rupture and dissection of air into the mediastinum. In children, is seen most commonly in asthmatics but may also occur in any patient who induces a Valsalva maneuver. Clinical signs may include dyspnea, chest pain and subcutaneous emphysema. Diagnosis is made upon clinical suspicion and confirmed by chest x-rays. Treatment is symptomatic and conservative. This article will allow the clinician to become familiar with the specific clinical and radiological signs of this disease. We report a case of a 12 year-old girl who developed spontaneous pneumomediastinum and subcutaneous emphysema after lifting heavy weight. The patient presented to the emergency department with chest pain and dyspnea. The initial physical exam was positive for subcutaneous emphysema. The chest x-rays confirmed the clinical suspicion of spontaneous pneumomediatinum. The patient's symptoms were completely resolved after two weeks of supportive management.
KEY WORDS
Pneumomediastinum, Spontaneous pneumomediastinum, Chest pain, Subcutaneous emphysema, Pediatrics
]]> INTRODUCCIÓN
El neumomediastino espontáneo (NMD) se puede definir como la presencia de aire en el mediastino, no asociada a causa traumática, iatrogénica o enfermedad pulmonar subyacente conocida. Fue descrito por primera vez por Hamman, en 1939, es una enfermedad poco frecuente, benigna y autolimitada en niños, que afecta más comúnmente a hombres jóvenes y mujeres embarazadas. Se presenta el caso de una paciente que consultó a urgencias por disnea y dolor torácico súbito, asociado a la realización de un esfuerzo excesivo, con hallazgos radiográficos inesperados y diagnóstico definitivo de NMD (1-3).
REPORTE DE CASO
Se trata de una paciente de 12 años y sexo femenino, quien consultó a urgencias del primer nivel de atención en mayo de 2008 por un cuadro de inicio súbito de disnea y sensación de opresión torácica que se presentó mientras dormía, y el cual se irradiaba a cuello y miembros superiores. La paciente refirió que un día antes del inicio de los síntomas había realizado esfuerzos excesivos al levantar sacos de tierra de aproximadamente 30 kg de peso cada uno, durante seis horas. Niega historia de trauma, fiebre, náuseas, tos, disfagia, síntomas respiratorios, o consumos de sustancias ilícitas. Inicialmente se le realizó diagnóstico de costocondritis y se inició manejo ambulatorio con antiinflamatorios y analgésicos (ASA, diclofenaco y acetaminofén).
Al día siguiente la paciente regresó al servicio de urgencias por escasa mejoría de sus síntomas, por lo que se decide remitir a un nivel superior de atención con diagnóstico de dolor torácico en estudio. Al momento de su ingreso al tercer nivel de atención, la paciente se encontraba en buenas condiciones generales, conciente, orientada, sin dificultad respiratoria. Sus signos vitales también reportaban normalidad: frecuencia cardíaca: 84/min, frecuencia respiratoria: 22/min, temperatura axilar 37 °C, presión arterial: 95/70 mmHg, pulsoximetría: 94 % al aire ambiente, peso: 30 kg y talla 143,5 cm.
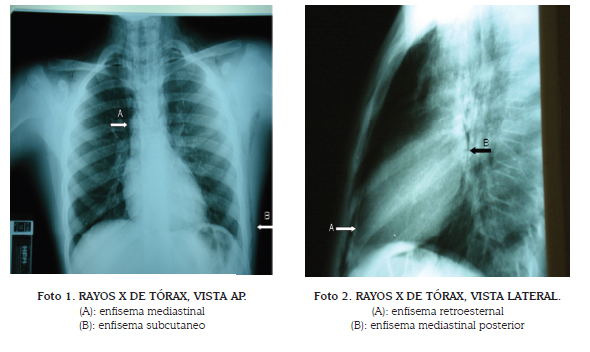
En el examen físico del cuello se encontró traquea centrada y marcado enfisema subcutáneo en el triángulo anterior y área supraclavicular. En el examen torácico los ruidos cardíacos eran rítmicos, sin soplos, frotes o galopes; el murmullo vesicular estaba conservado y sin agregados. El resto del examen físico sin alteraciones. Los resultados de química sanguínea, hemograma, proteína C reactiva y la CPK total y fracción MB fueron normales, al igual que el electrocardiograma. Los rayos X de tórax mostraron neumomediastino y enfisema subcutáneo en cuello y pared torácica izquierda, sin evidencia de fractura o neumotórax (Fotos 1 y 2).
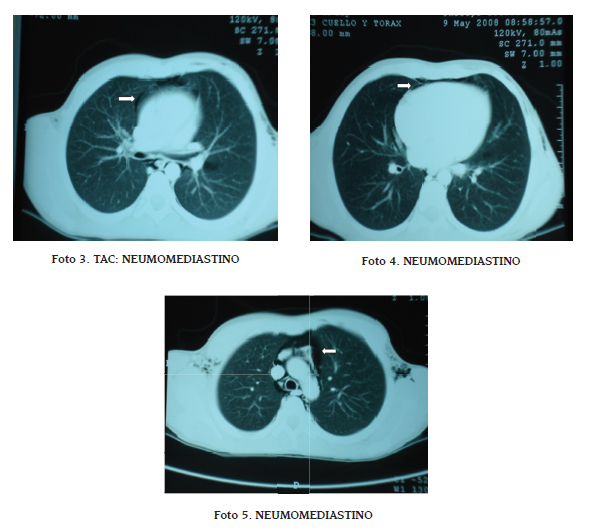
La tomografía computarizada mostró aire libre en tejido celular subcutáneo, mediastino y pericardio. Este estudio demostró ausencia de neumotórax y enfermedad pulmonar asociada. (Fotos 3-5)
Con diagnóstico de NMD se decide manejo expectante y hospitalización durante 24 horas para observación, durante las cuales no se presenta ningún evento o complicación. Se realizan rayos X de control a los 15 días que mostraron resolución completa del problema.
]]>
DISCUSIÓN
El neumomediastino espontáneo (NMD) y algunos factores predisponentes fueron descritos por primera vez por Laennec a principios del siglo XIX (1-3) y el primer reporte de casos fue realizado en 1939 por Hamman (2, 3). Ocurre principalmente en niños mayores y adolescentes. Los individuos de sexo masculino, delgados y altos tienen mayor riesgo de presentarlo (4,5). La incidencia de NMD en la población general es de 1 en 800 a 1 en 42 000 pacientes que ingresan al servicio de urgencias. En pacientes asmáticos la incidencia es de 0,3 % (6). Presenta un pico de incidencia bimodal en menores de siete años y adolescentes entre 13 y 17 años (4,7).
Macklin y Macklin (8) describieron la fisiopatología de esta enfermedad en 1944, basados en experimentos animales. El factor desencadente es la ruptura del alveolo terminal en el intersticio pulmonar, debido al aumento súbito de la presión intraalveolar, sobredistensión o disminución de la presión perivascular intersticial (3,9). El aire atrapado produce primero enfisema intersticial que diseca a lo largo del espacio perivascular, árbol broncoalveolar, espacio peribronquial, los linfáticos, los hilios y finalmente el mediastino, o bien puede progresar hacia la periferia pulmonar y producir bulas subpleurales y eventualmente neumotórax. Finalmente, el aire puede extenderse hacia los tejidos subcutáneos de la pared torácica y del cuello (3,10,11). Este aire atrapado puede pasar al espacio pleural, el pericardio o comprimir los grandes vasos, dificultando el retorno venoso (12).
Las causas del aumento de la presión intralevolar incluyen maniobras de Valsalva (levantamiento de peso, toser o vomitar fuertemente, maniobra de Heimlich, defecación, parir, inhalación de óxido nitroso, marihuana, metanfetaminas o cocaína), obstrucción de la vía aérea (cuerpo extraño, exacerbación del asma), cambios en la presión barométrica (enfermedad de Caisson, cambios rápidos de altitud, pruebas de función pulmonar) y trauma cerrado de tórax (3,10,11). Se debe, sin embargo, considerar que existen potenciales fuentes extratorácicas de aire que alcanzan al mediastino como son los traumatismos de cara o cuello, una extracción dental o la ruptura de una víscera hueca (11). En el 70 al 90 % de los casos se encuentra un factor desencadenante. En niños, el asma es la condición médica más comúnmente asociada a NMD (39-50 % de los casos) (4).
Las manifestaciones clínicas del NMD son variables, por lo que puede ser confundido con dolor torácico músculo-esquelético, enfermedad coronaria, embolismo pulmonar o enfermedad pulmonar crónica (13). La triada clásica del NMD es el dolor torácico retroesternal irradiado al cuello, hombro y espalda (80-90 % de los pacientes), disnea (50 % de pacientes) y enfisema subcutáneo (90 % de los pacientes), siendo este último el predictor más útil de NMD en pacientes asmáticos (3,4,11,13). El signo de Hamman (crujido retroesternal a la auscultación que se exacerba durante la sístole) es patognomónico de NMD, pero es poco frecuente (2,11). Otros síntomas descritos en otras series han sido disfagia (20 % de los pacientes), tortícolis, irradiación del dolor hacia el dorso, disfonía y ausencia de la matidez cardíaca a la percusión (14).
Los rayos X de tórax con proyecciones frontal y lateral son la principal ayuda diagnóstica, con una sensibilidad cercana al 100 %, confirman el diagnóstico de NMD y excluyen el neumotórax, que ocurre en el 18 % de los casos (10,13). Los signos específicos se observan en la fotografÃa 6: el signo del ala del ángel (A) es producido por el levantamiento del timo debido al aire. El signo del diafragma continuo (B) es causada por el aire que se encuentra entre el diafragma y el pericardio, y el enfisema mediastinal superior y subcutáneo por la disección de aire (C). Cuando la radiografía no es diagnóstica y existe una alta sospecha clínica de NMD, el estudio puede continuarse con una tomografía contrastada de tórax, para excluir una causa orgánica de éste o cuando se sospecha el síndrome de Boerhaave (perforación esofágica) (3,11).
]]>
El principal diagnóstico diferencial es el síndrome de Boerhaave, el cual es extremadamente raro en niños, pero es altamente mortal. Este es precipitado por maniobras de Valsalva (vómito) o ingestión de cuerpo extraño y obstrucción esofágica.
En estos pacientes es necesario realizar esofagograma y endoscopia digestiva superior (4,13).
El tratamiento del NMD es conservador y sintomático, ya que es una condición benigna y autolimitada, que evoluciona hacia la resolución espontánea en tres a 15 días sin dejar secuelas. La paciente se mantuvo 24 horas en observación, mientras que en otras series el promedio de días de hospitalización fluctúa entre 3,5 y 4,5 días. Holmes, et al. sugieren observar durante 48 a 72 horas todos los pacientes con NMD; a diferencia de otros estudios que recomiendan manejo ambulatorio (16).
La base del tratamiento del NMD es el reposo, uso de analgésicos tipo AINES y el manejo de la condición médica causante. Los antibióticos no son necesarios, excepto, cuando se presenta perforación esofágica (3,4,13). Se deben dar instrucciones a los pacientes de no realizar actividades que empeoren el NMD, como maniobras de Valsalva, actividad física o uso de instrumentos musicales de viento (5).
Las posibles complicaciones fueron descritas por Macklin y Macklin en investigaciones animales: NMD a tensión, neumopericardio, neumotórax uni o bilateral a tensión y aumento de la presión en el intersticio pulmonar (8). Algunos autores consideran que estas complicaciones son el resultado directo de la incapacidad de regular la descompresión del mediastino con la consecuente ruptura y escape aéreo al espacio pleural (3).
De todas las series revisadas, sólo en un paciente se observó una recurrencia sin secuelas posteriores. Dekel y colaboradores (17) realizaron un seguimiento de nueve pacientes menores de 16 años con NMD durante un promedio de 82,5 meses, encontrando en cinco de ellos alteraciones del VEF1 en la espirometría o desarrollo de sibilancias recurrentes en los meses siguientes, hechos no observados en nuestro caso.
]]>
CONCLUSIONES
El NMD es una condición infrecuente, benigna y autolimitada en niños. El diagnóstico debe considerarse en pacientes que se presentan con dolor torácico, disnea y enfisema subcutáneo. Una investigación agresiva de su causa es innecesaria, así como las hospitalizaciones prolongadas. Una radiografía de tórax es suficiente para un diagnóstico y manejo clínico adecuado. La tomografía se solicita en caso de duda diagnóstica o sospecha de perforación esofágica, así como el esofagograma.
REFERENCIAS
1. Bodey GP. Medical mediastinal emphysema. Ann Intern Med 1961;54:46-56. [ Links ]
2. Hamman L. Spontaneous mediastinal emphysema. Bull Johns Hopkins Hosp 1939; 64:1-21. [ Links ]
3. Newcomb A, Clarke CP. Spontaneous pnemomediastinum: A benign curiosity or a significant problem?. Chest. 2005 Nov; 128(5):3298-302. [ Links ]
4. Bullaro F. Spontaneous pnemomediastinum in children. A literature review. Pediatr Emerg Care 2007; 23:28-30 Review. [ Links ]
5. Chalumeau M, Le Clainche L, Sayeg N, Sannier N, Michel JL, Marianowski R, Jouvet P, Scheinmann P, de Blic J. Spontaneous pnemomediastinum in children. Pediatr Pulmonol. 2001; 31(1):67-75. [ Links ]
6. Stack AM, Caputo Gl. Pneumomediastinum in childhood asthma. Pediatr Emerg Care 1996; 12:98-101. [ Links ]
7. Damore DT, Dayan PS. Medical causes of pneumomediatinum in children. Clin Pediatr (Phila) 2001 Feb; 40(2):87-91. [ Links ]
8. Macklin MT, Macklin CC. Malignant interstitial emphysema of the lungs and mediastinum as an important occult complication in many respiratory diseases and other conditions: an interpretation of th.e clinical literature in the light of laboratory experiment. Medicine 1944; 23:281-358 [ Links ]
9. Maunder RJ, Person DJ, Hudson LD. Subcutaneous and mediastinal emphysema: pathophysiology, diagnosis and management. Arch Intern Med 1984; 144:1447-1453. [ Links ]
10. Gang S and Ying C. Spontaneous pneumomediastinum in adolescents. Chinese Med Journal 2007; 120 (24): 2329-2330. [ Links ]
11. Ovalle P, Arce J. Neumomediastino espontáneo: enfisema retrofaringeo forma de presentación no habitual. Rev Chilena Radiología 2005; 11:116- 121. [ Links ]
12. Ballesteros S. Neumomediastino no traumático en la edad pediátrica. Bol Pediatr 1998; 121-124. [ Links ]
13. Lim N. An inusual cause of chest pain in an 18-year old male. UCLA Dept of Medicine.1-4. [ Links ]
14. Langwieler T, Steffani K, Bogoevski, Mann O, Izbici J. Spontaneous Pneumomediastinum. Ann Thorac Surg 2004; 78:711-3. [ Links ]
15. Ameh V, Jenner R, Jilani N, Bradbury A. Spontaneous pneumopericardium, pneumomediastinum and subcutaneous emphysema: unusual complications of asthma in a 2-year-old boy. Emerg Med J. 2006;23:466-467. [ Links ]
16. Holmes KD, McGuirt WF. Spontaneous pneumomediastinum: evaluation and treatment. J Fam Pract 1990;31:422-429. [ Links ]
17. Dekel B, Paret G, Szeinberg A, Vardi A, BarzilayZ. Spontaneous pneumomediastinum in children: clinical and natural history. Eur J Pediatr 1996; 155:695-7. [ Links ]
Recibido: mayo de 2009. Revisado: junio de 2009. Aceptado: agosto14 de 2009
Forma de citar: Estrada MC, Velásquez MI; Orrego M. Neumomediastino espontáneo: reporte de un caso y revisión de la literatura. Rev CES Med 2009; 23(2): 47-54
]]>