Prevalencia de disfagia en unidad de cuidados especiales
Prevalence of dysphagia in a special care unit
LILIANA HINCAPIE-HENAO1, LUZ ELENA LUGO2, SERGIO DANIEL ORTIZ2, MARÍA EUGENIA LÓPEZ3
1 Fonoaudióloga. Clínica Las Américas. Correo electrónico: liliana.hincapie@neurociencias.udea.edu.co
2 Fisiatra. Clinica Las Américas
3 Fonoaudióloga. Esp. en transtornos de la deglución
Introducción: la disfagia, que se define como la dificultad para deglutir los alimentos, se presenta a cualquier edad y puede tener un origen orgánico, cuando responde a alteraciones estructurales; o funcional, si altera la sinergia del mecanismo de la deglución. La disfagia debe ser diagnosticada lo antes posible y valorada por un especialista para poner en marcha técnicas de deglución seguras y estrategias dietéticas y de alimentación adecuadas.
Objetivo: identificar pacientes con trastornos de la deglución, en una unidad de cuidados especiales y caracterizar las causas directas de dichos trastorno
Sujetos y Métodos:se evaluaron 31 pacientes ingresados en una unidad de cuidados especiales con edades entre 18 y 88 años, 14 sujetos fueron de género masculino y 17 de género femenino.
La metodología diseñada incluyó la toma de datos de la historia clínica sobre el diagnóstico y motivo de hospitalización y la aplicación de un instrumento para la evaluación de la deglución.
Resultados: los diagnósticos de los pacientes evaluados fueron: cáncer 29 %, ECV 12,9 %, EPOC 12,9 %, TEC 6,5 %. La prevalencia de la disfagia fue 35,5 %, y 29 % tenían riesgo de bronco aspiración y requerían uso de sonda para nutrición.
Conclusión: los indicios más frecuentes para detectar el trastorno en la deglución fueron dificultad en el manejo de las propias secreciones, voz húmeda, latencia en preparar el bolo y lentitud en la elevación laríngea. Los pacientes con mayor tiempo de estancia hospitalaria tuvieron ventilación mecánica prolongada y dificultades para nutrición por vía oral.
PALABRAS CLAVES
Trastornos de deglución, Cuidados especiales, Prevalencia, Nutrición, Bronco aspiración
ABSTRACT
]]> Introduction:Dysphagia is defined as a difficulty to swallow food that can be either organic or functional in origin. In the former case, it´s caused by tumors or structural alterations of congenital nature; in the latter case, it affects the synergy of the swallowing process, and can appear at any age. Dysphagia must be diagnosed as quickly as possible, and a specialist must assess it in order to implement safe swallowing techniques and appropriate dietetic and nutrition strategies.Objective:to identify the patients of a special care unit who suffer from swallowing disorders and to characterize the direct causes of such disorders by using the data recorded in their evaluation and clinical history
Subjects and methods:we assessed 31 patients from a special care unit (14 were male and 17 female) whose ages ranged from 18 to 88. Data regarding diagnosis and reasons for hospitalization were taken from the clinical history. Likewise, an instrument was used for swallowing assessment.
Results:the diagnosis for the assessed patients was: Cancer: 29 %, CVD 12.9 %, COPD 12.9 %, TBI 6.5 %. The prevalence of dysphagia was 35.5%, and 29 % of the subjects had risk of bronchoaspiration, thus requiring a catheter for feeding.Conclusions: the most frequent indications for the presence of swallowing disorders were: difficulty to handle one's own secretions, wet voice, delay in preparing the bolus, and slow laryngeal elevation. Patients with longer hospital stay had prolonged mechanical ventilation and difficulty to feed orally.
KEY WORDS
Swallowing disorders, Critical care, Prevalence, Nutrition, Aspiration pneumonia
INTRODUCCIÓN
La disfagia se define como la dificultad para deglutir los alimentos y puede tener un origen orgánico, cuando se relaciona con aspectos estructurales de causa congénita o por tumores; o funcional, cuando altera la sinergia del proceso de deglución. Es una entidad que puede presentarse a cualquier edad (1-3). La disfagia debe ser diagnosticada lo antes posible y valorada por un especialista para poner en marcha técnicas de deglución seguras y estrategias dietéticas y de alimentación adecuadas (1-5). La deglución normal requiere de la acción sinérgica de un grupo de músculos que permiten elpaso del alimento desde la boca hasta el estómago pasando por la faringe. Este sinergismo incluye una serie de movimientos coordinados e integrados con el sistema nervioso. Dentro de este sistema, los principales componentes del control neuronal de la deglución son: las fibras motoras eferentes y las fibras sensoriales de los pares craneales, las fibras motoras y sensoriales que realizan las sinapsis entre el córtex cerebral, el tronco cerebral, el cerebelo, y por último, los centros de la deglución (3,5,6). El proceso deglutorio supone una doble condición: la de eficacia que asegura una adecuada nutrición y la de seguridad, en relación con que el alimento no se desvíe ni genere complicaciones respiratorias (4,7,8).
Los pacientes que ingresan a la unidad de cuidados especiales (UCE), frecuentemente llegan con dificultades para la alimentación por vía oral, por lo que deben ser utilizados procedimientos supletorios con sondas orogástricas y en caso extremo con ostomías para que puedan suplir sus necesidades nutricionales (9,10). La necesidad de organizar los procedimientos que beneficien la atención del paciente con algún trastorno en la deglución, nos llevan a trabajar en el fortalecimiento de un diagnóstico oportuno y eficaz de la disfagia y así propiciar espacios para el trabajo armónico del equipo comprometido en la atención del paciente, el cual incluye: médico especialista, enfermera, nutricionista, terapeuta respiratoria y fonoaudióloga. De esta manera se intenta además, disminuir el tiempo de estancia hospitalaria y propiciar la cobertura de un mayor número de personas que pueden requerir los servicios institucionales (7,9,10).
]]> Formas de disfagiaDe acuerdo con las fases que han sido comprobadas en el proceso de deglución, la disfagia puede ser clasificada en:
Disfagia preoral y oral: Se produce por problemas para iniciar la deglución o por alteraciones masticatorias que dificultan la formación del bolo alimenticio; el individuo puede evadir o rehusar alimentarse. Se presenta deficiente control de cabeza, sialorrea, excesivo movimiento de la boca, dificultad para coordinar la masticación, residuos de alimento en boca, presencia de reflejos orales arcaicos, y algunas veces se acompaña de disartria (8-10).
Disfagia faríngea: Se detectan cambios en la calidad de la voz después de comer, tos durante la deglución, regurgitación nasal, reflejo de deglución retardado, reflejo de náusea reducido, sensación de alimento pegado a la garganta, dificultad para tragar alimentos sólidos, dificultad para la deglución de las propias secreciones (8-10).
Prevalencia
La disfagia es una entidad con una prevalencia que puede oscilar entre 30 y 60 % en personas hospitalizadas; 10 a 15 % en pacientes hospitalizados en cuidado crítico, 25 a 50 % en pacientes con trastornos neurológicos, 43 a 80 % en pacientes con enfermedad cerebro vascular, 59 % en pacientes con diagnóstico de cáncer de cabeza y cuello y un 30 a 40 % en pacientes ancianos, en quienes se considera como un problema crónico común, con grados de severidad variables que pueden tener graves consecuencias de desnutrición o neumonía (10-12).
La disfagia es un factor de riesgo para la aspiración de alimento por la tráquea y los pulmones y se ha relacionado con un mayor número de infecciones respiratorias y altos costos en instituciones de salud, debido a estancias hospitalarias más prolongadas y mayores gastos en suministros de alimentación no oral (10). La prevalencia de la disfagia en la población hospitalaria se ha estimado en un 12 %, mientras que la desnutrición hospitalaria puede llegar a afectar al 50 % de los pacientes ingresados e incide en mayor grado en sujetos con disfagia (11).
En la actualidad, la acreditación es una metodología muy difundida para evaluar la calidad en salud y una herramienta de gestión de procesos que alcanzará su mejor propósito cuando se convierta en un elemento que impulse la mejora contínua de la calidad en las organizaciones. Uno de los principales factores que lleva a las instituciones a buscar la acreditación es la existencia de estímulos concretos, que pueden brindarse de muchas formas: facilidades para la contratación, motivación desde el Estado, mejora en las condiciones que imponen las aseguradoras, entre otras. Sin embargo, la mayoría de los prestadores comparten la idea que estos estímulos deberían ser de tipo económico (6).
Disfagia en la UCE
La disfagia se incluye entre los 50 motivos más frecuentes de consulta en atención primaria. En el ámbito hospitalario, un 25 % de los pacientes tienen problemas con la deglución, correspondiendo la mayor parte de las ocasiones a problemas relacionados con enfermedad cerebro vascular (ECV), trauma craneoencefálico (TEC), infecciones respiratorias agudas, enfermedad por reflujo gastro esofágico y enfermedades neurológicas poco frecuentes, como es el caso de la esclerosis lateral amiotrófica (ELA), entre otras (13). El grupo médico y paramédico está encargado del cuidado y monitoreo en la administración de medicamentos, control de los signos vitales y de la condición clínica del paciente en relación con la frecuencia cardíaca, la presión arterial, la saturación arterial de oxígeno en sangre, la presión venosa central y las presiones de arteria pulmonar. La asistencia ventilatoria es uno de los aspectos que caracterizan una UCE y se indica para el soporte vital de los pacientes en falla respiratoria; el cual se puede suministrar por medios no invasivos como máscaras faciales o nasales, o por medios invasivos mediante una traqueostomía (1,10,13-16).
]]> Esta última se realiza cuando el paciente lleva más de 14 días de intubación orotraqueal y se hace fundamentalmente para proteger las cuerdas vocales del daño ocasionado por el tubo endotraqueal. En cirugía por cáncer de cabeza y cuello, se ha convertido en el procedimiento más frecuentemente usado, debido a la amplia variedad de condiciones para las que puede ser recomendada: obstrucción de la vía aérea superior secundaria a infección o edema, masas o apnea del sueño o dificultades respiratorias que requieren soporte ventilatorio prolongado (1,10,15,16).También puede hacerse de manera más temprana en pacientes que desde su ingreso manifiestan dificultades que anticipan una ventilación mecánica prolongada, como ocurre en enfermedades neuromusculares, como en síndrome de Guillan Barré, o para aquellos cuyo estado funcional se considere limítrofe, por ejemplo la enfermedad pulmonar obstructiva crónica (EPOC) (1,12,13).
Una vez resuelta la causa inicial del problema que motiva el paso por la unidad de cuidado intensivo (UCI) y se alcanza un nivel de estabilidad de los signos vitales, una buena parte de los pacientes son remitidos a la UCE. Esta es un área muy similar a la UCI que usa un monitoreo con equipos que se encuentran junto al paciente y maneja un monitoreo básico central no invasivo, no tiene asistencia ventilatoria invasiva y se puede considerar como una instancia transitoria que finalmente lleva al paciente a sala de hospitalización y, en el mejor de los casos, al alta hospitalaria (1,17,18).
La disfagia es un síntoma frecuente en pacientes que llegan a una de las unidades de cuidados descritas, debido a la variedad de procedimientos y tratamiento realizados que inciden en los mecanismos de defensa básicos del ser humano como son la intubación, ventilación mecánica, nutrición por sonda, traqueostomía y medicamentos que afectan la motilidad, entre otros (1,10,11,19).
El propósito de este estudio fue identificar pacientes con trastornos de la deglución, en una UCE y caracterizar las causas directas de dichos trastornos, que pudieran servir como fase inicial en el diseño de un protocolo de evaluación, el cual permitirá formalizar el trabajo del equipo médico y paramédico en las unidades de cuidado crítico para el diagnóstico oportuno de pacientes con posible disfagia, consecuente a su enfermedad de base.
SUJETOS Y MÉTODOS
Tipo de estudio
Estudio descriptivo prospectivo en el que se tomó la información de las historias clínicas de los pacientes hospitalizados en una unidad de cuidados especiales.
Población
]]> Fueron incluidos todos los pacientes hospitalizados en la UCE, en cualquier rango de edad, a partir de la autorización de ejecución del proyectoRuta de recolección de la información
Se contó con la participación de cada uno de los profesionales que intervienen en el manejo del paciente de acuerdo con los criterios descritos
anteriormente. Se recogió la información pertinente a las variables consideradas en el estudio, de las historias clínicas de cada uno de los pacientes que llegaron a la UCE y se caracterizó el trastorno de la deglución en quienes lo presentaron.
Fueron considerados los siguientes aspectos: el estado clínico del paciente tomando los datos aportados por el médico especialista tratante; los
mecanismos de ventilación mecánica que requería, y la frecuencia y tipo de manejo ofrecido por la terapeuta respiratoria; tipo de nutrición recibida y el manejo ejecutado por la nutricionista; estado de conciencia reportado a partir de la aplicación de una prueba breve de tamizaje que consideró la capacidad de respuesta verbal del paciente y su orientación en espacio, tiempo y persona; desempeño en escala de signos y síntomas de disfagia, empleada como protocolo de evaluación en la institución donde se realizó este trabajo y que fue aplicada por una fonoaudióloga.
Una vez obtenida esta caracterización se elaboró una base de datos con las variables a considerar para su posterior análisis. Se realizó un análisis descriptivo por medio de medidas de frecuencia medias con sus desviaciones estándar. Las variables cualitativas de analizaron por medio de porcentajes.
RESULTADOS
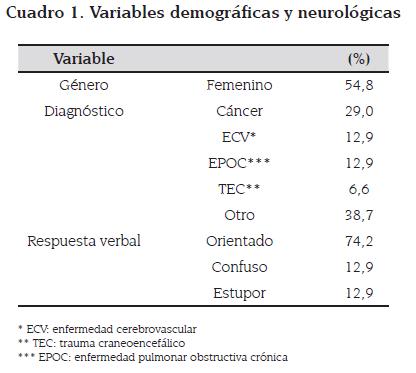
Fueron evaluados 31 pacientes, en un rango de edad de 18 a 88 años (edad promedio= 65 años), 45,2 % correspondían al género masculino y 54,8 % al género femenino (ver cuadro 1). En cada sujeto se consultaron los datos de historia clínica referidos a su diagnóstico principal. El diagnóstico de los pacientes fue cáncer en 29 %, enfermedad cardio vascular 12,9%. Otros diagnósticos fueron: problemas respiratorios, cuidados postoperatorios, aneurisma, arritmia cardíaca, cardiopatía hipertensiva y trastorno mental. En el diagnóstico codificado como "Otros", no se presentaron problemas relacionados con la deglución. El 74,2 % de los sujetos evaluados tuvieron una respuesta verbal orientada y pudieron dar cuenta propia del estado funcional de la deglución (ver cuadro 1).
]]>
El 22,6 % de los sujetos evaluados tenían traqueostomía, cinco de ellos con ventilación mecánica. El riesgo de bronco aspiración se presentó en 29,0 % de los pacientes, debido a la dificultad para tragar sus propias secreciones y el alimento por vía oral (ver cuadro 2).
La prevalencia de la disfagia fue de 35,5 %. Las características específicas de la funcionalidad de la deglución indican mayor compromiso en lentitud para el manejo del bolo en la boca, dejando residuos en boca y para la elevación laríngea al paso del alimento. La tos húmeda y la tos después de la deglución fueron los síntomas más indicativos de una dificultad para deglutir y riesgo concomitante de broncoaspiración.
Los tiempos de hospitalización estuvieron entre 1 y 84 días; los pacientes con mayor estancia hospitalaria coincidían en tener dificultades en la deglución, consecuente con los diagnósticos de cáncer, TEC y ECV, quienes habían requerido traqueostomía y debían ser alimentados por sonda orogástrica o gastrostomía.
DISCUSIÓN
Este estudio indica que la prevalencia de disfagia en una UCE es de 35,5 %. A pesar de las limitantes metodológicas, el dato de prevalencia a partir de una prueba sencilla de tamizaje, provee información relevante para tener en cuenta en el ambiente hospitalario. Otros datos, reportan que la disfagia puede alcanzar un 6 a 9 % de prevalencia en la población general y tener consecuencias como neumonía aspirativa, desnutrición, deshidratación y obstrucción de la vía aérea (10, 20-25).
La mayor parte de los sujetos de este estudio tuvieron como diagnóstico principal cáncer de cabeza y cuello. Es bien conocido el efecto adverso que tiene el tratamiento para este tipo de cáncer, en la fase pre tratamiento debido a la presencia del tumor, y en la etapa post tratamiento, debido a la cirugía, la radioterapia o la quimioterapia, que afectan el mecanismo normal de la deglución (11).
]]> En aquellos pacientes con disminución en el estado de conciencia no puede ofrecerse alimento por vía oral. En este estudio un 74,2 % de los sujetos tuvieron un nivel de conciencia conservado, los sujetos restantes estuvieron con un nivel de conciencia comprometido por lo que su alimentación no podía ser ofrecida por vía oral. Las alteraciones cognitivas y conductuales demandan un programa de estimulación con incremento sensorial que permita obtener respuestas motoras orales y un repertorio de estrategias compensatorias principalmente de tipo postural, que faciliten la deglución de secreciones orales para evitar la bronco aspiración de las mismas (25).Los síntomas de disfagia como la voz húmeda, el carraspeo o la tos después de la deglución son signos de penetración al vestíbulo laríngeo que ofrecen riesgo de broncoaspiración (10,23). Si además se observa un déficit en el ascenso laríngeo durante la exploración motriz orofacial y cervical, debe iniciarse una serie de recomendaciones importantes que incluyen movilizaciones pasivas, estrategias y maniobras específicas como técnicas que ayudan al cierre vestibular durante la deglución (10,23,25).
Las cánulas de traqueostomía producen alteraciones en la fisiología de la deglución por efecto de compresión directa sobre el esófago y alteración de la resistencia aérea, tanto inspiratoria como espiratoria, el ascenso laríngeo anterior está limitado por la presión que ejerce el balón insuflado (25). Siete de los sujetos de este estudio tenían traqueostomía y dificultades importantes incluso para el manejo de sus propias secreciones. En estos pacientes es importante descartar la existencia de aspiración al paso del alimento, y se recomienda desinflar el balón de la cánula y ocluir la misma durante la deglución para facilitar el equilibrio de presiones subglóticas que favorezcan el cierre de las cuerdas vocales y así proteger la vía aérea. Cuando se tiene un análisis claro de la condición del paciente para deglutir sin riesgo de aspiración, se ofrece una información relevante que ayuda al médico y la terapeuta respiratoria en la toma de decisiones para la decanulación y la vía adecuada para el suministro de medicamentos.
El rango de tiempo de estancia hospitalaria en este estudio fue de 1 a 84 días. Los sujetos de más permanencia presentaban grados de compromiso mayor relacionados con uso de vías alternas para la alimentación. Otro estudio registra una estancia media de los pacientes de 85 días (25), tiempo que debe ser aprovechado para el tratamiento de la dificultad para la deglución y asegurar la continuación del tratamiento, cuando las circunstancias lo requieran, de manera ambulatoria o domiciliaria.
La evaluación es el paso inicial y necesario para establecer el grado de compromiso en relación con la habilidad para comer los alimentos normalmente por vía oral. Una vez identificado el problema, deben generarse estrategias terapéuticas para la recuperación orientadas por el equipo de profesionales encargados.
Estos resultados estarían confirmando la importancia de la evaluación de los trastornos de la deglución en pacientes hospitalizados mediante una herramienta eficaz de rastreo a pesar de las limitaciones metodológicas que no permiten arrojar datos concluyentes. Una evaluación formal y protocolaria, afronta una posible tendencia a subestimar la gravedad y el impacto de los síntomas de los trastornos de la deglución en el ambiente hospitalario (20,23-26). El alta de los pacientes tendrá mayor claridad para el mismo paciente y su familia en cuanto a la necesidad o no de atender una dificultad específica que preserva el estado anímico, nutricional y clínico en general del paciente.
Comer y vivir son dos condiciones que van unidas y son interdependientes (11). La inhabilidad para comer no solo afecta la sobrevivencia de una persona, representa además una barrera en el compartir cotidiano con la familia y la sociedad.
CONCLUSIONES
El presente estudio permite reconocer la importancia del diagnóstico oportuno de dificultades para la deglución en especial en sujetos con tiempos de ventilación mecánica prolongada o con estados de conciencia comprometidos para el desempeño seguro de su alimentación por vía oral. El cáncer es uno de los diagnósticos más frecuentes de hospitalización, principalmente el cáncer de sistema nervioso central que pueda comprometer estructuras fisiológicas participantes en el mecanismo de la deglución. Los traumas craneoencefálicos y la enfermedad cerebro vascular pueden comprometer en el paciente su nivel de conciencia y respuesta voluntaria, por lo que en ellos debe prestarse especial atención supervisando el proceso de alimentación. Las primeras etapas de la deglución pre oral y oral pueden estar comprometidas por alteraciones en las praxias requeridas como mantener labios cerrados, preparación del bolo y empuje lingual.
]]> La comunicación interdisciplinaria entre los profesionales encargados permite establecer un proceso de atención organizado. Una situación de enfermedad conlleva el compromiso de diversos aspectos de la salud del individuo, y la alimentación por vía oral es uno de ellos.El presente estudio no nos permite establecer conclusiones definitivas dadas las características del número de sujetos incluidos, el número amplio de variables a considerar y el tiempo corto de la aplicación y seguimiento de la evolución de los pacientes. Debe tomarse como punto de partida para estudios más específicos que aporten al desarrollo de una guía de manejo de pacientes con dificultades para la deglución. El rol que cumple cada uno de los profesionales de la salud implicados en el tratamiento de pacientes institucionalizados es de vital importancia y un protocolo de atención a los problemas de deglución consecuente a diferentes tipos de diagnóstico, dará eficacia en la atención y valorará de manera objetiva los criterios de instancia hospitalarias prolongadas y gastos económicos que ello demanda.
Son necesarias más investigaciones que permitan avanzar en el diagnóstico precoz de la disfagia, el desarrollo de procedimientos de intervención más específicos para este tipo de población y en la sensibilización de los profesionales médicos en relación a las dificultades deglutorias de las personas. Abordar la dificultad para alimentarse de manera espontánea, permite al paciente participar y comprometerse en su propio tratamiento y generar estrategias que ofrecen mejor calidad de vida
RECONOCIMIENTO
El presente artículo es producto del trabajo de la investigación: "Prevalencia y caracterización clínica de pacientes con disfagia en unidad de cuidados especiales", realizado en la Clínica de Las Américas de la ciudad de Medellín.
REFERENCIAS
1. Wilches E, López ME, Arango GP. Rehabilitación funcional del paciente neurológico en la UCI. Guía Neurológica 6 - La unidad de cuidado intensivo 2004. p: 119-142. [ Links ]
2. Todd G, Allen D, Miller R. Disfagia causada por déficit neurológico. En: Clínicas otorrinolaringológicas de Norteamérica. Disfagia en niños, adultos y ancianos. Mc Graw-Hill Interamericana. 1998. p.473-490. [ Links ]
3. Zambrana-Toledo N. El mantenimiento de las orientaciones logopédicas en el paciente con disfagia orofaríngea de origen neurogénico; Rev Neuro 2001. 32:986-989. [ Links ]
4. Velasco M, Arreola V, Clavé P, Puiggrós C. Abordaje clínico de la disfagia orofaríngea: diagnóstico y tratamiento. Rev Nutrición Clínica en Medicina 2007. 1(3):174-202. [ Links ]
5. Logemann, J. Evaluation and treatment of swallowing disorder. Austin Pro Ed 1988. p. 27-35. [ Links ]
6. Barragan M. Guía de práctica basada en la evidencia para la auscultación cervical en disfagia orofaríngea. Tesis de grado. Universidad Nacional de Colombia Facultad de Medicina Bogotá, 2008. [ Links ]
7. Martínez I, Sánchez C. Disfagia. Guías para manejo de urgencias. Ministerio de Salud, Federación Panamericana de Asociaciones de Facultades (Escuelas) de Medicina. Bogotá. 1996. p: 757-59. [ Links ]
8. González R, Araya C. Manejo fonoaudiologico del paciente con disfagia neurogénica. Rev. Chil. Fonoaudiol. 2000; 2(3): 49-61 [ Links ]
9. Henao P, Lopera M, Salazar O, Medina, P, Morales O. Guía de práctica clínica basada en la evidencia para el diagnóstico de disfagia en niños. Iatreia 2009;22 (2):169-78. [ Links ]
10. Nazar G, Ortega A, Fuentealba I. Evaluación y manejo integral de la disfagia orofaringea. Rev Med Clin Condes 2009; 20(4): 449-457. [ Links ]
11. Steven B. Dysphagia. In: Principles and Practice of palliative care and supportive oncology. Third Edition. Ed Ann M, Russell K, David, E. Lippincott Williams and Wilkins. Pensilvania. 2002. p: 194-205. [ Links ]
12. Sala R, Muntó MJ, De la Calle J, Preciado,I, Miralles T, Cortés A et al. Alteraciones de la deglución en el accidente cerebrovascular: incidencia, historia natural y repercusiones sobre el estado nutricional, la morbilidad y la mortalidad, Rev Neurol 1998;27(159):759-766. [ Links ]
13. Melle N. La disfagia en la esclerosis múltiple. Spanish J occupl therapy 2008;1(2):72-87. [ Links ]
14. Lorente ML, Folgado R, Alamán G, Peris M, Ruiz B. Disfagia aguda: a propósito de un caso de esclerosis lateral amiotrófica bulbar. Anales de Medicina Interna 2003;20 (5):270-1. [ Links ]
15. Bauza G, Barberán M, Sarria P, Epprecht P, Trobat F. Tratamiento de las secuelas por el tratamiento quirúrgico de los paragangliomas cervicales y de base de cráneo. Acta otorrinolaringol Esp 2009; 60 (Supl. 1):19-29. [ Links ]
16. Christopfer K, Tracheostomy decannulation. Respiratory Care 2005;50 (4):538-41. [ Links ]
17. Caviedes I, Lavados P, Hoppe A, Lopez A. Predicción clínica de aspiración en pacientes con patología neurológica aguda. Revista Chilena de Enfermedades Respiratorias 2005;21:9-14. [ Links ]
18. Schechte, G. Causas sistémicas de disfagia en adultos. En: Clínicas otorrinolaringológicas de Norteamérica. Disfagia en niños, adultos y ancianos. Mc Graw-Hill Interamericana. 1998. p: 491-500. [ Links ]
19. Betancur E, Serrano P, Esperanza A, Miralles R, Cervera, A. Disfagia en el anciano. Rev Mult Gerontol 2006;16 (1): 37-41. [ Links ]
20. Bastian R. Diagnóstico del paciente disfágico en la actualidad. En Clínicas otorrinolaringológicas de Norteamérica. Disfagia en niños, adultos y ancianos. Mc Graw-Hill Interamericana. 1998. p: 455-471. [ Links ]
21. Plant R. Anatomía y fisiología de la deglución en adultos. En: Clínicas otorrinolaringológicas de Norteamérica. Disfagia en niños, adultos y ancianos. Mc Graw-Hill Interamericana. 1998. p: 443-454. [ Links ]
22. Brett A. Screening test for stroke-related dysphagia. Journal Watch General Medicine. 2009. 29 (21): 166-167. [ Links ]
23. Poertner L, Coleman R. Tratamiento de la deglución en adultos. En: Clínicas otorrinolaringológicas de Norteamérica. Disfagia en niños, adultos y ancianos. Mc Graw-Hill Interamericana. 1998. p: 525-40. [ Links ]
24. Duffy J, Beukelman D, Golper LA, Miller R, Yorkstan K, Spencer K, et al. Evidence -based medicine and practice guidelines: application to the field of speech-language pathology. Journal of Medical Speech-Language Pathology 2002. 9(4):244-254. [ Links ]
25. Bernabeu M. Disfagia neurógena: evaluación y tratamiento. 1 Ed. Barcelona. Fundación Instituto Guttmann. 2002. [ Links ]
26. American Speech and Hearing Association, Roles of Speech -Language pathologists in swallowing and feeding disorders: Technical Report, ASHA Desk Reference, 2001; 3: 181- 199. [ Links ]
Recibido: mayo 19 de 2010; revisado: julio 14 de 2010; aceptado: agosto 25 de 2010.
Forma de citar: Hincapie-Henao L, Lugo LE, Ortiz SD , López ME. Prevalencia de disfagia en unidad de cuidados especiales. Rev CES Med 2010;24(2):21-30.
]]>