Estado nutricional de niños con enfermedad renal crónica en la consulta de nefrología pediátrica del Hospital Universitario del Valle, Cali*
Adela Isabel Herrera, Nutr1, Consuelo de Rovetto, MD2, Iris de Castaño, MD3, Alexander Maximiliano Martínez, MD4, Alejandra Guerrero, MD5
* Ganador del segundo puesto en Trabajos de Investigación en el III Congreso Colombiano de Nefrología Pediátrica. Octubre 1-3 de 2008, Medellín.
1. Docente, Departamento Pediatría, Escuela Medicina, Facultad Salud, Universidad del Valle. Nutricionista RTS, Agencia Hospital Universitario del Valle, Cali, Colombia. e-mail: adelaisa@yahoo.es
2. Profesora Titular, Departamento de Pediatría, Escuela de Medicina, Facultad de Salud, Universidad del Valle, Cali, Colombia. e-mail: rovettos@hotmail.com
3. Profesora Asociada, Departamento de Pediatría, Escuela de Medicina, Facultad de Salud, Universidad del Valle, Cali, Colombia. e-mail: ircastan@yahoo.com
4. Candidato a grado en Maestría de Epidemiología, Escuela de Salud Pública, Universidad del Valle, Cali, Colombia.
e-mail: alexmart75@tutopia.com
5. Residente, Departamento de Pediatría, Escuela de Medicina, Facultad de Salud, Universidad del Valle, Cali, Colombia. ]]>
RESUMEN
Introducción: En la edad pediátrica la enfermedad renal crónica (ERC) puede afectar el estado nutricional. Es importante evaluarla en su fase inicial y en su progresión, para favorecer o mantener el crecimiento, disminuir el grado de desnutrición, retrasar la progresión hacia la fase terminal y minimizar las consecuencias metabólicas de la uremia.
Objetivos: Evaluar el estado nutricional de niños con ERC estadíos 2 a 4 mediante índices antropométricos, perfil bioquímico y encuesta dietaria por recordatorio de 3 días.
Metodología: Estudio descriptivo de observaciones sobre 17 pacientes que consultaron al servicio de nefrología pediátrica del Hospital Universitario del Valle, durante el período de diciembre 2007 a marzo 2008.
Resultados: Del total de niños 65% (n=11) eran de sexo masculino, con edad promedio de 6.2 años para los varones y 10.3 para las niñas. El diagnóstico nefrológico predominante fue nefropatía por reflujo en 41%. La desnutrición severa determinada a través de los índices talla/edad y peso/edad (<-2DS) estuvo presente en 30% de los casos. Según la antropometría del brazo por pliegue cutáneo del tríceps (PCT<2DS) 75% de los niños presentaron desnutrición moderada. Según los datos bioquímicos se encontró albúmina sérica disminuida (<3.5 g/dl) en 5 casos, 29% de los niños. A través de la encuesta dietaria se evidenció disminución del consumo de calorías, calcio, hierro y zinc. La ingesta de sodio estuvo por encima de lo recomendado en 150%.
Conclusiones: Se pudo determinar que la evaluación nutricional temprana es básica en el manejo y tratamiento de pacientes con ERC moderada, pues se evidenciaron deficiencias nutricionales desde el comienzo de la enfermedad. Es importante el consumo de por lo menos 100% de las recomendaciones de calorías y otros nutrientes en niños con ERC para evitar el retardo en el crecimiento y otras alteraciones.
Palabras clave: Estado nutricional; Enfermedad renal crónica; Niños; Desnutrición; Antropometría; Proteínas; Ingesta; Calorías.
Nutritional status in children with chronic renal failure in outpatient pediatric nephrology clinic at the Hospital Universitario del Valle, Cali
]]> SUMMARYIntroduction: Chronic renal disease (CRD) can compromise nutritional status in children. Nutritional assessment should be performed in early stages of CRD in order to maintain growth, as well as to prevent malnutrition and to diminish progression of renal diseases and metabolic consequences of uremia.
Objective: Evaluation of nutritional status of children with moderate CRD stages 2- 4 by means of anthropometry, biochemical profile and dietary survey by records of last three days.
Methods: A descriptive observational study was performed to a total of 17 patients that attended to pediatric nephrology service at the Hospital Universitario del Valle, from December 2007 to March 2008.
Results: Of the children 65% were males, mean age was 6.2 for males and 10.3 for females. Causes of CRD were reflux nephropathy in 41%. Malnutrition under-2 Standard Deviation for height and weight for the age was found in 30% of patients. The measurement of triceps fold, showed moderate undernourishment in 75% of the children. According to the biochemical data 5 patients (29%) had serum albumin <3.5 mg/dl. Dietary records evidence diminution in the consumption of calories, calcium, iron, zinc. Sodium ingestion was over the recommended values.
Conclusions: These results support that an early nutritional intervention, is essential in children with of CRD in early stages; nutritional deficiencies were found in early stages of disease. It is essential to consume 100% of calories and other nutrients to avoid growth deficit and other important alterations.
Keyword: Nutritional status; Chronic renal disease; Children; Malnutrition; Anthropometric; Protein; Intake; Calories.
La enfermedad renal crónica (ERC) afecta el estado nutricional en la edad pediátrica, y se refleja en una disminución de la velocidad de crecimiento y bajo peso; de allí la importancia de una evaluación nutricional completa, para integrar variables antropométricas, dietarias y bioquímicas desde la fase inicial de la enfermedad y durante su progresión y así contribuir a retrasar su evolución, minimizar las consecuencias metabólicas de la uremia, mejorar o mantener el crecimiento y disminuir el grado de desnutrición1-3.
La desnutrición proteico-calórica y el déficit del crecimiento (cuando se presentan en menores de tres años), son más graves porque en esta época, el déficit en la talla es irrecuperable aunque se mejore la función renal por medio del trasplante4.
Los datos epidemiológicos de la ERC en niños son escasos, hay pocos informes sobre la valoración y el seguimiento nutricional en pacientes con estadíos tempranos de la enfermedad renal, quienes representan el mayor número de casos y en donde la intervención nutricional es indispensable4. Los datos existentes en su mayoría, se refieren a casos con estadíos terminales de la ERC5.
]]> Hay diversas maneras de evaluar el estado nutricional del niño con ERC: la antropometría (peso/talla, peso/edad y talla/edad), datos de laboratorio, métodos de análisis de composición corporal, (bioimpedancia y otros) valoración del desarrollo óseo y sexual (carpograma, índice de Tanner); sin embargo, ninguna de ellas por sí sola, es categórica, pues pueden estar alteradas por la enfermedad renal4,6,7.La valoración nutricional por indicadores bioquímicos de niños con ERC se suele centrar en conocer los niveles plasmáticos de proteínas y como a estos parámetros los pueden afectar otros factores, no son lo suficientemente sensibles o específicos para diagnosticar desnutrición. A la albúmina plasmática, la pueden alterar factores como disminución de la síntesis, secundaria a inflamación, infecciones3,5, acidosis y por pérdidas renales, lo que lleva a interpretar el resultado en cada niño de acuerdo con su patología renal y estadío de la falla renal. La cuantificación de la albúmina sérica, por debajo de 3.5 g/dl es un indicador de deficiencia proteica y un signo independiente de morbi-mortalidad o fracaso en el tratamiento4.
La transferrina sérica puede ser un indicador más sensible del estado proteico y de ingesta proteica insuficiente si el paciente no tiene retención hídrica ni alteraciones en la concentración de hierro sérico. Su menor volumen de distribución corporal y vida media comparada con la albúmina8 permite utilizarla en la evaluación nutricional de niños con ERC.
Los niños con ERC comprometen la ingesta alimentaria por disminución del apetito; los motivos de esta anorexia no se han definido con claridad, pero se correlacionan en forma importante con el deterioro del filtrado glomerular en la etapa pre-diálisis, la uremia, la acidosis metabólica, las dietas inadecuadas, bajas en sal y en proteínas, y con las alteraciones del gusto.
La combinación de todos estos parámetros e indicadores (antropometría, bioquímica, encuesta nutricional y edad ósea) se deben tener en cuenta para una evaluación nutricional completa que permita descubrir deficiencias en las primeras etapas de la ERC, brindar asesoramiento nutricional oportuno y adecuado que contribuya a mejorar la ingesta, los patrones y hábitos alimentarios, decrecer o controlar la progresión de la enfermedad renal y evitar el deterioro nutricional de los pacientes.
En el presente artículo se pudo encontrar que la evaluación nutricional temprana y completa es de importancia para el seguimiento de los pacientes con ERC moderada (ERCM), pues se evidenciaron deficiencias nutricionales desde el comienzo de la enfermedad1,3,7.
METODOLOGÍA
Se hizo un estudio observacional descriptivo que incluyó los pacientes que asistieron a la consulta externa de nefrología pediátrica del Hospital Universitario del Valle (HUV) en el período de diciembre de 2007 a marzo de 2008. El objetivo básico del estudio era la valoración nutricional mediante índices antropométricos, perfil bioquímico y encuesta dietaria por recordatorio de 3 días en pacientes con ERC estadíos 2 a 4. Los criterios de inclusión fueron pacientes de ambos sexos menores de 18 años que llegaran a la Consulta Externa de Nefrología Pediátrica del HUV desde diciembre de 2007 hasta marzo de 2008, con diagnóstico de ERC y grados de severidad entre 2 y 4; determinada por el servicio de nefrología pediátrica, según el cálculo de la filtración glomerular, de acuerdo con la fórmula de Schwartz2,5 secundaria a glomerulopatías, malformaciones del tracto urinario y pielonefritis crónicas.
Criterios de exclusión. Pacientes en estadíos 1 y 5 de ERC, porque los primeros no ofrecen mayores alteraciones en la evaluación nutricional y el grado 5 porque usualmente están en diálisis y tienen implicaciones nutricionales importantes que podrían sesgar los resultados. Otros criterios de exclusión fueron: pacientes con síndromes dismórficos cromosomopatías, mielomeningocele, diabéticos, quienes hayan padecido enfermedades catabólicas 6 meses antes de la consulta, pacientes en unidad de cuidados intensivos o en terapia dialítica porque la evaluación nutricional completa y adecuada estaría influida por estos síndromes.
Se encontraron 17 pacientes con ERCM que cumplían los criterios de inclusión. Una vez que el Servicio de Nefrología Pediátrica del HUV valoraba al paciente y revisaba su historia clínica, si cumplía con estos criterios, se informaba a los padres y se explicaban los objetivos del estudio, los procedimientos que se realizarían incluyendo riesgos y beneficios; en caso afirmativo se firmaba el consentimiento informado. El instrumento que se aplicó incluía datos socio-demográficos (raza, nivel de escolaridad, estrato socioeconómico que se obtenía al interrogar al familiar sobre la ubicación del sitio de la vivienda y se pedían los recibos de servicios públicos para confirmarlo), antropometría, datos clínicos y paraclínicos, y se solicitaba el carpograma para valorar la edad ósea.
]]> Después de la consulta de nefrología, se remitía al paciente para la evaluación nutricional por parte de la nutricionista experta en el tema, quien tomaba los datos antropométricos [peso, talla, circunferencia del brazo (CB), circunferencia muscular del brazo (CMB), pliegue cutáneo del tríceps (PCT) y perímetro cefálico en menores de 3 años y la encuesta dietética por recordatorio de 3 días]. Los equipos para la toma de estas mediciones fueron previamente calibrados y estandarizados. La recolección de los datos la realizó tan sólo el profesional en nutrición, quien hacía 3 tomas de los datos antropométricos y calculaba sus promedios para mayor exactitud. La valoración nutricional tuvo lugar entre la primera y la tercera semana después de la consulta con los nefrólogos.Con la historia clínica del paciente también se rescataron datos previos de peso y talla antes del ingreso al estudio. Adicionalmente la nutricionista, obtuvo informes sobre duración de la lactancia materna y edad del comienzo de la alimentación complementaria.
Se determinó el cálculo de la ingesta de calorías y nutrientes por recordatorio de 3 días, incluyendo un día del fin de semana2,7,9, Los registros del consumo diario eran bien detallados en cuanto a cantidades de alimentos y preparaciones respectivas. Se le preguntó al familiar de manera muy específica sobre las preparaciones consumidas los 2 días anteriores a la consulta y un día del fin de semana, al niño sobre los alimentos consumidos en el colegio para así poder hacer los registros de la manera más exacta. Se explicaba con unos módulos de alimentos disponibles en la consulta para determinar cantidades caseras de alimentos, tamaño de las porciones y todas las preparaciones consumidas en este tiempo de manera que no se quedara ningún alimento o preparación sin describir con sus respectivos ingredientes.
El análisis estadístico descriptivo se realizó en EPIINFO, la antropometría en EPINUT de EPIINFO, la dieta se analizó en el programa Internacional de Consumo de Alimentos (CERES)10 y los resultados del consumo tanto de macro como micronutrientes de acuerdo con la anamnesis alimentaria que se hizo a la familia y al niño, expresados como porcentajes de las recomendaciones dietarias de referencia (RDA) y con el promedio de los 3 días11,12. Por tratarse de un estudio descriptivo se tienen sólo promedios, rangos y porcentajes.
Se hizo la clasificación nutricional teniendo en cuenta los índices peso/edad, peso/ talla y talla/edad según la población de referencia de la NCHS de los Estados Unidos y las tablas de CDC para índice de masa corporal.
Este estudio contó con la aprobación del Comité de Ética Humana de la Universidad del Valle y del Hospital Universitario del Valle y con el permiso de la Dirección de la Sección de Consulta Externa.
RESULTADOS
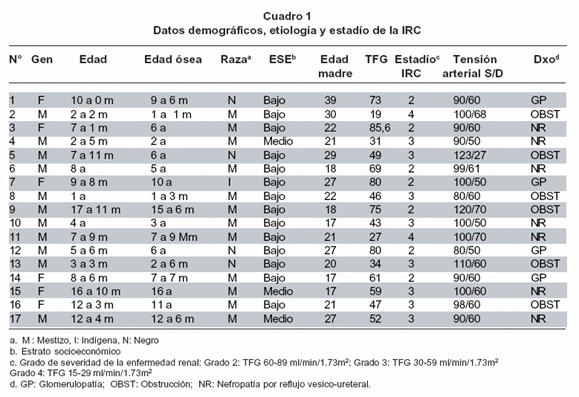
Durante el período del estudio se evaluaron 21 pacientes; como se excluyeron 5 por no cumplir los criterios de inclusión, quedaron para el análisis 17. Del total de los participantes 65% (n=11) eran de sexo masculino, con promedio de edad de 6.2 años y las niñas de 10.3 años; del total de la población estudiada 29% (n=5) eran menores de 3 años, 24% (n=4) entre 4 y 7 años. De los niños 47% (n=8) eran mayores de 7 años (Cuadro 1).
En cuanto a la procedencia 76% vivían en Cali, 12% venían de Buenaventura y los restantes eran del Cauca; 71% (n=12) de los niños eran de raza mestiza. Con respecto al estrato socioeconómico se encontró que 82% eran de estrato bajo y la escolaridad de la madre (n=15) primaria incompleta.
]]> Por diagnóstico nefrológico 41% (n=7) tenían nefropatía por reflujo, 35% obstrucción del tracto urinario (n=6) y 24% (n=4) glomerulopatías. En cuanto al tiempo del diagnóstico, en 35% (n=6) se hizo antes del año de edad, 24% (4) entre 1 y 3 años y en 41% (n=7) entre los 4 y 8 años. Según el diagnóstico nefrológico el promedio de edad fue 2.9 años en las nefropatías, 2.6 años en obstrucción y 5.7 años en las glomerulopatías (Cuadro 1).La edad ósea valorada con el carpograma y leído por radiología de acuerdo con los atlas de maduración ósea, se encontró menor que la edad cronológica en 82% (14 pacientes). De los 5 niños con talla por debajo de -2 DE, 4 presentaron edad ósea muy por debajo de la edad cronológica (Cuadro 1).
Antropometría. La valoración antropométrica se resume en el Cuadro 2. Se encontró desnutrición por talla/edad y peso/edad menor de -2 DE en 30% (n=5) para ambos sexos. El total de estos niños pertenecían a estrato socioeconómico bajo y estadío grado 2 y 3 de la enfermedad renal.
En relación con peso/talla 12% (n=2) de los niños de ambos sexos se ubicaron por debajo de -2 DE. Se encontró desnutrición por circunferencia del brazo por debajo de -2 DE en 12% de los niños (n=2). Por PCT se apreció desnutrición moderada en 75% de los casos (n=13). El PC en menores de 3 años estuvo en 66% por debajo de -2 DE (n=2) (Cuadro 2).
Aunque no estaba contemplado dentro del estudio, hacer una revisión de datos anteriores de peso y talla del paciente; por disponer de estos informes en las historias y porque son esenciales para el seguimiento, se pudo observar que la velocidad de crecimiento en los percentiles se mostró de manera distinta para cada uno y se pudieron identificar de modo individual cambios importantes del peso y la talla. Se observó la proporción de los desnutridos por caída de más de 10 unidades de percentil para ambos sexos en cada uno de los indicadores y se encontró en talla/edad y peso/edad 88% (n=15) para cada indicador y en peso/talla 65% de desnutridos (n=11).
Ingesta de nutrientes. El método que se usó para evaluar el consumo de alimentos fue el de registro diario, realizado por una nutricionista experta y a través de una encuesta dietética que se utilizó con la madre, donde se recopilaba el consumo de los alimentos de 3 días, una vez aplicado el instrumento al familiar, estos datos se ingresaban al programa CERES el cual contiene las tablas de recomendación de calorías y nutrientes para la población colombiana según el Instituto Colombiano de Bienestar Familiar y se expresaron como porcentajes de las recomendaciones dietarias para la edad. Se calculó la ingesta de calorías y proteínas por día, ácidos grasos saturados, poli-insaturados, mono-insaturados, sodio, zinc, hierro, calcio, fósforo, potasio, vitamina A, ácido fólico y complejo B. Se calculó el porcentaje de proteínas, grasas y carbohidratos del valor calórico total. La encuesta dietética pudo determinar que el consumo de calorías promedio para ambos sexos fue 1,301, equivalente a 75% de las recomendaciones de las RDA (referencias dietarias de seguimiento) y de las tablas de recomendación de calorías y nutrientes para la población colombiana (Gráfica 1), con rangos entre 790 y 1,732 calorías por día, que se encuentra entre 51% y 114% del porcentaje de la ingesta ideal recomendada. Se observó que los niños con ERC estadío 2 (n=7) consumieron entre 49% y 76% de las recomendaciones calóricas; los de estadío 3 (n=8) consumieron entre 61% y 114% de las recomendaciones y los de estadío 4, (n=2) consumieron entre 62% y 83% del total de las calorías.
Los niños con desnutrición por talla/edad presentaron una ingesta de calorías con promedios de 70%, muy por debajo de las recomendaciones que es de 100% con rangos entre 40% y 85%.
El promedio de la ingesta de proteínas para ambos sexos fue de 95% de las recomendaciones (Gráfica 1) con rangos entre 44% y 185%. Los niños en estadío 4 con ingesta de proteínas por encima de 100% (n=2) de las recomendaciones con porcentajes promedios de 12% de las calorías totales. Los niños desnutridos en talla (n=5) presentaron un promedio e ingesta proteica de 80% de lo recomendado con rangos entre 45% y 102%.
]]> El total de macronutrientes expresado en porcentaje de las calorías totales fue de 10% de las proteínas, 34% de grasas y 56% de CHO, con niveles bajos de carbohidratos, según lo recomendado que es entre 60% y 65% del total y proteínas por encima de lo necesario para niños con ERCM que debe ser 8% máximo de las calorías totales (Cuadro 3). La ingesta de proteínas por kg/día de los niños fue de 2 gramos por encima de las recomendaciones y de las niñas de 1.1 gramos por kg /día12.El consumo de grasas fue 34.5% del total de las calorías, por encima de lo recomendado para niños con ERCM que es de 25% a 30%. La distribución del tipo de grasas fue 10.5% saturadas, 11.5% monoinsaturadas y 12.5% de polinsaturados muy cerca a lo ideal que es 10% para cada una1.
El porcentaje promedio de ingesta de sodio por encima de 150% de las recomendaciones, y 15 niños con ingesta por encima de 100% de lo recomendado y es bien clara la relación directa del beneficio de las dietas bajas en sodio con el mejoramiento de la hipertensión arterial1.
El consumo de ácido fólico 80%, zinc 73%, vitamina A (retinol) 73% para hombres y 60% para las mujeres, calcio de 67%, potasio de 37%, hierro 42% para mujeres y 44% para hombres, con rangos entre 28% y 81%. Todos estos valores de micronutrientes muy por debajo de lo recomendado (Gráfica 1).
Datos bioquímicos La valoración bioquímica se resume en el Cuadro 3. Se encontró que el promedio de albúmina en la sangre fue de 3.8 mg con rangos entre 1.3 y 4.8 mg; 29% de los niños (n=5) con desnutrición leve por niveles de albúmina sérica menor de 3.5 mg/dl. No hubo asociación entre niveles de albúmina sérica, severidad de la enfermedad renal y el estado nutricional. Niveles promedio de transferrina sérica de 244 mg con rangos entre 161 y 318 mg; 24% de los niños (n=4) tuvieron niveles de transferrina por debajo de 200 mg, estos niveles bajos se relacionaron positivamente con la severidad de la enfermedad renal aunque no fueron estadísticamente significantes; 47% (n=8) de los niños tenían niveles de hemoglobina menores a 12 g/dl y de estos niños 6 estaban en estadío 2 de falla renal. El promedio de niveles de triglicéridos, colesterol, cloro, calcio, fósforo, fosfatasa alcalina, potasio, sodio y glicemia en rangos normales.
La PTH se encontró por encima de 150 pg/ml en dos pacientes con estadío 4 de la ERC, propios del hiperparatiroidismo secundario de la ERC.
DISCUSIÓN
La distribución demográfica por sexo fue mayor en los varones (11 niños), similar a lo descrito en la literatura. En el presente estudio, se encontró como causa predominante de la enfermedad, las congénitas y la nefropatía por reflujo.
La valoración nutricional por índices antropométricos que de acuerdo con los puntos de corte internacionales (<2 DE), mostraron desnutrición en talla/edad y peso/edad en 30% de los pacientes evaluados con ERC, cifras por encima de los valores esperados para la población normal que es de 2.5%13. Para Colombia según los últimos estudios la desnutrición por talla/edad es de 12% para menores de 9 años e informes de estudios internacionales en pacientes con esta enfermedad en la literatura no mostraron cifras de desnutridos1,14.
Con estos resultados se amerita revisar, además del problema renal en estos pacientes, las condiciones ambientales, sociales, económicas, culturales de salud y otras, que pudiesen estar causando, junto con la disminución en la ingesta calórica, procesos agudos que se asocian con disminución de peso o la llamada desnutrición aguda o bajo peso para la talla y la desnutrición crónica o retraso en el crecimiento. Condiciones como la educación de las madres en los cuidados e higiene en el hogar, su adherencia al tratamiento que debe tener el niño, son indispensables para prevenir enfermedades. Al hacer un análisis del movimiento de cada uno de los niños en sus canales de crecimiento desde el nacimiento, se observó 88% de niños desnutridos en talla y peso para la edad, datos similares a los informados por un estudio realizado en 49 niños con ERC en Colombia, donde se encontró que a los cinco años de seguimiento presentaban 83% de los casos con desnutrición15, cifras diferentes a las informadas en otros estudios internacionales de niños con ERCM que no mostró desnutridos, con los puntos de corte por debajo de -2 DST1. En esta misma publicación se informó un promedio de Z escore en talla de 0.9 y en el presente estudio de -1.26, lo que indica desviaciones hacia la izquierda.
En cuanto a perímetro cefálico (PC) se encontró que 2 de los 3 niños menores de 3 años en este estudio presentaron déficit por encima de -2 DST con promedio de -2.9; este parámetro es esencial para definir crecimiento cerebral y se ha documentado pobre ganancia de PC en niños con enfermedad renal16.
Del total de niños, 14 (82%) presentaron disminución de la edad ósea en relación con la edad cronológica, lo que fue estadísticamente significativo y se indica la importancia de realizar este examen a todo paciente con ERC, porque la edad cronológica por sí sola no es suficiente para determinar crecimiento óseo por lo que considera sólo el factor tiempo y no incluye otros aspectos que influyen sobre el desarrollo y maduración esquelética; las diferencias que se encuentren entre las dos podrían relacionar problemas con el crecimiento. Se podría deducir para esta población, que la edad ósea es un signo temprano de disminución o retardo en el crecimiento y que se debe utilizar en la observación de niños con ERC, independiente del estadío de la enfermedad renal como medio para poder revisar tempranamente los factores que modulen el crecimiento y la maduración ósea.
Con respecto a la lactancia materna se encontró que la duración de la lactancia parcial en meses fue de 7.3 muy por debajo de lo encontrado en la encuesta ENSIN que fue de 14.9 y se inicia la alimentación complementaria a los 4.1 meses en promedio, edades muy tempranas para lo recomendado, pues aunque son pacientes con entidades especiales, podría tener influencia en las condiciones de desnutrición encontradas en estos niños14. Se inicio la alimentación complementaria con jugos, sopas, y leche entera sin tener en cuenta la progresión al introducir estos alimentos según la edad del niño. La baja escolaridad de las madres en el estudio podría incidir en este aspecto.
Los datos bioquímicos mostraron niveles de albúmina menor a 3.5 en 5 pacientes (29%) interpretándose esta proporción como desnutridos desde el punto de vista bioquímico. Se sabe que la albúmina sérica es un índice sensitivo de malnutrición temprana, es fácil de obtener, accesible y representativo como dato aislado y se debe utilizar de rutina como parte de la evaluación nutricional de los pacientes así como al aplicar medidas terapéuticas orientadas a mejorarla. Además es bien conocida la importancia de evitar la hipoalbuminemia como riesgo de muerte en niños con ERC.
La transferrina estuvo dentro de los rangos normales y se sabe que se correlaciona positivamente con el filtrado glomerular y podría ser un indicador más apreciable del estado proteico por ser un marcador de reservas proteicas viscerales debido a que su volumen de distribución corporal es menor, así como su vida media que es de 8 a 10 días por lo que es más sensible a la evaluación nutricional que la albúmina.
Se informaron valores de calcio inferiores a 9.5 mg/dl en 10 niños (59%) y fósforo mayor de 5.5 mg/dl en dos pacientes (11.7 %). Esto tiene importancia por el riesgo de desarrollar hiperparatiroidismo secundario que se inicia cuando el calcio sérico está disminuido; la baja ingesta de calcio encontrada en la gran mayoría de los pacientes (n=15) implica un alto riesgo de empeoramiento del hiperparatiroidismo que acompaña la ERC y que genera una serie de alteraciones óseas de la osteodistrofia renal; hacer ajustes en la ingesta de este micronutriente es fundamental para prevenir esta condición común en estos pacientes.
El hematócrito fue menor de 33 mg/dl en 6 pacientes (35%). Se encontraron cifras de hemoglobina por debajo de 12 en 8 pacientes (47%). La ingesta de hierro es fundamental para mantener niveles de hemoglobina adecuados en los estadíos tempranos de ERC y el promedio de la ingesta de este micronutriente fue sólo de 44%. De acuerdo con la valoración bioquímica y la ingesta de micronutrientes se pueden hacer ajustes y si es necesario suplementarlos.
]]> La alta ingesta de sodio encontrada en los niños evaluados preocupa, pues es un factor que puede favorecer el desarrollo de hipertensión arterial y el consumo de este micronutriente debe ser por debajo de las recomendaciones por la enfermedad de base. La intervención nutricional temprana permite hacer ajustes en este aspecto fundamental dentro del manejo de estos pacientes.El consumo elevado de grasas que se observó en el estudio, se debe revisar porque es importante el control de este nutriente si se tiene en cuenta el riesgo de enfermedad cardiovascular por la ERC.
CONCLUSIONES
El porcentaje elevado de niños que bajaron sus unidades de percentil en talla en el presente estudio, muestra que su potencial genético ha disminuido y si se tiene en cuenta que la ERC por sí misma afecta el crecimiento en talla, se esperaría que por lo menos, hubiesen mantenido su posición dentro de los carriles del nacimiento o disminuido su velocidad de crecimiento y no presentar caídas tan importantes de sus unidades de percentil1,2.
Por último, los puntos de corte utilizados internacionalmente y en Colombia para diagnosticar desnutrición, sólo identifican los niños que están en los extremos de la curva por lo que es importante hacer seguimientos en la valoración nutricional de niños con ERC e identificar cuántos de los que no se clasifican como desnutridos han bajado de percentiles en el tiempo según los indicadores: peso/talla, peso/edad y talla/edad y así poder determinar los que están en verdad desnutridos. Además, cuando se trata de niños con ERC es básico y esencial incorporar las informaciones basadas en el crecimiento y en el desarrollo1.
En relación con la ingesta de calorías, se encontró por debajo de las recomendaciones, como lo informado por otros estudios de niños con falla renal crónica moderada16. Los niños con desnutrición por talla/edad presentaron una ingesta de calorías con promedios de 70% por debajo de las recomendaciones de 100% con rangos entre 40% y 85%.
La ingesta de proteínas cubrieron 10% de las calorías totales en promedio y la recomendación para estos pacientes debe ser máximo de 8% de las calorías totales lo que indica una ingesta por encima de sus necesidades de acuerdo con la ERC.
Los niños en estadío 4 (n=2) de la enfermedad renal, presentaron 11% del consumo de proteínas, lo que se debe revisar por lo avanzado del estadío de la ERC. Diversos estudios han demostrado la importancia del consumo adecuado de proteínas en el crecimiento de los niños y sus necesidades mayores que en los adultos pero está bien definido lo importante de no aumentar la ingesta dentro del plan diario2 sobre todo en pacientes con ERC, además en niños es muy simple el uso de dietas hiperproteicas por lo relativamente fácil de superar la ingesta recomendada por lo que es importante el control para evitar el exceso en el consumo de ellas. Se debe evitar el consumo de dietas altas en proteínas que aumentan la uremia y el flujo sanguíneo glomerular, la tasa de filtración y los gradientes de presión sanguínea a través de la pared del capilar del glomérulo y el aumento de tamaño de las nefronas con daño renal progresivo a su membrana pues empeoran la tasa de filtración glomerular y por tanto la severidad de la enfermedad renal1.Una dieta normal en proteínas es beneficiosa cuando se suministra temprano durante el curso de la enfermedad renal, que pueda controlar su severidad y reducir la gravedad de la acidosis sobre todo en pacientes con estadíos avanzados de la enfermedad renal.
La vitamina B12 junto con el sodio fueron los únicos nutrientes por encima de la recomendación. El consumo de sodio fue de 150% de las recomendaciones, uno de los determinantes fundamentales en el equilibrio de líquidos y control de la tensión arterial en estos pacientes, por lo que se debe disminuir su consumo a las recomendaciones para la edad.
Se encontró además una ingesta de calcio muy por debajo de lo esperado en la gran mayoría de los pacientes (n=15), que deben cumplir con l00% de las recomendaciones para la edad, ya que esto es de importancia para prevenir la osteodistrofia renal temprana.
]]> Se encontraron sólo 2 pacientes con ingesta de zinc por encima de 100% de las recomendaciones; este elemento es esencial para mejorar la anorexia y las alteraciones del gusto, que se pueden encontrar por su déficit1, datos muy semejantes a los informados en otros estudios con distintos tamaños de muestra1,3. La ingesta de calorías se encontró por debajo de las recomendaciones, como lo informaron otros estudios de niños con falla renal crónica moderada16.La ingesta baja de potasio también se debe revisar en este grupo de pacientes, si se tiene en cuenta que el consumo de este micronutriente es un factor protector de hipertensión3.
RECOMENDACIONES
Por todos los hallazgos, es importante hacer un adecuado seguimiento nutricional de manera oportuna en los estadíos tempranos de la ERC para evitar deterioros progresivos en el crecimiento y peso de estos pacientes; conocer su ingesta no sólo de macronutrientes sino de todos los micronutrientes, realizar intervenciones antropométricas y nutricionales adecuadas y oportunas, y recordar que la pérdida de talla no se modifica, ni se recupera a corto plazo.
Es esencial hacer un seguimiento de peso y talla desde el comienzo de la enfermedad para diagnosticar el estado nutricional verdadero y no con un sólo dato de su antropometría.
Es fundamental disponer de un sistema de puntaje que incorpore parámetros antropométricos, de ingesta alimentaria y datos bioquímicos a fin de identificar a una población desnutrida que no se podría diagnosticar sólo con parámetros antropométricos. Esto permite encontrar los pacientes que requieren mayor apoyo nutricional17-19.
Se recomienda disponer de un protocolo de manejo de niños con falla renal crónica para su atención de manera integral e interdisciplinaria.
Se recomienda seguir realizando una encuesta dietaria por recordatorio de 3 días cuando se va a evaluar consumo de alimentos porque un día no expresa una aproximación real de la dieta del niño por la variabilidad de la misma.
Se recomienda la revisión por la nutricionista con periodicidad mínima cada 2 meses y que pueda elaborar un plan nutricional que establezca el consumo adecuado de 100% de las recomendaciones de calorías, 8% de proteínas y demás micronutrientes según las necesidades especificas para evitar el retardo en el crecimiento y mantener un balance positivo de nitrógeno6.
Suministrar una adecuada ingesta de calorías y nutrientes en estos pacientes. Las recomendaciones internacionales consideran que un consumo por debajo de 85% a 90% de las recomendaciones de calorías implican riesgo de malnutrición calórica. Aunque no se encontró relación en este estudio entre el estadío de la ERC y la ingesta calórica. Sólo 2 pacientes mostraron un consumo de calorías por encima de 100% de las recomendaciones1,3.
]]> Si se tiene en cuenta la importancia de un consumo adecuado de macro y micro nutrientes, se recomienda el consumo de alimentos ricos en zinc, calcio o el uso de suplementos para asegurar las cantidades necesarias.En la población pediátrica no se debe hacer disminución de las recomendaciones de proteínas en estos estadíos de la enfermedad renal por el impacto en el crecimiento y además, no hay evidencias claras que la reducción pueda mejorar el daño renal en este grupo de pacientes13,18,20.
Como la alimentación del enfermo con ERC implica cambios respecto a la dieta habitual que obliga a tener una cuidadosa educación nutricional en la que no sólo se debe tener en cuenta el niño sino también su familia e incluso la participación además del nefrólogo, enfermeras y nutricionistas, se recomienda además la intervención de un psicólogo y trabajador social por lo importante de la adherencia del grupo familiar a las recomendaciones y cambios dentro del manejo integral del paciente.
Se recomienda una buena educación nutricional a la madre o cuidador para mejorar los hábitos desde el principio de la alimentación complementaria.
AGRADECIMIENTOS
Al doctor Pedro Julio Lopera, Director Médico de la Unidad Renal (RTS) Agencia Hospital Universitario del Valle, por su valiosa colaboración y apoyo en la realización de esta investigación.
REFERENCIAS
1. Orejas G, Santos F, Málaga C, Cobo M, Simarro M. Nutritional status of children with moderate chronic renal failure. Pediatr Nephrol. 1995; 9: 52-6. [ Links ]
2. Sahpazova E, Kuzmanovsca D, Todorovska L, Bogdanovska A. Nutritional status, protein intake and progression of renal failure in children. Pediatr Nephrol. 2006; 21: 1879-83. [ Links ]
3. Bueno M, Sarria A, Pérez M. Nutrición en la enfermedad renal crónica. En: Nutrición en pediatría. 2a ed. Madrid; 2004. p. 259-70, 409-13. [ Links ]
4. Riella M, Martín C. Nutrición en niños con falla renal crónica. En: Nutrición y riñón. Madrid: Editorial Panamericana; 2004. [ Links ]
5. Bradley A, Chadha V. Chronic kidney disease in children: the global perspective. Pediatr Nephrol. 2007; 22: 1999-2009. [ Links ]
6. Tayyem R, Mrayyan M. Malnutrition and anthropometric and biochemical abnormalities in end-stage renal disease patients. Saudi Med J. 2007; 28: 1575-81. [ Links ]
7. National Kidney Foundation Kidney Disease Outcomes Quality Initiative (K/DOQI). Clinical practice guidelines for nutrition in chronic renal failure. Am J Kidney Dis. 2000; 35: 1-140. [ Links ]
8. Chen Y, Hung S, Tarng D. Association between transferrin receptor-ferritin index and conventional measures of iron responsiveness in hemodialysis patients. Am J Kidney Dis. 2006; 47: 1036-44. [ Links ]
9. Ronald H. National kidney foundation's kidney disease outcomes quality initiative clinical practice guidelines for chronic kidney disease in children and adolescents: evaluation, classification, and stratification: Pediatrics. 2003; 111: 1416-21. [ Links ]
10. Organizacion de las Naciones Unidas para la Agricultura y la Alimentación (FAO). Sistema automatizado para evaluación del consumo de alimentos en América Latina y el Caribe. Manual del usuario FAO La Habana: Ceres; 1997. [ Links ]
11. Subcommittee on the tenth edition of the RDA, Food and Nutrition Board, National Research Council. 10th ed. Recommended dietary allowances. Washington, D.C.: RDA; 1989. p. 20. [ Links ]
12. Academia Americana de Pediatría. DRI: Dietary Reference Intakes. Food and nutrition board. Washington: Institute of Medicine, National Academy of Sciences; 1998. p. 1020-24. [ Links ]
13. Gracia B, Plata C, Rueda A, Pradilla A. Antropometría por edad y género de la zona urbana de Cali. Colomb Med. 2003; 34: 61-8. [ Links ]
14. Instituto Colombiano de Bienestar Familiar, Instituto Nacional de Salud, Escuela de Nutrición y Dietética Universidad de Antioquia, OPS, OMS. Encuesta de la situación alimentaria y nutricional en Colombia. 2005. [agosto 15 de 2007]. Disponible en http://ICBF.gov.co [ Links ]
15. Gastelbondo R, Amaya A. Guías de manejo conservador en niños con insuficiencia renal crónica. Hospital Militar Central. Colombia. Pediatria [en línea] [fecha de acceso junio 10 de 2008]. Disponible en http://encolombia.com/pediatria_ guia_de_manejo.htm [ Links ]
16. Foster J, Leonard M. Measuring nutritional status in children with chronic kidney disease. Am J Clin Nutr. 2004; 80: 801-14. [ Links ]
17. Glaser L. Procesos del cuidado nutricional. Arch Latin Nefrol Pediatr. 2004: 4: 107-12. [ Links ]
18. Castaño I, Rovetto C de. Nutrición y enfermedad renal. Colomb Med. 2007; 38 (Supl 1): 56-65. [ Links ]
19. Wingen A, Mehls O. Nutrition in children with preterminal chronic renal failure. Myth or important therapeutic aid. Pediatr Nephrol. 2002; 17: 111-20. [ Links ]
20. Chaturvedi S, Jones C. Protein restriction for childres with chronic renal failure. Cochrane Database of Sistematic Reviews 2007, Issue 4 Art N° 006865. [ Links ] ]]>