Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de la Facultad de Medicina
Print version ISSN 0120-0011
rev.fac.med. vol.55 no.3 Bogotá July/Sep. 2007
BRADICARDIA SINTOMÁTICA Y USO DE MARCAPASOS EN EL SERVICIO DE URGENCIAS
Symptomatic bradicardia and pacemaker use in the emergency room
Resumen
Los marcapasos son aparatos universalmente aceptados para el manejo temporal o definitivo de diferentes tipos de bradicardia sintomática. A los servicios de urgencias consultan con frecuencia pacientes con síntomas que pueden o no estar asociados con bradicardia. En muchos casos la frecuencia cardíaca es demasiado baja y se acompaña de signos de bajo gasto, como son estado mental alterado, dolor torácico, hipotensión, mala perfusión tisular, falla cardíaca, convulsiones, síncope o choque, que pueden comprometer la vida del paciente.
Saber reconocer las situaciones de emergencia relacionadas con las bradiarritmias y manejarlas de manera oportuna, es uno de los retos del médico de urgencias.
Palabras clave: marcapaso artificial, relojes biológicos (marcapaso biológico), paro cardíaco, arritmia, resucitación cardiopulmonar.
Summary
Pacemakers are universally accepted devices used for the management of symptomatic bradycardia. Their use can be temporal or indefinite. Many patients assist to the emergency room service with symptoms that can or can not be associated with bradycardia. Sometimes the heart rate is too slow, and patients have signs and symptoms ase: acute alteration mental status, chest pain, hypotension, congestive heart failure, seizures, syncope or shock.
These situations can compromise patients’ life. Identify those emergency cases related with bradycardia and to take the correct decisions are a total challenge for emergency.
Key words: pacemaker, biological clocks, heart arrest, arrhythmia, cardiopulmonary resuscitation.
Introducción
La bradicardia, definida como una frecuencia cardíaca menor de 60 latidos por minuto (1), es un hallazgo común en el examen físico de muchos pacientes y un motivo de consulta relativamente frecuente en mayores de 65 años en los servicios de urgencias, aunque muchos sujetos normales, manejan frecuencias cardíacas aparentemente muy bajas, sin presentar síntomas (2).
La bradicardia sintomática (3) es aquella que ocasiona en el paciente signos y síntomas de bajo gasto como hipotensión arterial, diaforesis marcada, dolor precordial o trastornos del sensorio tan variados como un estado mental alterado, un episodio convulsivo o un síncope (4); obliga al sujeto a consultar y sugiere al médico que la frecuencia cardíaca es inadecuada para mantener los requerimientos de oxígeno a los tejidos (1,3). Puede no ser tan fácil de reconocer y siempre plantea al galeno el dilema con respecto a la relación causal entre los síntomas y los signos del examen físico.
A los servicios de urgencias acuden diariamente pacientes con cuadros clínicos sugestivos de una bradicardia sintomática, originados de diversas maneras, que son el resultado de daños propios del corazón o su circulación, o simplemente la respuesta del sistema autónomo a algún agente externo (2). El efecto farmacológico de medicamentos utilizados para el control de la hipertensión arterial (clonidina, beta-bloqueadores, calcio-antagonistas), la aparición de un bloqueo cardíaco secundario a un síndrome coronario agudo, la presencia de trastornos hidroelectrolíticos (anormalidades del potasio sérico), la hipoxia severa, etc., son ejemplos de bradicardias sintomáticas que ponen en riesgo la vida y ameritan atención con urgencia (1,2,4).
El tratamiento de la bradicardia sintomática, y de la bradicardia relativa (aquella en la que la frecuencia cardíaca actual, aunque en el rango normal resulta demasiado baja por su relación con hipotensión arterial ) (1,5), constituye un reto médico para quien debe intentar una aproximación diagnóstica de manera simultánea con el inicio de un esquema terapéutico apropiado. Para ello hay disponibles dos tipos de marcapasos de emergencia: el transcutáneo (de instalación casi inmediata) y el transvenoso, cuya utilización es compleja (1,2,5).
El presente artículo representa una revisión tutorial del tema e intenta de manera práctica, repasar las bradicardias sintomáticas, el abordaje diagnóstico y terapéutico, las dosis, indicaciones y contraindicaciones de cada uno de los medicamentos usados. Hace énfasis en los tipos de marcapasos disponibles en un servicio de Urgencias, pretende una aproximación teórica a los principios que rigen su funcionamiento y a procedimiento para su colocación en emergencias.
Historia de algunas bradicardias y marcapasos
La historia del manejo de las bradicardias, va ligada a la evolución de las técnicas y maniobras de la reanimación cerebro-cardio-respiratoria (6-10). El interés en el manejo de las arritmias llevó al desarrollo de los desfibriladores y los marcapasos. Es así como en 1899 Wenckebach describió la alteración por bloqueo auriculo-ventricular de segundo grado (Mobitz 1) en el corazón de una rana. En 1909 Rovinovitch creó el primer dispositivo portátil de reanimación. En 1924 W. Mobitz publicó su clasificación de los bloqueos Mobitz l y ll. En 1926 un médico de Sydney, Australia, "resucitó" con éxito a un recién nacido, con un aparato que llamaron "marcapasos". Este hallazgo permaneció en el anonimato, por el miedo a la controversia que implicaba la extensión artificial de la vida.
En 1927, Marmostein, logró estimular la aurícula y el ventrículo derechos de perros de laboratorio, gracias a un electrodo transvenoso. En 1929 Lidwill y Booth publicaron la resucitación de un corazón, en un congreso en Sydney. En 1932 Albert Hyman diseñó el primer electrodo estimulador del corazón, que funcionó como un marcapaso cardíaco artificial, a través de una aguja transtorácica, conectada a un magneto de cuerda que funcionaba si se le activaba dicha cuerda cada seis minutos. En 1932 Hyman publicó en Arch Intern Med, (1932; 50:283), la aplicación del aparato a 43 pacientes con Stokes Adams, con 14 resultados exitosos.
Los Doctores Lidwill y Booth, australianos, también desarrollaron su marcapasos, pero dicho invento no tuvo tanta trascendencia. Al parecer en 1950 el canadiense John Hopps diseñó un marcapasos transcutáneo, muy tosco y doloroso (9).
En 1952 Zoll creó el primer marcapasos transcutáneo usado en la práctica. El día ocho de octubre de 1958, el equipo formado por los suecos Ake Senning (médico) y el ingeniero Rune Elmquist, en el Hospital de Karolinska, implantó oficialmente el primer marcapasos de batería recargable, diseñado por el ingeniero Elmquist. El paciente se llamaba Arne Larsson y permaneció vivo hasta el año 2001, luego de 20 o más recambios en la pila. Desde entonces las técnicas se han depurado, brindando mayor seguridad a médico y paciente, con mejor tecnología (circuitos integrados), materiales más resistentes (litio con cubiertas de titanio y acero inoxidable) que dan a los electrodos y pilas mayor duración.
Enfoque clínico del paciente con bradicardia sintomática
La bradicardia (1), es un motivo de consulta en los servicios de urgencias, ya sea porque el paciente se presenta con los síntomas y signos de bajo gasto ya enumerados, o porque se ha detectado en un examen casual, realizado al paciente por otro motivo, que alarma al examinador y lo presiona a remitirlo para una valoración urgente (2). El enfoque inicial puede parecer complejo por el compromiso del estado general del paciente, o porque a pesar de la bradicardia el paciente está muy bien y no es clara la conducta a seguir.
Es por ello aconsejable actuar con base en la historia clínica y el examen físico, a la luz de los conceptos actuales de la interpretación real del dato de la frecuencia cardíaca, intentando esclarecer si la bradicardia es el problema real, o por el contrario es sólo un hallazgo incidental. Enfrentar el problema de una manera lógica y ordenada permitirá ir tomando conductas adecuadas a cada caso particular, con énfasis en las acciones más urgentes en aquellos pacientes cuya vida está en peligro, a saber: definir medicaciones, colocación de marcapasos y hospitalizaciones (1,2,3,11).
Antes de revisar el flujograma sugerido en el presente artículo para el manejo del paciente con bradicardia, se expondrán las bases teóricas para el reconocimiento de las arritmias más frecuentes que pueden llegar a urgencias con cuadro clínico sugestivo de bradicardia sintomática y bradicardia relativa.
Frecuencia cardíaca "normal" y factores comprometidos en las variaciones
El ritmo sinusal, el más automático de los ritmos posibles, se origina en el nodo sinusal, que forma parte del sistema de conducción normal, compuesto por células especiales capaces de despolarizarse y repolarizarse de manera automática, a razón de 60 a 90 veces por minuto (1), aunque algunos dan un rango inicial de 50 a 90 (12). Posee terminales del nervio vago (sistema parasimpático) y del sistema simpático, lo que permite responder a diversos estímulos; es así como durante la actividad física normal, durante el ejercicio, el estrés, la fiebre, o bajo el efecto de algunos fármacos, responde al sistema simpático con un aumento de la frecuencia cardíaca, que puede llegar hasta 160 latidos por minuto, auque ésta respuesta depende de la edad del paciente, sexo y el ejercicio (Frecuencia cardíaca máxima en hombres=220-edad. Frecuencia cardiaca máxima en mujeres= 226- edad). Durante el reposo, la actividad física disminuye, el sistema simpático tiene menor actividad, predominando la función del parasimpático, mediada por el nervio vago. Es por ello que al realizar actividades en las que participa el sistema parasimpático o durante el reposo, la frecuencia cardíaca disminuirá, a un promedio de 60 latidos por minuto.
Sin embargo, está demostrado que éste promedio disminuye en las personas jóvenes deportistas, habiéndose documentado frecuencias cardíacas entre 45 a 59 en individuos normales, y en algunos casos hasta 35 por minuto (2). Spodick y otros han demostrado que los rangos de frecuencia cardíaca normal cambian en el transcurso del día y según la edad, con frecuencia entre 46 y 93 latidos por minuto en la tarde para hombres y 51 a 95 latidos por minuto en mujeres (2,13,14). Las frecuencias cardíacas normales en la noche serían aún más bajas, disminuyendo 24 latidos por minuto en jóvenes y 14 latidos por minuto en mayores de 80 años (2,13,14). Por si éste dato no fuera suficiente, en los estudios de Holter se ha podido documentar que hay pacientes que en la noche presentan arritmias sin síntomas, como de bradicardia sinusal de 30 a 35 latidos por minuto, pausas sinusales de hasta 2.5 segundos, bloqueos sinoatriales, ritmos de la unión aurículoventricular e incluso bloqueos auriculoventriculares de primero y segundo grado (2), por lo que en las Guías para implantación de marcapasos de 1998, se puntualizó que en éstos casos "No está indicado el marcapasos definitivo" (15).
Por tanto, si se encuentran éstos hallazgos se debería buscar primero una causa potencialmente reversible: fármacos o apnea del sueño con su hipoxemia secundaria, por ejemplo, y manejarse la condición de base antes de definir la necesidad de un marcapasos definitivo (2,15). Todo lo anterior indica que el abordaje inicial del paciente con bradicardia, no puede ligarse sólo a un número predeterminado de latidos de manera absoluta, ni incluso a la documentación de ciertas bradiarritmias, sino que debe siempre correlacionarse con la presentación clínica del paciente (2). Es por esto que Spodick propone que los datos "normales" de frecuencia cardíaca pueden estar aún por definirse (2,13,14).
Bradicardias: causas y manifestaciones
Cuando un paciente se presenta al departamento de urgencias por una bradicardia, en el 15 por ciento de los casos se debe a alteraciones primarias del sistema de conducción (11). El otro 85 por ciento se distribuye de la siguiente manera: un porcentaje mayor va ligado al síndrome coronario agudo (40%), seguido por las bradicardias secundarias al uso de fármacos (20%), causas metabólicas (5%), disfunción de marcapasos permanentes (2%) y otras causas en 13% (11). No se puede olvidar que la enfermedad coronaria presenta una gama de posibles bradicardias en urgencias, desde las originadas en una actividad vagal excesiva, (bradicardia sinusal) hasta las relacionadas con daños del sistema de conducción, como los bloqueos, incluyendo el aurículo-ventricular completo o de tercer grado (5). Es importante reconocer las arritmias más frecuentes y sus posibles causas.
Bradicardia sinusal
Frecuencia cardíaca menor de 60 latidos por minuto (1,3,5). Puede ser fisiológica, asociada con personas sanas y deportistas, pero también se presenta por causas extra-cardíacas en pacientes con hipotiroidismo, hipotermia, hipoxia; es clásica en la apnea obstructiva del sueño y en casos de hipertensión endocraneana. En urgencias no es infrecuente la presentación en pacientes que ingieren sólos o en combinación, medicamentos beta-bloqueadores, calcio-antagonistas, clonidina y digitálicos. También puede verse en pacientes con disfunción del nodo sinusal que no aumentan la frecuencia cardíaca con la actividad y el ejercicio, presentando síntomas de hipoperfusión cerebral (2,11).
El tratamiento debe ser el de la enfermedad de base, excepto que haya síntomas relacionados con la bradicardia: suspender la medicación inductora de la misma, colocar oxígeno, manejar la hipertensión endocraneana y sus causas, definiendo incluso si se requiere manejo quirúrgico del sistema nervioso central. Si los síntomas son graves, se debe indicar manejo farmacológico y la colocación de marcapasos de urgencia (11). Ritmo de la unión auriculo-ventricular Es un ritmo de defensa, originado por el automatismo del corazón (16), que hace que el nodo auriculo-ventricular produzca latidos de escape cuando el nodo sinusal disfunciona o el impulso no llega al nodo auriculo-ventricular. Su frecuencia es de 40 a 60 por minuto. Se caracteriza al electrocardiograma por la ausencia de P positiva antes del QRS en la derivación D ll.
La onda P puede no verse, ó estar negativa antes o después del complejo QRS, dependiendo que se origine en la parte media, alta o baja del nodo. El QRS será angosto, excepto que haya bloqueo previo de rama. El tratamiento será el de la enfermedad de base. Por existir receptores del nervio vago a nivel del nodo auriculoventricular, es capaz de responder a anticolinérgicos como la atropina. Puede ser un ritmo de reperfusión visible después de la reanimación cerebro-cardio-respiratoria, caso en el que se manejará de acuerdo con la emergencia, tratando de mejorar la frecuencia cardiaca por métodos farmacológicos (atropina, epinefrina, dopamina) (1,3,5). Si se presenta en el paciente en paro se utiliza atropina y epinefrina. No se debe usar el marcapasos transcutáneo durante la reanimación (1,5). En caso de ser un ritmo de reperfusión secundario a síndrome coronario agudo, a intoxicación digitálica o hipocalemia, suele acelerarse a frecuencias de 60 a 100 por minuto (ritmo de la unión acelerado), o a veces incluso se puede ver como una taquicardia de la unión auriculoventricular no paroxística, que va a 100-140 latidos por minuto. En estos dos casos generalmente no requiere tratamiento (16).
Ritmo idioventricular
Ritmo de escape ventricular, originado cuando el impulso no se origina o no llega del nodo sinusal ni del auriculo-ventricular (11). Puede verse en el bloqueo auriculo-ventricular completo o de tercer grado, su frecuencia es de 40 o menos latidos por minuto y el QRS es ancho porque la despolarización se hace a través de las paredes del ventrículo. Suele ser una causa frecuente de síncope y síntomas de bajo gasto (4,11). En éste caso amerita manejo médico y alistar el marcapasos de emergencia (1,3).
También alcanza 40 a 100 latidos por minuto, hallazgo frecuente después de una trombolisis, donde se interpreta como signo de reperfusión (ritmo idioventricular acelerado). En éste caso es transitorio y dada la frecuencia no amerita tratamiento, excepto si es sintomático (11).
Bloqueo auriculo-ventricular de primer grado Se presenta como una prolongación del PR mayor de 200 milisegundos (5,11). Puede verse en individuos sanos, en jóvenes (2), asociado con un exceso de tono vagal, como hallazgo casual en ancianos no cardiópatas, o por efecto farmacológico de algunos medicamentos como los beta-bloqueadores. En general casi nunca requiere tratamiento definitivo. De acuerdo con las Guías de colocación de marcapasos de 2002 (17), sólo amerita tratamiento con marcapasos definitivo cuando el PR está muy prolongado (mayor de 300 milisegundos) y la sístole auricular interfiere con la sístole ventricular precedente, que puede hacer muy sintomáticos a los pacientes con disfunción de ventrículo izquierdo (síndrome de pseudomarcapasos), aumentando los signos de falla cardiaca (17). En el servicio de urgencias se tratará de acuerdo con los síntomas y la inestabilidad que se presente, si se considera que ella es la causa del cuadro clínico (1,3,11).
Bloqueo aurículo-ventricular de Segundo grado (Mobitz l)
Se diagnostica al electrocardiograma por la presencia de un PR progresivamente más prolongado, hasta que se observa una onda P que no conduce (5). Es un bloqueo "benigno", pues no progresa a bloqueo aurículo-ventricular de tercer grado como sí lo hace el Mobitz ll. El QRS será angosto, y a menos que sea sintomático o se exprese con un cuadro de "Síndrome de pseudomarcapasos", no requerirá tratamiento con marcapasos definitivo (17). En urgencias, se tratará de acuerdo con los síntomas (1,3,5,11).
Bloqueo auriculoventricular de segundo grado Mobitz ll
Es un bloqueo complejo, se caracteriza por la ausencia súbita y transitoria de la conducción del impulso eléctrico desde el nodo aurículoventricular al ventrículo propiamente dicho. El intervalo PR será siempre igual (dentro de los parámetros usuales ó mostrando ya un bloqueo de primer grado) y de manera repentina aparecerá una o más ondas P que no conducen. La característica fundamental la da la presencia de ondas P aisladas, que alternan con un ritmo sinusal de apariencia normal: donde hay intervalo PR, siempre tendrá la misma duración. Es frecuente en el síndrome coronario agudo asociado con infarto de cara inferior u ocasionado por daño miocárdico estructural. Lo grave de éste bloqueo es que puede pasar fácilmente a bloqueo de tercer grado, que amenaza la vida del paciente.
Independientemente de los síntomas, siempre ameritará la colocación de un marcapasos. El implante de un marcapasos definitivo o transitorio, dependerá de la gravedad de los síntomas del paciente al momento de la consulta (1,3,5,11). Bloqueo Auriculo-ventricular de tercer grado Se caracteriza por la ausencia de conducción eléctrica entre las aurículas y los ventrículos y la disociación en la función de cada uno: las ondas P van por un lado (a su frecuencia usual) y los QRS van por otro (a una frecuencia mucho más baja, generalmente menor de 40 por minuto).
Si el QRS se origina en el nodo auriculoventricular, será más angosto que cuando se origina en las paredes libres de los ventrículos. Ameritará la colocación de marcapasos definitivo cuando sean sintomáticos, se prevea que serán prolongados en el tiempo, cuando haya otras arritmias concomitantes que requieran tratamientos que generen bradicardia. En pacientes sin síntomas también se requiere marcapaso definitivo cuando haya asistolia mayor de tres segundos, o un ritmo de menos de 40 latidos por minuto. En el servicio de urgencia se presenta como un síncope cardiogénico o una bradicardia sintomática (4) en sujetos con síndrome coronario agudo o con enfermedad estructural degenerativa del sistema de conducción. En estos casos, siempre requerirá marcapasos con urgencia. El uso de atropina en casos de bloqueo aurículoventricular de tercer grado con QRS ancho y sospecha ritmo idioventricular, no está indicado pues recordemos que el ventrículo no tiene receptores colinérgicos, y por tanto no habrá respuesta a éste nivel. Por el contrario se han documentado respuestas paradójicas en algunos casos, con deterioro aún mayor de la frecuencia cardíaca (11).
Disfunción del Nodo sinusal (Síndome del seno enfermo)
Se presenta después de un daño estructural del nodo sinusal, frecuente en pacientes de edad avanzada. En los Estados Unidos estiman que se presenta un caso por cada 600 personas mayores de 65 años (2). Se encuentra por estudios patológicos un reemplazo del nodo por tejido fibroso, y puede hacerse manifiesto con el uso de fármacos como los beta-bloqueadores, calcio-antagonistas, digitálicos, en casos de hipotiroidismo, hipertensión endocraneana, desequilibrios electrolíticos como la hipercalemia, o exceso de tono vagal.
Funcionalmente hay dificultad del nodo sinusal para generar y transmitir sus impulsos, por lo cual el paciente va a presentar bradicardia sinusal, pausas sinusales, bloqueos sinoatriales, paros sinusales y francas asistolias que se van a acompañar de síntomas sincopales, casi sincopales, mareos, falla cardíaca y hasta convulsiones (11,17). Electrocardiográficamente habrá retraso en la formación de las ondas P con diferentes grados de pausas, paros sinusales, y asistolias, que obligan a la generación de latidos o ritmos de escape. En ocasiones se documenta el síndrome de bradicardia - taquicardia, donde alternan de manera abrupta una taquicardia sinusal, flutter, fibrilación auricular, o incluso una taquicardia ventricular, con bradicardia severa (2, 11).
Una vez que se documenta la enfermedad, se programará para el paso de marcapasos definitivo. Si es secundario a fármacos, ellos deben suspenderse y observar la respuesta del paciente. En urgencias se evaluará la presencia de bradicardia sintomática o relativa, para actuar en consecuencia (1,2,3,4,5,11,17). El marcapaso será una indicación inequívoca si se documenta la enfermedad del nodo con bradicardia sintomática, incluyendo los casos en los que el paciente ingiere fármacos esenciales para su tratamiento que no tengan alternativas, o cuando se documenta una incompetencia cronotrópica sintomática (clase l) (16,17).
Principios de manejo del paciente con Bradicardia sintomática y Bradicardia relativa en el servicio de urgencias
Se debe tratar al paciente, no al monitor (5). El manejo inicial de cualquier paciente con bradicardia sintomática o bradicardia relativa (inestables por definición), deberá enfocarse al soporte de la vía aérea, la asistencia respiratoria, el posterior abordaje de una vía venosa, una monitoría estricta, y la toma del electrocardiograma de doce derivaciones para definir mejor el ritmo y tratarlo.
Se debe intentar intervenir causas potencialmente reversibles de la condición actual del paciente (3).
Es indispensable actuar de manera ordenada. Para ello es conveniente realizar un adecuado soporte vital básico y avanzado, haciendo el ABCD primario y secundario (3).
Según éste método, se irán buscando problemas de acuerdo con las prioridades y se irán solucionando uno a uno de la forma más rápida y precisa, como se expone a continuación:
1. ¿El paciente responde al llamado? No responde: Activar el sistema de emergencia de la institución para manejo del paciente en paro o en inminencia de paro cardio-respiratorio (1,3,5). Sí responde: continuar el examen.
2. ¿Está abierta la vía aérea del paciente? No: Proceder a abrirla.
3. ¿El paciente respira? No respira. Iniciar dos respiraciones de rescate, asistencia ventilatoria con respirador manual y flujo de oxígeno de 15 litros por minuto (1,3,5). Sí respira, pero se aprecia dificultad respiratoria: Colocar una cánula de oxígeno a tres litros por minuto y hacer ajustes de la fracción inspirada de oxígeno según datos de oximetría, para obtener saturación mayor de 90 por ciento (1,3,5,18).
4. ¿Cómo es el pulso del paciente, necesita masaje cardíaco o sólo canalizar una vena para uso de medicamentos a demanda? No hay pulso (paciente en paro): iniciar masaje fuerte y rápido a 100 por minuto, sincrónico con la respiración en ciclos de 30 masajes por dos respiraciones asistidas y continuar las maniobras de reanimación de acuerdo con las Guías 2005 por dos minutos (cinco ciclos); luego según la respuesta continuar realizando el ABCD básico y secundario, con énfasis en la realización de un masaje ininterrumpido de calidad, fuerte, profundo, que permita el retroceso completo del tórax (3). No usar el marcapaso transcutáneo durante la reanimación de un paro cardiorrespiratorio (3). Tan pronto se tenga disponibilidad de vía endovenosa ó intraósea, aplicar epinefrina a dosis de 1mg (cada tres a cinco minutos mientras dure el paro) ó vasopresina 40UI (dosis única que reemplaza la primera ó segunda dosis de epinefrina). Una vez corroborada la presencia de paro en asistolia o actividad eléctrica sin pulso con ritmo lento, aplicar atropina a razón de 1mg endovenoso ó intraóseo cada tres a cinco minutos, según respuesta (3). Sí hay pulso (no hay paro cardíaco): Canalizar una vena con cristaloides. Averiguar signos vitales del paciente, oximetría, monitorizar ritmo cardíaco, solicitar un electrocardiograma de doce derivaciones (1,3).
5. Evaluar si los signos y síntomas de bajo gasto son causados por la bradicardia La conducta dependerá de si la respuesta es sí o no. Sí: actuar sin demora, y si el paciente está muy inestable, solicitar que se prepare el marcapasos transcutáneo de inmediato (clase l). Las Guías 2005 dicen textualmente: "Use el marcapasos transcutáneo sin demora para los bloqueos de alto grado (Segundo grado Mobitz ll ó tercer grado): Clase l para bradicardia sintomática (3). El uso de analgésicos opiáceos y sedantes, a pesar de la inestabilidad del paciente, es conveniente, dado lo doloroso del procedimiento. Explicar al paciente qué se va a hacer, por qué y el uso temporal del dispositivo. A pesar de lo que las Guías indican, en la práctica clínica, en ocasiones el paciente no está tan sintomático (esto lo determina el médico tratante), y se puede intentar una aproximación farmacológica mientras se prepara el marcapasos transvenoso, sin la colocación inicial del marcapasos transcutáneo; pero si los signos de inestabilidad son severos, se debe iniciar el marcapasos transcutáneo de manera inmediata. En el siguiente apartado se describirán los pasos a seguir para la implantación del marcapasos transcutáneo que debe estar disponible las 24 horas en el servicio de urgencias. Ordenar la colocación inmediata de atropina endovenosa ó intraósea a razón de 0.5 mg por dosis, mientras está listo el marcapasos transcutáneo. "La administración de atropina (clase ll a) no debe retrasar la implementación del marcapasos externo (Clase l) para pacientes con pobre perfusión" (3). La atropina es un medicamento de primera línea (clase lla) para el manejo de la bradicardia sintomática aguda, en ausencia de causas reversibles. Útil en la bradicardia sinusal, aunque también pueden responder ritmos de la unión auriculo-ventricular, bloqueos de primer grado y de segundo grado Mobitz l (3).
Las Nuevas Guías aseguran que 0.5 mg de atropina endovenosa ó intraósea en un adulto (3), pueden ser suficientes para revertir una bradicardia; si no hay respuesta, las dosis de 0.5 mg deberán repetirse cada tres a cinco minutos hasta un total de 3 mg.
La atropina, por su efecto anticolinérgico, aumenta la frecuencia de descarga del nodo sinusal (aumento de la automaticidad) y mejora la conducción del nodo aurículo-ventricular.
"La atropina está recomendada para, pero no limitada a, pacientes con bradicardia sintomática o relativa, bradicardia con ritmos de escape malignos y asistolia" (11). Los pacientes con bloqueo de segundo grado Mobitz ll y tercer grado con QRS ancho, requieren marcapasos de inmediato y es probable que no mejoren con atropina (3). "Raramente una disminución paradójica de la frecuencia cardiaca se ha observado en pacientes con bloqueo auriculoventricular avanzado después de la administración de atropina "(11). Por tanto, se debe usar con precaución en el caso de bloqueos de segundo grado Mobiz ll y de tercer grado: preferir el marcapasos y colocarlo sin retraso (3).
Otro caso a considerar es el de aquellos pacientes trasplantados del corazón, donde no hay terminales del nervio vago y no van a responder a la atropina (11). Se han reportado casos en los que la atropina causa más bradicardia en un corazón trasplantado (19). Cuando se suministra atropina a un paciente adulto, en dosis muy bajas, menores a 0,5 mg, ocurre una inexplicable respuesta paradójica que parece estar relacionada con efectos parasimpático-miméticos centrales y periféricos, que pueden bajar la frecuencia cardiaca e incluso desencadenar fibrilación ventricular (3, 5). Si la bradicardia es secundaria a un infarto, tener cuidado con la atropina, pues genera taquicardia, aumenta el consumo de oxígeno puede empeorar la isquemia. En éste caso no está contraindicada, pero debe usarse con precaución (3,11). Usar el marcapaso transcutáneo sin retraso tan pronto esté disponible. Si ya se colocó atropina y no funcionó, si el paciente está muy sintomático, si existe bloqueo aurículo-ventricular Mobtiz ll o de tercer grado, preparar el marcapaso transvenoso con urgencia. No olvidar que el uso del dispositivo transcutáneo es muy doloroso y que su utilización sólo debe ser temporal, mientras se inserta el marcapasos transvenoso (3). Iniciar la aplicación de medicamentos inotrópicos si persisten los signos de bajo gasto y mientras está disponible el marcapasos transvenoso. Ellos tienen efecto cronotrópico positivo y pueden mejorar la frecuencia cardiaca y tensión arterial. La dopamina se titula en dosis de dos a 10 micro gramos/Kilogramo/minuto (mcg/kg/min) de acuerdo con las nuevas Guías de Reanimación de 2005 (3). Sin embargo, dosis menores de 4 mcg/kg/ min pueden ser deletéreas para las las vellosidades intestinales (20), los efectos inotrópico y cronotrópico positivos son claros a los 5 mcg/kg/ min (21), por lo cual, y sabiendo que el paciente está inestable, sería aconsejable niciar a ésta dosis, y titular según la frecuencia cardíaca. La epinefrina se coloca en dosis de dos a 10 mcg/ min. El isoproterenol ya no se aconseja más, por sus efectos colaterales relacionados con la hipotensión, la taquicardia severa y consumo elevado de oxígeno, que puede incrementar zonas isquémicas, desarrollar taquicardia ventricular, fibrilación ventricular e hipocalemia (5). Una vez listo, colocar el marcapasos transvenoso, de la manera que se expondrá en el siguiente apartado. Es necesario investigar y tratar de establecer la causa de la bradicardia que ha llevado al paciente a la situación de emergencia: en la tabla 1 se ven causas de descompensación que pueden ser diagnosticables y tratables en el contexto de una emergencia (3).

Si considera que los síntomas no son causados por la bradicardia: ampliar la historia clínica, tratar otras posibles causas de los síntomas, documentadas con paraclínicos según el caso. No se amplía éste punto por no ser el motivo de la revisión.
Marcapasos disponibles en el servicio de urgencias
Marcapasos transcutáneo
Es un dispositivo que libera un impulso eléctrico, de manera repetitiva desde un generador externo ubicado en el desfibrilador, a través de electrodos colocados en la piel, que atraviesan los tejidos hasta llegar al corazón, con el fin de lograr la despolarización eléctrica del miocardio y su subsiguiente contracción (24,25) (Figura 1). Está indicado como primera elección en la bradicardia sintomática (clase l) (3). Ideal en los casos de bloqueo aurículo-ventricular de segundo grado Mobitz ll y en el de tercer grado, pero también debe colocarse en otras bradicardias sintomáticas, cuando el médico piensa que la bradicardia es la causa de la inestabilidad (1, 3, 5, 11). El cambio entre las Guías 1997 y 2000, con respecto a las actuales (2005), está en que ahora se debe pensar primero en el marcapaso transcutáneo, clase l en bradicardias sintomáticas o relativas, y luego en la atropina (1,3,5). En la práctica clínica es posible que esté disponible primero la atropina, pero se debe disponer todo de tal manera, que el marcapasos esté listo en el servicio de urgencias, de forma inmediata y las 24 horas del día.

Entre las ventajas del aparato están la de no ser invasivo, poderse colocar al lado de la cama del paciente, requerir un mínimo de entrenamiento para aprender a colocarlo, poderlo iniciar con gran rapidez y desconectarlo en cualquier momento (5).
Entre las desventajas están: el dolor severo que produce el paso de la corriente, la necesidad de colocar analgésicos y sedantes que son cardiodepresores en un paciente que ya está hemodinámicamente comprometido, el riesgo de daño en la piel por quemaduras cuando se prolonga su uso (aunque éste problema ha disminuido en los equipos más modernos que utilizan electrodos más grandes sobre la piel, y pasan corriente en una mayor cantidad de tiempo) (5) y, en ocasiones, la falta de captura efectiva a pesar de múltiples intentos (3). Otro problema que tienen estos aparatos, es que a veces es difícil reconocer las ondas de captura, y espigas gigantes enmascaran fibrilaciones ventriculares, obviamente tratables. Este problema puede evitarse utilizando en el monitor un filtro de la unidad de marcapasos (5,24). Si el monitor que se va a utilizar no es parte de la unidad de desfibrilador-marcapasos, se necesita un adaptador de salida para anular la espiga eléctrica grande e interpretar el QRS que es mucho más pequeño (5,26).
Para el correcto funcionamiento del marcapasos externo, los electrodos deben tener buena cantidad de gel conductor, deben estar bien adosados a la piel y se debe evitar el vello torácico, con el fin de disminuir la impedancia o resistencia de los tejidos al paso de la corriente eléctrica. La corriente o flujo de electrones hacia el miocardio (Output) debe ajustarse en un rango alto para vencer dicha resistencia: hasta 200 mA (miliamperios). En pacientes con mucho vello torácico, se recomienda cortarlos, no rasurarlos, para que haya menor daño en la piel con la corriente eléctrica (5).
Cuando se utiliza el marcapasos transcutáneo, se colocan frecuencias desde 80 descargas por minuto, se va aumentando la corriente hasta lograr una correcta captura del impulso eléctrico y una despolarización que logre una contracción del miocardio. Para ello se deben observar los complejos del monitor y evidenciar el momento en que las espigas producidas por el marcapasos se acompañen de un QRS ancho.
Luego se aumentan los miliamperios en un 10 por ciento de aquellos con que se logró la captura (5). Palpar la frecuencia de pulso del paciente a nivel de la carótida o femoral, para detectar el momento en que se inicia la correcta captura de los impulsos y las descargas del aparato son iguales en número a la frecuencia de pulso, es otro método para detectar el correcto funcionamiento del aparato, pues a veces es tan grande la espiga que se produce en el monitor, que es difícil interpretar la imagen.
La medición del pulso con una línea arterial es útil en el monitoreo del funcionamiento del marcapasos transcutáneo, pero puede ser demorado y requiere transductor especial no siempre disponible en nuestros servicios (5). Entre las causas para una pobre captura del marcapasos transcutáneo o la necesidad de una mayor intensidad de la corriente, están el tórax en tonel, atrapamiento aéreo y el derrame pericárdico moderado a severo (5, 27).
La antigua recomendación de las Guías de 1997 (5) y Guías 2000 (1) de utilizar el marcapasos transcutáneo en la fase inicial de un paro en bradicardia- asistolia, ha sido abandonada ante la poca efectividad de dicho aparato en ausencia de actividad cardíaca. No se debe perder tiempo precioso de reanimación y masaje cardíaco efectivo, en tratar de ajustar un aparato que no mejora resultados inmediatos, ni a largo plazo en el paciente en paro (3).
Procedimiento para el paso de marcapasos transcutáneo:
1. Informar al paciente acerca del procedimiento que se va a realizar, sus indicaciones, la importancia para el manejo de su inestabilidad, el dolor que va a generar la corriente eléctrica, la posibilidad de usar analgésicos potentes y sedantes para el tratamiento del dolor, la naturaleza transitoria del procedimiento.
2. Conectar los dos cables del marcapasos a los electrodos (ápex y esternón).
3. Retirar el adhesivo de los electrodos y colocarlos en el tórax, a la altura del ápex y en la región infraclavicular derecha.
4. Conectar los dos cables al monitordesfibrilador- marcapasos.
5. Encender el aparato en el modo de marcapasos.
6. Ajustar la frecuencia del marcapasos a 80 latidos por minuto.
7. Aumentar progresivamente la corriente (output o salida) hasta 200 mA, ó hasta el momento en que el monitor detecte una espiga de marcapasos seguida de un QRS ancho. Detectar el pulso femoral o carotídeo, para confirmar la captura, teniendo la precaución de no confundir el latido cardíaco con las contracturas musculares ocasionadas por el marcapasos. Los aparatos modernos, que tienen incorporadas las funciones de monitor, desfibrilador y marcapasos, están fabricados para activar su desfibrilador a través del electrodo del marcapasos transcutáneo (desfibrilador manos libres), sin necesidad de utilizar las paletas convencionales, facilitando así el manejo agudo de la fibrilación ventricular, si se presenta.
8. Hacer un control de signos vitales del paciente, corroborar la captura en un trazo de electrocardiograma, revisar si el paciente mejoró. Si no es así, pasar de inmediato el marcapasos transvenoso (3).
Como ya se había comentado, el dolor ocasionado por el paso de corriente debe manejarse con opiáceo en dosis crecientes , sedación con benzodiazepinas, o con ambas medicaciones (5, 25). Podría intentar el uso de fentanyl a razón de 1 a 2 microgramos/ kilo/ bolo, Midazolam a razón de 0.05 a 0.1 miligramos/ kilo/ bolo. Marcapasos transvenoso Es un dispositivo que brinda al corazón una corriente eléctrica de manera intermitente, a partir de un generador externo conectado a un electrodo y ubicado en el endocardio por vía endovenosa. Estimula al miocardio a una frecuencia predeterminada, originando una contracción cardíaca (5) (Figura 2).
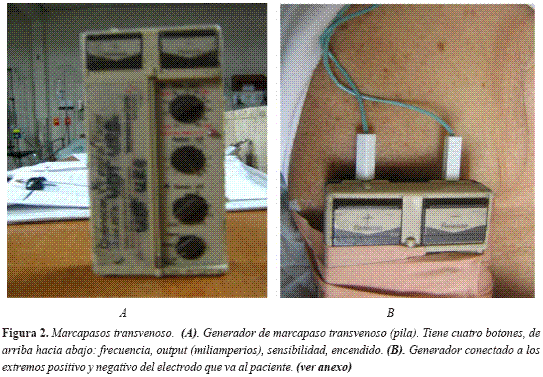
El electrodo se puede colocar en aurícula o ventrículo derechos, a través de una vena central, ya sea subclavia, yugular, braquial o femoral. Para efectos de una situación de emergencia, el objetivo es la colocación del electrodo en ventrículo derecho.
El marcapasos transvenoso está indicado para el manejo de las bradicardias sintomáticas en el servicio de urgencias, cuando el médico determina que ellas son la causa de inestabilidad del paciente, cuando han fallado las medidas terapéuticas como el uso de atropina, dopamina y epinefrina endovenosas, o cuando el marcapasos transcutáneo no ha sido inefectivo.
En otras ocasiones el marcapaso transvenoso se coloca cuando todo está listo, después de haber usado el transcutáneo como un puente mientras se preparan los materiales requeridos y se obtiene un ambiente hospitalario apropiado (5).
Entre las ventajas del marcapasos transvenoso están: el menor requerimiento de corriente eléctrica, con una corriente de más de 0 hasta 20 mA es capaz de estimular el miocardio, es más cómodo para el paciente, no le ocasiona dolor pues no siente el paso de la corriente durante el correcto funcionamiento del equipo.
Otra ventaja es la utilidad, a través de sobreestimulación, en el control de algunas taquicardias de origen ventricular ó supraventricular, refractarias a manejo farmacológico o cardioversión eléctrica (11,28,29,30). En estos casos, se aumenta la frecuencia del marcapasos, por encima de la que tiene el paciente, y por unos segundos, se deja actuar a esa mayor frecuencia, procedimiento que en ocasiones es suficiente para hacer desaparecer la taquicardia ó prevenir su recurrencia (5).
Las desventajas del marcapasos transvenoso incluyen: la demora en la colocación del aparato, al ser un procedimiento invasivo que requiere equipo especial, ropa quirúrgica, procedimientos de asepsia y antisepsia, comparte las complicaciones mecánicas, técnicas e infecciosas de los catéteres centrales (hematomas, punciones arteriales, hemorragias, neumotórax, lesiones vasculares, sepsis) (22,23); requiere personal entrenado en las técnicas de inserción y en la capacidad de detectar la captura y posición del electrodo.
Se han documentado rupturas ventriculares. La fluoroscopia es el método más seguro para la colocación apropiada del marcapasos en el ventrículo derecho, pero requiere entrenamiento adicional en la anatomía fluoroscópica del tórax (5).
Para la correcta colocación del marcapasos transvenoso se recomienda informar al paciente acerca del procedimiento, indicaciones y uso del aparato en el contexto del manejo de una emergencia. Procedimiento para el paso de marcapasos transvenoso:
1. Preparar del equipo: equipo de reanimación, monitor cardiaco (los actuales tienen incorporado el marcapasos transcutáneo y el desfibrilador), aspirador de secreciones, anestesia local (lidocaina al 1 ó 2 por ciento sin epinefrina), introductor del marcapasos (consta de aguja para infiltrar anestésico, aguja para punción vascular, guía de alambre, dilatador, camisa o vaina para el marcapasos, protector plástico para el electrodo, bisturí), electrodo para el marcapasos (conductor eléctrico flexible de 80 a 100 cm de largo con dos terminales, uno positivo y otro negativo, para conectarlos al generador de impulsos o pila del marcapasos), seda para fijar la camisa o vaina del introductor, elementos de asepsia y antisepsia, gasas, sustancias antisépticas, gorros, tapabocas, ropa estéril (incluye batas y campos quirúrgicos), guantes estériles.
2. Revisar al paciente, definir el sitio de punción y colocarlo en la posición adecuada.
3. Realizar asepsia y antisepsia, según protocolos y colocar campos quirúrgicos (11).
4. Con el paciente en decúbito dorsal, preferir la vía yugular derecha más directa para el abordaje ventricular derecho; en éste momento no se conoce si el paciente va a requerir marcapasos definitivo, por tanto, se debe dejar libre la vía subclavia para facilitar futuros procedimientos. Seguir la técnica de Seldinger (5).
Para el acceso yugular vía posterior, rotar la cabeza del paciente 15 a 20 grados a la izquierda, localizar el músculo esternocleidomastoideo y la vena yugular externa. La punción se hará posterior al músculo esternocleidomastoideo y posterior a la vena yugular externa, un centímetro por arriba de la intersección de éstos dos reparos. Una vez introducida la aguja, se acercará la jeringa a la oreja derecha del paciente y hacia abajo, a la superficie de la cama, dirigiendo la punta de la aguja a la articulación esternoclavicular ipsilateral ("como si se fuera a sacar la punta de la aguja por ésta articulación"), aspirando todo el tiempo con el émbolo de la jeringa hasta el momento en que retorne la sangre venosa.
Para el acceso por vía yugular anterior, la cabeza del paciente debe rotarse 45 grados a la izquierda, se deben buscar los haces de inserción del músculo esternocleidomastoideo a la clavícula (esternal y clavicular); la punción se hará en el vértice del ángulo formado entre los dos haces, que queda 2.5 a 4 cm por arriba de la clavícula. Buscar la tetilla ipsilateral y dirigir hacia allí la punta de la aguja, en un ángulo de 15 a 30 grados de la superficie de la piel del paciente. Aspirar con el émbolo de la jeringa todo el tiempo hasta lograr el retorno de sangre venosa.
5. Retirar la jeringa de la aguja que está dentro de la vena, pasar la guía de alambre a través de la aguja, retirar la aguja y dejar la guía adentro; revisar en el monitor la posible aparición de arritmias asociadas con el estímulo que el alambre hace al endocardio. Incidir con el bisturí el punto de inserción de la guía para facilitar el paso del dilatador. Pasar el dilatador completamente a través de la guía, con movimientos suaves, como atornillándolo a la piel, sin soltar en ningún momento la guía para evitar que ella entre al torrente circulatorio arrastrada por el flujo sanguíneo. Sacar el dilatador, dejando dentro la guía, colocarlo dentro de la camisa o vaina del introductor ajustándolos entre sí para que formen un solo cuerpo. Introducir a través de la guía, camisa y dilatador al mismo tiempo. Sacar el dilatador y guía, dejando adentro la camisa del introductor solamente. Confirmar el retorno venoso a través de la camisa, conectar una jeringa y aspirar sangre venosa, luego conectar una solución salina estéril al conector lateral de la camisa, dejar pasar líquido, comprobar de nuevo el retorno (5). Fijar con seda y aguja la camisa a la piel del paciente.
Hacer una nueva limpieza del área, retirando cualquier evidencia de sangre y cambiar los guantes con el fin de preparar el electrodo del marcapasos que está completamente estéril. Tomar el electrodo con cuidado, teniendo la precaución de no contaminarlo con ningún elemento, colocarlo dentro del protector de plástico que viene con el equipo introductor, teniendo en cuenta que esté en posición correcta, es decir, que una vez que se ubique el electrodo, el protector plástico pueda cerrarse contra la camisa del introductor.
6. Ordenar que se prepare la pila del marcapasos, en la que se encuentran botones ajustables para encendido, intensidad de la corriente (miliamperios o output), sensibilidad, y frecuencia de disparo o descarga.
7. Ordenar a un ayudante que conecte los terminales positivo y negativo del electrodo, a su sitio correspondiente en la pila o generador de corriente.
8. Ordenar los parámetros iniciales así:
- Frecuencia de descargas del marcapasos: 80 por minuto. Su función se confirma con el encendido de una luz con cada descarga programada.
- Corriente eléctrica, salida ó output: tiene opciones de 0 a 20 mA; inicie con 3 mA, vaya aumentando cuando crea que el electrodo ya está ubicado en el ventrículo (25 o más centímetros), hasta lograr la captura. A más corrien te, mayor el tamaño de la espiga que se verá en el monitor. En pacientes muy inestables puede comenzarse con el output máximo (20 mA) y después de obtener la captura, se disminuirá y buscará el output ideal.
- Sensibilidad: capacidad del aparato de detectar la actividad eléctrica del paciente. Opciones de: asincrónico y sensibilidad de 0 a 10 milivoltios (mV). Su actividad se aprecia por el encendido de una luz, que se prende con los latidos del paciente.
La opción asincrónico significa que el marcapasos no detectará al paciente y disparará de manera fija. La opción sensibilidad mayor de 0 hasta 10 mV, significa que el aparato es capaz de detectar la actividad del paciente y en ese caso se inhibirá su descarga. Cuando se coloca ésta opción, la luz se encenderá cuando el paciente tenga una contracción espontánea, con lo cual se inhibirá el marcapasos. Si el botón de sensado enciende por encima de cinco lo más probable es que el electrodo esté en ventrículo.
Para el paso de marcapasos de emergencia, se sugiere dejar el botón de sensibilidad en asincrónico, dado que no deseamos en éste momento que el marcapasos se inhiba con la actividad del paciente, sino que capture lo más pronto posible y podamos ver las espigas seguidas de los complejos anchos propios del marcapasos con captura.
9. Introducir el marcapasos hasta 20 cm (el electrodo tiene marcas cada 10 cm) y encender la pila. Se buscan en el monitor las espigas que informan que la punta del marcapasos ya va entrando a la aurícula.
10. Iniciar movimientos antihorarios, tratando de introducir el electrodo dos a tres cm en cada movimiento. También puede usarse la inspiración del paciente para introducir el electrodo en el momento que se favorece el flujo sanguíneo a la aurícula gracias al cambio de presiones de la caja torácica. Algunos electrodos tienen un balón insuflable en la punta para que sea introducido más fácilmente, a favor de la corriente sanguínea. Se va observando constantemente el monitor en busca del momento en que las espigas del marcapaso, que representan el impulso eléctrico originado por el generador, sean seguidas de complejos QRS anchos, que indican que el endocardio ha sido contactado y que dicho impulso eléctrico ha originado una despolarización cardíaca con la subsiguiente contracción del miocardio (lo que se denomina captura del impulso por el miocardio).
Otra manera segura de colocar el electrodo es conectándolo a una derivación precordial, después de haber instalado el electrocardiógrafo con las derivaciones estándar de los miembros; de ésta forma, a medida que el electrodo se acerca a la punta del corazón (sitio ideal de ubicación del electrodo), la ondas van cambiando: la onda P disminuye hasta desaparecer, el QRS aumenta su tamaño y finalmente el ST se eleva. Con ésta técnica, sólo en ese momento se encendería el generador y se ajustaría la corriente ó output (4).
11. En el momento en que se logra que el miocardio capture el impulso eléctrico, se puede estimular al paciente para que se mueva o tosa, con el fin de corroborar que el electrodo no se suelte fácilmente del endocardio. La corriente ideal es aquella en la que todas las espigas generan complejos QRS anchos; por seguridad, el número final de miliamperios debe ajustarse 1.5 a dos veces encima del valor mínimo de captura (5). Si comenzó con el output máximo, luego de obtener la captura, disminuya lentamente el número de miliamperios hasta obtener el valor mínimo de captura. En éste momento, suba 1.5 a dos veces el valor encontrado y deje éste dato consignado en la historia clínica.
12. Una vez corroborada la captura, se cierra el protector del electrodo contra el conector de la camisa, revisando que quede bien ajustado.
13. Se fija la pila del marcapasos para impedir el fácil desplazamiento del electrodo. Se cubre el sitio de inserción, se marca con fecha, hora, nombre del operador.
14. Se debe dejar constancia del procedimiento en la historia clínica incluyendo a cuántos centímetros capturó el impulso y tomar radiografía del tórax con el fin de observar la posición del electrodo y descartar complicaciones vasculares y pulmonares.
15. Tomar un electrocardiograma de doce derivaciones: como el electrodo queda en ventrículo derecho, las espigas irán seguidas de un QRS ancho con morfología de bloqueo de rama izquierda, indicando la correcta colocación del aparato). Si las espigas van seguidas de complejos con morfología de bloqueo de rama derecha, considere circunstancias que favorezcan el paso del electrodo a ventrículo izquierdo, a saber: presencia de comunicaciones inter-auriculares o ventriculares, paso de electrodo a través de seno venoso, o ruptura de septum durante el procedimiento.
16. Verificar con frecuencia el estado del paciente y su respuesta a la terapia.
17. Registrar en la historia clínica todos los datos del paciente y una descripción detallada de los procedimientos realizados.
18. Si lo considera necesario, solicitar traslado a la unidad de cuidados intensivos.
Conclusiones
Las bradicardias son un frecuente motivo de consulta en los servicios de urgencias.
El médico que atiende la emergencia debe determinar si el paciente tiene o no bradicardia, definir la presencia de bradicardia sintomática ó relativa, evaluar si los hallazgos clínicos del paciente se correlacionan con la bradiarritmia.
De ser así, deberá estar entrenado para actuar de manera ordenada y lógica, brindando un manejo óptimo y oportuno, que incluya una correcta reanimación cerebro-cardio-respiratoria en los casos que sea necesario, la adecuada elección de los fármacos que puedan mejorar la sintomatología del bajo gasto, y el conocimiento necesario para la colocación y monitoreo de los marcapasos en el servicio de urgencias.
En resumen, el manejo inicial de cualquier paciente con bradicardia sintomática o relativa, deberá enfocarse al soporte de la vía aérea y la respiración, el posterior abordaje de una vía venosa, una monitoría estricta, y la toma del electrocardiograma de doce derivaciones para definir mejor el ritmo y tratarlo con los recursos tecnológicos y farmacológicos disponibles, a saber: marcapasos transcutáneo y transvenoso (clase l), atropina (clase lla), dopamina y epinefrina, además de buscar e intervenir causas potencialmente reversibles de la condición actual del paciente.
Finalmente, es necesario redefinir los conceptos de frecuencia cardíaca normal y bradicardia sinusal.
Agradecimientos
Al Doctor Guillermo Mora, Profesor asociado, Especialista en Medicina Interna, Cardiología y Electrofisiología, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá.
Gladys Alfonso Hernández MD
Especialista en Medicina Interna,
Profesora Asociada
Departamento de medicina Interna
Facultad de Medicina,
Universidad Nacional de Colombia. Bogotá.
Correspondencia: galfonsoh@unal.edu.co
Referencias
1. Cummins RO, Field JM, Hazinski MF, et al. AVCA Manual para Proveedores, Buenos Aires. Fundación Interamericana de Corazón, American Heart Association. Asociación Civil de Investigación y Desarrollo en Salud (ACINDES); 2002: 145-156. [ Links ]
2. Mangrum JM, DiMarco JP. The evaluation and management of bradycardia. N Engl J Med 2000. 342: 703 -709. [ Links ]
3. American Heart Association Guidelines for cardiopulmonary resuscitation and Emergency cardiovascular care. Circulation 2005. 112 (Supplement): IV-1 -IV -211. [ Links ]
4. Kapoor WN. Syncope. N Engl J Med 2000; 343: 1856 -1862. [ Links ]
5. Cummins RO, Ornato JP, Abramson NS, et al. Reanimación Cardiopulmonar Avanzada. Fundación Interamericana de Corazón, American Heart Association; 1997: 3-1 - 8-13. [ Links ]
6. Bio-Máquinas: Generalidades sobre marcapasos. Marcapasos de Bioingeniería on the Net. Disponible en: www.bioingenieros.com/bio-máquinas/marcapasos/ generalidades htm-10k (Consultado en Agosto de 2006). [ Links ]
7. Jiménez LR. Historia (no tan) breve de la electrocardiografía. Traducido del libro del Dr. Jenkins D. En: Emergencia. com. Urgencias, emergencias y catástrofes prehospitalarias en español. Disponible en www.emergencia. com/html/historia_ecg/-67K- (Consultado en Agosto de 2006). [ Links ]
8. Fye WB. A history of the origin, evolution and impact of electrocardiography. Am J Cardiol 1994; 73: 937 -949. [ Links ]
9. INCC. Marcapasos electrofisiología. Cómo funciona un marcapasos. En INCC (Instituto Nacional de cirugía cardiaca) Disponible en www.incc.com.uy/mp/ mp1.html-10k- Montevideo, Uruguay. (Consultado en Agosto de 2006). [ Links ]
10. Pontificia Universidad Católica de Chile. "Medicina del Positivismo. Instrumentación clínica". En: Apuntes Historia de la Medicina. Disponible en http://escuela.med.puc.cl/publ/historiamedicina/sigloXXIInstrumentaciónhtml (Consultado en Agosto de 2006). [ Links ]
11. David A, Wald DO. Cardiac arrythmias in Current Emergency Diagnosis and treatment. 5th edition. International Edition. Lang Current Series. Mac Graw Hill 2003: 356 -389. [ Links ]
12. Massie BM, Amidon TM. Heart in Current Medical Diagnosis and treatment. 45th Edition. International Edition. Lange Current Series. Mac Graw Hill 2006: 312-315. [ Links ]
13. Spodick DH, Raju P, Bishop RL et al. Operational definition of normal sinus heart rate. Am J Cardiol 1992; 69: 1245 -1246. [ Links ]
14. Spodick DH. Survey of selected cardiologists of normal heart rate. Am J Cardiol 1993; 72: 487 -488. [ Links ]
15. Gregoratos G, Cheitlin MD, Conill A, et al. ACC/AHA Guidelines for implantation of cardiac pacemakers and antiarrythmia devices: A report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines (Committee on pacemaker implantation). J Am Coll Cardiol 1998; 31: 1175-1209. [ Links ]
16. Matiz H, Gutierrez de Piñeres O. Curso-taller de arritmias cardiacas. Bogotá. Editorial Kimpres Ltda; 2006: 33 -40. [ Links ]
17. Gregoratos G, Abrams J, Epstein A, et al. . ACC/ AHA Guidelines for implantation of cardiac pacemakers and antiarrythmia devices. Pocket Guidelines. J Am Coll Cardiol 2002; 40: 1703 -1719. [ Links ]
18. Antman EM, Anbe DT, Armstrong PW, et al. ACC/ AHA Guidelines for the management of patients with ST- elevation myocardial infarction- executive summary: a report of The American College of Cardiology/ American Heart Association Task Force on Practice Guidelines (Writing committee to revise the 1999 Guidelines for the management of patients with acute myocardial infarction) Circulation 2004; 110: 588 -636. [ Links ]
19. Bernheim A, Fatio R, Kiowski W, Weilenmann D, et at. Atropine often results in complete atrioventricular block or sinus arrest after cardiac transplantation: an unpredictable and dose-independent phenomenon. Transplantation 2004; 77: 1181 -1185. [ Links ]
20. Hernández G, Tomicic V. Efectos de las catecolaminas sobre la perfusión esplácnica en la sepsis. En: Pontificia Universidad Católica de Chile. Facultad de Medicina. Programa de Medicina Intensiva. Apuntes de Medicina. Disponible en http//escuela.med.puc.cl/páginas/publicaciones/MedicinaIntensiva/Efectos.html-38k- (Consultado en Agosto de 2006). [ Links ]
21. Beale RJ, Hollenberg SM, Vincent JL, et al.Vasopressor and inotropic support in septic shock: An evidence- based review. Crit Care Med. 2004; 32 (11): (Suppl) S455 -S465. [ Links ]
22. McGee DC, Gould MK. Preventing complications of central Venous Catheterization. N Engl J Med 2003; 348: 1123 -1133. [ Links ]
23. Darouiche RO. Treatment of Infections associated with surgical implants. N Engl J Med 2004; 350: 1422 -1429. [ Links ]
24. Madse JK, Meibom J, Videbak R, et al. Transcutaneous pacing: experience with the Zoll non-invasive temporary pacemaker. Am Heart J 1988; 116: 7 -10. [ Links ]
25. Zoll PM, Zoll RH, Belgard AH. External non-invasive electric stimulation of the heart. Crit Care Med 1981; 9: 393 -394. [ Links ]
26. Zoll PM, Zoll RH, Falk RH, et al. External noninvasive temporary cardiac pacing: Clinical trials. Circulation 1985; 71: 937 -944. [ Links ]
27. Hedges JR, Syverud SA, Dalsey WC, et al. Threshold, enzymatic and pathologic changes associated with prolonged transcutaneous pacing in a chronic heart block model. J Emerg Med 1989; 7: 1-4. [ Links ]
28. Shah CP, et al. Clinical approach to wide QRS complex tachycardias. Emer Med Clin North Am 1998; 16: 331. [ Links ]
29. Passman R, et al. Polymorphic ventricular tachycardia, long QT syndrome, and Torsades Pointes. Med Clin North Am 2001; 85: 321. [ Links ]
30. Sgarbossa EB. Recurrent atrial fibrillation. Am Heart J 1996; 131(6): 1233-4. [ Links ]













