Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Gerencia y Políticas de Salud
Print version ISSN 1657-7027
Rev. Gerenc. Polit. Salud vol.10 no.21 Bogotá July/Dec. 2011
Paola Andrea Mosquera **
Jinneth Hernández ***
Román Vega-Romero ****
Cesar Junca *****
* Este artículo de investigación se desprende del proyecto "Aprendiendo de la experiencia de APS en Bogotá y Santander", financiado por Colciencias, la Secretaría de Salud Distrital de Bogotá (convenio 693 de 2010 FFDS-PUJ) y la Universidad de Ottawa.
** Psicóloga, especialista en Epidemiología, Msc Política Social, Ph.D (c) Public Health. Docente e investigadora en sistemas de salud y APS, PUJ-UNAL-FUS. Correo electrónico: paolamosquera@gmail.com
*** Médica, MSc Sistemas de Salud, investigadora en evaluación de sistemas y programas de salud y APS. Correo electrónico: jinnether@hotmail.com
**** Médico, Msc Administración en Salud, Ph.D en Administración y Políticas en Salud, profesor asociado e investigador de la Facultad de Ciencias Económicas y Administrativas de la Pontificia Universidad Javeriana. Correo electrónico: rrvega.romero@gmail.com
***** Psicólogo social, docente e investigador en la Universidad Distrital. Correo electrónico: cesarjunca@gmail.com
Fecha de recepción: 28-07-11 Fecha de aceptación: xxxxx
Resumen
Con el objetivo de describir la forma en que se implemento la estrategia de APS en el Hospital Pablo VI Bosa (HPVI) y los factores favorecedores y limitantes de dicha implementación, se realizó un análisis cualitativo de material documental, entrevistas a profundidad con actores institucionales y talleres con funcionarios y comunidad. A partir de la triangulación de información se estructuró una síntesis narrativa que describe la experiencia en la localidad. Dentro de los principales hallazgos se encuentra una interesante apuesta del modelo de gestión que visualiza a la APS como estrategia central y la complementa con otras estrategias propuestas por el Distrito para la ejecución de su política pública, se destaca el fortalecimiento de las dinámicas comunitarias que aunque, limitadas mayoritariamente a lo institucional, han sido significativas en materia de sostenibilidad. Los factores favorecedores y limitantes identificados son de diversa índole, pero todos ellos relacionados con la forma de ejecutar la política pública y las dinámicas institucionales.
Palabras clave autor: atención primaria de salud, implementación de plan de salud, análisis cualitativo.
Palabras clave descriptor: atención primaria de la salud - Barrio Bosa (Bogotá, Colombia), promoción de la salud -- Barrio Bosa (Bogotá, Colombia), calidad de la atención de salud - Barrio Bosa (Bogotá, Colombia), salud pública - aspectos sociales - Barrio Bosa (Bogotá, Colombia), Investigación cualitativa - métodos -- Barrio Bosa (Bogotá, Colombia).
Abstract
In order to describe the way in which a strategy APS was implemented at Hospital Pablo VI Bosa (HPVI) and to describe predisposing factors and limitations of such an implementation, a qualitative analysis of documentary material, in-depth interviewing with institutional actors and officials and community workshops was performed. From the triangulation of structured information was drafted a narrative synthesis that describes the experience in the area. Among the main findings is an interesting bet management model that views the APS as a central strategy and complements other strategies proposed by the District for the implementation of its public policy emphasizes the strengthening of community dynamics that although, mainly limited to institutional issues, have been significant in terms of sustainability. Favoring and limiting factors identified are diverse, but all related to how to implement public policy and institutional dynamics.
Keywords author: primary health care, health plan implementation, qualitative analysis.
Keywords plus: Primary Health Care -- Barrio Bosa (Bogotá, Colombia), Health Promotion -- Barrio Bosa (Bogotá, Colombia), Quality of Health Care -- Barrio Bosa (Bogotá, Colombia), Public Health - Social aspects -- Barrio Bosa (Bogotá, Colombia), Qualitative Research - Methods -- Barrio Bosa (Bogotá, Colombia).
Resumo
A fim de descrever a maneira pela qual a estratégia APS foi implementada no Hospital Paulo VI Bosa (HPVI) e fatores predisponentes e as limitações de tal implementação, foi realizada uma análise qualitativa do material documental, entrevistas em profundidade com os atores institucionais e oficinas com funcionários e comunidade. A partir da triangulação da informação estruturou-se uma síntese narrativa que descreve a experiência na localidade. Como principais achados surgiu a aposta por um modelo de gestão que visa a APS como estratégia central e complementa-a com outras estratégias propostas pelo Distrito para a execução das suas políticas públicas. O enfasis no fortalecimento da dinâmica da comunidade que, embora, limitada principalmente ao institucional, foi significativa em termos de sustentabilidade. Identificaram-se fatores favorecedore e limitantes diversos, mas todos relacionados à forma de implementar políticas públicas e às dinâmicas institucionais.
Palavras chave autor: cuidados primários de saúde, implementação de plano de saúde, análise qualitativa
Palavras chave descritor: atenção primária à saúde - Barrio Bosa (Bogotá, Colômbia), promoção da saúde - Barrio Bosa (Bogotá, Colômbia), qualidade da assistência à saúde - Barrio Bosa (Bogotá, Colômbia), saúde pública -- aspectos sociais - Barrio Bosa (Bogotá, Colômbia), pesquisa qualitativa - métodos - Barrio Bosa (Bogotá, Colômbia).
Introducción
El gobierno de la ciudad de Bogotá, a partir del Plan de Desarrollo del 2004 y su política de salud, decide poner en práctica la estrategia de Atención Primaria de Salud (APS), desde un enfoque de calidad de vida en la red pública de servicios de salud adscrita a la Secretaría Distrital de Salud-SDS (1). La puesta en marcha de la APS busca mejorar el estado de salud de la población y reducir las inequidades, a través de la optimización del acceso a la atención integral en salud; la garantía de la continuidad en la atención; la articulación de las acciones individuales y colectivas y el impulso de la acción intersectorial por la salud y la participación comunitaria y social (2).
La APS en Bogotá se orienta, según las directrices generales de la Secretaría Distrital de Salud, por la orientación de salud familiar y comunitaria y se articula con la Estrategia Promocional de Calidad de Vida y Salud (EPCVS) para promover estilos de vida saludables desde la perspectiva de responsabilidad social y el reconocimiento de los determinantes sociales de la salud (2).
La Empresa Social del Estado (ESE) Hospital Pablo VI Bosa (HPVI), ubicado en la localidad de Bosa, acoge en el año 2004 la implementación de la estrategia de APS que, según el lineamiento oficial, se desarrolla desde el programa Salud a su Hogar (SASH) (posteriormente llamado Salud a su Casa-SASC). El HPVI ha sido uno de los hospitales públicos pioneros en la implementación de la APS en el Distrito, modificando su modelo de gestión e incluyendo la APS en su plataforma estratégica. A la fecha, el HPVI ha presentado valiosos desarrollos en el mejoramiento de las condiciones de acceso a los servicios de salud y las condiciones de salud, creando tres nuevos centros de atención primaria (CAP) adicionales a su red ambulatoria habitual conformada por nueve instituciones prestadoras de servicios de salud de baja complejidad y ha logrado caracterizar al 37% de la población en condición de vulnerabilidad.
El análisis del proceso de implementación de la APS en el HPVI en la localidad de Bosa permitió recuperar esta experiencia como una forma de revisar los modos de implementación y los factores que pueden favorecer o limitar el ejercicio de la estrategia en nuestro contexto. Así mismo, la experiencia brindó elementos para reflexionar sobre los aciertos y desafíos de la puesta en marcha de la APS en la ciudad e identificar puntos que requieren fortalecimiento para lograr la meta de proveer calidad en la atención de la población, de acuerdo con los principios y valores de la APS.
El estudio buscó describir la experiencia de implementación de la estrategia de Atención Primaria en Salud (APS) en el HPVI de la localidad de Bosa, con el fin de aportar elementos de análisis sobre sus logros y avances e identificar los principales factores que pueden limitar o facilitar su desarrollo.
1. Métodos y técnicas
Estudio de caso cualitativo realizado en tres fases. En la primera fase se realizó una revisión y análisis documental; en la segunda se llevaron a cabo entrevistas con informantes clave y se profundizó en una acción de la implementación por medio de dos talleres, uno con funcionarios y otro con la comunidad. En la tercera fase se trianguló la información proveniente de las diferentes fuentes y se procedió a estructurar la descripción y análisis de la experiencia.
En la revisión documental se incluyeron y analizaron los documentos que dieran cuenta del desarrollo de la estrategia en la localidad: los planes de desarrollo local del período 2004-2011, el Plan de Desarrollo Institucional del HPVI, los informes trimestrales del ámbito familiar y el componente de Gestión Local, así como informes del plan de intervenciones colectivas PIC.
Se realizaron entrevistas semiestructuradas a cuatro informantes claves de nivel de coordinación y operativo. Durante las entrevistas se abordaron tres factores: el proceso de implementación de la APS, los cambios en el modelo de gestión del Hospital y los factores favorecedores y limitantes del proceso. Las entrevistas tuvieron una duración promedio de dos horas y los participantes fueron seleccionados por la técnica de bola de nieve, teniendo en cuenta que debían haber tenido experiencia y continuidad en el desarrollo e implementación de la estrategia en la localidad y el Hospital.
Con el fin de poder tener una mejor comprensión de la forma como se ha implementado y desarrollado la estrategia y de los factores que la pueden favorecer o limitar, se seleccionó una experiencia significativa, la "Mesa interinstitucional El Toche". Se recuperó la percepción de los sujetos por medio de dos talleres, uno con funcionarios y otro con la comunidad. En el taller con funcionarios y personas que pertenecieron a instituciones públicas con presencia local se trabajó con seis personas; y en el taller con comunidad con nueve. En los talleres se pudo profundizar en la forma como se hacen y se implementan las políticas públicas en la localidad y en el distrito y que permiten conocer la apreciaciones sobre los aciertos y las dificultades del proceso según la mirada de los sujetos que han participado.
Para el análisis de la información se usó el software Atlas Ti, utilizando las siguientes categorías: accesibilidad, atención integral, continuidad, efectividad, equidad, integralidad, coordinación, longitudinalidad, participación, respuesta (a necesidades), territorio, transectorialidad, planificación (de acciones), recurso humano. Las categorías emergentes fueron: compromiso (de la comunidad y los funcionarios) y contexto (social y político).
La organización de la información permitió articular y evidenciar la complementariedad o divergencia de los discursos de los funcionarios y de las personas de la comunidad que participaron en las experiencias. La información fue analizada por dos investigadores y posteriormente se organizó en una síntesis narrativa orientada a describir los cambios institucionales para orientarse a la APS (lugar y papel otorgado a la APS, el esquema de operación de la estrategia, los mecanismos para facilitar el acceso y los procesos de coordinación) y los factores que pueden favorecer y limitar su implementación.
2. Resultados
2.1. Breve caracterización de la localidad de Bosa
Bosa se encuentra ubicada en el suroccidente de la ciudad de Bogotá y, de acuerdo con la división político-administrativa, es la localidad séptima del Distrito Capital. La localidad está conformada por cinco Unidades de Planeación Zonal (UPZ), en las que se distribuye la población de la localidad; éstas son: Central, Occidental -de tipo residencial de urbanización incompleta-, Tintal Sur, Porvenir -de tipo de desarrollo- y Apogeo -de tipo residencial consolidado- (3). Dentro de esta división político-administrativa existen zonas especiales que han sido identificadas como aquellas en las que se concentran un alto porcentaje de problemáticas sociales y que se han denominado "zonas críticas o de concentración de problemáticas". Estas zonas están conformadas por los barrios pertenecientes a las UPZ Bosa Occidental, Bosa Central y Tintal Sur. La población que vive en dichas áreas comparte difíciles condiciones socioeconómicas, muchas de ellas derivadas del desplazamiento forzado, las cuales llevan a desarrollar residencias inadecuadas en sectores sin redes de servicios públicos, vías de acceso, centros educativos o de salud (3).
Para el año 2009 la localidad de Bosa contaba con una población de 554.389 habitantes (4,5), que representan el 7,6% de la población de la capital del país. Los estratos que predominan en esta localidad son 1 (10,91%) y 2 (74,60%) y en menor proporción el estrato 3 (2,28%). En esta localidad también se localiza un cabildo indígena y población de diferentes etnias como los afros y los Romgitanos (4).
En la localidad de Bosa el 67,5% de la población se encuentra afiliada al régimen subsidiado y el 31,2% no cuenta con un régimen de afiliación (vinculadas). El 1,3% restante pertenece al régimen contributivo. Dentro de las principales causas de mortalidad se encuentran las enfermedades del sistema circulatorio, las enfermedades isquémicas y las cerebrovasculares, las enfermedades crónicas de las vías respiratorias y otras causas externas como las agresiones (homicidios).
Debido a la estructura socio-demográfica de la población de la localidad, y a que ésta es considerada un centro de alta movilización de desplazados, en el 2004 Bosa fue clasificada como una de las localidades en emergencia social.
3. Proceso de implementación de la Atención Primaria en Salud en la localidad
El gobierno de la ciudad y las diferentes localidades venían trabajando en la construcción de los diagnósticos locales con participación social 2003, previamente a la implementación de la APS. La realización de los diagnósticos permitió evidenciar que, pese a que los resultados de salud promedio de la población continuaban mejorando, algunos indicadores sugerían que las respuestas institucionales eran aún insuficientes, dadas las necesidades de salud de la población (3); en consecuencia, y como respuesta a los problemas existentes, el gobierno distrital, en el 2004, decide poner en práctica la Atención Primaria de Salud (APS) desde un enfoque de calidad de vida en la red pública de servicios de salud adscrita a la Secretaría Distrital de Salud mediante el programa Salud a su Hogar (SASH) (2,3).
En coherencia con la propuesta distrital, la Empresa Social del Estado (ESE) Hospital Pablo VI Bosa (HPVI) acoge la implementación de la estrategia de APS. El HPVI construyó su plan de desarrollo institucional (Acuerdo 10 del 11 de noviembre de 2004) fundamentado en dos objetivos y en dos proyectos: uno el Sistema Gestión de Calidad y el otro la APS y así lo reafirmó en el Plan de Desarrollo Institucional 2005-2008 (PDI) (6-8).
Con la inclusión de la APS en el PDI, la gerencia aseguró que la estrategia de APS fuera transversal en la organización, desde el equipo directivo hasta el equipo operativo, tanto en los procesos de direccionamiento y misionales como en los de apoyo.
4. Lugar y papel otorgado a la
Atención Primaria en Salud en el modelo
de atención del Hospital Pablo VI
Al realizar el proceso administrativo de planeación de la APS se presentaron algunos cambios institucionales, teniendo en cuenta el proceso colectivo que se generó; uno fue el ajuste del modelo de gestión, el cual buscaba un real impacto en la población de la localidad, afectando de manera positiva los determinantes de la salud para contribuir al mejoramiento de la calidad de vida de la comunidad. Así, el modelo de gestión de la ESE se denominó: "Modelo de Atención Integral con Responsabilidad Social". Este modelo incorpora como estrategias centrales la APS, la Estrategia Promocional de Calidad de Vida y Salud (EPCVS) y el programa gestión clínica segura. De manera progresiva, el modelo fue incorporando la Gestión Social Integral (GSI), la participación, la responsabilidad social corporativa y el enfoque de derechos como ejes y fundamentos de su gestión (ver figura 1) (6-8).
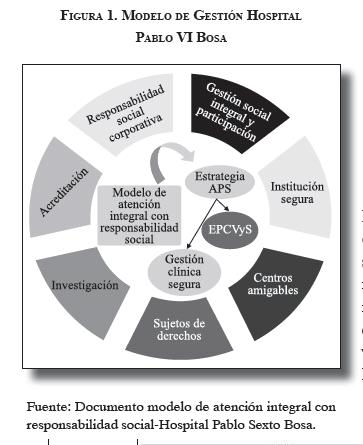
La APS ocupa un rol central en el modelo, dándole contenido a la plataforma estratégica, los objetivos gerenciales y la política de calidad. Es asumida por el Hospital y sus funcionarios como un enfoque que busca prestar una atención integral, integrada y apropiada a lo largo del tiempo, bajo un enfoque de derechos humanos, con énfasis en la promoción y la prevención, garantizando el primer contacto del usuario con el sistema, tomando a las familias y comunidades como base para la planificación y la acción, promoviendo acciones intersectoriales y promoción de la participación social y comunitaria para el abordaje de los determinantes de la salud y de la equidad (7).
La APS desde el punto de vista del Hospital lo que pretende es transformar la visión de salud, la noción de salud y el ejercicio de la salud desde las comunidades; entonces ahí se echa unos cabezazos, como el cuento de metamos a las parteras, a los médicos tradicionales, preguntémosle a la comunidad cómo quiere, cómo nos acercamos ¿sí? Y es muy chévere, y ahí, esa mirada de APS promocional, y es una mirada de gestión, una mirada que pretende conseguir recursos no sólo del sector sino que agarra de otros porque entiende que la salud es una vaina inmensa. Pero APS también tiene unos ejes, por ahí también está la participación, está la gestión, está la transectorialidad y la interdisciplinariedad (entrevista con funcionarios).
El papel asignado a la APS en el modelo de gestión, es el de una visión positiva de la salud y de los servicios de salud que abarca más que los principios asistenciales; así mismo, articula la participación social, el trabajo comunitario y la acción intersectorial como valores y procesos para dar respuestas desde la responsabilidad social (7).
Y esa noción de que es salud desde la perspectiva de la estrategia APS es determinante porque, pues, genera una forma de responder distinta, entonces lo que pretende la estrategia en ese sentido es transformarle a uno esos conceptos y transformarle esa mirada a la gente con la que uno trabaja. Entonces implica que uno entienda, que se desprenda de todo lo que uno ha aprendido alrededor del concepto de salud, es una forma de transformase a uno mismo para poder transformar la realidad (entrevista con funcionarios).
De esta manera, el modelo de gestión del HPVI, apoyado en la APS, formula como eje central el dar respuestas a las necesidades en salud de la población centradas en las personas, las familias y la comunidad. A partir de la identificación de necesidades se busca construir respuestas acordes y contextualizadas a las necesidades identificadas en los territorios. En coherencia con esta orientación, el modelo de gestión presenta una visión holística y multidimensional del ser humano que, desde el enfoque de derechos, implica la provisión continua, integral y coordinada de servicios sociales y de salud por medio de acciones sectoriales e intersectoriales diseñadas para mejorar el estado de salud y fomentar el pleno desarrollo y bienestar de la población (7).
En relación con los servicios de salud, la APS en el modelo de gestión se presenta como una estrategia para organizar la provisión de cuidados en todas las etapas del ciclo vital, incluyendo acciones para la promoción, prevención, curación y rehabilitación. En relación con las prioridades y necesidades sociales de los territorios, busca promover la movilización y articulación de acciones desde el sector salud (actuando como Empresa Social del Estado) hacia otros sectores sociales con el objetivo de actuar conjuntamente y modificar los determinantes sociales de la salud y mejorar la calidad de vida de la población (7).
El HPVI ha incluido en su modelo de atención a la APS de manera central, de tal forma que orienta la gestión y la acción, articulando en el discurso y la práctica las acciones que se realizan en el cuidado y promoción de la salud de las comunidades y las familias. Incluida como elemento central, la APS orienta las acciones del HPVI y se configura como un aspecto fundamental para el mejoramiento de las condiciones de salud y la calidad de vida en la localidad.
5. Proceso de implementación de la estrategia Atención Primaria en Salud
El proceso de implementación de la APS en el HPVI ha ido realizándose a la par del afianzamiento de los cambios institucionales, de tal forma que se han venido realizando acciones de integración e intersectoriales en la atención. El énfasis en la atención a familias desde la operativización en el programa Salud a su Hogar se ha venido articulando con los planes de intervenciones colectivas a partir de la identificación de necesidades provenientes de la caracterización de familias agrupadas en territorios sociales. Ese proceso ha estado acompañado de dinámicas de formación del talento humano que favorecieran la asunción y comprensión de la APS en el modelo de atención, así como de acercamientos de sensibilización y capacitación a los grupos de familias y la comunidad en general. Del proceso de caracterización familiar se desprende un análisis de los grupos familiares y una adecuación de la atención básica (planes de atención).
Durante el primer período de implementación de la APS, el HPVI realizó el plan de acción desde el ámbito familiar (donde se implementa el programa SASH), a la luz de la articulación e integración con el Plan de Atención Básica (PAB) (hoy Plan de Intervenciones Colectivas - PIC), los planes de beneficios del POS subsidiado, atención al vinculado y los proyectos complementarios de la Unidad Ejecutiva Local (UEL), asegurando de esta manera que la APS fuera implementada de manera transversal a todas las acciones de la institución (9).
Un paso previo a la ejecución del plan de acción diseñado para la implementación de la APS fue la vinculación y concientización de los actores institucionales a través de invitaciones a participar en procesos de capacitación y reentrenamiento; la idea de este proceso era que los administrativos y los funcionarios de los niveles operativos y de coordinación se comprometieran con la estrategia y realizaran las labores necesarias en los distintos momentos de su puesta en marcha.
Entonces la tarea que se hizo en el hospital inicialmente fue tratar de cambiar esa idea anterior que se limita a lo asistencial, involucrar y comprometerlos a todos con la estrategia, y ha sido difícil, lamentablemente había gente en los niveles decisorios que no sé, no les interesaba tanto (entrevista con funcionarios).
Así mismo, se realizó la invitación a todas las instituciones y sectores que trabajan en la localidad para vincularse y participar de la implementación de la estrategia, pues se requería el trabajo transectorial y la complementariedad de las acciones.
Entonces para ver un plan de respuesta integral desde APS, había que mirar a quién más podíamos involucrar, entonces ahí ya venía la articulación entre ámbitos y de poder empezar a articular el proceso con otras instituciones para no solamente hacerlo desde el pedacito de cada uno, entonces ahí se da un trabajo articulado, y como que esa si sería una verdadera respuesta integral (entrevista con funcionarios).
De manera paralela al proceso de concientización con funcionarios y líderes de la institución y otros sectores, la estrategia de APS inicia su operativización en la localidad de Bosa a través de la identificación de los territorios más vulnerables clasificados en Zonas Según Condiciones de Vida y Salud en el diagnóstico local 2003 (9). Una vez identificados los territorios, se definieron los sectores con mayor vulnerabilidad, conformando así microterritorios específicos, los cuales corresponden a los barrios o zonas con mayores problemáticas; posteriormente, y siguiendo el lineamiento de la SDS, se implementa el programa SASH, mediante el cual se constituyeron inicialmente seis equipos básicos de salud, a cada uno de los cuales se les asignó en primera instancia una población de 1200 familias en promedio, con el propósito de que, a partir de la lectura de las necesidades realizada con las fichas de caracterización, dichos equipos dinamizaran y articularan las agendas sociales, tanto sectoriales como transectoriales (9).
El trabajo realizado por parte de SASH inició con la sensibilización de la comunidad, buscando el reconocimiento, aceptación y apropiación de la estrategia en los territorios y la localidad.
La idea en primer momento fue explicarles a las personas de qué se trataba el proceso, que necesitábamos que nos acompañaran en todos los espacios de ahí en adelante, que no iba a ser una cosa de un día y cuál era como la finalidad del proceso. Entonces había que trabajarle mucho a que la gente también entendiera que hay una corresponsabilidad fuerte y que esa participación y ese fortalecer su autonomía se trata de eso que yo le doy pero que usted también puede y tiene una capacidad y habilidad para ser desarrollada (entrevista con funcionarios).
Concomitante al proceso de sensibilización se inició el proceso de caracterización, por medio del cual se buscaba obtener información detallada en aspectos relacionados con las viviendas, las familias, los individuos y el entorno inmediato, así como la información del entorno mediato en cada uno de los territorios de intervención (10,11). El proceso de caracterización llevó al desarrollo simultáneo de la "adscripción de las familias a los equipos de atención en salud SASH" y sirvió también para informar a la comunidad acerca de los contenidos de la estrategia, de los portafolios de servicios de las instituciones y de las rutas para acceder a ellos.
Las comunidades debían conocer muy bien cuáles son las ofertas que hay en ese momento, porque las personas ni siquiera conocen cuáles son las propuestas que se dan entre las instituciones, por eso tuvimos que empezar porque ellos se enteraran de estas propuestas pero que a largo plazo la idea es que ellos puedan generar sus propias propuestas (entrevista con funcionarios).
En el momento del abordaje a la familia se le informaba la pertenencia al territorio y la asignación a un equipo de salud, el cual se responsabiliza de su atención integral, de acuerdo con las características específicas de aseguramiento, y en concordancia con la relación contractual existente con la Empresa Social del Estado (10,11).
Luego de la fase de caracterización se realizó el proceso de sistematización y de análisis de la información. Este análisis se tomó como línea de base de la situación de la población que habita el territorio, constituyéndose en el insumo principal para establecer planes de salud de los núcleos familiares, de tal manera que se permitiera programar las acciones promocionales (educación, prevención, recuperación y rehabilitación, por individuos y familias) y establecer las acciones colectivas sobre el territorio (10,11).
Estos planes de acción, los cuales son desarrollados a nivel territorial (tienen en cuenta varios microterritorios SASH), incluyen el análisis del entorno y son en primera instancia responsabilidad del equipo de Salud a su Hogar, en coordinación con el equipo de salud pública del Hospital; luego de su elaboración, el plan de acción es validado con la comunidad durante los dos meses siguientes. Las acciones planteadas en los planes comprenden la asistencia sanitaria, la coordinación y seguimiento de acciones con otros sectores y la ejecución de acciones de la misma comunidad. Dichas acciones planteadas se orientan a: la inducción de demanda a las acciones de promoción de salud, prevención de enfermedades, diagnóstico, tratamiento y rehabilitación; adherencia a programas de interés en salud pública; acciones relacionadas con los proyectos de desarrollo de autonomía; canalización a intervenciones de otros sectores, y la captación e inclusión de las personas que lo requieran a redes sociales y de servicios (10,11).
De manera paralela, los equipos de SASH que trabajan a nivel extramural realizan intervención educativa directa en los micro-territorios; el proceso inicia con las visitas de los equipos a los hogares, en donde se realizan capacitaciones a las familias e individuos en temas de interés y se hacen remisiones de usuarios para atención individual a los centros o unidades básicas de atención, en aquellas actividades en la cuales es necesario alguna acción de tipo resolutivo por parte de los equipos intramurales. Las atenciones a la población del territorio son realizadas en distintos espacios, según las situaciones y necesidades particulares. En este sentido, se brindan servicios en los puntos de atención de las ESE, en los hogares, de ser necesario, en las escuelas, en los sitios de trabajo y en los Centros de Atención Primaria institucional o comunitarios (10,11).
Debido a que no todas las acciones y servicios son prestados exclusivamente por el equipo de salud familiar y comunitaria que trabaja en el nivel extramural, la labor de articulación realizada por el coordinador de SASH con los equipos intramurales y los demás coordinadores de áreas y ámbitos de la ESE es fundamental para garantizar la integralidad de la APS y el enfoque promocional de calidad de vida y salud.
El último paso en el proceso de implementación es el seguimiento y monitoreo de individuos y familias, el cual está constituido por todas las acciones que los equipos básicos realizan con el fin de mantener los logros alcanzados y a la vez afianzar el contacto permanente con la población del territorio; así se garantiza el principio de longitudinalidad o vínculo de la estrategia de APS (10,11). Las acciones de seguimiento y monitoreo se llevan a cabo bajo la modalidad de atención domiciliaria; dichas visitas se realizan a las familias con gestantes de alto riesgo, a personas en situación de discapacidad, intento de suicidio por parte de alguno de sus miembros, riesgo psicosocial por enfermedad mental o consumo de psicoactivos.
El HPVI ha ido adecuando su modo de atención a formas que favorezcan el desarrollo de la APS en territorios sociales donde se logra hacer seguimiento, acompañamiento social y de atención básica en salud a grupos de familias y escenarios sociales (ámbitos de vida cotidiana) que son adscritos a equipos básicos que gestionan integración de los servicios intra y extra murales.
6. Conformación de los equipos básicos de atención en el marco de Salud a su Hogar/Salud a su Casa
En la ESE los equipos de atención básica que operan en el programa SASH/SASC desde los niveles extra e intramural hacen parte del ámbito familiar de la EPCVS. Estos equipos están conformados por un médico, una enfermera y un técnico de saneamiento y por dos gestores o auxiliares de enfermería o salud pública que hasta el año 2007 podían ser también promotores de salud.
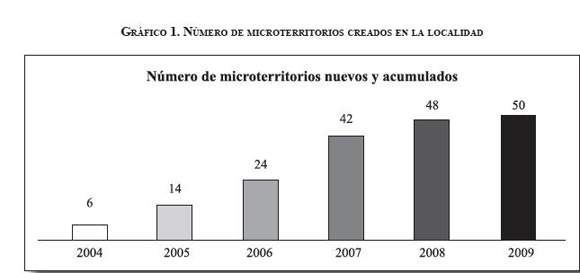
Desde el inicio de la implementación de la estrategia de APS, el HPVI ha venido desplegando equipos interdisciplinarios de salud familiar y comunitaria; como se había mencionado anteriormente, en el año 2004 se inició con seis equipos, luego en el 2005 se crearon ocho nuevos equipos, en el 2006 se crearon diez más. Durante 2007 y 2008 el avance fue importante, pues se logró crear 18 y 6 equipos respectivamente. En 2009 se crearon otros dos, para un total de 50 equipos, los cuales siguen trabajando en los microterritorios. El gráfico 1 muestra la evolución de la creación de microterritorios en la localidad.
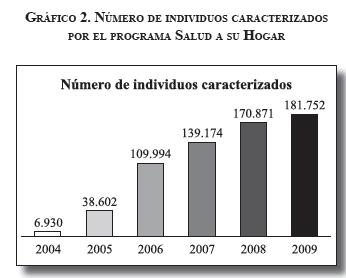
Durante el primer año de implementación se logró caracterizar un total de 6930 individuos; el incremento en el número de territorios ha aumentado a su vez el número de individuos adscritos a los equipos de la estrategia. Hasta 2010 la fecha el Hospital cuenta con un total de 181.752 individuos que equivalen a 62.286 familias caracterizadas. El gráfico 2 muestra la evolución del proceso de caracterización de individuos entre los años 2004 y 2009.
El HPVI, con sus 50 microterritorios, cubre el 33,74% de la población de los sectores clasificados en estrato 1 y 2, según cifras SDP (5); todas las familias caracterizadas cuentan con un plan de acción y toda la información se encuentra digitada y analizada. El programa SASH/SASC dispone para su operación según horas equivalentes de:
- 4,34 médicos de tiempo completo para actividades de gestión de SASH (800 horas/mes).
- 12 médicos de tiempo completo para actividades de asistencia/consulta externa SASH (2200 horas/mes).
- 4,34 profesionales de Enfermería de tiempo completo para actividades de gestión de SASH (800 horas/mes).
- 12 profesionales de Enfermería de tiempo completo para actividades de asistencia/consulta externa SASH (2200 horas/ mes).
- 58 auxiliares con dedicación exclusiva a actividades de gestión SASH (10.672 horas/mes de auxiliar de Enfermería).
- 42 promotores con dedicación exclusiva a actividades de gestión SASH (7728 horas/ mes de promotor).
De acuerdo con lineamientos de SDS, además de los equipos básicos de SASC, existe un equipo ampliado como parte del ámbito familiar que realiza acciones de las transversalidades y proyectos de desarrollo de autonomía planteados por la EPCVS en toda la localidad. Este equipo está conformado por ocho psicólogos, dos fisioterapeutas, tres agentes de cambio, un higienista oral, dos técnicos de saneamiento, un nutricionista, una enfermera de salud sexual y reproductiva, una epidemióloga, y un ingeniero ambiental.
De esta manera, el modelo de APS del HPVI de Bosa involucra un conjunto multidisciplinar de profesionales y técnicos, los cuales conforman los equipos básicos de atención encargados de desarrollar las intervenciones y servicios incluidos en los programas integrales de atención; con el apoyo de grupos ampliados que permiten fortalecer acciones de promoción y prevención desde un quehacer interdisciplinar.
7. Mecanismos para facilitar el acceso a los servicios a partir de la implementación de la Atención Primaria en Salud
Desde el modelo de atención implementado por la APS y el trabajo realizado por Salud a Su Hogar (SASH) se han promovido una serie de acciones orientadas a facilitar el acceso a los servicios: nuevos centros, horarios de asignación de citas y de atención, rutas integrales, trabajo comunitario y gestión para la atención por parte de las EPS. En primera instancia, los procesos de sistematización de las fichas de caracterización (elemento del sistema de información de SASH) y la base de datos de comprobación de afiliación permitieron la inclusión progresiva en bases de datos de las familias, lo cual, según el diagnóstico local, parece haber permitido que con mayor rapidez y menos trámites sea posible acceder a los servicios de salud en las entidades prestadoras de servicios; además, los esfuerzos por consolidar la información de las familias de la localidad y el trabajo desarrollado desde la EPCVS a nivel comunitario aparentemente han permitido una mejor lectura de las necesidades de la población, así como el establecimiento de mejores formas de intervención en la comunidad (12).
Para la prestación de servicios a la comunidad se crearon tres nuevos centros de atención primaria en salud, por lo que ahora el HPVI cuenta con doce unidades. Cada unidad lidera un programa específico y a su vez realiza atenciones rutinarias contempladas dentro del primer nivel de complejidad de servicios, tales como: promoción de la salud y prevención de la enfermedad y servicio de urgencias y hospitalización de primer nivel (ofertado desde el Centro de Atención Médica Inmediata-CAMI), según el Plan Obligatorio de Salud (POS) de los afiliados contratados por el HPVI al régimen subsidiado y de participantes vinculados (no afiliados) (12); así mismo, dentro de su portafolio de servicios, el hospital ha incluido atención en medicina alternativa, acciones de intervención al consumo de sustancias psicoactivas (psiquiatra, psicólogo, terapeuta ocupacional, trabajadora social), realización de pruebas diagnósticas y salas ERA (enfermedad respiratoria aguda).
Los horarios de atención fueron ampliados hasta las 19 horas, incluyendo atención extendida a los días sábado en algunos puntos de atención; sin embargo, el horario sigue siendo diurno, en su mayoría, y sin apoyo telefónico durante las noches. También los mecanismos para la asignación de citas fueron ampliados. De esta manera, los usuarios cuentan con asignación de citas telefónicamente durante los horarios habituales de atención y mediante digiturno virtual, y los promotores pertenecientes a los equipos básicos de atención manejan agendas abiertas durante sus visitas en el microterritorio.
Otro mecanismo para facilitar el acceso a los servicios de salud fue la implementación de las rutas integrales, las cuales buscan fortalecer la capacidad de respuesta de la institución ante las necesidades sociales de la población, a la vez que posibilita a los sujetos información para exigir la garantía de los derechos, lo que se expresa en acciones que mejoran su calidad de vida y que pueden ser del orden institucional o interinstitucional (13).
En este sentido se han generado rutas de acceso e identificación interna en los servicios ambulatorios, garantizando de esta manera la pertinencia, oportunidad y seguridad de los servicios. A nivel externo se ha trabajado en dos frentes: uno, la construcción de rutas transectoriales y, dos, el fortalecimiento del trabajo con la comunidad a través de información y educación acerca de las rutas diseñadas y los derechos y deberes de los usuarios, con el fin de brindarles herramientas para que puedan realizar el ejercicio de exigibilidad (13).
Desde el plano de los servicios de salud, el Hospital Pablo VI Bosa también realiza acciones en conjunto con la red de servicios de salud del suroccidente de la ciudad; en este caso la localidad participa en "La ruta de la Salud", que tiene como objetivo regular y mejorar el traslado secundario del paciente no crítico, de tal manera que se promueva una mejor oportunidad y calidad del uso de las ambulancias y se apoye el incremento de la eficiencia del sistema de referencia y contra-referencia (14).
8. Planificación de las acciones
en el marco de la Atención Primaria en Salud y respuestas a
las necesidades identificadas por parte de la comunidad
Como se mencionó anteriormente, con la puesta en marcha de la APS en el 2004, el HPVI Bosa, por medio del programa SASH, inició el proceso de caracterización a familias, individuos y entornos que permitió la identificación de las necesidades, priorizando las zonas según condiciones de vida y salud (ZCVYS). La información proveniente de este proceso ha servido como insumo para la realización de los diagnósticos locales y el análisis situacional participativo de salud como aporte para la concertación de planes de atención en salud en los territorios en los consejos zonales.
La identificación de necesidades y la planeación de acciones promovida por la APS inicialmente se orientaron a impactar dos aspectos: primero, la población con difícil acceso a los centros tradicionales del primer nivel de atención en salud y los espacios o ámbitos de vida cotidiana de las comunidades y, segundo, la familia, el barrio, la escuela y el centro de trabajo (15).
Con respecto a la población con difícil acceso a los centros de atención, una de las principales necesidades identificadas en relación con la prestación del servicio de salud por la comunidad fue la falta de puntos cercanos para la atención; de esta manera, y como se ha mencionado anteriormente, una de las respuestas inmediatas fue la apertura de tres nuevos puntos de atención para esas comunidades.
Cabe anotar que este proceso fue liderado por la comunidad desde el trabajo de las mesas territoriales, por medio de las cuales se consiguieron lugares comunales para la atención que luego han sido provistos por el hospital. Las nuevas unidades básicas de atención (UBA) fueron ubicadas en el salón comunal del barrio el Jardín (UBA el Jardín), salón comunal del barrio El Toche (UBA el Toche) y el salón comunal del barrio San Joaquín (UBA San Joaquín).
A la mesa territorial se llevó una propuesta de brindar espacios, por lo menos hablo de la UBA Jardín que fue la pionera, de que se instalara un centro de salud para atención primaria, únicamente solicitábamos lo que era consulta médica, vacunación, esas dos cosas era lo que más necesitábamos en ese entonces. Entonces el hospital dijo: pues bueno, si ustedes consiguen un sitio donde se pueda adecuar, un sitio para hacer un punto de atención... Ahí fue cuando hubo un convenio con la junta del barrio El Jardín, donde en el salón comunal de ellos, primer piso, se llegó a un convenio de arrendamiento y en el fondo lo que se hizo fue que el hospital y la junta hicieran un convenio para la sesión del salón, y ahí se hicieran las primeras atenciones médicas (taller comunidad).
También como parte del proceso de caracterización e identificación de necesidades, la comunidad, desde las mesas territoriales, las cuales estaban conformadas por grupos de la comunidad que realizaban un trabajo conjunto con el Hospital, gestionaron la apertura de guarderías y comedores comunitarios en respuesta a las problemáticas identificadas en cada territorio.
... Se identificaron y empezaron a darse respuestas efectivas desde la comunidad, entonces se abrió el centro de salud chiquitito y se abrió un comedor ahí, se abrió un sitio de cuidados de niños. [...] En el Toche también se abrió comedor y un centro de salud y todo esto fue trabajado desde la misma comunidad (taller de funcionarios).
En los ámbitos de vida cotidiana las principales necesidades identificadas por medio del proceso de caracterización de SASH fueron los problemas de desescolarización, maltrato infantil, violencia intrafamiliar, delitos sexuales, explotación laboral, desnutrición que afectaban a la infancia, embarazos adolescentes, delincuencia juvenil, desempleo y analfabetismo. En cuanto a las condiciones del entorno y habitabilidad se encontraron problemas de humedad en las viviendas, así como construcciones inadecuadas y constructores piratas, algunos problemas ambientales y de riesgo para la salud, sobre todo en aquellas viviendas ubicadas en el entorno del río Tunjuelito y la laguna Tibanica, también problemas por vías de acceso (calles sin pavimentar), tenencia inadecuada de animales e inadecuadas prácticas de reciclaje (16).
Además de los problemas mencionados anteriormente, el proceso de caracterización evidenció otros factores de riesgo comunes tales como: vivienda precaria, desempleo, desplazamiento forzado dentro de la misma localidad, trabajo informal, hacinamiento y falta de espacio para una adecuada separación de ambientes, deficiente disposición de las excretas humanas, falta de acceso al abastecimiento de agua de buena calidad, contaminación de alimentos y agua de consumo, carencias nutricionales, dificultades de acceso a los servicios de salud, acumulación de residuos y residuos sólidos dejados al aire libre propiciando la aparición de vectores, uso y manipulación sin precaución de químicos en especial de plaguicidas, acumulación de aguas residuales, deficiente ventilación e iluminación de algunas viviendas, lo cual genera ambientes muy húmedos que desencadenan enfermedades respiratorias, y deficientes e insuficientes prácticas de orden, limpieza y aseo al interior de las viviendas (16).
En respuesta a las necesidades identificadas, durante el período 2004-2006 las mesas territoriales y los consejos zonales se reunieron de manera periódica y trabajaron de la mano con el HPVI y otras instituciones para generar planes de acción conjuntos, avanzando en la construcción de una red de comedores comunitarios, el fortalecimiento del sistema de información local por medio de la unificación de la base de datos de población vulnerable, la cual empezó a ser compartida por las instituciones sociales y de salud, facilitando así la canalización de población vulnerable a los diferentes programas sociales ofrecidos por las instituciones distritales en la localidad (17).
Así mismo, se avanzó en la formulación de un proyecto de reciclaje y el plan de abastecimiento y canasta básica de alimentos; en cuanto a la generación de capacidades, en las mesas de gestión territoriales se definieron diferentes planes de capacitación para la comunidad en temáticas de interés; dichas capacitaciones fueron: proyecto de vida, derechos sexuales y reproductivos, derechos y ciudadanía, agricultura urbana, pautas de crianza, guías alimentarias, buen trato intra-familiar, entre otros (17).
En cuanto a los problemas de habitabilidad y vivienda, en el año 2006 se realizó un plan de trabajo conjunto entre la Secretaría Distrital de Salud, Metrovivienda, Caja de Vivienda Popular y el Hospital Pablo VI Bosa, en el cual se gestionaron proyectos de acción para la adjudicación de subsidios de vivienda en la localidad (17).
Entonces, qué fue lo que nosotros buscamos. Hacer un mejoramiento de condiciones de habitabilidad en las viviendas que requerían con una mayor urgencia; entonces, sobre eso se manejarían los criterios: ese convenio se manejó, empezó con Metrovivienda, que fue en su momento lo que ayudó jurídicamente, el que dio la plata pues fue Metrovivienda. Caja de vivienda popular, lo que nos ayudó a hacer fue sacar todo lo de las escrituras, las inmobiliarias; nosotros, sacamos todos los papeles, por ejemplo a cada uno, acuérdense que esto era compromiso de interés casi en parte personal y en parte institucional. Nosotros teníamos que ir a tocarle la puerta allá al gerente de, de por ejemplo el gerente de planeación, para que nos hiciera el favor de regalarnos los mapas, porque los mapas valen diez millones de pesos: entonces usted tiene los diez millones, no. Entonces, hagamos un acuerdo, un convenio y nos da los mapas. Y ahora se nos venía otra cosa, listo, el instrumento que nos tocó aplicar, todos los consejeros zonales y promotores en ese momento que teníamos, se fueron casa a casa a aplicar el instrumento, como en dos meses, o dos meses y medio lo teníamos (taller funcionarios).
Además de las acciones mencionadas anteriormente, durante el proceso de implementación de la APS se logró la movilización y articulación de otras acciones desde la perspectiva de transectorialidad, logrando la vinculación activa de diversas instituciones, entre ellas el ICBF, Idipron, Alcaldía Local de BOSA, Cadel, Jardín Botánico, IDRD, SENA y Policía Comunitaria.
Dentro de los proyectos UEL generados a partir de la identificación de necesidades y que se han venido ejecutando en la localidad, se encuentra el de participación comunitaria con formación de consejeros zonales de salud en los microterritorios de APS. Este proyecto fue diseñado con el fin de generar
en la comunidad una corresponsabilidad y un acercamiento mayor al logro de la mejoría en la calidad de vida de los habitantes de estos microterritorios. Mediante este proyecto se generaron unos módulos de capacitación para líderes comunitarios que hacían parte de los microterritorios caracterizados. Este proyecto nació en el 2004 y se ha mantenido a lo largo del tiempo. La localidad de Bosa fue pionera en la implementación de este programa y posteriormente la SDS la replicó en otras localidades, llamando a los grupos conformados "núcleos de gestión de la salud". Además de la capacitación que reciben los participantes, este programa facilita la realización de un trabajo integrado comunidad-hospital en la identificación de necesidades y problemáticas y la generación de estrategias y actividades para darles solución (9).
En el período 2005-2006 se desarrolla en la localidad, a través de un proyecto UEL, un programa dirigido a población mayor de 45 años (incluye 970 personas) subsidiadas y vinculadas, a través del cual se les suministran medicamentos POS y no POS para el tratamiento de enfermedades crónicas (9).
En la actualidad, con la incorporación e implementación de la EPCVS y Gestión Social Integral (GSI), las problemáticas identificadas en los territorios provenientes del proceso de caracterización de SASH son consolidadas con las necesidades identificadas por otros procesos y éstas son agrupadas en núcleos problemáticos por ciclo vital y ámbitos de vida cotidiana. La agrupación de problemáticas por núcleos ofrece como producto final la identificación de determinantes que pretenden dar la base para el análisis de la realidad particular de la localidad y a partir de ellos generar respuestas desde diversos escenarios que posibiliten la puesta en marcha de acciones que mejoren las condiciones de salud en los individuos y en las comunidades (18). Los núcleos problemáticos identificados sirven a su vez para la planeación de propuestas de trabajo por determinantes sociales del proceso salud-enfermedad para la localidad; con este proceso la ESE orienta las acciones de tal manera que trascienden la institución de salud y permiten generar un nuevo diálogo con los diferentes sectores sociales.
La dinámica de identificación de problemáticas y su análisis ha sido constante y fortalecida en el proceso de implementación de la APS, recogiendo la opinión e iniciativa de las comunidades en aspectos puntuales (acceso a servicios de salud, entre otros). El trabajo transectorial ha recogido la información de los escenarios de consulta comunitaria para orientar y ofrecer de mejor manera la diversa oferta institucional que se presenta en la localidad, permitiendo una más fluida canalización intersectorial. Finalmente, el ajuste de los planes de acción recoge la opinión y necesidades de la comunidad para ir articulando de manera más adecuada la acción institucional. La incidencia del estudio y el análisis de las problemáticas comunitarias aún no logran determinar participativamente la definición de los planes y acciones, de tal forma que éstos son ajustados teniendo en cuenta la opinión de las comunidades teniendo en cuenta la oferta y posibilidad de respuesta del gobierno distrital y local.
9. Procesos de coordinación desde la Atención Primaria en Salud
Como parte de la coordinación entre acciones individuales y colectivas, los equipos de Salud a Su Casa (antes SASH) constituyen una puerta de entrada a través de la cual los usuarios son conducidos en el sistema de salud y reciben las atenciones según necesidades. De esta manera, los equipos de atención se encargan de realizar la gestión para la atención individual en actividades de carácter resolutivo dentro de los centros de atención en salud y otros servicios sociales en la localidad; y por otro lado, realizan procesos de coordinación entre las acciones de atención colectiva, articulando las diferentes acciones que se desarrollan en los diferentes ámbitos de vida cotidiana de la EPCVS para su población contratada.
La coordinación de SASC se encarga de realizar los procesos necesarios para lograr la articulación de acciones dentro del ámbito familiar, con los demás ámbitos del PIC y diferentes instancias del hospital. En cuanto a la coordinación de acciones individuales y colectivas, el ámbito familiar, al igual que otros ámbitos, realiza canalización efectiva de casos para atención individual y lleva a cabo el proceso de caracterización por medio del cual brinda apoyo en los procesos de identificación de necesidades y realización de agendas sociales en conjunto con el componente de Gestión Local del PIC. Posteriormente, se realizan reuniones desde la coordinación PIC a nivel local, para integrar las acciones y poder actuar de manera coordinada, buscando la buena utilización de los recursos y mejores resultados.
De otra parte, el ámbito familiar, desde donde opera el programa SASC, contribuye en el vínculo PIC-POS con el seguimiento que se realiza a las familias e individuos priorizados en cada uno de los microterritorios, y aporta en los procesos de ejecución de cada uno de los planes de acción por medio de la identificación de necesidades realizada durante los procesos de caracterización y los procesos de participación comunitaria que promueve en los microterritorios en relación con los procesos individuales y colectivos. De igual manera en este ámbito se hace demanda inducida para articular actividades entre los ámbitos y el POS a nivel del Hospital (19).
Con estas acciones de articulación PIC-POS se pretende dar respuesta a la política que desde la gerencia se ha sugerido, que permite la atención oportuna y eficiente, garantizando el aprovechamiento de los servicios que el hospital ofrece y que se integran al trabajo desarrollado por el PIC.
Con el paso del tiempo, y el ejercicio de coordinación al interior del ámbito familiar, se ha logrado la optimización en el reporte y notificación de casos identificados en cada uno de los microterritorios por parte de los promotores, auxiliares de enfermería o comunidad, lo cual asegura una mejor nivel de información entre las actividades individuales y colectivas por medio de la canalización efectiva (19).
10. Acción intersectorial/ transectorial
La acción intersectorial/transectorial, siguiendo el modelo de gestión del Hospital, es promovida a partir de los procesos generados por los equipos de SASC apoyados por el trabajo realizado desde los diferentes ámbitos a nivel comunitario en la EPCVS.
De los planes de acción formulados a partir de la identificación de necesidades, se retoman las actividades necesarias por ejecutar y con ello se listan las instituciones que deben ser vinculadas. Los procesos de articulación para el trabajo intersectorial/transectorial se realizan durante los espacios de participación y toma de decisiones a nivel local como el consejo local de política social y las mesas territoriales, de los que las diferentes instituciones y sectores hacen parte.
Los intereses son articular, porque habían tantas instituciones en la localidad trabajando de todo, pero a la vez habían unos territorios totalmente desprotegidos, o instituciones haciendo cositas pero aisladas, entonces como se articulaba para responder a las necesidades que iban saliendo, ese era uno de los propósitos, y planearlo, qué vamos a hacer si hay estas necesidades, entonces cómo vamos a hacer el plan de trabajo y cómo interviene cada institución, y las organizaciones. [.] además nos dábamos cuenta que hay que llamar a otros (taller funcionarios).
Algunas acciones son lideradas desde el sector salud y otras son lideradas por las instituciones del sector social; sin embargo, todas las instituciones toman parte y complementan las acciones desde el nivel de competencias de cada uno de los actores y sectores involucrados. De esta manera, a nivel sectorial, transectorial y comunitario se han realizado convenios para intervenir necesidades priorizadas en la comunidad e identificadas en la caracterización como la falta de alimentos, que se está manejando a través del concurso del Centro Operativo Local (COL) con los cupos en comedores comunitarios para familias identificadas por SASH y los comedores rodantes, que es una estrategia que se ofrece a las familias que no tienen cerca un comedor comunitario, a las cuales se les entrega el mercado para que cocinen sus propios alimentos (19).
En las mesas de gestión territorial, así como en los diferentes espacios de participación local, se han realizado acercamientos con Caja de Vivienda Popular, Cadel, Alcaldía Local, Jardín Botánico, Comité de Seguridad Alimentaria y Nutricional y demás entes del orden local, en busca de generar acciones sociales integrales sobre los microterritorios que se encuentran en las zonas según condiciones de vida y salud; estas reuniones son lideradas por el hospital en cabeza de salud pública y participación social, con el apoyo del equipo de gestión local (19).
El proceso transectorial está centrado, básicamente, en la coordinación de la oferta institucional existente para la atención a las necesidades que las comunidades informan en los escenarios de participación. Ésta es, de cierta forma, una manera de canalización social de usuarios dependiendo de la oferta institucional existente y la pertinencia de la necesidad presentada.
11. Procesos de participación
A partir de la implementación de la APS en el 2004, y retomando el trabajo realizado por el Distrito con la elaboración de los diagnósticos locales participativos en el 2003, se logró fortalecer la participación social con un nuevo enfoque, hacia la nueva concepción de la salud. El HPVI inicia los procesos de movilización social a partir del Copaco y promueve la conformación de consejos zonales comunitarios como apoyo a la implementación del programa SASH, los cuales permiten un trabajo conjunto entre hospital y comunidad con el propósito de responder a necesidades particulares dentro de una colectividad (16-20).
El proyecto de fortalecimiento de la participación ciudadana realiza acciones de fomento a la participación buscando que los líderes de los microterritorios de cobertura del programa SASC conozcan previamente el programa y los beneficios para el mejoramiento de la calidad de vida y salud en el microterritorio, establezcan un compromiso ante su desarrollo , consoliden su consejo zonal, se integren, fortalezcan y cualifiquen como forma de participación ciudadana, a fin de dar el soporte comunitario necesario para la implementación de la estrategia APS, así como para realizar el ejercicio de cartografía social, lectura de necesidades, problematización, priorización y formulación de plan de acción conjuntos para cada microterritorio de SASC (16-20).
Uno de los elementos que resalta tanto en el discurso de funcionarios como en el de personas de la comunidad es la forma como las mesas interinstitucionales lograron articular la institucionalidad con la comunidad, donde se podía poner sobre ese espacio las dificultades y las propuestas de respuestas a esas problemáticas identificadas. El HPVI es reconocido por la comunidad como un actor fundamental en la formación de capacidades de liderazgo de los sujetos, vinculación a procesos de carácter participativo y acompañamiento en procesos comunitarios en el territorio. Al mismo tiempo, se reconoce que los procesos de tipo comunitario han generado la motivación, interés y vinculación de nuevos actores a partir de la presentación de resultados a necesidades identificadas.
Con la puesta en marcha de la EPCVS se logran fortalecer los procesos de participación promovidos previamente por la APS. De esta manera el Hospital y la comunidad empiezan a hacer presencia activa en todas las redes, comités y concejos; actualmente se participa en el Comité Operativo de Infancia, Adolescencia y Familia (COIA), el Espacio Local de Articulación (ELAI), el Consejo Local de Juventud, el Comité de Planeación Local (CPL), el Subcomité de Persona Mayor, el Comité de Gestión Sanitaria y Ambiental (GESA), la Mesa Ambiental Local (MAL), el Comité Ambiental Local (CAL), el Comité Local de Desplazamiento, el Concejo Local de Discapacidad, el Comité y Subcomité de Seguridad Alimentaria y Nutricional, el Espacio Local de Mujer y Género y el Comité de Etnias, entre otros.
El Área de Participación Social y Comunitaria del Hospital ha venido desarrollando un papel protagónico, siendo eje articulador entre las diferentes áreas donde se requiere intervención directa de la comunidad, y ha logrado aportes en los procesos de planeación distrital, local e institucional en aspectos tales como: actualización del diagnóstico local en salud, componente local de salud, proyecto integral de salud, plataforma estratégica institucional, implementación del modelo de Atención Primaria en Salud con Enfoque Familiar y Comunitario en Salud y participación en los procesos de acreditación institucional.
El proceso de participación ha girado en torno a la vinculación de la comunidad a los procesos institucionales, favoreciendo una mejor apropiación comunitaria de los procesos que la administración de la ciudad ha previsto. Adicionalmente, el proceso del HPVI reconoce el papel y valor de los procesos participativos llevados a cabo en los diagnósticos como un elemento para la puesta en marcha de la estrategia, y ha incluido, de manera decidida, la asistencia de las organizaciones comunitarias en diferentes escenarios colegiados de participación. Finalmente, los procesos de participación de los grupos de familias de los equipos de SASC del HPVI son reconocidos como una herramienta valiosa para el desarrollo de la APS, de tal manera que fueron acogidos por la SDS como una acción replicable en el Distrito.
12. Factores que facilitaron la implementación de la estrategia Atención Primaria en Salud
Dentro de los principales factores que facilitaron la implementación de la estrategia se encuentran aspectos que tienen relación con el contexto político, la voluntad política y administrativa y factores particulares de las comunidades y los funcionarios a cargo de la implementación de la estrategia.
El primero de los factores identificados por funcionarios en los diferentes niveles (directivo y operativo) es la dinámica política del Distrito (dos períodos de gobiernos de centro- izquierda), que abrió un nuevo espacio para ampliar la inversión social, el cual ha permitido dar un enfoque diferente al modelo de atención en salud, superando el énfasis en las acciones curativas y orientándose a intervenir los determinantes sociales del proceso salud-enfermedad en la comunidad. La visión y enfoque social de las políticas distritales desde 2004 han permitido a la política de salud del Distrito, y a su vez a los hospitales del Distrito, optar por un esquema de valores y principios que suponen un espacio distinto de trabajo en el sector salud (1).
... los últimos dos gobiernos del Polo han tenido una característica y es su compromiso social; la gente lo tiene claramente identificado, que ha habido un compromiso con la política social en ese plan de desarrollo, se manifiestan unas intencionalidades, un compromiso político de construir y, es más, no de esperar el asistencialismo, y de construir autonomía en las comunidades, como hacerlos sabedores de derechos, y saber esos derechos y exigir esos derechos; pero también desde, desde lo proactivo, y de la construcción como sujetos sociales (taller funcionarios).
La voluntad política en dar continuidad a los planes de desarrollo ha sido un factor garante de los procesos de implementación y alcance de resultados por parte de la APS. Los funcionarios de distintos niveles han coincidido en manifestar que las líneas estructuradas de intervención y los procesos a favor del logro de la salud y la calidad de vida deberían estar definidos como política estatutaria de la ciudad y no como programas de gobierno, de tal forma que los cambios de gobierno no afecten el rumbo de las iniciativas.
La voluntad política, pienso que es un factor que favorece la implementación de la estrategia. Entonces esta vaina hay que meterle mucho tiempo, ni siquiera los ocho años de Lucho y Samuel, eso no es nada, eso tiene que tener continuidad de alguna manera, tiene que tener una continuidad pensada y reglamentada, y aterrizada, y yo creo que sí se podrían ver resultados a largo plazo (entrevista con funcionarios).
El compromiso institucional desde los niveles directivos, expresado en la inclusión de la estrategia de APS en la plataforma institucional del Hospital, permitió en el HPVI la transversalización de las acciones, promoviendo también el compromiso de todas las áreas misionales y del personal directamente encargado de la implementación de la misma desde una perspectiva discursiva y práctica.
El modelo de atención del hospital ha integrado la estrategia de APS, ha visto la importancia de que esté articulada al modelo integral que maneja la institución desde hace más o menos unos dos años para acá, se ha venido trabajando fuertemente para que las acciones no se quede únicamente en el PIC; si porque de pronto a veces nos quedamos mucho en la parte de la salud pública pero hay que integrar toda esa mirada a la parte asistencial para el funcionamiento de toda la institución y la garantía de derecho en salud que hacemos desde el hospital (entrevista con funcionarios).
El liderazgo histórico ejercido por el HPVI y el importante reconocimiento de la población, como institución que abre las puertas a posibles propuestas de la comunidad y ayuda a gestionar recursos económicos y humanos para su materialización, motivando la participación y la producción de iniciativas para la búsqueda de soluciones creativas e innovadoras, facilitaron el trabajo de articulación institución-comunidad y permitieron que la comunidad recibiera y acogiera la estrategia de APS fácilmente.
Yo pienso que para nosotros como líderes comunitarios, que en ese entonces no éramos sino vecinos, fue muy importante la actuación del hospital y sus funcionarios ¿Por qué? Porque ellos nos iban guiando, nos iban enseñando de pronto, cómo saber pedir lo que de verdad estábamos sufriendo; entonces para nosotros es muy importante, porque algunos no sabíamos ni que teníamos de pronto una vocación de ser líder, simplemente nos quejábamos y ya, pero ellos nos fueron como enderezando en nuestras ideas, diciéndonos, no, eso hay que pedirlo de tal manera y hay que estar pendiente de tal otra, entonces eso a nosotros nos formó y hoy en día pues nosotros, para nosotros son las personas que siempre llevaron como frente y que perdimos muchos miedos de dirigirnos a alguien, de pedir algo. Entonces fue tan buena la tarea de ellos que ahora como que ya no nos callan, ya no somos capaces de quedarnos quietos (taller con la comunidad).
Contar con comunidades históricamente organizadas y participativas es un factor fundamental que facilita la implementación de la estrategia de APS, su apropiación y la promoción de procesos movilizados desde la comunidad.
Y entonces revisamos y resulta que históricamente Bosa, lo dice el diagnóstico, es una localidad que participa y que participa en cantidades alarmantes; para la muestra un botón: en los encuentros ciudadanos se tuvo una participación, pongámoslo en términos numéricos como bruta de 17 mil personas, 17 mil personas es como todas las participaciones del Distrito, es mucha gente; esto permite trabajar mucho más fácil en la implementación de la estrategia, organizar grupos y organizar respuestas (entrevista con funcionarios).
Contar con funcionarios con alto nivel de compromiso, apropiación de las estrategias, alto dinamismo, pro-actividad y buena capacidad de adaptación es un factor fundamental; de esta manera, la forma en que los funcionarios se apropian y comprometen con el desarrollo de la estrategia son elementos que influencian de manera positiva los procesos comunitarios e institucionales.
Entonces uno como funcionario, si está enamorado de la vaina. se vuelve el determinante para transformar o digamos que para posibilitar el desarrollo de esas capacidades que hay en la comunidad para que puedan tener salud. Por ejemplo ese compromiso que la funcionaria del componente de Participación mostraba, de venir a embarrarse cuando yo veía muchas instituciones que venían en su camionetica y ahí medio brincaban pa no tener que poner el pie en el piso. Y ella no, ella venía, ella iba a la casa, que no vino Leonor que, qué le paso, que el hijo de no sé quién se enfermó, vamos, ustedes tienen que ser más que cualquier cosa un equipo, amigos, compañeros, entonces todo eso motivó mucho (taller funcionarios).
13. Factores limitantes a la implementación de la Atención Primaria en Salud
Las dificultades evidenciadas en la experiencia son de diversa índole, pero todas ellas muy relacionadas con la forma de ejecutar la política pública y las dinámicas institucionales. Por ejemplo, en cuanto a la forma de ejecutar la política, los funcionarios identifican poca congruencia entre la teoría y la práctica, divorcios conceptuales y operativos entre los diferentes niveles de operativización de la estrategia: SDS, ESES, equipos de trabajo, etc.
... una cosa es la política, y otra es, cómo se aterriza la política en lineamientos, y eso cómo se lleva a lo operativo, y hay divorcio total, de aquí pa acá, de este con este, entonces todos los divorcios son totales. El imaginario de las personas, que de alguna manera son los dueños de procesos a nivel distrital, pero entre los mismos funcionarios no se hablan, [...] y entonces de alguna forma sí hace falta un, como un eje articulador entre la política, el lineamiento y como esto se vuelve en productos, porque a mí me piden un producto en acta, sí, o me piden un producto o una agenda social, porque, para nosotros un plan de acción es forzado; no es un desarrollo continuo, sino porque es la tarea; entonces se convierte todo lo operativo: en cumplir tareas (taller funcionarios).
Al pasar la APS de lo conceptual a lo operativo se observa una reducción del enfoque y del alcance de la estrategia que viene desde el mismo nivel distrital, terminando en una ejecución desde lo que es posible y no desde lo que se ha formulado. En otras palabras, la estrategia de APS en su puesta en práctica operativa ha sido reducida a una serie de acciones específicas realizadas desde el ámbito familiar por medio del programa SASC; dichas acciones están orientadas a la canalización de individuos a los servicios de salud y a atender las situaciones de salud más urgentes de los grupos vulnerables.
La atención primaria desde lo conceptual le apunta a una vaina grande que es promocional en principio, pero el ejercicio de esa atención primaria en el distrito, por lo menos que es lo que yo conozco, es irremediablemente preventivista y es asistencialista. La estrategia de la APS es como una analogía con el programa de Salud a su Casa y pues yo entiendo que no es, solo hace parte de la estrategia de la APS, pero aquí se viene implementando un programa que no ha tenido de pronto el impacto que quisiéramos. Y eso tiene unas implicaciones en el ejercicio, la APS ahí sería un ejercicio como de canalización de los individuos que necesitan los servicios de salud a los servicios tradicionales de salud. Entonces Salud a su Casa, como su nombre lo dice, es llevar una gente que vaya y le mire si usted está enfermo o no y que se lo canalice al servicio (entrevista con funcionarios).
El nivel de apropiación de la estrategia por parte de funcionarios y directivos aún no ha alcanzado el impacto esperado, no todos los sectores y actores institucionales del Distrito y del hospital están comprometidos con los objetivos y desde el nivel central se observa un aislamiento entre lo conceptual y lo operativo, lo que a su vez debilita el proceso de rectoría.
Pero la dificultad, muchas veces, fue con la misma institución con la que se estaba trabajando en ese momento, porque los que estaban tratando de detener las cosas eran personas que no tenían los conocimientos; no tanto en la parte técnica, sino en la parte social; entonces es muy difícil que tú, desde el escritorio de la Secretaría Distrital, pensaras que en el territorio es así y que las cosas son así y eso no es así; pero para ellos no existía; y era enfrentarse uno a que ya la gente no le entendía, que lo que uno estaba trasmitiendo eran las necesidades que tenían ellos que trasformar en lineamientos y en articulación, y en la Secretaría no se trataban de esa manera, sino cada uno cogía un camino completamente diferente. Entonces, desde el ente distrital, que tenía que ser rector y apoyar, el ente distrital estaba disperso y no tenía una respuesta clara para la comunidad, ni le interesaba una respuesta clara, porque en ese momento básicamente nosotros de ninguna manera estábamos tratando de seguir un esquema narrativo ni descriptivo, sino que estábamos creando nuestra propia historia (taller funcionarios).
Los lineamientos impartidos desde el nivel central, no sólo en el sector salud, sino también en las instituciones del eje social, actúan como una "camisa de fuerza" y muchas veces restringen los procesos de formulación de planes integrales; no siempre es posible dar respuestas a las necesidades evidenciadas por la comunidad y generar planes acordes a estas necesidades, debido a que la respuesta que la comunidad requiere no está incluida dentro de la directriz planeada. En estos casos los equipos de trabajo deben ajustarse al lineamiento y generar respuestas en el marco de éste.
Generar esos planes de respuesta integral era empezar a mirar si realmente esa necesidad que tenía la comunidad y la institución también era acorde con unos lineamientos; es que los lineamientos también lo amarran a uno, entonces puede ser que uno quiera hacer mucho más pero hay cosas que lo frenan, que si está incluido en el lineamiento entonces sí se puede si no no.... mire como eso pasa con las metas institucionales, y la meta no es un favor, usted tiene que cumplir, mate o haga lo que quiera, pero cúmplame la meta, ese es un ejemplo claro de cuando una tarea es para bienestar de la comunidad o para el cumplimiento de una meta en el lineamiento (entrevista con funcionarios).
Los tiempos o límites fijados en los lineamientos y requerimientos por parte de los niveles centrales tampoco son acordes con las dinámicas de la comunidad; esto afecta los procesos de lectura compartida de necesidades y generación de planes participativos; la comunidad pierde espacio y fuerza y los equipos que operativizan las estrategias deben hacer lecturas rápidas para generar respuestas a los compromisos institucionales.
Pero de dónde vamos a sacar una respuesta integral a las necesidades, pero tampoco esque seamos malos. Tampoco es de echarle la culpa a alguien sino que es que también le ponen a uno que tiene 10 días para hacer eso, ¿Quién va a hacer eso en 10 días? Si uno lo que saca son matrices y saca lo que puede sacar y ya. El problema es el sistema y ya por ahí va (entrevista con funcionarios).
La lógica de mercado que impone el mismo sistema, en la cual las instituciones deben gestionar sus recursos y cumplir unas tareas específicas, hace que el accionar de las instituciones pierda foco en la comunidad y se concentre en la lógica económica de sostenibilidad financiera de las instituciones y el cumplimiento de las metas trazadas en los lineamientos de las estrategias.
Del sistema es muy importante mencionar que cada sector tiene una tarea ¿sí? Y la tarea siempre está amarrada a la consecución del recurso o al cumplimiento de una meta y eso va en contravía con la constitución de respuestas integrales y del logro de resultados, es un error, entonces esta vaina nunca va a reventar. Y esto tiene que ver con la forma que los hospitales y las instituciones tienen que pelearse los recursos para sobrevivir porque también hay una crisis entre lo público y lo privado ahí en el tema de salud (entrevista con funcionarios).
Desde el punto de vista estrictamente financiero, también hay problemas para garantizar la sostenibilidad de las acciones de APS y Salud a su Hogar en el nivel individual, pues la fuente de recursos más importantes es el PIC lo cual garantiza en parte las acciones colectivas; sin embargo, y pese a que los recursos provenientes del PIC presentan un comportamiento creciente, no hay fuentes de financiación claras para la prestación de servicios a nivel individual, y en consecuencia tampoco para la sostenibilidad financiera de la estrategia.
De igual manera, la alta rotación del recurso humano y la falta de incentivos económicos y valorativos adecuados son una limitante de los procesos de implementación de la estrategia; esto dificulta la continuidad de los procesos y supone tiempos adicionales para que quienes lleguen se articulen con el grupo y se pueda dar continuidad a la dinámica de implementación. Por su parte, las formas de contratación y pago del personal amenazan el cumplimiento de la longitudinalidad y el vínculo, atributos centrales de la APS, y son consideradas por los funcionarios como una forma de maltrato.
... hay una cosa en este y en cualquier otro trabajo, el depender a nivel institucional, del cambio de personas, contrato, eso, jode, jode; yo ahorita estaba encarretada y se acabó el contrato. Y uno puede tener muy buena voluntad, y entonces, si llega otra persona, hasta que a la otra persona le echemos el cuento, y la conductemos, y como que nos la ganemos. Eso, insisto, mira, en cualquier escenario, porque hay un acumulado histórico, o sea las comunidades siguen siendo las mismas y logran construir confianza con los funcionarios, logran construir mucho, y se acaba el contrato, si?, [...] ahorita hay muchísima gente trabajando, llevan un mes o más trabajando gratis. [...] por esa forma de contratación que hemos tenido durante tanto tiempo, que ha sido maltratante hacia las personas y las personas no se sientan motivadas al trabajo, entonces no ponen de su parte, entonces van y recogen, o sea hacen lo que alcanza su día y suerte, porque hay una desmotivación de la gente, porque no hay un reconocimiento, el trabajo no está en condiciones de dignidad (taller funcionarios).
Sin embargo, y a pesar de los esfuerzos por mantener la continuidad de los procesos por parte de los funcionarios comprometidos con la estrategia, algunos avances alcanzados en articulación y coordinación de acciones retroceden por la salida o rotación del personal vinculado. El liderazgo de instituciones como el Hospital también se afecta o pierde fuerza, cuando un actor considerado clave (administrativa o políticamente) se mueve de la escena. En estos casos las instituciones que vienen liderando los procesos y los equipos encargados de la operativización pierden canales de comunicación directa con quienes aprueban las iniciativas, lo cual entorpece los procesos de articulación.
Pues porque es que la lógica que le explican a uno, es que la persona se va pero el proceso sigue y eso es mentira, la persona se va y las cosas se mueren. Los que llegan no tienen la lógica, todo eso se nos cruza en todo momento con la apropiación conceptual y nos sacan al alcalde y pues entonces la línea de gobierno se pierde. Entonces en el 2010 empieza la subdirección a pegar fuerte con el asunto que ellos van a ser la Secretaría Técnica y nos mueven a nosotros y eso cruza con un hecho importante y es con la salida de, mire como las personas pesan tanto, con la salida de la jefe de participación. Entonces resulta que con ella habíamos hecho una llave, nosotros éramos el equipo técnico y nosotros le planteábamos todo el discurso que nosotros nos lo sabemos bien, y ella hacía toda la articulación con las cabezas de los sectores porque ella es una figura significativa de articulación, ella se habla con el director o la gerente del hospital. Entonces ella se va y nos deja sin la cabeza que va y habla allá (entrevista con funcionarios).
Otra dificultad identificada durante el proceso ha sido conseguir la vinculación activa por parte de todos los actores institucionales, pues a pesar del trabajo mancomunado entre instituciones, y al interior de éstas con la realización de jornadas de capacitación, aún se observan debilidades y falta de compromiso de parte de algunos actores. Respecto a esto, una de las principales dificultades de este proceso ha sido la articulación y
acercamiento con el sector privado; este ejercicio ha tenido resistencias y retrocesos, en la medida que todos los sectores no estuvieron dispuestos a realizar acciones que se traduzcan finalmente en presupuesto. De esta forma se expresa la dificultad de materializar en lo local lo expresado en el marco normativo distrital, lo cual requiere no sólo la vinculación de sujetos pertenecientes a la institucionalidad y a la comunidad, sino también la comprensión de los contextos sociales y políticos locales en los que se va a implementar.
Desde la institución. uno lo que ve es que tampoco participan todas las otras instituciones, hay algunas que sí y hay otras que no se meten al cuento y que definitivamente eso a nivel social si deberían trabajarle mucho más, porque si trabajamos en conjunto podríamos no llegar a ese asistencialismo o ese paternalismo que la gente se ha acostumbrado (entrevista con funcionarios).
La participación aún sigue siendo sesgada e instrumentalizada; los intereses individuales y de los sectores empiezan a manipular el trabajo de las comunidades y esto entorpece el ejercicio real del derecho de ciudadanía. Los espacios de participación son divididos (un espacio en que se reúnen los sectores y otro donde se reúne la comunidad) y esta dinámica hace que la comunidad se vea relegada a espacios sin trascendencia en la toma de decisiones.
Nosotros hicimos unos análisis y nos dimos cuenta que hay una cosa, no hay que ser genio más bien es una cosa como evidente, que los sectores han utilizado las formas de participación consistentemente para obtener recursos para el mantenimiento de las instituciones. Y las instituciones han utilizado a esas formas de participación para su autosostenimiento, que es necesario pero no suficiente y pues entonces uno se da cuenta que eso, si me ponen a mí como sector a implementar una estrategia yo tengo un serio problema y es que yo sé que la participación la voy a utilizar para lo que yo necesito y no para lo que la gente necesite, entonces eso genera un escenario para que los sectores vuelvan a jugarse digamos que las cosas por sus recursos (entrevista con funcionarios).
Los sectores y las instituciones son quienes finalmente toman decisiones, el ejercicio de participación de la comunidad no trasciende a la incidencia de la toma de decisiones, el ejercicio se sigue perpetuando gracias al sistema y a la misma normatividad que regula los procesos de participación
las formas de participación lideradas por los sectores, mueven unos intereses, todo el mundo va a pelear por lo suyo, y los sectores son fuertes porque tienen plata para hacerlo, la comunidad no tiene plata para participar, es el sector; entonces ahí hay un problema grave, muy grave; ahora la otra cosa es la forma que se entiende la participación, entonces el participar puede ser muchas vainas, pero la participación tiene que ver con la incidencia, pero esa no es la forma de participación de la que estamos hablando allí en estos procesos, y la participación aquí en este país es una vaina complicada, es digamos que ha validado el desarrollo de las prácticas que sostiene una hegemonía capitalista, neoliberal, la misma participación que uno cree que la destruye lo que hace es validarla porque la lógica de la participación en la misma normatividad dice quién participa y que supuestamente participando usted va a lograr acceder a un recursos pero para usted no para el grupo (entrevista con funcionarios).
La comunidad cae en la lógica de la instrumentalización propuesta por las instituciones, y las personas se dan cuenta de que pueden obtener beneficios en pro de sus intereses privados y venden su participación; el interés colectivo pierde fuerza y los líderes más visibles toman partido por aquellas situaciones que convienen a sus propósitos, mientras los sectores aprovechan esta situación para legitimar sus procesos.
A guisa de darles bienestar, la gente vende su participación y empiezan a surgir, y que no es solo desde ahí sino que es desde antes, empieza a surgir todo este fenómeno en los sectores del gamonalismo, el clientelismo, del manzallinismo, de todas estas formas que son formas de participación que legitiman una cosa por allí de nuestra sociedad bien particular ¿Sí? No nos digamos mentiras, los sectores se dan cuenta que ahí hay un valor, que ahí podemos aprovechar algo, que ahí podemos sacar cosas, y entonces empiezan a utilizar las formas de participación para conseguir la platica y el recurso que necesitan (entrevista con funcionarios).
Al mismo tiempo se evidencia cómo el carácter voluntario y discrecional de la participación en los ciudadanos choca con las condiciones sociales y espacios de participación. Esto conlleva que los procesos tengan una alta rotación de sujetos, la cual en ocasiones rompe las dinámicas y los procesos llevados a cabo.
Lo que siempre se ha planteado desde participación es la discontinuidad de los líderes, porque como es voluntario, en su tiempo libre, etcétera; cuando el líder consigue trabajo, se pierde, eso sí es súper cualificado, consiguió trabajo, y lo perdemos. Sí, entonces, permanentemente hay que volver a empezar, por eso la participación no es un procesos que inicia acá y termina allí, sino que hay que trabajarlo permanentemente. Nosotras conocemos mujeres muy comprometidas, y que se invitan a cosas muy interesantes en la localidad o en el distrito, y luego las llamamos y, por qué no vino, y así como dice el cuento, no tuve un peso para la buseta, y no pude llegar. Hay barreras físicas y también, barreras económicas para la participación (taller funcionarios).
La multiplicidad de espacios de articulación y participación en los procesos públicos locales con la comunidad desgastan y generan disgregación de los actores debido a la explosión de espacios y el poco tiempo con el que cuentan para asistir a dichas convocatorias. Al parecer, los mecanismos generados para la articulación y coordinación han resultado redundantes y en ocasiones recargan de trabajo a los funcionarios, quienes finalmente terminan duplicando acciones.
14. Discusión y conclusiones
El modelo de gestión del Hospital Pablo VI Bosa hace una apuesta interesante en su modelo de gestión visualizando la APS de manera complementaria a las otras estrategias implementadas en el Distrito (EPCVS y GSI) y poniéndolas en el mismo nivel de importancia para el logro de los objetivos institucionales incluidos en la plataforma estratégica. Esto ha permitido que la APS siga manteniendo su fuerza y papel central en la localidad como orientadora de la atención básica, pese a que la actual estructura organizativa del PIC proveniente del lineamiento distrital reduce el enfoque de APS y le da un carácter subalterno respecto a la EPCVS.
Desarrollos similares de modelos de gestión innovadores como el del Hospital Pablo VI de Bosa, fueron evidenciadas en la experiencia del Hospital de Suba II Nivel Empresa Social del Estado en la Localidad 11 de Bogotá analizada en el año 2008. Dichas propuestas sugieren que propiciar y mantener el enfoque de APS en el centro del modelo de gestión de las instituciones permite responder a las necesidades de la población, mejorar la calidad de los servicios de atención y sus posibilidades para favorecer acciones intersectoriales y de participación comunitaria, lo cual redunda en mejores resultados de salud y equidad (21).
Sin embargo, a pesar de los esfuerzos por articular la APS con las demás estrategias implementadas en el Distrito para la construcción de respuestas con participación social y la promoción de acciones transectoriales, aún se observan duplicidades en las acciones y falta de una diferenciación clara de su alcance en el nivel operativo y en la capacidad de generación de respuestas integrales. Dicho hallazgo había sido sugerido dos años atrás en el análisis del modelo filosófico, conceptual y operativo realizado en la ciudad de Bogotá (22).
De esta manera, se reitera que la clave es la identificación de puntos comunes entre estrategias, la utilización de los aprendizajes en procesos previos, así como la coordinación tanto al interior como al exterior de las instituciones para lograr acciones encaminadas al logro de los mismos objetivos.
En cuanto al proceso de implementación de la APS por parte del HPVI, se resalta el hecho de que la institución tuvo el cuidado de respetar, recuperar e iniciar un proceso de integración de las dinámicas comunitarias que se venían desarrollando en la localidad. Este ha sido un punto considerado de vital importancia y uno de los pilares fundamentales para que la APS pueda operar y se consiga su sostenibilidad en la comunidad, al brindar el espacio y la oportunidad de empoderar a la comunidad en el ejercicio de sus derechos (23,24).
Sin embargo, pese a las dinámicas de participación social en esta experiencia, y en el de la localidad de Suba en Bogotá (25), se evidencia que su alcance se ha visto limitado a la perspectiva de trabajo desde y para lo institucional, por lo cual el camino de una mayor y decisiva intervención comunitaria está en las posibilidades ciertas que ofrece el Hospital; haría falta profundizar el nivel de acción, autonomía, empoderamiento, movilización y decisión de la comunidad en los procesos integrales de atención de la APS.
De acuerdo con el análisis realizado, la canalización que realizan los diferentes ámbitos, el programa Salud a su Casa y los diferentes programas del eje social hacia las UPAS y UBAS es vista como el proceso que articula y coordina las acciones individuales y colectivas; sin embargo, desde una mirada más amplia del alcance de la estrategia, estos procesos de articulación y coordinación requieren esfuerzos adicionales por parte de las instituciones de salud y de otros sectores, y una mejor orientación a metas comunes para el aprovechamiento de los procesos que realizan desde cada institución en el marco de la transectorialidad.
Al respecto se considera que los procesos de trabajo intersectorial requieren una modificación de las lógicas institucionales para que reconozcan el valor de la orientación comunitaria y el quehacer integral, con lo que la simple remisión (canalización) es un avance en "optimizar" el recurso institucional, pero no constituye ni prevé una adecuación de las dinámicas gubernamentales a la intención central de la APS. De cierta forma, y según refiere la OMS desde la Comisión de Determinantes Sociales de la Salud, se requiere una modificación en la comprensión de las necesidades de las comunidades y de su respuesta, así como una transformación más estructural del contenido y papel del Estado, del sistema de salud y de las posibilidades de incidencia en las decisiones de las comunidades (26).
En cuanto al ejercicio de participación comunitaria, el desarrollo de la experiencia del HPVI evidencia que, aunque con limitaciones en su profundidad e impacto, este proceso es uno de los aspectos de mayor valor y reconocimiento por parte de los actores sociales. Este ha permitido, como se evidenció en la investigación, contar con revisiones, reflexiones y valoraciones críticas sobre los ajustes y mejoras que la implementación podría asumir.
El nivel de participación de las comunidades en experiencias sociales que reconocen su papel significativo puede llevar a crear procesos de ajuste y revisión, siempre y cuando recuperen la perspectiva popular y orienten el quehacer desde un proceso de construcción social amplio, participativo y democrático. La experiencia del HPVI tiene la oportunidad de profundizar en los procesos de participación comunitaria como un eje de implementación de la estrategia que abra oportunidades para ir cualificando su ejercicio social y político de una manera integral y socialmente más pertinente.
Los logros en cuanto a la apropiación y apoyo de la estrategia en la comunidad han sido importantes; sin embargo, se debe prestar especial atención al desarrollo de políticas y estrategias que permitan garantizar la continuidad de los procesos, los cuales se ven profundamente afectados con la alta rotación del personal y cambios inesperados en las voluntades políticas. El modelo de gestión institucional que hace depender el proceso social de la sostenibilidad financiera de las entidades, desconoce el sentido y valor de la estrategia de APS en la conformación de procesos sociales donde las comunidades puedan ser actores centrales en la mejoría de sus condiciones de vida.
Este tipo de contradicciones, entre una política de afrontamiento de las condiciones sociales desde una intención integral y una política de gestión institucional centrada en el control de costos y gastos en medio de un contexto social y político determinado por la economía de mercado, lesionan y entorpecen el posible adecuado desarrollo de la APS. Hay una discusión política que se abre sobre los modelos de atención en salud centrados en la dinámica de libre mercado y la perspectiva de una atención centrada en la integralidad, la garantía de derechos y la participación decisoria de las comunidades que desde la puesta en marcha de la APS se hace inminente y necesaria en la localidad, la ciudad y el país.
Los mecanismos de financiación de las estrategias privilegian las acciones curativas tradicionales así como las formas flexibilizadas de políticas de contratación y pago del personal vinculado, lo cual no permite el cumplimiento de los atributos de longitudinalidad, vínculo y continuidad de la APS. Esto, por su parte, constituye una de las principales amenazas a la sostenibilidad de la estrategia. El desarrollo de la APS en medio de un SGSSS que promueve la competencia entre aseguradores y prestadores está signado por la tensión entre la rentabilidad financiera en la prestación de los servicios de salud y la garantía plena de la salud a los ciudadanos. Al igual que en el análisis de la experiencia de la localidad de Suba ya referida, en esta investigación queda abierta la cuestión sobre las contradicciones que se generan entre la puesta en marcha de un enfoque de APS integral y los contextos de economía y de política pública que hacen énfasis en modelos de sistemas de salud con orientación de mercado (21,22).
Esta investigación parece demostrar que un enfoque de APS integral no es viable dentro de una perspectiva de sistema de salud centrado en el control del riesgo financiero, la atención individual de riesgos en salud y de la enfermedad ¿Qué modificaciones se exigen y aplican a la APS con enfoque integral en contextos de rentabilidad financiera en la prestación de servicios de salud? ¿Qué modificaciones concretas exige a la implementación de este enfoque de APS el modelo de SGSSS de Colombia? La respuesta ya la sabemos por las características de la APS que resultan de la experiencia aquí descrita: la APS se ha limitado, en el marco de este sistema, a un modelo híbrido de promotores de salud, asistencia médica tradicional y control del riesgo financiero que le quita posibilidades al desarrollo de un enfoque integral.
Referencias bibliográficas
1. Alcaldía Mayor de Bogotá Distrito Capital. Plan de desarrollo económico, social y de obras públicas, Bogotá 2004-2008. Proyecto de acuerdo. Bogotá sin indiferencia, un compromiso social contra la pobreza la exclusión. Bogotá, abril 30 de 2004. [ Links ]
2. Alcaldía Mayor de Bogotá, Secretaría de Salud Distrital Salud a su Hogar. Un modelo de Atención Primaria en Salud para garantizar el derecho a la salud en Bogotá; 2004. (inédito). [ Links ]
3. Alcaldía Mayor de Bogotá, Secretaría de Salud Distrital. Diagnóstico local con participación social. Colección Diagnósticos Locales con Participación Social; 2003. [ Links ]
4. Secretaría de Salud de Bogotá. Diagnóstico local con participación social: Bosa. Bogotá: Alcaldía Mayor de Bogotá; 2009. [ Links ]
5. Secretaría Distrital de Planeación de Bogotá. Conociendo las localidades: Bosa. Bogotá: Alcaldía Mayor de Bogotá; 2009. [ Links ]
6. Hospital Pablo VI Bosa. Portal web, información corporativa. Organigrama [citado 2010, oct. 9]. Consultado en http://www.hospitalpablovibosa.gov.co/pagina/index.php?option=com_content&view=article&id=4&Itemid=6. [ Links ]
7. Hospital Pablo VI Bosa. Documentos de trabajo. Presentación Power Point, Modelo Hospital HPVIBOSA. [ Links ]
8. Hospital Pablo VI Bosa. Documentos de trabajo. Atención Primaria en Salud. Para garantía del derecho; 2006 (inédito). [ Links ]
9. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Informe cuatrimestral, período abril-junio, 2006 (inédito). [ Links ]
10. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Cierre APS; 2006 (inédito). [ Links ]
11. Alcaldía Mayor de Bogotá, Secretaría Distrital de Salud. Documentos de trabajo Hospital Pablo VI Bosa I Nivel ESE. Ficha técnica para la operación de Salud a su Hogar; 2006 (inédito). [ Links ]
12. Alcaldía Mayor de Bogotá, Secretaría de Salud Distrital. Hospital Pablo VI Bosa I Nivel ESE. Diagnóstico local con participación local 2008 [ Links ]
13. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Avance construcción de rutas (inédito). [ Links ]
14. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Ruta de la salud red suroccidente (inédito). [ Links ]
15. Vega R, Acosta N, Mosquera P, Restrepo O. Documento experiencia Bogotá, convenio de cooperación técnica no. 650. Proyecto de investigación "Revitalizando salud para todos: aprendiendo de las experiencias de atención primaria integral en salud APIS" Fase I. [ Links ]
16. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Informes de gestión ámbito familiar para la Secretaría Distrital de Salud, 2006 (inédito). [ Links ]
17. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Avances Plan conjunto microterritorios 2005-2006 (inédito). [ Links ]
18. Alcaldía Mayor de Bogotá, Secretaría de Salud Distrital, Hospital Pablo VI Bosa I Nivel ESE. Diagnostico local con participación local 2008. [ Links ]
19. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Informes trimestrales de gestión, enero de 2007 (inédito). [ Links ]
20. Hospital Pablo VI Bosa I Nivel ESE. Documentos de trabajo. Plan de Intervenciones Colectivas (PIC). (inédito) [ Links ]
21. Vega Romero R, Acosta Ramírez N, Mosquera Méndez PA, Restrepo Vélez O. Capítulo 10: estudio de caso: la atención primaria integral de salud en Suba. En: Atención primaria Integral de Salud. Estrategia para la transformación del Sistema de Salud y el logro de la equidad en salud. Bogotá: Alcaldía Mayor de Bogotá-Secretaría Distrital de Salud; 2009. [ Links ]
22. Vega-Romero R, Acosta-Ramírez N, Mosquera Méndez PA, Restrepo Vélez MO. La política de salud en Bogotá, 2004-2008. Análisis de la experiencia de atención primaria integral de salud. Medicina Social. 2008 mayo; 3(2). [ Links ]
23. OPS/OMS. Declaración de ALMA-ATA. Conferencia Internacional sobre Atención Primaria de Salud, Alma-Ata, Unión Soviética, 6 a 12 de septiembre de 978 (Centro de Prensa). Recuperado de http://www.paho.org/spanish/dd/pin/alma-ata_declaracion.htm [ Links ]
24. Starfield B. Capítulo 14: Salud pública y la atención primaria orientada a la comunidad. En: Atención primaria. Barcelona: Masson; 2001. [ Links ]
25. Vega Romero R, Acosta Ramírez N, Mosquera Méndez PA, Restrepo Vélez O. Capítulo 13: Participación y empoderamiento comunitario, tareas pendientes de la APS. En: Atención Primaria Integral de Salud. Estrategia para la transformación del sistema de salud y el logro de la equidad en salud. Bogotá: Alcaldía Mayor de Bogotá- Secretaría Distrital de Salud; 2009. [ Links ]
26. Public Health Agency of Canada in collaboration with the Health Systems Knowledge Network of the World Health Organization's Commission on Social Determinants of Health and the Regional Network for Equity in Health in East and Southern Africa (Equinet) Chapters 2 and 3. In: Experiences in intersectoral action, public policy and health. Crossing sectors; 2007. [ Links ]














