Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582On-line version ISSN 2619-6107
rev. colomb. cir. vol.21 no.4 Bogotá Oct./Dec. 2006
(1) Médico Especialista en Medicina Familiar. Médico Especialista en Medicina Interna-Geriatría Clínica. Universidad del Valle.
(2) Médico Especialista en Cirugía General. Profesor de Cirugía Univesidad del Valle. Cirujano de Urgencias Hospital Universitario del Valle.
Correspondencia: José Mauricio Ocampo Chaparro, MD. Universidad del Valle. Cali (Valle).Cali. Colombia. Correo electrónico: jmocampo2000@yahoo.com.ar
Fecha de recibo: Septiembre 5 de 2006. Fecha de aprobación: Octubre 15 de 2006.
Resumen
Con el envejecimiento de la población, un número cada vez mayor de pacientes consultarán por cuadros abdominales agudos que requieran una atención oportuna e integral. A su vez, el anciano que asiste al médico lo hace en una fase avanzada de su enfermedad y con frecuencia tiene otras patologías de base conocidas como comorbilidad que pueden modificar de forma adversa el curso de la afección. En consecuencia, el diagnóstico de dolor abdominal agudo en estos pacientes se convierte en un reto para el médico, debido a la ausencia relativa de síntomas y signos físicos clásicos, lo cual hace que la presentación de la enfermedad pueda ser atípica. En cuanto al tratamiento, un porcentaje alto de estos pacientes va a requerir una intervención quirúrgica de urgencia con las implicaciones adversas que ésta conlleva. Por otro lado, el fallecimiento del anciano con abdomen agudo con frecuencia se debe a retraso en el diagnóstico, la cirugía y el manejo de la infección que predisponen a consecuencias tan graves como la sepsis generalizada, complicaciones cardíacas y pulmonares y a exacerbación de las patologías crónicas de base que son poco toleradas por los ancianos, de ahí la importancia de su prevención, diagnóstico y tratamiento oportunos.
Palabras clave: abdomen agudo, anciano, envejecimiento, emergencias, dolor abdominal.
Abstract
With the continued population growth it is expected that greater numbers of patients will be consulting because of acute abdominal clinical conditions requiring integral and timely care. The elderly patient usually seeks medical care in advanced stages of disease and presents with coexistent morbidities that may adversely affect the course of the primary illness. Therefore, the correct diagnosis of abdominal pain becomes a real challenge to the physician, facing a person that generally presents absence of classical symptoms and signs, making the clinical presentation atypical. A significantly high number of these patients require an emergency operation with the corresponding adverse implications. The death of elderly patients presenting with acute abdomen frequently is due to delayed diagnosis, surgical intervention and the attending infectious complications that may lead to generalized sepsis, cardiac and pulmonary complications that exacerbate the comorbidities, conditions that are poorly tolerated by the person of advanced age. Thus the obligation of timely prevention, diagnosis and treatment in the elderly population.
Key words: acute abdomen, aging, aged, emergencies, abdominal pain.
Introducción
El incremento considerable de ancianos en el mundo en las últimas décadas constituye en una situación que nunca antes había sucedido, en efecto, es notorio cómo cada vez aumenta más la proporción de personas mayores dentro de la estructura poblacional de los países y aunque este cambio es más evidente en las regiones industrializadas, tales tendencias globales también se presentan en Latinoamérica (1).
En el plano local, Colombia con más de 40 millones de habitantes vive un rápido proceso de cambio demográfico. El acelerado crecimiento de la población a mediados del siglo XX ha producido un escenario caracterizado por un vertiginoso incremento de la población mayor de 60 años, la cual ha pasado de 600.000 personas en 1950 a tres millones en 2001 y se espera que para el año 2050 sea de 15,5 millones (2). Por consiguiente, estos cambios no sólo tienen repercusión en la organización social, en los valores y normas de comportamiento individual de la familia, sino también implicaciones en el campo socioeconómico, en los sistemas de educación, salud y en la seguridad social. Como resultado de esto, será mucho más frecuente encontrar ancianos que consulten a los servicios de urgencia con sintomatología de dolor abdominal (3). De ahí la importancia de conocer cuál es su presentación clínica, las causas más comunes a esta edad, el manejo y las complicaciones que se presentan en este tipo de pacientes (4).
De otra parte, se debe recordar que por lo regular el anciano muestra una comorbilidad importante, representada por patología crónica discapacitante y degenerativa debida al acumulado epidemiológico que acompaña al proceso de envejecimiento como son las enfermedades cardiovasculares, la diabetes mellitus y el cáncer, enfermedades que pueden modificar desfavorablemente la evolución no sólo médica sino también quirúrgica de las mismas (5, 6).
Definición
El abdomen agudo ocupa un lugar importante en la práctica médica diaria, puesto que puede ser la manifestación de complicaciones de enfermedades preexistentes o de otras que se presentan con mínima o ninguna sintomatología (7).
Se define como un síndrome doloroso, habitualmente severo, de menos de una semana de evolución y que suele presentarse con otros signos y síntomas de inflamación peritoneal, que con frecuencia requiere manejo médico o quirúrgico de urgencia. Desde el punto de vista operativo, en el servicio de cirugía de la universidad y en el hospital se ha definido el abdomen agudo como: "todo dolor abdominal que obliga al paciente a consultar de manera urgente".
En el anciano la etiología y la presentación son diferentes a las del adulto joven. En consecuencia, el dolor abdominal agudo se debe considerar como un signo de alarma en una persona de edad, así éste sea de menor intensidad o constituya su única manifestación clínica (8). A su vez, las características en la presentación del dolor abdominal en ancianos están relacionadas con el fenómeno de la inmunosenescencia, los cambios fisiológicos normales del envejecimiento, la comorbilidad y la disminución de la reserva funcional, los cuales pueden dificultar el diagnóstico e incrementar la morbilidad y mortalidad en estos pacientes. Sin embargo, la edad por sí sola no es un factor determinante para el desarrollo de los diferentes desenlaces adversos que puedan ocurrir (9). En consecuencia, un anciano tiene mayor probabilidad de presentar complicaciones relacionadas con el manejo del abdomen agudo (infección de la herida quirúrgica y sepsis), la reagudización de la patología crónica (falla cardíaca, enfermedad pulmonar obstructiva crónica [EPOC] e insuficiencia renal) o por los riesgos que implican una hospitalización en este tipo de pacientes (caídas, delirium, declinación funcional, incontinencia, úlceras por presión, y/o reacciones adversas medicamentosas). Algunos investigadores han encontrado que los ancianos con esta patología tienen no sólo una mayor necesidad de cirugía de urgencias, ser ingresados a la unidad de cuidado intensivo y requerir ventilación mecánica, sino también de una más prolongada estancia hospitalaria, mortalidad global y quirúrgica, lo cual indiscutiblemente representa un mayor costo para la atención en salud de estas personas (10, 11).
Epidemiología
El dolor abdominal agudo es un síntoma frecuente en ancianos y representa 10% de las causas de consulta en los servicios médicos de urgencias (12). De los ancianos que consultan a estos servicios, 50% requieren hospitalización y entre 30 y 40% cirugía, en contraste con pacientes jóvenes, los cuales sólo aproximadamente 16% necesitarán intervención quirúrgica (13). Al ingreso hospitalario cerca de 40% se diagnostica de forma errónea, su mortalidad global es de 10%, la cual se eleva hasta 20% si el paciente requiere cirugía de urgencia. Lo anterior es producto de la patología abdominal de base y de las complicaciones cardíacas y pulmonares subyacentes (14). Adicionalmente, mientras que en los pacientes jóvenes las causas más frecuentes de dolor abdominal son la apendicitis y el dolor abdominal inespecífico, en los ancianos la mayoría de las series reportan que la patología de la vía biliar, la obstrucción intestinal la diverticulitis y los defectos de pared son los principales responsables de consulta, además de otras afecciones que son poco frecuentes en los jóvenes como la patología tumoral y la vascular (tabla 1) (4, 15-21).
Antecedentes, manifestaciones clínicas y examen físico
En todo paciente anciano con posibilidad de abdomen agudo se deberá hacer una cuidadosa anamnesis para determinar el inicio de los síntomas, las enfermedades concomitantes y realizar examen físico completo que permita establecer el posible diagnóstico (tabla 2).
La obtención de la anamnesis y la realización del examen físico pueden ser obstaculizados por diferentes razones, entre otras: alteraciones cognoscitivas (demencia), sensoriales (hipoacusia) y comportamentales o del estado de conciencia (delirium) que dificultan la comunicación y la exploración física, además de las barreras por parte del paciente debido al temor de enfermar y a perder su autonomía (22). En efecto, muchas enfermedades en estos pacientes tienen una presentación y evolución atípicas. Esto es, los signos y los síntomas del abdomen agudo suelen ser menos intensos, más prolongados e inespecíficos que los registrados en personas jóvenes como diarrea, náuseas, vómitos y dolor (tabla 3) (23).
Por otra parte, el personal médico y de salud se enfrenta a algunas barreras como la estigmatización y la animadversión en la atención de la población anciana que no permiten realizar una historia clínica adecuada por las dificultades en la comunicación y el tiempo que requiere su atención en los sistemas de salud que valoran más el número y la rapidez de las consultas que la profundidad diagnóstica y calidad humana de las mismas.
El dolor abdominal agudo en ancianos puede estar ausente o ser de menor intensidad aun en el escenario de una catástrofe abdominal; además, se debe recordar que el anciano puede presentarse con confusión o delirium, hipotensión, hipotermia, fiebre, disnea o declinación funcional como manifestación inicial de su cuadro clínico (18, 24).
Con respecto a la importancia de los signos vitales en la valoración diagnóstica y pronóstica, éstos pueden estar alterados por la comorbilidad de base o por los medicamentos que consume el paciente. Por consiguiente, los ancianos con abdomen agudo de etiología infecciosa o inflamatoria pueden no desarrollar taquicardia ni fiebre o tener tan sólo una febrícula; no obstante, en un anciano con dolor abdominal concomitante con taquicardia e hipotensión se deben considerar diferentes afecciones como: gangrena intestinal, isquemia mesentérica, ruptura de aneurisma de la aorta abdominal (AAA), sepsis, sangrado gastrointestinal, pancreatitis severa, colangitis, infarto de miocardio y embolismo pulmonar. Además, no son raros los casos de infección severa que se manifiestan con hipotermia (25).
En cuanto al vómito y la diarrea en el anciano, éstos pueden ser la manifestación de diversas enfermedades, de manera que el diagnóstico de gastroenteritis debe ser de exclusión. Sin embargo, el vómito que precede al dolor abdominal aumenta la probabilidad de que se trate de una patología que requiera manejo quirúrgico.
En lo concerniente al dolor, éste puede ser de difícil localización aun en presencia de peritonitis debido a disminución en la percepción del mismo como resultado de los cambios fisiológicos con el envejecimiento, la disminución en la capacidad de la homeostasis y respuesta inflamatoria, la comorbilidad y el consumo de analgésicos y corticosteroides (26). En efecto, los signos clásicos de peritonitis, como dolor de rebote y abdomen en tabla, pueden estar ausentes en casos tan graves como una gangrena intestinal. Sin embargo, se ha sugerido que encontrar resistencia involuntaria al palpar con suavidad la zona dolorosa y el dolor en rebote pueden ser signos más confiables para el diagnóstico (27).
Ayudas diagnósticas
Al igual que en la población joven en el anciano no existen "exámenes de rutina"; sin embargo, por la alta prevalencia de enfermedades crónicas cardiovasculares, pulmonares y metabólicas en estos pacientes como parte de su evaluación inicial por abdomen agudo se deben incluir los siguientes exámenes: hemograma, glucemia, uroanálisis, electrolitos, nitrógeno ureico, creatinina sérica, electrocardiograma y radiografía de tórax.
En el hemograma los leucocitos pueden estar en rango normal o con una leve desviación hacia la izquierda.
Aunque la radiografía de abdomen es anormal sólo en 10% de los casos, su principal indicación reside en el diagnóstico de obstrucción intestinal; por otra parte, la radiografía de tórax en posición de pie es de ayuda en pacientes con sospecha de perforación de víscera hueca, su utilidad costo-eficiente es escasa, aunque orienta en el diagnóstico diferencial de otras condiciones (tabla 4) (28).
En la actualidad se prefiere la realización de la ecografía para el estudio del hipocondrio derecho o la tomografía axial computarizada (TAC) con contraste de abdomen para el resto de los cuadrantes, puesto que tiene mayor rendimiento diagnóstico en enfermedades localizadas en estos cuadrantes. Es preciso advertir que la inclusión de ayudas diagnósticas no es rutinaria y éstas sólo se deben solicitar cuando después de una historia clínica y exámenes iniciales persista la duda diagnóstica.
Dentro de los procedimientos invasivos, la laparoscopia con el estudio del líquido peritoneal, en particular, es de utilidad para el diagnóstico, el enfoque terapéutico y la decisión de la realización de cirugía de urgencia.
Clasificación del abdomen agudo
Debido al amplio espectro de posibilidades diagnósticas en los pacientes ancianos con abdomen agudo su valoración y manejo se convierte en todo un reto para el médico. Por esta razón y para hacer menos complicada esta tarea se clasificarán las diferentes presentaciones clínicas en cuatro síndromes de fácil reconocimiento (figura 1).
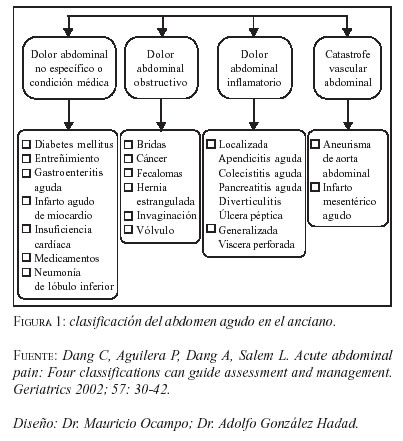
Dolor abdominal inflamatorio
Apendicitis
La causa más frecuente de abdomen agudo en las personas jóvenes es la apendicitis. Por el contrario, se ha encontrado que con la edad disminuye la frecuencia de esta afección debido a la atrofia del tejido linfoide y muscular que la envuelve, la disminución del riego sanguíneo, la infiltración grasa de la pared y al estrechamiento de la luz (29); no obstante, representa 5% de todas las causas de urgencias quirúrgicas abdominales en de esta población, y por ello continúa constituyendo un problema quirúrgico en particular debido a sus complicaciones producidas por perforación y peritonitis. De ahí la necesidad de realizar el diagnóstico y tratamiento en forma oportuna (30). La presentación clínica puede ser insidiosa, con síntomas más prolongados, presencia variable de fiebre, lo que influye en la obtención de la anamnesis y la realización del examen físico. En efecto, sólo 20% de los ancianos con apendicitis presentan los síntomas clásicos y los signos de fiebre, anorexia, dolor en la fosa iliaca derecha y leucocitosis (31). Por esta razón, aproximadamente 50% de los ancianos con apendicitis al momento de la consulta tienen perforación de la misma (32). Todo esto contribuye no sólo al retraso en la realización del diagnóstico sino también al incremento de la morbilidad y la mortalidad posoperatoria (33).
El diagnóstico es fundamentalmente clínico, pero cuando existen dudas la realización del ultrasonido o de la TAC puede ser de ayuda. Otra herramienta que ha mejorado la evaluación de estos enfermos es la utilización cada vez más frecuente de los métodos laparoscópicos, los cuales permiten realizar el diagnóstico y tratamiento en forma más temprana (34).
Especial atención demandan los casos de infección de las vías urinarias por su alta frecuencia en ancianos y porque puede enmascarar el cuadro de apendicitis. En efecto, la apendicitis suele ser interpretada como una infección urinaria debido a que si el proceso inflamatorio se encuentra contiguo al uréter o vejiga, éste puede producir hematuria o piuria; ésta última puede estar presente en el uroanálisis sin que tenga significancia clínica, lo cual se conoce como bacteriuria asintomática (35). Por consiguiente, un anciano que se presenta con dolor abdominal, en el cual la relación entre la valoración abdominal y el examen de orina son pocos consistentes, es necesario reinterrogarlo y realizar una imagen diagnóstica que permita definir el plan terapéutico.
Es importante anotar que una forma frecuente de presentación clínica de apendicitis en pacientes ancianos es la obstrucción intestinal como lo muestra Horattas en su publicación, donde 45% de los pacientes mayores de 70 años que tenían apendicitis se presentaron bajo la forma de obstrucción intestinal (31).
Colecistitis aguda
La patología de la vía biliar es la principal causa de consulta por dolor abdominal agudo y la primera indicación de cirugía abdominal en el anciano. Es así cómo en Estados Unidos se diagnostican cada año cerca de un millón de casos nuevos de colecistitis, de los cuales la tercera parte de los pacientes que requieren intervención quirúrgica son mayores de 70 años. En cuanto a su incidencia, ésta se incrementa de 8% en los pacientes menores de 40 años a 50% en los mayores de 70 años (36).
La alta susceptibilidad a la patología biliar que exhibe la población de ancianos es ocasionada por un incremento en la síntesis de colesterol y a una disminución en la producción de ácidos biliares debido a una actividad anormal de la 7 a-hidroxilasa, la cual promueve la conversión de colesterol a ácidos biliares (37).
Dentro de las complicaciones se ha encontrado que hasta 40% de los ancianos con enfermedad aguda tienen empiema, colecistitis gangrenosa, perforación libre a cavidad; además, 20% colecistitis enfisematosa que se presenta con frecuencia en pacientes diabéticos y hasta 15% tienen absceso hepático o subfrénico (38).
De los ancianos con colecistitis aguda, más de un tercio no tiene fiebre y la cuarta parte no presenta dolor abdominal. Sin embargo, cuando éste último se encuentra, con frecuencia se ubica en la región del epigastrio y en el cuadrante superior derecho, se irradia a la parte superior del dorso y habitualmente es de tipo sordo y no cólico. Si bien las náuseas y los vómitos son síntomas comunes, los signos de irritación peritoneal son raros. En la valoración abdominal éstos pueden estar ausentes, aunque que se trate de una complicación grave. En cuanto al signo de Murphy, es de poca utilidad en ancianos, ya que tiene una sensibilidad de 48%; sin embargo, en la población general es mayor de 90% (39). Por otro lado, la tríada de Charcot, la cual consiste en dolor en el hipocondrio derecho, ictericia y fiebre está relacionada con colangitis aguda. Su asociación con los signos de hipotensión y confusión mental se conoce como péntada de Reynold, ésta es una presentación clínica típica en ancianos, especialmente en estadios tardíos y severos de la enfermedad.
La colangitis aguda supurada es una complicación con alta mortalidad. En 10% de los casos el anciano no presenta los síntomas clásicos de fiebre, ictericia, dolor, choque y depresión del sistema nervioso central.
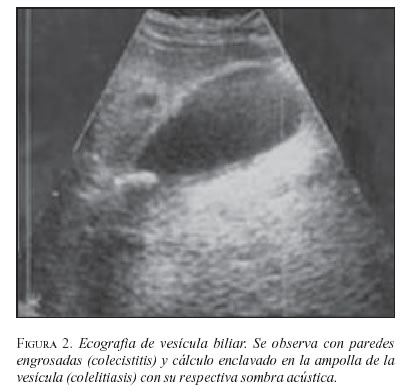
El procedimiento diagnóstico de elección es la ecografía de hígado y de vías biliares, la cual tiene buena sensibilidad diagnóstica para la colelitiasis, aunque resulta limitada en pacientes con inflamación aguda, por fortuna la mayoría; 90% de los casos de colecistitis es secundaria a colelitiasis (figura 2) (40).
El manejo de la colecistitis aguda y de sus complicaciones se inicia con una adecuada reanimación, analgesia, antibióticos y valoración por cirugía. Respecto al manejo analgésico para el dolor biliar, se pueden utilizar los antiinflamatorios no esteroideos (AINES) y opioides, aunque se prefieren los últimos dado que son más seguros por sus escasos efectos adversos sobre el tracto gastrointestinal, riñón y su gran efecto analgésico (41).
Por otra parte, 40% de los casos de abdomen agudo en mayores de 55 años requiere manejo quirúrgico de urgencia, el cual es debido a colecistitis aguda; a su vez, la mortalidad asociada con este procedimiento oscila entre 4 y 12% (42).
Diverticulitis
La frecuencia de la enfermedad diverticular del colon se incrementa con la edad como resultado de la inactividad física y los hábitos alimenticios de occidente, en especial por la disminución en la ingesta de fibra como también por los cambios en la morfología intestinal producidos durante el envejecimiento, en particular en la cantidad y estructura de la elastina y el colágeno de la muscularis propia del colon, específicamente en los sitios donde las venas y las arterias atraviesan la pared del intestino (43).
No se conoce con exactitud la prevalencia de divertículos en la población general, pero se calcula su presencia en 29% en ancianos entre 60 a 79 años y se incrementa a 42% en mayores de 80 años (44).
A pesar de la alta frecuencia de diverticulosis en la población de ancianos, aproximadamente sólo 20% de los pacientes desarrollarán diverticulitis o algunas de sus complicaciones, entre las cuales se tienen: absceso pericólico, peritonitis difusa, obstrucción, fístula, perforación o sangrado, las cuales se ubican en el colon descendente y sigmoides en 85% de los casos (45).
Generalmente el dolor se inicia en el hipogastrio y después se localiza en la fosa ilíaca izquierda; sin embargo, en los ancianos ocasionalmente la diverticulitis puede ser atípica de modo que los signos clásicos de dolor en el cuadrante inferior izquierdo, fiebre, leucocitosis, náuseas y vómitos con distensión abdominal pueden estar ausentes. En algunos casos se encuentra una masa fija y sensible a la palpación en el cuadrante inferior izquierdo, la cual constituye un signo útil para el diagnóstico. Por otra parte, la presencia de dolor abdominal difuso a la palpación orienta hacia una perforación de víscera (46). Otras manifestaciones son: alteración en el hábito intestinal (más frecuentemente diarrea), sangre en materia fecal y síntomas urinarios como disuria, polaquiuria y urgencia urinaria debido a que el segmento comprometido de colon puede estar adyacente a la vejiga urinaria.
Con respecto a los hallazgos radiológicos, éstos incluyen la presencia de aire libre en la cavidad abdominal, patrón de ileus y efecto de masa en el cuadrante inferior izquierdo, así como obstrucción intestinal parcial o completa. Cuando la TAC se realiza con medio de contraste oral e intravenoso tiene una sensibilidad de 69 a 95% y especificidad de 75 a 100% (47); además, ayuda no sólo en el diagnóstico sino también en la identificación de complicaciones. En ocasiones se observa engrosamiento de la pared del colon y aumento de la densidad en la grasa pericolónica, los cuales son sugestivos de la presencia de absceso.
Como se mencionó anteriormente, la mayoría de los pacientes con diverticulosis permanecen asintomáticos y sólo entre 10 a 25% progresan a diverticulitis, y de éstos, sólo 15% presentan complicaciones significativas y sólo entre 10 a 20% de las hospitalizaciones van a requerir cirugía. Aproximadamente 75% de los pacientes hospitalizados responden al tratamiento médico.
Por otra parte, las indicaciones para cirugía son dos o más episodios previos de diverticulitis manejados de manera conservadora, perforación, obstrucción, fístula y alta sospecha de neoplasia (48).
Úlcera péptica
La incidencia de úlcera péptica se incrementa con la edad, en especial las duodenales puesto que hay una mayor prevalencia de infección por Helicobacter pylori y uso de AINES, en particular ácido acetilsalicílico (ASA), el cual se emplea para la prevención primaria y secundaria de la enfermedad cardiovascular, afección que tiene alta frecuencia en la población geriátrica. En cuanto a la prevalencia, se calcula que es de 5 a 10% y dentro de esta, el mismo porcentaje sufre perforación. Con respecto a la frecuencia de ubicación, en primer lugar se encuentran las duodenales con 60%, luego las antrales con 20% y finalmente las gástricas con 20% (49).
El número de úlceras pépticas perforadas (UPP) ha permanecido relativamente constante a través del tiempo a pesar de los actuales tratamientos médicos, aunque la cifra de mujeres con UPP se ha incrementado a expensas de la población anciana. Es así como el porcentaje de mujeres con esta enfermedad es de 38% entre los 75 a 84 años y aumenta hasta 62% en las mayores de 84 años, principalmente con úlceras gástricas perforadas (50). A su vez, las complicaciones y mortalidad son mayores en el grupo de ancianos, aun cuando parece tener más importancia las enfermedades asociadas que la sola edad del paciente. Otros factores asociados con la perforación de una úlcera son la isquemia local, la vasculitis, la infección y la reacción fibroblástica. De igual manera, la mayor parte de los casos de perforación se produce hacia la cavidad libre, pero también se pueden presentar hacia órganos vecinos como hígado o páncreas.
Los síntomas clásicos de la enfermedad pueden no aparecer o ser inespecíficos. En cuanto a las manifestaciones clínicas de la úlcera péptica en el anciano con frecuencia éstas son agudas y en más de 50% son debidas a complicaciones como hemorragia, perforación y obstrucción. El dolor puede ser de instalación gradual pero en los ancianos con UPP, sin antecedentes de enfermedad acidopéptica, la perforación suele ser su primera manifestación. En lo referente al examen físico, a la percusión puede encontrarse pérdida de la matidez hepática (se conoce como signo de Jaubert) y a la palpación el abdomen aparece blando aun en presencia de perforación (51).
La radiografía simple de tórax de pie es de ayuda diagnóstica, ya que permite identificar aire en el espacio subdiafragmático (neumoperitoneo), el cual se encuentra en 70% de los pacientes. En caso de imposibilidad para la realización de radiografía de pie se puede tomar una radiografía en decúbito lateral izquierdo.
De la misma forma como ocurre en las otras patologías del abdomen agudo, el riesgo de muerte está relacionado con la funcionalidad previa del paciente, las enfermedades asociadas y el retraso en el diagnóstico y tratamiento.
El manejo de estos pacientes incluye: colocación de sonda nasogástrica, corrección quirúrgica y administración de antibióticos que cubran en particular Escherichia coli y Bacteroides fragilis.
Pancreatitis aguda
La pancreatitis aguda es otra afección que en la mayoría de los casos requiere manejo médico y puede confundirse con apendicitis o colecistitis aguda.
Los factores de riesgo para esta enfermedad en el anciano son múltiples, pero casi siempre es secundaria a cálculos en las vías biliares; no obstante, el alcoholismo y las complicaciones durante el período posoperatorio son otras causas que la pueden ocasionar (52). Por otro lado, la alta morbilidad es debida a fallas y retraso en el diagnóstico y tratamiento y como resultado se produce alta mortalidad, de aproximadamente 19%, en los mayores de 70 años (53).
Con respecto a la sintomatología, el típico dolor del epigástrico varía en intensidad en el anciano, mientras que las náuseas, los vómitos, la fiebre baja y la deshidratación no se diferencian del joven.
En cuanto a la realización de exámenes de laboratorio, la medición de la amilasa y la lipasa sigue siendo útil para el diagnóstico, ya que ambas pruebas tienen sensibilidad y especificidad similares; sin embargo, ligeras elevaciones de la amilasa pueden ser indicativas de otras patologías más severas como isquemia mesentérica o perforación intestinal. Otros exámenes como el tripsinógeno y la isoamilasa pancreática también se usan para el diagnóstico clínico. Respecto a la radiografía simple de abdomen, en ésta se puede observar un asa dilatada en el cuadrante superior izquierdo conocida como asa centinela. Por otra parte, la TAC de abdomen está indicada en algunas situaciones clínicas con sospecha de pancreatitis aguda; a su vez la realización de este paraclínico puede identificar otros diagnósticos alternos que demandan manejo quirúrgico en pacientes con leve o ninguna elevación de las enzimas pancreáticas.
Perforación intestinal
A pesar de que la perforación intestinal puede presentarse en cualquier grupo de edad, en los ancianos es más frecuente y letal. En efecto, su mortalidad en la población general es de 10% en contraste con la población geriátrica que se incrementa en 30% (54).
Uno de los factores asociados con una mayor mortalidad es el retraso en el diagnóstico, así una demora de doce horas en la realización del diagnóstico puede aumentar la mortalidad al doble y después de pasadas 24 horas en ocho veces.
Dentro de las causas de perforación intestinal más frecuentes están la perforación de úlceras gástricas y duodenales, de divertículos colónicos y neoplasias (55).
Por otro lado, el cuadro clínico se caracteriza en su inicio por dolor abdominal agudo y severo, como también por taquicardia y taquipnea; posteriormente el paciente puede presentar hipotensión y fiebre. Sin embargo, el cuadro clínico en ancianos puede ser poco específico y manifestarse con confusión, inquietud motora, distensión abdominal o una caída, y en efecto los pacientes con demencia pueden no desarrollar síntomas ni presentar hallazgos llamativos al examen físico. En consecuencia, estos pacientes tienen una mayor probabilidad de ser diagnosticados en forma tardía y de morir.
En cuanto al diagnóstico, éste se basa en la presencia de aire en la cavidad peritoneal por medio de los estudios imaginológicos. La radiografía de tórax en posición de pie permite identificar aproximadamente 70% de los casos de neumoperitoneo. Sin embargo, este porcentaje depende de la ubicación de la perforación, puesto que es mayor para las perforaciones proximales (gastroduodenales=69%), que para las distales (intestino grueso=37%) (56).
Dolor abdominal obstructivo
La obstrucción intestinal es una de las causas más frecuentes de dolor abdominal en ancianos; su frecuencia oscila entre 12 a 25% y ocupa el segundo puesto en orden de frecuencia después de la enfermedad de la vía biliar como indicación para cirugía abdominal de urgencia (4).
El dolor abdominal obstructivo se produce por múltiples causas que dependen del sitio de origen de la obstrucción y se divide en: obstrucción de origen parietal, luminal o por compresión extrínseca.
Dentro de las lesiones que comprometen la pared intestinal están: los divertículos, el cáncer y las colitis isquémicas, entre otras. En las afecciones que ocluyen el lumen intestinal se tienen: los fecalomas y los bezoares, y en la obstrucción por compresión extrínseca se encuentran: los vólvulos, las bridas, las invaginaciones y las hernias.
En los pacientes ancianos las causas más frecuentes de este síndrome son: las hernias de la pared abdominal, las adherencias o bridas en el caso de la oclusión del intestino delgado y el cáncer de colon en las del intestino grueso. En cuanto a las hernias de la pared abdominal, éstas son frecuentes en esta edad como resultado de los cambios del envejecimiento en la composición del colágeno y elastina que llevan a pérdida del tono muscular, y por otro lado, debido a la presencia de condiciones que aumentan la presión intraabdominal como los cuadros de obstrucción urinaria, estreñimiento y de tos por EPOC. Respecto a su detección en estos pacientes es importante puesto que tienen alta probabilidad de desarrollar estrangulación e infarto intestinal (57).
Las bridas son la primera causa de obstrucción intestinal en el paciente joven, aunque en los ancianos son desplazadas por las hernias; le sigue en orden de frecuencia los tumores de colon.
Por otra parte, la obstrucción del intestino delgado en el anciano se puede manifestar con dolor, vómitos y distensión abdominal. Sin embargo, en la obstrucción intestinal en general pueden estar ausentes los vómitos y la distensión abdominal, y al examen físico el dolor a la palpación y el incremento del peristaltismo. No obstante, ante la presencia de defensa abdominal y de irritación peritoneal se debe descartar una posible perforación o gangrena intestinal.
Otra causa de dolor abdominal obstructivo es el vólvulo localizado principalmente en el colon. Su frecuencia varía con base en las diferentes zonas geográficas y aunque su verdadera etiología es motivo de investigación; se sabe que factores como la inactividad física, el uso de medicamentos sedantes, el agrandamiento asintomático con dilatación e hipertrofia de la pared y la elongación del segmento afectado son factores que intervienen en su génesis. En cuanto a su localización, se afectan más el ciego y el sigmoide, en 75% de los casos, dado que el mesenterio en estos segmentos puede estar redundante y alargado; esto propicia que el intestino rote sobre sí mismo. Los síntomas pueden ser de presentación gradual e incluyen dolor tipo cólico, estreñimiento y vómitos. En efecto, el dolor localizado, la sensibilidad dolorosa y una masa mal definida a la palpación sugieren la posibilidad de la enfermedad. En el caso del vólvulo del sigmoides, éste puede resolverse durante la fase aguda con una colonoscopia si no existe compromiso vascular.
Por otro lado, el íleo biliar tiene una frecuencia hasta de 23% en este grupo poblacional. Su diagnóstico puede hacerse por la visualización del cálculo en la radiografía simple del abdomen, aunque la presencia de gas en el árbol biliar es un signo importante para el diagnóstico de esta afección, dado que la neumobilia acompaña con frecuencia a las fístulas enterobiliares; sin embargo, la colangitis causada por bacterias productoras de gas es otra causa que podría explicar la presencia de aire en las vías biliares (58).
Respecto al examen físico, éste debe realizarse en forma completa en todo paciente, en especial en aquellos con antecedentes de estreñimiento, cicatriz de laparotomía, dolor abdominal tipo cólico y vómitos. Además, es importante hacer una inspección de las regiones inguinales o crurales para descartar la presencia de hernias, como también buscar cicatrices quirúrgicas que pueden orientar hacia la posibilidad de adherencias o bridas. A la palpación puede encontrarse dolor, defensa abdominal o masa tumoral. El timpanismo abdominal aumentado y las características de los ruidos hidroaéreos pueden orientar en qué etapa evolutiva está la obstrucción.
El examen inicial para los pacientes con sospecha de obstrucción intestinal es una radiografía simple de abdomen, aunque este estudio imaginológico en la obstrucción intestinal baja es de poca utilidad porque su sensibilidad llega sólo al 49%; sin embargo, la serie de abdomen que incluye las tres proyecciones: de pie, acostado y lateral ofrece mayor información, permitiendo observar la distensión de asas y la presencia de los niveles hidroaéreos, aunque estos últimos en las fases iniciales de la patología pueden estar ausentes (figuras 3 y 4) (59).
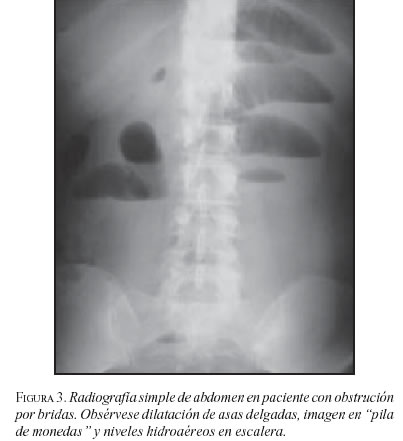
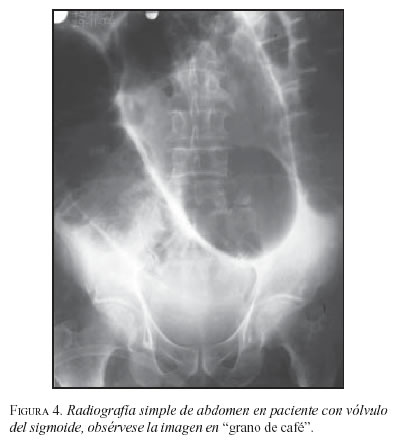
En lo que respecta a la realización de la TAC abdominal, esta prueba diagnóstica es superior a la anterior porque tiene una sensibilidad entre 82 a 100% y especificidad de 70 a 94%; además, sus ventajas permiten determinar la localización y etiología de la obstrucción, mostrar la presencia de hernias que no se encuentran al examen físico y al mismo tiempo detectar causas de obstrucción intestinal poco frecuentes como la apendicitis aguda (60).
La realización de estudios de laboratorio como el hemograma, los electrolitos y los gases arteriales son de ayuda puesto que permiten conocer el estado hidroelectrolítico y ácido-base del anciano.
Catástrofe vascular abdominal
La isquemia mesentérica aguda es una patología compleja que se asocia con una mortalidad superior al 80% en ancianos, puede ocurrir en cualquier sitio del tubo digestivo y afecta la arteria mesentérica superior en 90% o la inferior en 10% de los casos. Está compuesta por: embolismo arterial (50%), trombosis arterial (15%), isquemia mesentérica no oclusiva (20%) y trombosis venosa (15%) (61).
En cuanto al sistema arterial que irriga las estructuras abdominales, está compuesto por la arteria celíaca, la mesentérica superior y la mesentérica inferior, las cuales tienen una extensa red de circulación colateral; por consiguiente, se requiere de una estenosis mayor de 60% de dos de las tres arterias principales para desarrollar isquemia mesentérica.
La isquemia mesentérica aguda produce cuadro clínico de dolor abdominal agudo, vómitos, diarrea, distensión con poca defensa, disminución del peristaltismo y choque. Al inicio de la enfermedad, lo más significativo es la disociación entre la severidad del dolor abdominal y los escasos o inexistente signos a la palpación abdominal; por consiguiente, la presencia de la anterior sintomatología en un anciano debe hacer sospechar infarto intestinal. La distensión abdominal y los signos de irritación peritoneal aparecen de forma tardía y son el presagio de una catástrofe abdominal: gangrena y/o peritonitis. Puede haber leucocitosis marcada, lo cual apoya el diagnóstico.
La radiografía del abdomen no está indicada, es de poca utilidad, puede mostrar ausencia de gas en el intestino delgado, engrosamiento de la pared, separación de las asas del intestino, dilatación del intestino delgado y grueso hasta la mitad del colon transverso, y como signo tardío, una imagen de aire en la pared intestinal o en el sistema porta.
En cuanto al embolismo de la arteria mesentérica superior, éste generalmente es de origen cardiogénico (fibrilación auricular, trombo mural debido a infarto de miocardio reciente o compromiso valvular) y se presenta con la tríada de antecedente de enfermedad cardíaca, dolor abdominal agudo y síntomas gastrointestinales como diarrea o vómitos.
Por otro lado, la isquemia mesentérica no oclusiva ocurre como consecuencia de bajo gasto cardíaco, en especial en pacientes hospitalizados en unidad de cuidados intensivos que han presentado pancreatitis, hipovolemia, choque cardiogénico o séptico; también se puede presentar en pacientes con obstrucción mecánica, trauma posterior a diálisis o debido al uso de medicamentos que disminuyen el flujo sanguíneo esplácnico como la digital y los agentes vasoconstrictores (62).
La trombosis mesentérica es desencadenada por aterosclerosis, en cuyo caso es frecuente el antecedente de enfermedad cardiovascular, dolor abdominal crónico posprandial (angina mesentérica), en asocio con otros síntomas gastrointestinales como distensión abdominal y pérdida de peso.
Por otra parte, la trombosis mesentérica de origen venoso se debe sospechar en presencia de dolor abdominal agudo progresivo y examen físico inespecífico en un paciente con episodios trombóticos previos y de coagulopatía.
Para el estudio de esta patología la arteriografía continúa siendo la prueba diagnóstica de elección, como procedimiento diagnóstico sensible y específico. Además, permite no sólo identificar el sitio y tipo de la oclusión sino también evaluar la circulación esplácnica y orientar al cirujano en la planeación de la revascularización.
La disección y ruptura del aneurisma de la aorta abdominal (AAA) es otra enfermedad vascular catastrófica producto de la aterosclerosis, casi exclusiva de hombres ancianos, con una razón hombre-mujer de 8:1, prevalencia entre 5 a 10% y alta mortalidad entre 77 y 88%, la cual es debida principalmente al elevado error diagnóstico (63). Dentro de sus factores de riesgo se tienen: antecedente de un familiar en primer grado con aneurisma, hipertensión arterial y enfermedad arterial coronaria y/o periférica (64).
En cuanto a su ubicación, la aorta distal es el lugar más frecuente; aproximadamente 98% de los AAA son infrarrenales en su origen y con frecuencia comprometen las arterias ilíacas comunes en su trayecto proximal (65).
Los signos clínicos del AAA pueden estar ausentes; cerca de 75% de los pacientes se encuentran asintomáticos cuando son diagnosticados por primera vez, y de ahí que la mayoría se detectan al realizar en forma rutinaria palpación y auscultación abdominal durante el examen físico o en un estudio imaginológico. En efecto, un anciano que presente dolor lumbar durante la palpación abdominal se le debe descartar AAA; a su vez la inminencia de ruptura puede estar precedida de cuadro sincopal o de dolor en la región abdominal de los flancos o lumbar. Por otro lado, su forma de presentación clásica que incluye la tríada de hipotensión, dolor lumbar y masa abdominal pulsátil sólo se observa en el 50% de los pacientes (66).
El dolor en la disección de la aorta descendente es de localización dorsal y abdominal o desciende con extensión a testículo, siguiendo el curso de la lesión; es severo en intensidad pero puede disminuir o desaparecer en poco tiempo.
Por otra parte, la ecografía abdominal es el estudio diagnóstico de elección en un paciente con sospecha de ruptura de AAA y hemodinámicamente inestable, dado que ésta tiene una sensibilidad de 100% para su detección; por el contrario, en el paciente hemodinámicamente estable el estudio indicado es la TAC de abdomen: ésta ofrece un mejor detalle anatómico y permite al cirujano planear de mejor forma la intervención quirúrgica (67).
Respecto al tamaño del AAA se sabe que los pacientes con aneurismas mayores de 5,5 cm de diámetro tienen alto riesgo de ruptura; por lo tanto, la cirugía o la corrección endovascular se debe realizar a menos que exista alguna contraindicación. En pacientes con diámetros entre 5 y 5,5 cm hay dos opciones de manejo: 1. Cirugía o corrección endovascular en particular si es mujer, tiene antecedente familiar de AAA o se demuestra crecimiento rápido del aneurisma; 2. Realizar seguimiento ecográfico cada tres a seis meses. Esta última opción también aplica para los pacientes con aneurismas de menos de 5 cm de diámetro (67).
Dolor abdominal no específico o condiciones médicas
Son muchas las causas de ancianos con abdomen agudo originadas por patología extraabdominal. Esta patología se debe considerar en pacientes sin taquicardia, afebriles, con abdomen blando a la palpación y sin signos peritoneales.
En cuanto a las afecciones que lo ocasionan, una de las más frecuentes es la insuficiencia cardíaca con congestión hepática, la cual produce un intenso dolor en el hipocondrio derecho y puede simular diversas enfermedades de origen abdominal como colecistitis aguda, pancreatitis y úlcera péptica. De la misma forma, no sólo la pericarditis y la endocarditis pueden producir dolor abdominal sino también infarto agudo del miocardio, en particular los de cara inferior, puesto que puede aparecer con dolor en la región epigástrica y por lo tanto ser atípico en su presentación. Por otro lado, es importante recordar que algunas patologías causales de abdomen agudo en el anciano como pancreatitis, úlcera péptica perforada, colecistitis y apendicitis aguda pueden generar cambios electrocardiográficos menores en el segmento ST y anormalidades de la onda T, que pueden simular un evento coronario agudo (68).
Por otra parte, un anciano con dolor abdominal y disnea obliga a descartar enfermedades ubicadas en la región torácica como neumonía e infarto pulmonar, en especial, que comprometan los lóbulos inferiores, neumotórax, embolismo pulmonar y falla cardíaca.
En cuanto a los ancianos con diabetes mellitus y neuropatía que presentan abdomen agudo la sintomatología puede ser muy poco florida. Sin embargo, la cetoacidosis diabética y la pancreatitis aguda pueden acompañarse de íleo intestinal y dolor abdominal.
Otras causas de dolor abdominal en el anciano son: parasitismo intestinal, tuberculosis, lúes, insuficiencia suprarrenal, porfiria, hipercalcemia, infecciones del tracto urinario, litiasis renal, hiperlipidemia y enfermedad de Parkinson. De igual manera, algunas alteraciones y enfermedades de la pared abdominal, pueden ser causa de dolor abdominal agudo en el anciano, como abscesos, hematomas, herpes zoster y neuralgias por compresión.
Por otro lado, ante el acentuado incremento de enfermedad crónica discapacitante y degenerativa que presenta el grupo de ancianos es frecuente encontrar alto consumo de medicamentos y que algunos de éstos estén asociados con la presencia de dolor abdominal como los AINES, los cuales se utilizan en el manejo sintomático de la osteoatrosis y que ocasionan dolor abdominal debido a la gastritis; otros fármacos implicados son las fenotiacinas, los antidepresivos, la furosemida y los hipoglucemiantes orales. Al mismo tiempo, el anciano puede estar recibiendo otras sustancias que alteran la presentación clínica de la enfermedad. Ejemplo de esto son los b-bloqueadores que disminuyen la capacidad de producir taquicardia, la cual es una respuesta fisiológica que se encuentra frecuentemente en casos de dolor, anemia, fiebre o sepsis; de igual manera, el consumo de esteroides puede enmascarar la enfermedad o producir otras patologías, puesto que bloquean la respuesta normal a la infección y en consecuencia disminuyen los signos peritoneales y síntomas que se encuentran de forma habitual al examen físico. Además, estos medicamentos se han asociado también con el desarrollo de úlcera péptica e incrementar la posibilidad de perforación de la víscera.
Es importante tener presente que en 10% de los ancianos dados de alta con diagnóstico de dolor abdominal de etiología inespecífica se les diagnostica cáncer de la cavidad abdominal al año de seguimiento (15).
Enfoque diagnóstico
Lo primero que debe establecer el médico que atiende a un anciano con abdomen agudo es el estado hemodinámico; si el paciente al ingreso está en choque hemodinámico y adicionalmente presenta palidez mucocutánea se debe sospechar AAA o sangrado del tracto gastrointestinal; si está en choque y consulta por dolor abdominal de inicio súbito e intenso pero sin signos claros de irritación peritoneal, se debe considerar como posibilidad diagnóstica infarto agudo de miocardio o iquemia mesentérica. A su vez, si se encuentra con choque hemodinámico, con dolor abdominal de más de 24 horas de evolución y signos de irritación peritoneal hay que sospechar una perforación de víscera hueca como úlcera péptica, diverticulitis o apendicitis perforadas. En los pacientes hemodinámicamente estables con dolor localizado en el cuadrante superior derecho, como primera posibilidad se debe tener presente patología de la vía biliar y, por lo tanto, solicitar ecografía de hígado y vías biliares. Cuando el dolor se localiza en el cuadrante inferior izquierdo como primera posibilidad se sospechará una diverticulitis y el estudio imaginológico a solicitar es una TAC abdominal.
Si el dolor abdominal se asocia con distensión abdominal y ausencia de deposiciones se debe sospechar obstrucción intestinal; en esta situación es preciso evaluar la presencia de cicatrices, hernias inguinales o masas abdominales. Debido a la alta frecuencia de cáncer de recto e impactación fecal como causas de obstrucción intestinal, siempre se debe realizar un tacto rectal.
Tratamiento
El tratamiento del abdomen agudo en el anciano se convierte en un reto para el médico debido a las características particulares en este tipo de pacientes: su manifestación insidiosa, escasos síntomas y signos, y los datos poco específicos obtenidos a través de los paraclínicos básicos (hemograma, bioquímica y radiografías simples de abdomen) (27).
En cuanto a la valoración por un cirujano, ésta depende de la impresión diagnóstica y de la estabilidad clínica del paciente; los pacientes inestables con sospecha de emergencia quirúrgica intraabdominal como peritonitis difusa, isquemia mesentérica, ruptura de AAA, perforación de víscera, hernia incarcerada y vólvulo requieren valoración urgente por cirugía. Por el contrario, en los pacientes estables con enfermedad menos severa, se puede diferir dicha valoración posterior a la realización de los diferentes examenes paraclínicos básicos; sin embargo, por las dificultades diagnósticas y terapéuticas presentes en los pacientes ancianos con dolor abdominal, la evaluación temprana realizada por el cirujano es un elemento clave para el manejo de estos pacientes.
El tratamiento inicial que se debe seguir en un anciano con dolor abdominal agudo incluye: control de signos vitales, oximetría de pulso, monitoría electrocardiográfica, acceso intravenoso y oxígeno con base en su condición clínica. Al mismo tiempo, en la mayoría de los casos se debe suspender la vía oral y no utilizar analgésicos dado que pueden enmascarar aún más el cuadro clínico, puesto que de por sí los cambios con el envejecimiento, la comorbilidad y los medicamentos son factores que dificultan la realización de un diagnóstico precoz y una conducta terapéutica adecuada (69).
En cuanto al uso de antibióticos éstos se encuentran indicados en diferentes patologías de origen intraabdominal, entre otras: la apendicitis, colecistitis, diverticulitis, perforación de víscera y pancreatitis severa con el propósito de cubrir no sólo patógenos gramnegativos sino también anaerobios. Se utilizan cefalosporinas de segunda generación para pacientes que no están tóxicos mientras que aquellos severamente enfermos requieren de un cubrimiento de amplio espectro con una cefalosporina de tercera o cuarta generación más metronidazol (tabla 5) (36).
Se considera que aproximadamente un tercio de los ancianos que consultan por dolor abdominal agudo van a requerir un procedimiento quirúrgico de urgencia; por lo tanto, su evaluación durante el período preoperatorio es necesario que sea realizada por un equipo interdisciplinario, en el que estén presentes geriatras, cirujanos y anestesiólogos con el objetivo de optimizar el funcionamiento cardiovascular y pulmonar, de modo que se pueda garantizar una intervención quirúrgica y un período posoperatorio acorde con las necesidades de cada paciente. Así se podrían mejorar los resultados con disminución de las complicaciones y de la mortalidad (22).
Conclusión
El diagnóstico de la etiología del dolor abdominal agudo en pacientes ancianos puede ser una tarea complicada para el médico debido a la ausencia relativa de síntomas y signos físicos, lo cual hace que su presentación en muchos de los casos sea atípica. Por consiguiente, al momento de la valoración se debe clasificar dentro de los cuatro grupos posibles: inflamatorio, obstructivo, vascular o sistémico. En cuanto a la realización de estudios paraclínicos, la ecografía o TAC abdominal es la prueba de gran importancia durante el diagnóstico. La valoración temprana por un cirujano se convierte en un elemento importante tanto para el diagnóstico como para el tratamiento.
Referencias
1. Organización Panamericana de la Salud. Salud de las personas de edad. Envejecimiento y salud: un cambio de paradigma. Washington: OPS 1998; CSP25/12. [ Links ]
2. Departamento Administrativo Nacional de Estadística (DANE). Colombia: proyecciones quinquenales de población por sexo y edad 1950-2050. Bogotá: DANE 1998. [ Links ]
3. Baum SA, Rubenstein LZ. Old people in the emergency room: age related differences in the emergency department use and care. J Am Geriatr Soc 1987; 35: 398-404. [ Links ]
4. Bugliosi TF. Acute abdominal pain in the elderly. Ann Emerg Med 1990; 19: 1383-1386. [ Links ]
5. Jin F, Chung F. Minimizing perioperative adverse events in the elderly. Br J Anaesth 2001; 87: 608-624. [ Links ]
6. Espinoza R, López F, Guzmán S, Arroyo C, Ibáñez L, Guzmán S, et al. Patología biliar litiásica en mayores de 75 años. Rev Chil Cir 1997; 49: 153-156. [ Links ]
7. Powers RD, Guertler AT. Abdominal pain in the ED: stability and change over 20 years. Am J Emerg Med 1995; 13: 301-303. [ Links ]
8. Valdés JM, Mederos ON, Barrera JC, Cantero A, Pedroso Y. Abdomen agudo quirúrgico en el anciano. Rev Cubana Cir 2002; 41: 23-27. [ Links ]
9. Escarce JJ, Shea JA, Chen W. Outcomes of open cholecystectomy in the elderly: a longitudinal analysis of 21,000 cases in the prelaparoscopic era. Surgery 1995; 117: 156-164. [ Links ]
10. Callahan EH, Thomas DC, Goldhirsch SL, Leipzig RM. Geriatric hospital medicine. Med Clin North Am 2002; 86: 707-729. [ Links ]
11. Nishida K, Okinaga K, Miyazawa Y, Suzuki K, Tanaka M, Hatano M, et al. Emergency abdominal surgery in patients aged 80 years and older. Surg Today 2000; 30: 22-27. [ Links ]
12. Strange GR, Chen EH, Sanders AB. Use of emergency departments by elderly patients: projections from a multicenter data base. Ann Emerg Med 1992; 21: 819-824. [ Links ]
13. Brewer BJ, Golden GT, Hitch DC, Rudolf LE, Wangensteen SL. Abdominal pain. An analysis of 1,000 consecutive cases in a university hospital emergency room. Am J Surg 1976; 131: 219-223. [ Links ]
14. Miettinen P, Pasanen P, Salonen A, Latineen J, Alhava. The outcome of elderly patients after operation for acute abdomen. Ann Chir Gynaecol 1996; 85: 11-15. [ Links ]
15. Dombal FT. Acute abdominal pain in the elderly. J Clin Gastroenterol 1994; 19: 331-335. [ Links ]
16. Muiño Miguez A, Rodríguez de Castro E, González Ramallo VJ, Lázaro Bermejo C, Hergueta Martín-Artajo L. Dolor abdominal en el servicio de urgencias. Seguimiento de pacientes con dolor no filiado. An Med Interna (Madrid) 1989; 6: 23-25. [ Links ]
17. Irvin TT. Surgical audit of the acute abdomen. Br J Surg 1989; 76: 1121-1125. [ Links ]
18. Bender JS. Cuadro abdominal agudo. Med Clin North Am 1989; 6: 1549-1558. [ Links ]
19. Fenyo G. Acute abdominal disease in the elderly: Experience from two series in Stockholm. Am J Surg 1982; 143: 751-754. [ Links ]
20. Parra GS, Marulanda F, Santacoloma M, Osorio M, Chacón JA. Dolor abdominal agudo en el anciano en el Hospital de Caldas. Rev Colomb Gastroenterol 2003; 18: 146-152. [ Links ]
21. Espinoza R, Balbontín P, Feuerhake S, Piñera C. Abdomen agudo en el adulto mayor. Rev Méd Chile 2004; 132: 1505-1512. [ Links ]
22. Kizer KW, Vassar MJ. Emergency department diagnosis of abdominal disorders in the elderly. Am J Emerg Med 1998; 16: 357-362. [ Links ]
23. Vogt DP. The acute abdomen in the geriatric patient. Cleve Clin J Med 1990; 57: 125-130. [ Links ]
24. Dunne ML, Strauss RW. Approach to the elderly patient. In: Judd RL, Warner CG, Shaffer MA (eds). Geriatric Emergencies. Aspen Publishers 1986: 1-10. [ Links ]
25. Castle SC, Norman DC, Yeh M, Miller D, Yoshikawa TT. Fever response in elderly nursing home residents: are the older truly colder? J Am Geriatr Soc 1991; 39: 853-857. [ Links ]
26. Cervero F, Laird J. Visceral pain. Lancet 1999; 353: 2145-2148. [ Links ]
27. Gómez M, Zaera A, Viña V, Pascual T, Marco A. Dolor abdominal agudo en el anciano. An Med Interna (Madrid) 2001; 18: 168-170. [ Links ]
28. Ahn SH. Acute nontraumatic abdominal pain in adult patients: abdominal radiography compared with CT evaluation. Radiology 2002; 160: 159-164. [ Links ]
29. Lee JF, Leow CK, Lau WY. Appendicitis in the elderly. Aust N Z J Surg 2000; 70: 593-596. [ Links ]
30. Fleisher LA, Pasternak LR, Herbert R, Anderson GF. Impatient hospital admision and death after out patient surgery in elderly patient. Arch Surg 2002; 139: 67-72. [ Links ]
31. Horattas MC. A reappraisal of appendicitis in the elderly. Am J Surg 1990; 160: 291. [ Links ]
32. Vorhes CE. Appendicitis in the elderly. The case for better diagnosis. Geriatrics 1987; 42: 89-92. [ Links ]
33. Morales RA, Ordinals J, Salcedo L, Ladaha N, Fernández S. Morbilidad y mortalidad de la apendicitis aguda en los pacientes geriátricos 1990-1999. Rev Cubana Cir 2002; 41: 28-32. [ Links ]
34. Storm-Dickenson Tl, Horattas MC. What have learned over the past 20 tears about appendicitis in the elderly? Am J Surg 2003; 185: 198-201. [ Links ]
35. Reid G. Asymptomatic bacteriuria in spinal cord patients and the elderly. Urol Clin North Am 1999; 26: 789-795. [ Links ]
36. Hendrickson M, Naparst TR. Abdominal surgical emergencies in the elderly. Emerg Med Clin North Am 2003; 21: 937-969. [ Links ]
37. Mezey E. Diseases of the gallbladder and biliary tree. In: Hazard WR, Blass JP, Ettinger, Jr. WH, Halter JB, Ouslander JGH, eds. Principles of Geriatric Medicine and Gerontology. 4th New York: McGraw-Hill; 1999; 873-875. [ Links ]
38. Cervantes J. Coledocolitiasis: evolución del diagnóstico y tratamiento. Rev Colomb Cir 2002; 17: 49-56. [ Links ]
39. Adedeji OA. Murphy's sign, acute cholecystitis and elderly people. J R Coll Surg Edinb 1996; 41: 88-89. [ Links ]
40. Bejarano M. Exactitud diagnóstica de la ecografía en patología vesicular. Rev Colomb Cir 2002; 17: 207-212. [ Links ]
41. Henderson SO, Swadron SP, Newton E. Ketorolac in biliary colic: a randomized, double blinded comparison with meperidine. J Emerg Med 2002; 23: 237-241. [ Links ]
42. Telfer S, Fenyo G, Holt PR, de Dombal FT. Acute abdominal pain in patients over 50 years of age. Scand J Gastroenterol Suppl 1988; 144: 47-50. [ Links ]
43. Painter NS, Burkitt DP. Diverticular disease of the colon: a deficiency disease of Western civilization. BMJ 1971; 2: 450-454. [ Links ]
44. Manousos ON, Truelove SC, Lumsden K. Prevalence of colonic diverticulosis in general population of Oxford area. BMJ 1967; 3: 762-763. [ Links ]
45. Kang JY, Melville D, Maxwell JD. Epidemiology and management of diverticular disease of the colon. Drugs Aging 2004; 21: 211-228. [ Links ]
46. Wong WD, Wexner SD, Lowry A. Practice parameters for the treatment of sigmoid diverticulitis-supporting documentation. Dis Colon Rectum 2000; 43: 290-297. [ Links ]
47. Cho KC, Morehouse HT, Alterman DD. Sigmoid diverticulitis: diagnostic role of CT-comparison with barium enema studies. Radiology 1990; 176: 111-115. [ Links ]
48. Aydin HN, Remzi FH. Diverticulitis: when and how operate. Dig Liver Dis 2004; 36: 435-445. [ Links ]
49. Higham J, Kang JY, Majeed A. Recent trends in admissions and mortality due to peptic ulcer in England: increasing frequency of haemorrhage among older subjects. Gut 2002; 50: 460-464. [ Links ]
50. Jerzy Janik, Piotr Chwirot. Perforated peptic ulcer-time trenes and patterns over 20 years. Med Sci Monit 2000; 6: 369-372. [ Links ]
51. Chou NH, Mok HT, Chong HT, Leu SI, Tsai C, Wong W. Risk factors of mortality in perforated peptic ulcer. Eur J Surg 2001; 66: 149-153. [ Links ]
52. Gloor B. Pancreatic disease in the elderly. Best Pract Res Clin Gastroenterol 2002; 16: 159-170. [ Links ]
53. McKay CJ. High early mortality rate from AP in Scotland, 1984-1995. Br J Surg 1999; 86: 1302-1305. [ Links ]
54. Blomgren LG. Perforated peptic ulcer: long-term results after simple closure in the elderly. World J Surg 1997; 21: 412-414. [ Links ]
55. Winek TG. Pneumoperitoneum and its association with ruptured abdominal viscus. Arch Surg 1988; 123: 709-712. [ Links ]
56. Chen CH. Role of upright chest radiography and ultrasonography in demonstrating free air of perforated peptic ulcers. Hepatogastroenterology 2001; 48: 1082-1084. [ Links ]
57. de Dombal FT. Acute abdominal pain in the elderly. J Clin Gastroenterol 1994; 19: 331-335. [ Links ]
58. Kauvar DR. The geriatric abdomen. Clin Geriatr Med 1993; 9: 547. [ Links ]
59. Ahn SH, Mayo-Smith WW, Murphy BL, Reinert BE, Cronan JJ. Acute nontraumatic abdominal pain in adult patient: abdominal radiography compared with CT evaluation. Radiology 2002; 225: 159-164. [ Links ]
60. Sfairi A. Acute appendicitis in patients over 70 years of age. Presse Med 1996; 25: 707-710. [ Links ]
61. Brandt LJ, Boley SJ. AGA technical review on intestinal ischemia. Gastroenterology 2000; 118: 954. [ Links ]
62. Diamond S, Emmett M, Henrich WL. Bowel infarction as a cause of death in dialysis patients. JAMA 1986; 256: 2545-2547. [ Links ]
63. Bickerstaff LK, Hollier LH, Van Peenen HJ, Melton LJ, Pairolero PC, Cherry KJ. Abdominal aortic aneurysms: the changing natural history. J Vasc Surg 1984; 1: 6-12. [ Links ]
64. González A, Pestana RA, Marzan AJ, Vengoechea AF. Cirugía del aneurisma de la aorta abdominal. Bases fisiológicas y monitoría. Rev Colomb Cir 1999; 14: 152-163. [ Links ]
65. Gastrointestinal disorders. In: Beers MH, Berkow R (eds.). The Merck manual of geriatrics. Whitehouse Station, NJ: Merck Research Laboratories, 2000; 1000-1052. [ Links ]
66. Rohrer MJ, Cutler BS, Wheeler HB. Long-term survival and quality of life following ruptured abdominal aortic aneurysm. Arch Surg 1988; 123: 1213-1217. [ Links ]
67. Sakalihasan N, Limet R, Defawe OD. Abdominal aortic aneurysm. Lancet 2005; 365: 1577-1589. [ Links ]
68. Kamin RA, Nowicki TA, Courtney DS, Powers RD. Pearls and pitfalls in the emergency department evaluation of abdominal pain. Emerg Med Clin North Am 2003; 21: 61-72. [ Links ]
69. Dang C, Aguilera P, Dang A, Salem L. Acute abdominal pain: four classifications can guide assessment and management. Geriatrics 2002; 57: 30-42. [ Links ]














