Introducción
La enfermedad de cambios mínimos, denominada así por sus características histológicas donde no se observaban cambios en la microscopia de luz con la presencia de importante daño podocitario en la microscopia electrónica, es una patología poco frecuente en adultos, representando solo el 10-15% de las causas de síndrome nefrótico 1. A diferencia de su presentación en niños, los adultos con esta glomerulopatía tienen mayor riesgo de desarrollar lesión renal aguda, menor probabilidad de remisión primaria del cuadro y mayor riesgo de presentar recaídas 2. En los pacientes adultos las causas son usualmente secundarias 3: uso de algunos medicamentos (antineoplásicos), procesos infecciosos, enfermedades autoinmunes y neoplasias 4.
Las neoplasias se correlacionan con la presencia del síndrome nefrótico hasta en un 11% de los casos 5. Las características fisiopatológicas de esta relación aún no están claras y dependen del tipo de neoplasia, asociándose principalmente a la liberación de ciertos productos anormales por las células tumorales; por lo que el manejo de estas glomerulopatías va dirigida inicialmente al tratamiento de la neoplasia per se6. La glomerulopatía para neoplásica causante de síndrome nefrótico en tumores sólidos es usualmente la glomerulonefritis membranosa. Por su parte, la enfermedad de cambios mínimos se observa en pacientes con enfermedades linfoproliferativas, aunque existen asociaciones infrecuentes con tumores sólidos 5-7, y aún más escasos reportes asociados al cáncer de recto. Por estas razones, presentamos el caso de un paciente con enfermedad de cambios mínimos como glomerulopatía sincrónica a tumor de recto atendido en el Hospital Universitario Mayor MEDERI (Bogotá, Colombia) con mejoría parcial de la proteinuria posterior a completar el tratamiento específico de la neoplasia.
Presentación del caso
Paciente masculino de 35 años, previamente sano, sin consumo de ningún tipo de medicamento, con diagnostico reciente de cáncer de recto medio estadio T3bN1M0, en manejo con radioterapia y quimioterapia con capecitabina, sin manejo quirúrgico en dicho momento, ingresa al servicio de urgencias por cuadro de 15 días de evolución de disnea, ortopnea, edemas generalizados, cifras tensionales elevadas y paraclínicos (tabla 1). Aquí destaca una función renal normal, hipoalbuminemia y parcial de orina con proteinuria marcada y proteinuria de 24 horas, con evidencia de proteinuria en rango nefrótico. Dentro del estudio de la etiología del cuadro se solicitan serologías para hepatitis B, hepatitis C, sífilis, VIH y complemento sérico sin ningún hallazgo relevante; además se solicita la realización de una biopsia renal.
Tabla 1 Laboratorios de ingreso a hospitalización
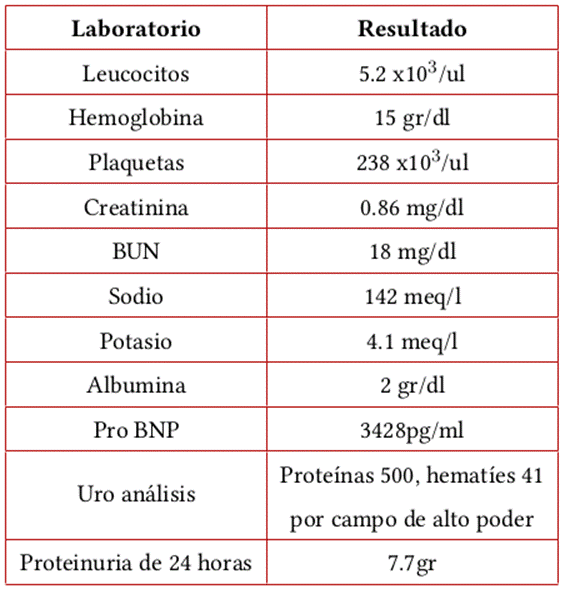
Fuente: Servicio de laboratorio clínico - Hospital Universitario Mayor MEDERI.
En este punto se da egreso con furosemida a dosis alta y anticoagulación considerando la hipoalbuminemia en un contexto donde lo más probable sea una glomerulopatía membranosa secundaria concurrente al tumor de recto. Reingresa a los 15 días para realización de manejo quirúrgico del tumor de recto con resección del este e ileostomía protectora; se procede a revalorar al paciente con el resultado de la biopsia renal.
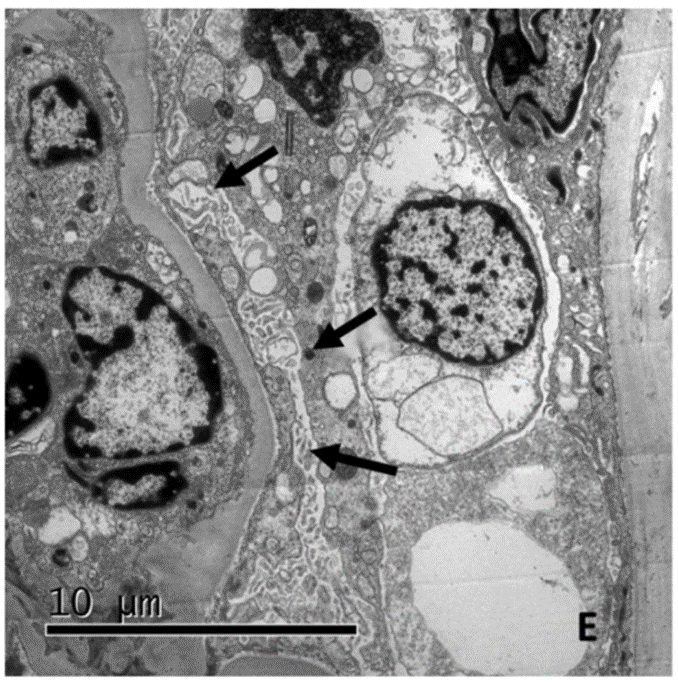
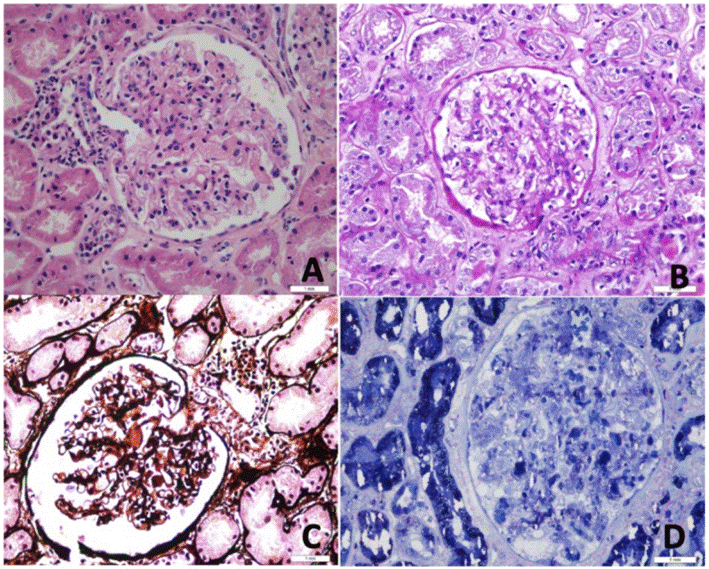
Esta mostró lo siguiente: en la microscopía de luz se ve una adecuada representación con 44 glomérulos sin esclerosis segmentaria ni cambios de cronicidad (figura 1). Los estudios de inmunofluorescencia demostraron a nivel de mesangio con trazas de IgA inespecíficas, presencia de reactividad citoplasmática tubular (proteínas de reabsorción) para C3, lo que secundaría a la importante proteinuria. A nivel ultraestructural se evidenció una podocitopatía extensa que compromete más del 60% de las células caracterizada por obliteracion extensa de los procesos de los podocitos y de transformación microvellosa. No se evidenció presencia de depósitos electrón densos con características de complejos inmunes o complemento (figura 2), por esta razón el patólogo considera una enfermedad de cambios mínimos.
Después de una intervención quirúrgica exitosa, en junta de nefrología se considera que la enfermedad de cambios mínimos es una manifestación paraneoplásica de su tumor de recto; no se encuentra asociación con el uso de medicamentos, y se decide manejo ambulatorio con diurético oral y anticoagulación, descartando el uso de esteroides por considerar la glomerulopatía secundaria.
En el control del primer mes posterior al egreso se evidencia una disminución de dos gramos en la proteinuria con mejoría significativa en los edemas, y la paciente continua en seguimiento clínico de su evolución tanto de la patología tumoral como renal.
Fuente: imágenes de la biopsia renal del paciente analizadas y reportadas por el servicio de patología de la fundación Santa Fe (Servicio de Patología - Fundación Santa Fe de Bogotá).
Figura 1 Glomérulos de características normales. A) Coloración de Hematoxilina & Eosina 40X. B)PAS 40X. C) PSMS 40X. D) Corte semifino inclusión en plástico 40x
Discusión
La relación entre cáncer y enfermedad renal se ha establecido desde hace varios años, describiéndose alteraciones renales secundarias al tratamiento de la malignidad como lesión renal aguda, síndrome de lisis tumoral y alteraciones hidroelectrolíticas que incluso pueden llevar a una enfermedad renal crónica, así como alteraciones renales asociadas a la acción de productos liberados por las células tumorales, comportándose como un síndrome paraneoplásico 8,9.
El termino glomerulopatía paraneoplásica fue introducido en 1922 por Galloway en la descripción de un caso de un paciente con síndrome nefrótico asociado a enfermedad de Hodgkin, con referencias en múltiples estudios describiendo la relación entre la presencia de cáncer y cierto tipo de glomerulopatías 10,11.
Debido a esto, existe un grupo de glomerulopatías paraneoplásicas descritas como clásicas, dada su relación altamente documentada con cierto tipo de neoplasias como la nefropatía membranosa asociada con tumores de pulmón, recto y próstata principalmente, y la enfermedad de cambios mínimos asociada al linfoma Hodgkin y algunos tipos de leucemias, habiendo escasos reportes sobre tumores sólidos, como el de recto, principal motivación para reportar este extraño caso 7, 12, 13.
El diagnóstico de la neoplasia se realiza al mismo tiempo de la documentación de la enfermedad glomerular o a los pocos meses de esta en casi el 80% de los pacientes 10. Clínicamente tanto la nefropatía membranosa como la enfermedad de cambios mínimos se presentan como un síndrome nefrótico, con evidencia de proteinuria masiva, hipoalbuminemia, edemas (llegando a presentar incluso anasarca) y dislipidemia, pudiendo generar una lesión renal aguda dada la perdida de volumen intravascular 1,3. Ante la sospecha de una glomerulopatía es clave la toma de una biopsia renal, siendo el fundamento del diagnóstico, pero para enmarcarla en el contexto paraneoplásico se debe contar con algunos otros criterios (tabla 2), donde resulta clave no encontrar otra etiología que explique el cuadro (como es el caso de nuestro paciente) y que el tratamiento de la neoplasia se correlacione con la mejoría del cuadro (como inicialmente parece estar sucediendo en este caso) 9-11,14.
Respecto al tratamiento, el principal objetivo en el manejo de este grupo de glomerulopatías (ECM) es la resolución del síndrome nefrótico para evitar el deterioro de la función renal, así como el manejo de las posibles complicaciones asociadas.
En los casos idiopáticos, la primera línea de manejo son los esteroides: KDIGO recomienda prednisona o prednisolona 1mg/kg (hasta 80mg) una vez al día o 2mg/kg (hasta 120mg) en días alternos por un periodo mínimo de 4 semanas, si se alcanza remisión completa o hasta un máximo de 16 semanas, con posterior destete de la misma. Con este manejo se documentan tasas de remisión de hasta el 90% al completar las 16 semanas 1, 15, 16, 17. Sin embargo, en los casos secundarios relacionados con malignidad, el tratamiento debe ser el de la neoplasia perse, no encontrándose beneficio en el manejo con esteroides, e incluso, en algunos estudios, se documentó en este grupo de pacientes mayor riesgo de eventos adversos psiquiátricos y de recaída en los casos tratados únicamente con esteroides 4,10,12. Esta fue la conducta establecida en nuestro paciente, quien recibió tratamiento con Capecitabina, primera línea de quimioterapia, además del manejo quirúrgico con resección del tumor a nivel local. Existen algunos medicamentos antineoplásicos que pueden generar diferentes tipos de nefrotoxicidad; sin embargo, en el caso de la Capecitabina, no hay asociación clara de nefrotoxicidad ni con la presentación de la glomerulopatía en cuestión 18.
Otro de los puntos importantes en el tratamiento de estos pacientes es el control de las posibles complicaciones, siendo el estado procoagulante del síndrome nefrótico, más la presencia de una neoplasia, una gran preocupación debido a su riesgo elevado de producir eventos trombóticos venosos y arteriales 19-21. La glomerulonefritis membranosa tiene una fuerte asociación con la aparición de eventos tromboembólicos, razón por la cual KDIGO recomienda la anticoagulación profiláctica en los casos de glomerulonefritis membranosa idiopática con hipoalbuminemia menor de 2,5gr/l, asociado a otros factores de riesgo 19. A pesar de esto, se ha establecido que las otras glomerulopatías, sean de origen primario o secundario, que generan síndrome nefrótico, también tienen un riesgo elevado de eventos tromboembólicos, por lo que también se beneficiarían de anticoagulación sistémica 20 como sucedió en este caso donde existía una proteinuria nefrótica asociada a una albumina sérica menor de 2,5 gr/dL 19.
Conclusión
La enfermedad de cambios mínimos es una causa poco común de síndrome nefrótico en adultos; su etiología usualmente es secundaria. Presentamos el caso de un paciente donde de manera particular se evidencia un tumor solido de recto sincrónico a la presencia de glomerulopatía, considerando ésta como una manifestación paraneoplásica, después de descartar racionalmente otras etiologías más frecuentes. Finalmente se evidencio una mejoría progresiva del síndrome nefrótico tanto clínica como paraclínica (hasta el seguimiento realizado) con el manejo quirúrgico, y de su patología neoplásica primaria mediante quimioterapia.